Гемоторакс: симптомы, классификация и лечение
Гемоторакс – что это такое? Это патологический процесс, при котором в плевральной полости скапливается большое количество эритроцитов. Внутриплевральное кровотечение представляет собой осложнение травмы грудной клетки. Заболевание опасно для человека и нуждается в диагностике и экстренном медицинском вмешательстве.
Описание болезни
Что такое гемоторакс? Это следствие поражения грудной клетки, возникающее почти так же, как пневмоторакс (скопление воздуха в плевральной полости). Пневмоторакс и гемоторакс встречаются у каждого четвертого пациента с торакальной травмой.
Эти 2 состояния наблюдаются в комбинированном виде. Скопление крови в плевральной полости является серьезной угрозой для жизни человека, так как вызывает нарастающую дыхательную недостаточность и приводит к возникновению геморрагического шока.
Механизм развития
Гемоторакс – это что за болезнь и как она развивается? Данное заболевание, характеризующееся наполнением плевральной полости кровью, имеет такой механизм развития:
- Плевральная полость здорового человека ограничивается двумя листками плевры, которые выстилают стенки грудной полости и покрывают легкие.
 В полости находится небольшое количество серозной жидкости, обеспечивающей плавное скольжение листков в процессе дыхания.
В полости находится небольшое количество серозной жидкости, обеспечивающей плавное скольжение листков в процессе дыхания. - Под воздействием плохих факторов в полость плевры попадает кровь, количество может достигать несколько литров.
- Скопление крови провоцирует компрессию легкого на пораженной стороне и вызывает смещение в противоположную сторону органов средостения.
- Дыхательная поверхность легкого уменьшается, дыхательный процесс нарушается, происходит расстройство гемодинамики. Так развивается гемоторакс.
- Почти сразу после попадания в плевру крови возникает гемоплеврит, сопровождающийся отечностью, лейкоцитарной инфильтрацией плевры и слущиванием клеток мезотелия.
Кровь, скапливающаяся в плевральной полости, вначале сворачивается, а затем повторно разжижается.
Постепенно происходит свертывание крови, формируется свернувшийся гемоторакс. В случае присоединения инфекции развивается плевральная эмпиема.
Причины возникновения
Причины возникновения заболевания можно разделить на 3 группы:
- Травматические.
 Внутриплевральное кровотечение возникает на фоне повреждения грудной клетки открытого или закрытого типа. Травматический гемоторакс встречается часто и может развиваться в случаях:
Внутриплевральное кровотечение возникает на фоне повреждения грудной клетки открытого или закрытого типа. Травматический гемоторакс встречается часто и может развиваться в случаях:
- автомобильная авария;
- удары о землю или воду;
- огнестрельные, ножевые ранения в грудь;
- тупые ушибленные раны;
- переломы ребер.
- Патологические. К этой группе относятся различные заболевания. Патология возникает на фоне таких болезней:
- Ятрогенные. Является следствием разнообразных оперативных вмешательств.
Патологический процесс способен носить спонтанный характер развития. Причины возникновения кровоизлияния остаются неизвестными.
Симптомы гемоторакса
Клиническая картина зависит от объема внутриплеврального кровотечения, степени сдавливания легкого, причины развития патологии и других факторов. Если гемоторакс незначителен, то симптоматика плохо выражена, больной чувствует себя вполне удовлетворительно. Иногда пациенты предъявляют жалобы:
Иногда пациенты предъявляют жалобы:
- одышка;
- болезненность в грудной клетке;
- кашель;
- чувство дыхательного дискомфорта.
При гемотораксе средней тяжести симптоматика выраженная, отмечается наличие признаков:
- интенсивная одышка;
- нарушение дыхания при физических нагрузках;
- выраженный кашель;
- заложенность в грудной клетке.
Даже при незначительной физической нагрузке симптомы усиливаются, больной принимает вынужденное сидячее или полусидячее положение. Выраженный гемоторакс сопровождается существенным ухудшением общего состояния, наблюдаются такие симптомы:
- бледность кожи;
- гипотония;
- чувство нехватки воздуха;
- тахикардия;
- цианоз;
- резкая боль в грудине, отдающая в плечи и спину;
- слабость;
- тяжесть в грудной клетке;
- головокружения;
- усиленное выделение холодного пота;
- мелькание «мушек» перед глазами.
У больного с гемотораксом могут наблюдаться частые обмороки, даже кровохарканье (в случае разрыва легочной паренхимы). В каждом 10 случае внутриплевральная кровь сворачивается, формируются фибриновые шварты. Это сопровождается нарушением дыхательных функций и спаечными процессами в легочной ткани.
В каждом 10 случае внутриплевральная кровь сворачивается, формируются фибриновые шварты. Это сопровождается нарушением дыхательных функций и спаечными процессами в легочной ткани.
Если патология носит инфекционный характер, то дополнительно наблюдаются симптомы интоксикации (гипертермия, озноб, вялость и так далее).
Классификация
При патологическом процессе может наблюдаться потеря крови от 0,5 до 2 л и даже больше. С учетом сте
причины, особенности, симптомы и лечение
Гемопневмоторакс – патологическое состояние, при котором наблюдается нахождение крови, экссудата и свободного газа в плевральной полости. Легкие располагаются в грудной клетке и отделены от нее специальной пленкой – плеврой.
Вторая аналогичная отделяет ребра, она срастается с ними. Между этими двумя «пленками» образуются полости, которые называются плевральные. В норме в них не содержится никакой жидкости.
Если произошел гемопневмоторакс, то значит что это такое нарушение, при котором именно в этих полостях находится жидкое содержимое, приводящее к нарушению нормальной работы легких и как следствие всех систем организма.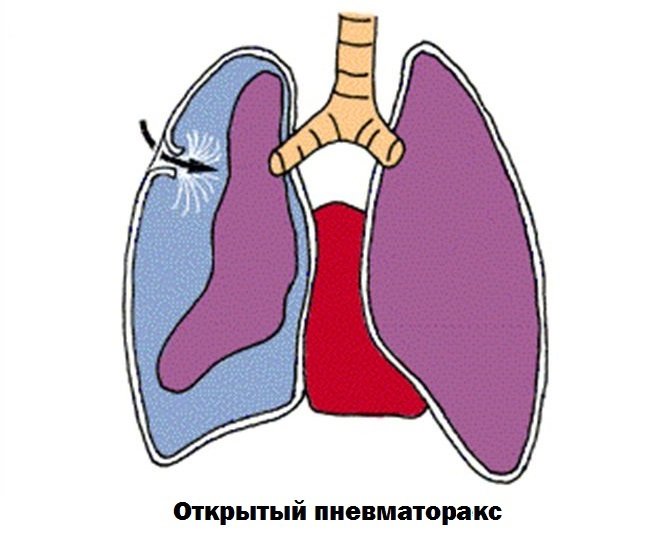
Если не оказать помощь своевременно, то последствия будут серьезными, вплоть до летального исхода.
Патогенез
Кровь из поврежденного сосуда изливается в плевральную полость, она может свернуться, что происходит редко. Часто излившаяся кровь находится там в жидком состоянии, потому она провоцирует выработку экссудата, который ее дополнительно разжижает и препятствует сворачиванию. Если повреждены бронхи или легкие, в эту полость может попадать воздух.
В зависимости от объема содержимого, оно поджимает легкие и препятствует их нормальному функционированию. Развивается расстройство дыхания, кровь недостаточно насыщается кислородом. Все клетки организма не получают в полном объеме этот компонент, развиваются нарушения сердечной деятельности, страдает мозг, иные органы и системы.
Причинами, которые приводят к возникновению гемопневмоторакса, считаются:
- Травма. Это частая причина. Может быть закрытой или открытой. При наличии открытой раны кровь и воздух могут проникнуть в плевральную полость извне.
 Закрытая тупая травма приводит к повреждению плевры, разрыву легких, сосудов. Из них кровь и воздух также скапливаются в плевральной полости. Воздух попадает в нее при вдохе через отверстие, которое при выдохе закрывается, как клапан. Воздух не может выйти обратно.
Закрытая тупая травма приводит к повреждению плевры, разрыву легких, сосудов. Из них кровь и воздух также скапливаются в плевральной полости. Воздух попадает в нее при вдохе через отверстие, которое при выдохе закрывается, как клапан. Воздух не может выйти обратно. - Заболевания. Они значительно реже приводят к развитию гемопневматоракса, тем не мене при туберкулезе, раке плевры и легких, аневризме аорты, новообразованиях прилегающих органов возможно повреждение плевры и близлежащих сосудов и скопление жидкости в полостях.
- Медицинские манипуляции. При неправильной установке катетера в центральную вену, оперативных вмешательствах, дренировании плевральной полости или проведении биопсии тканей в области груди может повредиться сосуд или плевра и развиться гемопневмоторакс.
Клиническая картина
Клиническая картина во многом зависит от степени тяжести состояния, которая определяется количеством свободной жидкости в плевральной полости.
Если ее немного, человек может и не знать о том, что такое гемопневмоторакс и он у него есть. Может наблюдаться небольшая одышка при физических нагрузках и незначительная боль при глубоком вдохе или кашле.
Может наблюдаться небольшая одышка при физических нагрузках и незначительная боль при глубоком вдохе или кашле.
Если уровень жидкого содержимого доходит до лопаток, то такое нарушение уже дает о себе знать. Состояние сильно ухудшается, боль нарастает. Жидкость начинает сдавливать легкие, не давая им нормально выполнять свои функции. Страдает сердце.
При еще большем заполнении плевральной полости кровью нарастают симптомы сердечной и дыхательной недостаточности. Это пограничное состояние, если не оказать помощь, то больной может умереть.
Классификация
В зависимости от объема скопившейся крови различают:
- Малый гемопневмоторакс – когда кровь находится только в плевральных синусах (нижней части, не доходящей до легких).
- Средний – кровь доходит до уровня легких (нижний край лопаток).
- Большой – уровень жидкости и газа отмечается на середине лопаток.
- Тотальный – жидким содержимым заполнена вся плевральная полость.

По месту скопления жидкости и газа различают:
- Парамедиастинальный – жидкость скапливается в среднем отделе плевральной полости.
- Верхушечный – скопление жидкого содержимого в верхней части легких.
- Междолевой – содержимое располагается в междолевых щелях.
- Паракостальный – содержимое на уровне ребер.
- Осумкованый – содержимое между спайками.
Также различают закрытый пневмоторакс, который возникает при тупой травме грудной клетки, заболеваниях, приводящих к повреждению ткани легких, сосуды, плевра и открытый гемопневмоторакс, развивающийся при открытой ране грудной клетки. Все формы нарушения, которые возникли в результате травмы, называют травматическим гемопневмотораксом.
Среди всех регистрируемых случаев, наиболее часто развивается гемопневмоторакс при переломе ребра.
Симптомы гемопневмоторакса
Симптомы заболевания и степень их проявления различаются в зависимости от типа нарушения.
Данные сведены в таблицу:
| Малый | Средний | Большой |
| Незначительная одышка при физических нагрузках. | Одышка при движении, иногда в покое. | Сильная одышка. |
| Боль в области груди, усиливающаяся при вдохе, движении, кашле. | Боли в груди нарастают, присутствуют все время. При кашле или движении усиливаются, отдают в плечо и спину. | Сильные, постоянные боли в грудной клетке. |
| Дыхание ровное, спокойное. | Дыхание ровное или поверхностное из-за нарастания одышки. | Спонтанное, поверхностное дыхание. |
| Нарушений со стороны ССС нет. | Отмечается снижение АД, учащение пульса. | Сильная тахикардия. Сердце смещается в здоровую сторону, поэтому возникают другие нарушения в его работе. |
| Голос не изменен. | Голос глухой, дрожит при разговоре. | Сильное дрожание голоса. |
| Общее состояние не нарушено. | Появляется слабость, трудно находится в стоячем и сидячем положение. В положении лежа наступает незначительное облегчение, стихает боль. | Отмечается бледность кожных покровов, обильный холодный пот, тахикардия, головокружение. Может быть потеря сознания. В крови есть признаки анемии, развивается кислородное голодание. |
О тотальном гемопневмотораксе можно сказать, что это такое состояние, при котором только срочные реанимационные мероприятия смогут спасти пострадавшему жизнь.
Диагностика
Диагностика гемопневмоторакса происходит уже при осмотре при наблюдении указанных выше симптомов. При легкой форме его можно выявить при прослушивании грудной клетки. Сторона, где скопилась жидкость, плохо дышит, говорят, что отмечается ослабление дыхания. При простукивании определяется глухой звук.
Подтвердить наличие свободной жидкости в плевральной полости легко с помощью рентгенографии или рентгеноскопии легких, УЗИ грудной клетки. Можно не только определить факт наличия содержимого, но и его характер, объем.
Можно не только определить факт наличия содержимого, но и его характер, объем.
Далее проводят торакоцентез, который завершает постановку диагноза.
Лечение
Мы рассмотрели, что такое травматический гемопневмотракс. Остановимся на его лечении, точнее первой помощи при этом состоянии.
Если травма закрытая, то важно обеспечить приток кислорода (свежего воздуха) к пострадавшему, и восстановить дыхание. Ему нужно находиться в сидячем положении. Если есть подозрение на перелом ребер, нужно наложить сдавливающую повязку на грудь.
При открытой ране необходимо закрыть рану стерильной герметизирующей повязкой (например, марлей в несколько слоев, которую нужно зафиксировать пластырем).
Остальные действия могут произвести только медицинские работники. Если сильно выражен болевой синдром, то необходимо ввести обезболивающие средства и противошоковые препараты.
Основная помощь – освобождение плевральной полости от содержимого, чтобы расправить легкие и восстановить дыхание. Для этого производят дренирование полости. Через дренаж вводят препараты для разжижения крови, атисептики.
Для этого производят дренирование полости. Через дренаж вводят препараты для разжижения крови, атисептики.
Если есть другие травмы (разрывы органов, повреждения сосудов, плевры), проводится тороскопия или плевроскопия.
В дальнейшем проводится сопутствующее лечение, показан прием антибиотиков, чтобы не допустить инфицирование плевральной полости, обрабатывают рану, лечат травмы, восстанавливают сердечную деятельности, назначают общеукрепляющие препараты, чтобы ликвидировать последствия гипоксии.
Профилактика
Профилактические мероприятия обусловлены причинами возникновения:
- Необходимо предупреждать травматизм, что не всегда возможно. При получении закрытой травмы, даже если состояние не нарушено, необходимо обратиться в лечебное учреждение для осмотра и сделать рентген. При открытой травме главное – своевременно доставить пострадавшего в лечебное учреждение для быстрого освобождения от скопившейся жидкости и восстановления дыхания.
 В этом случае прогноз благоприятный, определяется он тяжестью травм.
В этом случае прогноз благоприятный, определяется он тяжестью травм. - Также нужно регулярно проходить медицинские осмотры, своевременно лечить заболевания легких, держать под контролем течение хронических заболеваний.
- Чтобы не допустить возникновение ятрогенного пневмоторакса (из-за медицинских манипуляций), нужно быть внимательным при проведении лечебных манипуляций. Проводить их должны профессионалы в лечебных учреждениях.
Гемопневмоторакс – не болезнь, а патологическое состояние, которое развивается преимущественно в результате травм. Если знать о его симптомах, то можно спасти свою или чужую жизнь.
Главное – помочь пострадавшему в рамках своих возможностей и быстро передать его в руки медиков.
Автор: Перкина Анастасия Пульмонолог
Застойные явления в легких: что это такое, симптомы и лечение
Если у человека наблюдается недостаточная вентиляция в тканях легких, это может быть обусловлено застоем крови в легочных путях. Это заболевание чрезвычайно опасно для здоровья и жизни в целом и называется «застой в легких».
Это заболевание чрезвычайно опасно для здоровья и жизни в целом и называется «застой в легких».
Развивается недуг чаще всего вследствие малоподвижности человека, последствиями чего могут оказаться хронические болезни сердечно-сосудистой и дыхательной систем.
- Терапия
- Предупреждение
Причины и симптомы
Известно, что легкие – это парный орган, который располагается практически во всей полости грудной клетки. Они представляют собой главное устройство дыхательной системы. В зависимости от фазы дыхания происходит изменение размера и формы легких.
Кроме указанной выше малоподвижности, одной из причин застоя также является сердечная недостаточность – кровь не перекачивается сердцем, в результате чего происходит застой крови в венозной системе легких, отходящей от левой части сердца.
Если давление неизменно растет в области кровеносных сосудов, то в альвеолы проникает большое количество крови. Это является причиной уменьшения газообмена, в дальнейшем в результате этого возникает одышка, в худшем случае человек начинает задыхаться.
Итак, кроме уменьшения двигательной активности, причин застоя несколько:
- Сердечные заболевания, ослабляющие мышцу сердца, а также сердечные приступы.
- Сокращение или недостаточность сердечных клапанов.
- Резкий рост артериального давления, или гипертония.
- Такое заболевание иногда является результатом приема лекарственных средств.
- Почечная недостаточность.
- Отравление ядовитым газом.
- Тяжкие травмы.
- Долгое пребывание на высоте.
Поначалу застой в легких можно спутать с пневмонией. Существует множество случаев, когда на ранних стадиях трудно продиагностировать недуг.
Осмотр врачом происходит следующим образом:
- измеряется температура,
- выслушивается дыхание,
- проводится анализ крови,
- назначается рентген легких.
Исходя из перечисленных исследований, назначается соответствующее лечение. Если человек обладает слабым иммунитетом, то недуг может прогрессировать уже на третьи сутки. Выделяют следующие симптомы:
Выделяют следующие симптомы:
- обычно температура человека в норме и сильно не повышается,
- учащается дыхание, развивается тахикардия,
- больной говорит медленно, останавливаясь, характерен холодный пот,
- характерен также кашель с появлением крови, в худшем случае – кровавой пены,
- поступают жалобы на слабость и переутомление, трудно находиться в лежачем состоянии на низкой подушке, в положении сидя одышка со временем проходит,
- кожа имеет бледный оттенок, участок между носом и губами синюшного цвета, появляется отечность в ногах,
- также не исключено появление плеврита в результате гипоксии или других патологий.
Также характерны непрекращающиеся хрипы, булькающие звуки в области грудной клетки, которые можно расслышать, даже не используя стетоскоп. Если человек ощущает начальные симптомы застоя в легочных путях, то необходимо немедленно обратиться к врачу.
Лечение и профилактика
Как отмечено ранее, лечить застой в легких, обязательно нужно сразу после диагностирования.
Независимо от стадии болезни, лучше всего воспользоваться стационарным лечением, а в случае каких-либо осложнений – применяются реанимационные мероприятия, в частности, с использованием аппарата для искусственного дыхания и кислородных масок. Больной обязан:
- пройти ЭКГ,
- сделать рентген легких,
- пройти УЗИ сердца.
Воспаление определяется путем проведения биохимии или местным анализом крови.
Перед тем как назначать лечение, необходимо выявить, чем вызван застой. Если основной причиной является сердечная недостаточность, то имеет смысл применять кардиотерапию.
Терапия
Если природа заболевания инфекционная, то применяется комплекс антибактериальной терапии. Она эффективно снижает влияние микробов на ткань легких, уменьшая воспаления и тем снимая застойные явления.
Вдобавок назначают препараты для разжижения сгустков мокроты (Бромгексин, АЦЦ). Лечение застоя в легких проходит, кроме использования муколитиков, с применением травяных экстрактов (подорожник, мать-и-мачеха, чабрец), обеспечивающих нормализацию тока крови в легких и уменьшение воспаления.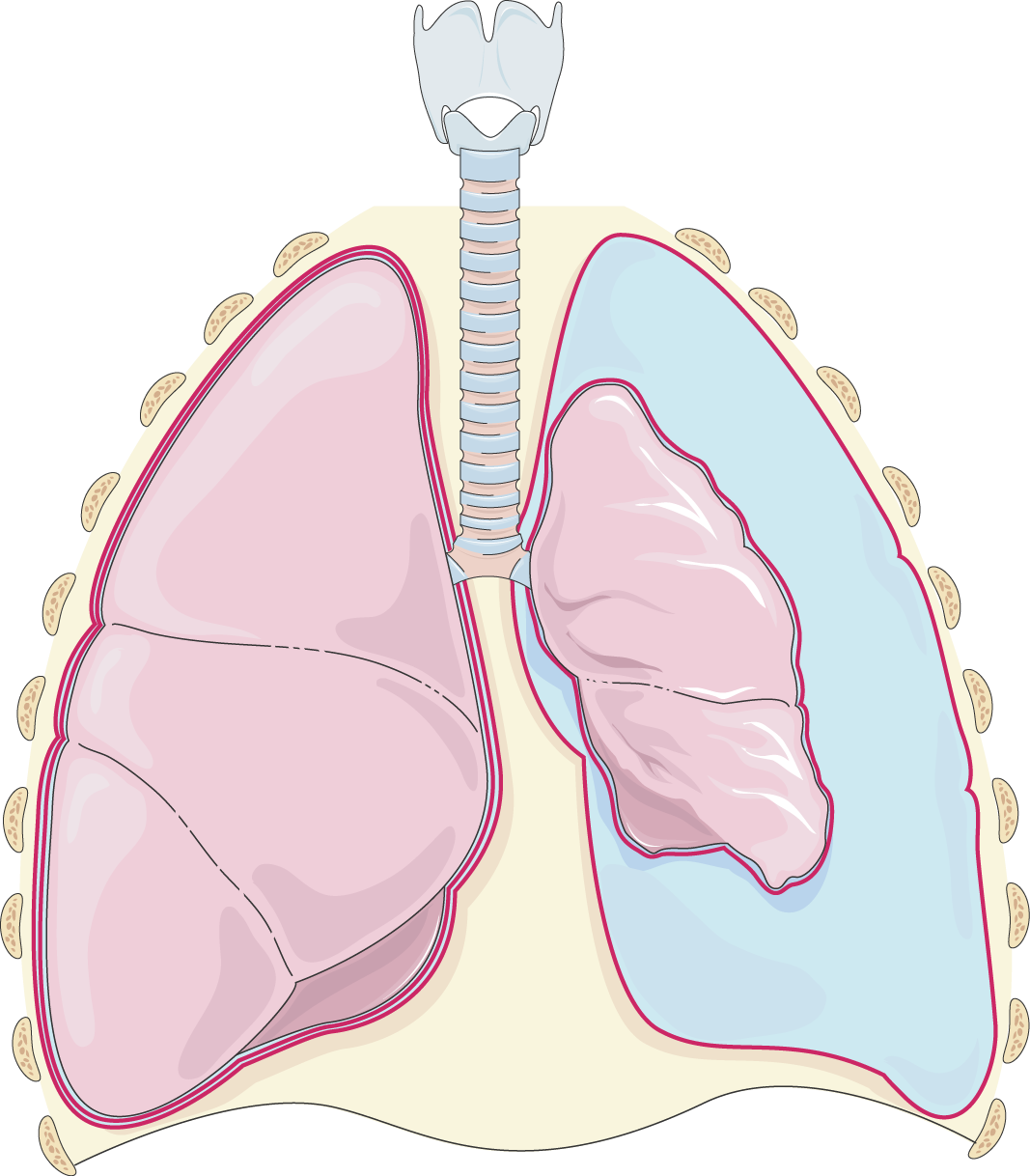
Также в схему лечения необходимо включить витамины, повышающие иммунитет (Витрум, Супрадин). Часто терапия дополняется назначением мочегонных препаратов для снятия отечности и нормализации жидкостного обмена в организме. Они обеспечивают вывод из организма токсинов и патогенных организмов, спровоцировавших застой.
Если человек страдает от застойного явления в легких, результатом которого становится ослабление мышц сердца, то обязательно нужно следовать всем рекомендациям врача и пройти полный курс лечения, назначенный специалистом-кардиологом или пульмонологом. Ведь результатом недолеченного застоя в легких может стать остановка сердца.
Предупреждение
Кроме медикаментозных методов, на помощь для снижения риска развития дальнейших осложнений придет диетическое питание, основанное на исключении соли из рациона. Это поможет уменьшить отеки и нормализовать ток крови и лимфы в легочной ткани. Очень важно включить в свой рацион продукты с большим количеством углеводов, витаминов и белка. Это предоставит необходимую жизненную энергию клеткам.
Во время обострения застойных явлений, если больной вынужден придерживаться постельного режима, стоит даже лежа выполнять как можно больше движений – повороты, подъемы туловища, плеч, рук.
Это способствует прекращению развития процессов застоя. Если у человека нет сил делать упражнения самому, то нужно обратиться за помощью к близким. Больному нельзя находиться в одном положении долгое время, ведь это только осложнит дыхание и функционирование органов грудной клетки.
Элементарным упражнениям сможет обучить специалист по лечебной физкультуре и дыхательной гимнастике. Очень важно правильно дышать, для развития дыхательной функции можно периодически надувать воздушный шарик, дышать в стакан с жидкостью с помощью трубочки от коктейля.
Перечисленные упражнения способствуют обогащению дыхательной системы нужным количеством кислорода. Другим преимуществом является активизация движения грудной клетки, что препятствует застойным явлениям. Больному рекомендуется быть как можно более активным для борьбы с застоем в легких на любой стадии развития недуга.
В лечение можно также включить:
- горчичники,
- медицинские банки,
- физиотерапию,
- простукивающий массаж.
В курс терапии рекомендуется также добавить горячий чай с медом или лимоном. Он отлично расширяет и укрепляет стенки сосудов. Еще одно важное свойство этого напитка – противодействие появлению мокроты.
Застойные явления в легких – это не приговор. Медикаментозная терапия, а также активизация дыхания и незначительные физические упражнения способны наладить ток крови в проблемных участках легких и снять симптомы застоя.
Загрузка…Пневмоторакс: симптомы и причины возникновения, признаки воздуха в легких
В физиологическом состоянии у человека в межплевральной полости не содержится воздуха. Состояние, при котором в нем накапливается воздух, в медицине называют пневмотораксом. Этот термин имеет древнегреческое происхождение: «,pneuma», означает воздух, а «,thorax», – д грудная клетка.
Пневмоторакс, а точнее – синдром пневмоторакса, не является отдельным заболеванием, поскольку развивается на фоне имеющихся заболеваний органов грудной клетки или вследствие полученных травм или неправильно проведенных медицинских манипуляций.
В ряде случаев (около 20%) причину возникновения пневмоторакса установить не удается. Такое патологическое состояние является отдельной нозологической единицей – идиопатический пневмоторакс.
- Возникновение закрытого пневмоторакса
- Патогенез открытого пневмоторакса
- Механизм развития клапанного пневмоторакса
Причины и факторы риска пневмотораксов
В зависимости от причины пневмоторакса различают:
Первичные, или идиопатические, спонтанные пневмотораксы в три раза чаще возникают у мужчин, чем у женщин. Причины возникновения этих состояний точно не установлены, это связывают с наличием у мужчин большего количества вероятных факторов риска:
- худощавое телосложение,
- грудной тип дыхания,
- интенсивные физические нагрузки,
- курение,
- работа, связанная с перепадами атмосферного давления (крановщики, летчики, промышленные альпинисты, водолазы),
- работа в условиях повышенных температуры и влажности,
- увлечение громкой рок-музыкой (так называемый эффект «,Пинк Флойд»,).
Частота идиопатических патологий достоверно увеличивается при отягощенной наследственности. Если у отца был случай пневмоторакса, то вероятность его возникновения у сына этого мужчины намного выше, чем у других. Риск пневмотораксов повышается также у пациентов, имеющих заболевания соединительной ткани, в частности коллагена:
- муковисцидоз,
- семейную гомоцистинурию,
- альфа-1-антитрипсиновую недостаточность,
- синдром Элерса-Данлоса.
В 80% случаев идиопатические пневмотораксы возникают на фоне буллезной эмфиземы – патологического состояния, которое сопровождается появлением множественных воздушных полостей в легких.
К редким формам первичных патологий относится и катамениальный (менструальный) пневмоторакс, одной из вероятных причин некоторые авторы называют эктопическое легочное расположение эндометриозных очагов.
Возникает он у женщин предклимактерического периода, чаще у тех, которые принимают эстрогенсодержащие препараты. Вторичные спонтанные пневмотораксы в некотором роде являются ожидаемыми, поскольку возникают на фоне имеющихся хронических заболеваний дыхательной системы:
- дыхательных путей (обструктивных заболеваний легких и бронхов),
- инфекционной этиологии (легочного туберкулеза, ВИЧ-ассоциированных пневмоний, абсцессов),
- интерстициальных пульмональных патологий (идиопатического легочного фиброза, саркоидоза),
- болезней соединительной ткани (полимиозита и дерматомиозита, анкилозирующего спондилита),
- онкологических заболеваний (рака легкого).
К причинам травматических пневмотораксов относят открытые ранения и тупые травмы грудной клетки, политравмы, синдром длительного сдавливания.
Патогенез пневмоторакса
Патогенетическая классификация выделяет три группы патологических состояний, в основу которой положено наличие или отсутствие сообщения плеврального пространства с воздушной средой:
- Закрытый (нет сообщения),
- Открытый (имеется сообщение),
- Напряженный (сообщение зависит от вдоха-выдоха).
Каждый из этих пневмотораксов имеет свой патогенез (механизм формирования).
Возникновение закрытого пневмоторакса
При закрытом пневмотораксе происходит всасывание воздуха в плевральное пространство через временный дефект в плевре, после чего он по разным причинам оказывается перекрытым.
Появление такого временного дефекта может происходить:
При повреждении наружного (париетального) листка плевры.
Такой пневмоторакс возникает при проникающих травмах грудной клетки, когда дефект впоследствии перекрывается из-за смещения и посттравматического отека мягких тканей,
При повреждении внутреннего (висцерального) листка плевры.
Такой патологический процесс развивается вследствие тупой травмы грудной клетки, когда сломанные ребра во время дыхания травмируют висцеральный листок плевры и легочную ткань.
При закрытом виде патологии в плевральное пространство попадает, как правило, небольшой объем воздуха, который часто самостоятельно рассасывается.
Патогенез открытого пневмоторакса
При открытых ранах груди или при повреждении дыхательных структур инородным телом или при медицинских манипуляциях развивается открытый пневмоторакс. Через образовавшийся в листке плевры дефект воздух беспрепятственно попадает внутрь плеврального пространства при вдохе и выталкивается из него при выдохе.
Внутриплевральное давление при этом сравнивается с атмосферным, поэтому резко нарушается газообмен в альвеолах легких.
При этом происходит снижение количества кислорода (гипоксемия) и повышение количества углекислого газа (гиперкапния) в крови. Таким образом, нарастает дыхательная недостаточность. Часто такие состояния сопровождаются значительными кровоизлияниями в плевральную полость – гемотораксом.
Механизм развития клапанного пневмоторакса
В развитии клапанного пневмоторакса основное значение имеет образование лоскута, который играет роль клапана: при вдохе он пропускает воздух в направлении полости плевры, а при выдохе перекрывает дефект плеврального листка, препятствуя его выходу наружу.
Напряженный пневмоторакс бывает:
- Внутренним (при вовлечении легочной ткани в роли лоскута),
- Наружным (лоскутом выступает париетальная плевра или мягкие ткани грудной стенки).
В патогенезе пневмоторакса большое значение имеет резкое повышение внутриплеврального давления. В норме при вдохе оно должно составлять от -8,5 до 9 мм рт.ст., а при выдохе – от -3 до -6 мм рт.ст..
Внутрибронхиальное давление является положительным во время выдоха (1-5 мм рт.ст.), и может резко повышаться при разговоре (до 10 мм рт.ст.), крике или кашле (до 70 мм рт.ст.).
Таким образом, разница внутриплеврального и внутрибронхиального давлений на выдохе составляет до 12-15 мм рт.ст. в покое и до 80 мм рт.ст. при кашле или крике. Если у человека имеет место обструкция бронхов (сужение просвета), то это еще больше повышает градиент давлений.
Клапанный механизм повышает внутриплевральное давление, которое в результате становится таким, как в бронхах, или даже превышает его. Именно в таких случаях возникает напряженный пневмоторакс, который характеризуется дыхательными и гемодинамическими нарушениями.
Патогенетическая классификация пневмотораксов имеет большое значение для определения тактики лечения пациента с этой патологией. Пневмоторакс является опасным для жизни состоянием, поэтому в большинстве случаев требует неотложного хирургического лечения.
Клиника пневмотораксов
Клинические симптомы пневмоторакса обычно позволяют определить наличие воздуха в полости плевры уже при первичном обследовании больного. Выраженность симптоматики зависит от количества воздуха и давления в межплевральном пространстве.
При спонтанных пневмотораксах заболевание обычно начинается внезапно, при опросе пациента редко удается связать начало с физической нагрузкой или стрессом.
Основные жалобы больные предъявляют на:
- острую боль в пострадавшей половине грудной клетки, которая усиливается при вдохе или движениях больного,
- одышку (ее интенсивность зависит от размера воздушного пузыря и, соответственно, степени смещения органов средостения),
- реже – сухой кашель.
При закрытых пневмотораксах эти симптомы имеют тенденцию к ослабеванию, если пациент не обратился за помощью в течение первых суток после начала заболевания.
Во время осмотра пациента обращают на себя внимание такие признаки пневмоторакса:
- пациенты сидят, наклонившись в сторону поражения, или лежат на больном боку,
- часто пациенты придерживают пострадавшую половину груди, чтобы ограничить ее движения во время дыхательного акта,
- при массивных пневмотораксах пациенты напуганы, возбуждены,
- при открытом виде патологического процесса можно обнаружить зияющую рану, сквозь которую при дыхании с шумом движется воздух и выделяется алая пена,
- кожные покровы пациента бледные, покрыты липким потом, слизистые – синюшные.
Объективно определяются:
- тахипноэ (учащенное дыхание до 30-40 в минуту),
- тахикардия (учащение сердечных сокращений),
- падение артериального давления,
- повышение центрального венозного давления.
Перкуторные и аускультативные признаки обычно подтверждают подозрение на наличие воздуха в полости плевры. Исключение могут составлять закрытые виды патологии при небольшой степени коллапса (сдавления) легкого (не более 15%), при котором изменений перкуторного звука или аускультативных шумов над легкими не определяется.
При небольшом коллапсе легкого перкуторный звук может не отличаться от нормального. При значительном коллапсе легкого (более 15%) перкуторный звук над воздушным пузырем в плевральном пространстве приобретает коробочный оттенок.
При аускультации (выслушивании) над коллабированным легким отсутствует везикулярное дыхание и не выслушиваются хрипы. Для постановки диагноза или его подтверждения после обследования пациента назначаются дополнительные методы исследования, объем которых зависит от выраженности клинической симптоматики и оснащенности медицинского учреждения.
Диагностика патологии
Чаще всего диагностика пневмоторакса не представляет трудностей. При пневмотораксах особой информативностью обладают такие методы диагностики:
- лабораторные анализы крови,
- рентгенография,
- электрокардиография,
- ультразвуковое исследование,
- компьютерная томография.
Общий анализ крови особых патологических изменений при этом заболевании не выявляет. При наличии сопутствующего кровотечения в периферической крови может определяться снижение количества всех клеток крови и падение уровня гемоглобина, что указывает на кровопотерю.
Наибольшие изменения выявляются при исследовании газового состава крови. У 75% пациентов наблюдаются патологические изменения газов крови: гипоксемия (падение парциального давления кислорода в крови ниже 80 мм рт.ст) и гиперкапния (повышение парциального давления углекислоты выше 50 мм рт.ст.).
Патологические изменения газового состояния крови находятся в прямо пропорциональной зависимости от объема воздуха, скопившегося в плевральной полости, и степени коллабирования легкого. Критическое снижение содержания кислорода в крови свидетельствует о тяжелой степени острой дыхательной недостаточности, что может привести к развитию гипоксической комы.
Рентгенологическими признаками пневмоторакса, выявляемыми на обзорном рентгеновском снимке, являются:
- Обнаружение воздушной щели между листками плевры.
- Отсутствие рисунка легкого на пораженной стороне грудной клетки.
- Смещение тени органов средостения (сердца, бронхов, крупных сосудов) в здоровую сторону.
- Уровень жидкости (выпота) в нижних отделах плевральной полости.
- При проведении рентгенографии в положении пациента лежа на пораженной стороне определяется глубокая реберно-диафрагмальная борозда.
Рентгенологическое исследование может дополняться компьютерной томографией.
При выраженных нарушениях гемодинамики требуется проведение электрокардиографического исследования. На ЭКГ будут определяться признаки перегрузки правых отделов сердца.
Восстановительный период и возможные осложнения
Тактика лечения больных с пневмотораксом зависит от клиники, степени сжатия легкого и выраженности респираторной и гемодинамической недостаточности. Стандартом оказания первой медицинской помощи при пневмотораксах является дренирование межплеврального пространства. При неэффективности малоинвазивных манипуляций больным показаны видеоторакоскопическая или обширная операции.
Согласно данным медицинской статистики, у 30% больных в течение первого года жизни возникают рецидивы после первичного спонтанного пневмоторакса. Чтобы уменьшить вероятность рецидива и возникновения опасных последствий, после проведенного лечения больным показана реабилитация.
Реабилитация больных заключается в:
- изменении образа жизни (умеренные физические нагрузки, отказ от вредных привычек и экстремальных видов спорта),
- смене места работы (при наличии вредных производственных факторов),
- водных процедурах (закаливании, посещении бассейна),
- выполнении дыхательной гимнастики,
- занятиях лечебной физкультурой,
- физиотерапевтических процедурах,
- лечении хронических заболеваний,
- санаторно-курортном лечении.
Кроме того, пациент должен регулярно посещать врача, чтобы наблюдать за течением восстановительного процесса.
Пневмоторакс опасен своими осложнениями, которые, по данным статистики, возникают у половины пациентов. Осложненные пневмотораксы усугубляют течение патологии, удлиняя процесс выздоровления.
К ним относятся:
- экссудативный плеврит,
- кровотечение,
- эмпиема плевры,
- подкожная эмфизема,
- острая респираторная недостаточность,
- острая сердечная недостаточность.
При затяжном течении пневмоторакса у 50% пациентов возникают опасные последствия, которые ухудшают прогноз для его здоровья и жизни:
- ригидность легкого (за счет образовавшихся соединительнотканных тяжей), которое перестает выполнять свою дыхательную функцию,
- спайки в плевральной полости,
- замещение ткани легкого соединительной тканью, что приводит к его сморщиванию,
- сепсис,
- хроническая недостаточность дыхания и кровообращения.
Чем позже начато лечение пневмоторакса, тем выше вероятность развития его осложнений и чаще развиваются необратимые последствия. Последствия пневмоторакса могут привести к летальному исходу.
Пневмоторакс является опасным заболеванием, которое может не только ухудшить качество жизни пациента, но и привести к летальному исходу.
Чтобы избежать развития опасных осложнений и последствий пневмоторакса, пациенту необходимо следить за изменениями своего здоровья и при малейшем его ухудшении обращаться за квалифицированной помощью.
Загрузка…Диагностика и лечение свернувшегося гемоторакса
Внутриплевральное кровотечение вследствие повреждения сосудов грудной стенки или легкого и органов средостения нередко приводит к формированию кровяного сгустка. Независимо от его размеров кровь в сгустке является весьма благоприятной средой для развития микроорганизмов, что при прогрессировании воспалительного процесса приводит к посттравматической эмпиеме плевры. Поэтому для ее профилактики показано удаление свернувшегося гемоторакса при любом его объеме.Анализируя большой клинический опыт наблюдения за больными с проникающими ранениями грудной клетки и закрытой травмой груди, приходится констатировать, что частота свернувшегося гемоторакса составляет от 20 до 25 %, т. е. это осложнение встречается у каждого 4—5-го пострадавшего. Аналогичные данные приводит в своей монографии Е. А. Вагнер (1994), наблюдавший свернувшийся гемоторакс при традиционном лечении дренированием плевральной полости у 20 % больных.
Свернувшийся гемоторакс может возникать при закрытой травме груди и при проникающих ранениях грудной полости. Так, из 120 пострадавших, лечившихся в клинике госпитальной хирургии Пермской медицинской академии по поводу свернувшегося гемоторакса, у 69 (57,5 %) были проникающие ранения, а у 51 (42,5 %) — закрытая травма груди [Касатов А. В., 1993].
Точно оценить количество скопившейся в плевральной полости крови на основании клинических и рутинных рентгенологических методов исследования достаточно трудно. При торакоскопическом обследовании 432 пострадавших с травмами груди, сопровождавшимися внутриплевральным кровотечением, в 67 % случаев был обнаружен гемоторакс значительно большего объема, чем предполагалось по данным предоперационного рентгенологического исследования. В тех случаях, когда на рентгенограммах определяли малый гемоторакс или затемнение латерального синуса, при торакоскопии объем излившейся в плевральную полость крови колебался от 30 до 200 мл, причем в 72 % случаев были обнаружены сгустки крови различной величины и плотности (рис. 2.77).
Рис. 2.77. Эндоскопическая картина посттравматического свернувшегося гемоторакса.
Затруднения в ранней диагностике свернувшегося гемоторакса обусловлены непостоянством клинических и рентгенологических признаков этого осложнения. Клинические проявления свернувшегося гемоторакса известны, однако их часто трудно выявить из-за тяжести полученной травмы, особенно при множественных переломах ребер или при сочетанной травме. Диагностика, как правило, начинается с рентгенологического исследования, позволяющего у ряда больных обнаружить прямые или косвенные признаки свернувшегося гемоторакса. Выявить тень сгустка, возвышающуюся над контуром диафрагмы или уровнем жидкости при гемопневмотораксе (симптом «горки»), удалось только у 2 % больных. В 52 % наблюдений отмечены косвенные признаки, заключающиеся в сохранении затемнения плевральной полости и синуса при наличии дренажа, не изменяющего своего положения при латерографии.
При плевральной пункции удается получить кровь темного цвета, количество которой значительно меньше, чем предполагалось при клиническом и рентгенологическом обследовании больного. Часто просвет иглы забивается сгустками крови, которые в виде червячков обтурируют иглу большого диаметра. Попытки повторить пункцию в другом месте не дают существенных результатов.
Начиная с 4—5-х суток затемнение в полости плевры становится неоднородным, в нем появляются множественные полости с уровнями жидкости. В поздние сроки после травмы использование полирентгенографии со спиральным растром существенно повышает точность оценки состояния легочной паренхимы и выраженности плевральных сращений: отмечается уменьшение амплитуды экскурсий диафрагмы на стороне поражения в 1,5 раза и более. Эти изменения максимально выражены при инфицированном свернувшемся гемотораксе. Рентгенофункциональные методы исследования не позволяют выявить патогномоничные признаки патологии. В первые 10 сут после травмы комплексное клиническое и рентгенологическое обследование позволяет распознать свернувшийся гемоторакс лишь в 52—54 % случаев [Касатов А. В., 1993; Velmahos G. et al., 1999].
Значительно повышает эффективность рентгенологической диагностики компьютерная томография (рис. 2.78), позволяющая с высокой степенью достоверности выявить патологическое содержимое в плевральной полости, измерить плотность выявленной тени и оценить ее природу, обнаружить фрагментацию кровяного сгустка [Тахтамыш М. А. и др., 2003]. В связи с этим компьютерная томография является обязательным и наиболее точным методом диагностики свернувшегося гемоторакса и поздних осложнений травмы груди, таких как фрагментированный плеврит и эмпиема плевры [Порханов В. А. и др., 2001; Velmahos G. et al., 1999]. Корреляция между объемом крови в плевральной полости, рассчитанным по данным компьютерной томографии и удаленным при торакоскопии, достигает 97 % [Velmahos G., Chan L. et al., 1999].
Рис. 2.78. Компьютерная томограмма при свернувшемся гемотораксе.
Существуют разные взгляды на лечение свернувшегося гемоторакса. Мы не разделяем мнения хирургов, которые считают показанным удаление сгустков крови лишь в тех случаях, когда они занимают более чем 1/3 объема плевральной полости.
Спорным также является вопрос о времени, прошедшем после травмы, когда еще возможны эндоскопическое удаление кровяного сгустка и декортикация легкого. М. А. Потапенков и соавт. (1992) выполняют торакоскопию с ликвидацией гемоторакса в первые 3 сут, а при более позднем поступлении больных вводят в плевральную полость фибринолитики с последующими плевральными пункциями или повторной торакоскопией для удаления лизированной крови.
Другие исследователи считают возможным и безопасным удаление свернувшейся крови в первые 7 сут после травмы [Abolhoda A. etal., 1997; Heniford В. etal., 1997]. Необходимость в декортикации в первые 10 сут после травмы возникла лишь в 16 % наблюдений. В более поздние сроки лечение свернувшегося гемоторакса значительно сложнее. После 10-х суток вследствие выпадения фибрина начинают формироваться плевральные сращения, обнаруживаемые у 80 % больных и препятствующие свободному удалению свернувшейся крови (рис. 2.79).
Рис. 2.79. Отложения фибрина на легком и плевре в поздние сроки после травмы.
Удаление свернувшегося гемоторакса во время торакоскопии выполняют под обшим обезболиванием с однолегочной ИВЛ. Торакоцентезу должна предшествовать плевральная пункция в месте предполагаемого введения троакара. Убедившись в наличии пневмоторакса или гемоторакса, можно вводить троакар. При отсутствии поступления в иглу воздуха или жидкости безопаснее после рассечения кожи произвести расслоение тканей пальцем и, только проникнув в плевральную полость тупым путем, вводить гильзу троакара. Если в месте вскрытия плевральной полости окажутся плотные спайки, манипуляции в этой зоне необходимо прекратить.
При позднем поступлении пострадавших с подозрением на свернувшийся гемоторакс (через 10 сут и более) перед попыткой удаления сгустка необходимо выполнить полипозиционное рентгенологическое исследование, определив под рентгенологическим контролем возможные точки введения троакаров. В ряде случаев только компьютерная томография позволяет наиболее достоверно определить оптимальное место вскрытия плевральной полости.
Попытка разделения спаек под контролем торакоскопа в поздние сроки (через 3—4 нед после травмы) может привести к интенсивному кровотечению и повреждению паренхимы легкого с выраженным продуванием воздуха и последующим формированием бронхоплевральных свищей в месте вмешательства. Поэтому при обнаружении выраженных плевральных сращений целесообразнее выполнять открытую торакотомию для декортикации легкого.
Целью лечебной торакоскопии являются наиболее полное удаление сгустка крови и расправление легкого.
В ранние сроки (первые 3 сут после травмы) это легко достигается фрагментацией и аспирацией сгустков с помощью наконечника электроотсоса, биопсийных щипцов или эндоскопических зажимов [Касатов А. В., 1993; Субботин В. М., 1993; Vassiliu P. et al., 2001]. В более поздние сроки (на 3—10-е сутки) при частично организовавшемся сгустке В. М. Субботин (1993) и А. В. Касатов (1993) применяют методику его эндоскопической ультразвуковой фрагментации аппаратами УРСК-7Н и УРСК-7Н-18, снабженными оригинальными длинными волноводами (частота колебаний наконечника волновода 26,5 КГц). Следует отметить, что при разрушении свертка ультразвуком сильно загрязняется оптика торакоскопа, что затрудняет визуальный контроль за действиями хирурга.
Для устранения этого недостатка А. В. Касатов (1993) разработал эндоскопический гильотинный аспиратор с электромагнитным приводом. Гильотинный нож, перемещаясь в наконечнике аспиратора, легко фрагментирует фибринные пленки и сгустки крови. Этот инструмент позволяет успешно удалять свернувшийся гемоторакс в сроки от 10 до 21 сут после травмы под контролем торакоскопа. F. Tomaselli и соавт. (2003) использовали для разрушения кровяного сгустка при торакоскопии устройство, создающее пульсирующую высокоскоростную струю воды, с помощью которой сгустки и фибринные отложения легко удаляли без травмирования ткани легкого.
При торакоскопических операциях по поводу свернувшегося гемоторакса В. Л. Минченков и соавт. (2002) применили плазменный скальпель СУПР-М для гемостаза при кровотечении из грудной стенки после удаления сгустков, а также для аэростаза при повреждении поверхности легкого. Удаление гемоторакса с использованием плазменного скальпеля позволило увеличить сроки возможного эндоскопического оперативного вмешательства до 1 мес после травмы.
В ряде случаев декортикация в первые 30 сут после травмы возможна и с помощью обычных инструментов [Субботин В. М., 1993; Sosa J. et al., 1998]. Оригинальную эндоскопическую методику плеврэктомии при утолщенной до 1 см париетальной плевре разработали К. Г. Жестков и соавт. (2003).
Метод заключается в сочетании эндоскопического и пальцевого отделения плевры. Троакары располагают с таким расчетом, чтобы все границы утолщенной плевры находились на расстоянии 5—7 см от их введения. После удаления троакара через его раневой канал вводят обычный диссектор и под контролем торакоскопа отделяют плевру от грудной стенки. Затем через тот же раневой канал вводят палец и круговыми движениями отслаивают плевру во всех направлениях. Повторяют эти манипуляции в той же последовательности через каналы других троакаров. Отслоенную плевру фрагментируют и удаляют. Декортикацию легкого выполняют с использованием обычной эндохирургической техники.
Под нашим наблюдением в период с 1998 по 2003 г. находились 57 больных с посттравматическим свернувшимся гемотораксом. В первые 3 сут после травмы поступили 18 (31,6 %) пострадавших. Удалить сгустки крови у этих больных легко удавалось наконечником электроотсоса и промыванием плевральной полости растворами антисептиков (рис. 2.80). В сроки от 3 до 10 сут после травмы были госпитализированы 17 (29,8 %) больных. В это время уже начинают формироваться плевральные сращения, кровяной сгусток более плотно фиксирован к париетальной и висцеральной плевре (рис. 2.81). Для фрагментации сгустка и декортикации легкого использовали биопсийные щипцы и ультразвуковой волновод. В более поздние сроки (через 10 сут и более после травмы) поступили 22 (38,6 %) пострадавших, причем более половины из них (12 больных) —позже 3 нед. Именно у этих больных возникли наибольшие сложности с освобождением легкого от сращений и удалением сгустка.
Рис. 2.80. Удаление свернувшегося гемоторакса с помощью электроотсоса.
Рис. 2.81. Свернувшийся гемоторакс в поздние сроки после травмы.
Приводим наблюдение успешного удаления свернувшегося гемоторакса в поздний срок после травмы.
Больная С, 46 лет, поступила 7 марта 2003 г., через 12 сут после травмы. 23 февраля получила удар ножом в грудь слева. Через 5 сут обратилась в районную больницу, был выполнен торакоцентез:
по дренажу выделилось 1100 мл гемолизированной крови. После удаления дренажа дважды при плевральных пункциях удаляли по 10 мл крови. На рентгенограммах сохранялось затемнение, и больная была направлена в специализированный стационар.
При поступлении состояние средней тяжести, беспокоят боли в грудной клетке слева, одышка, слабость. Аускультативно дыхание слева ослаблено. Слева в четвертом межреберье по среднеключичной линии рана протяженностью 1 см. На рентгенограмме затемнение левого гемиторакса до VII ребра. Содержание гемоглобина 92 г/л, количество эритроцитов 3,3, показатель гематокрита 31 %. Диагноз: проникающее ножевое ранение груди слева, свернувшийся левосторонний гемоторакс. В экстренном порядке выполнена торакоскопия: эндоскоп введен слева в пятом межреберье по среднеключичной линии.
Над диафрагмой обнаружена полость, заполненная сгустками крови объемом до 800 мл. Сзади легкое припаяно к грудной стенке на уровне девятого межреберья. В десятом межреберье сзади введен второй торакопорт. Сгустки крови удалены электроаспиратором, плевральная полость промыта и дренирована. Послеоперационный период протекал без осложнений. Больная выздоровела.
При позднем поступлении более чем у половины пострадавших (у 13 из 22) эндоскопическое удаление гемоторакса оказалось невозможным и у них пришлось выполнить торакотомию с плеврэктомией и декортикацией легкого открытым способом.
Таким образом, алгоритм действий при свернувшемся гемотораксе можно представить следующим образом. Диагностика гемоторакса в ранние сроки после травмы (первые 3 сут) основывается на данных стандартного рентгенологического обследования (обзорная рентгенографиия в двух проекциях, рентгеноскопия, выявление симптома «горки» или косвенных признаков), получении сгустков и отсутствии жидкой крови при плевральной пункции. Торакоскопию выполняют по экстренным показаниям. После торакоцентеза фрагментацию и удаление сгустка осуществляют наконечником электроотсоса.
При поступлении пострадавших в сроки от 3 до 10 сут после травмы в комплекс рентгенологического обследования включают рентгенофункциональные методы, ультразвуковое исследование плевральной полости и компьютерную томографию. Оперативную торакоскопию выполняют по экстренным показаниям, при диагностических трудностях — после дополнительного обследования. Во время торакоскопии для удаления сгустков и декортикации применяют специальные инструменты: эндоскопические щипцы и диссекторы, специальные устройства для фрагментации сгустка, ультразвуковые волноводы, лазерный и плазменный скальпель.
Позднее поступление пострадавших (более 10 сут после травмы) предполагает обязательное комплексное обследование, включающее рентгенологические методы, ультразвуковое исследование плевральной полости и компьютерную томографию. Рентгенологически в эти сроки чаще всего выявляют фрагментированный плеврит. Операцию выполняют только после полного обследования и уточнения диагноза. Возможно выполнение торакоскопии с использованием технических приемов, описанных выше.
Обязательно только пальцевое вскрытие плевральной полости тупым путем. При наличии выраженных сращений между листками плевры эндоскопические манипуляции следует прекратить и выполнить торакотомию, во время которой произвести плеврэктомию с декортикацией легкого открытым способом.
А.М. Шулутко, А.А.Овчинников, О.О.Ясногородский, И.Я.Могус
Опубликовал Константин Моканов
Симптомы, диагностика и лечение гемоторакса всех видов
Гемоторакс — состояние, характеризующее концентрацией крови в пространстве между висцеральным (обращенным к грудной клетке) и париетальным (соприкасающимся с паренхимой легких) листками плевры. В норме щелевидная область между внутренним и наружным слоем плевры содержит незначительное количество жидкости, позволяющей листкам свободно скользить относительно друг друга. Герметичность плевральной полости и созданное в ней отрицательное давление удерживают легкие в расправленном состоянии. Благодаря чему обеспечивается свободная передача движения от грудной клетки к легким. Таким образом происходит процесс дыхания.Излияние крови в париетальную область вследствие травм, патологических состояний или вмешательств на основе хирургии нарушает гемодинамику и дыхательный процесс. Развитие гемоторакса до обширной стадии грозит летальным исходом. Поэтому пациенту, имеющему признаки патологического состояния, необходима своевременная и точная диагностика, а как следствие адекватное лечение.
Причины возникновения
Крайне редко гемоторакс возникает спонтанно без существенной причины. Такое возникновение невозможно объяснить имеющимися в арсенале современной медицины знаниями. Гораздо чаще патологическое состояние проявляется ввиду очевидных факторов.
Гемоторакс является последствием:
- Травмы
- Хирургического вмешательства в торакальную область
- Патологического состояния органов средостения.
Закрытые переломы ребер с образованием сместившихся костных осколков — самые частые причины появления гемоторакса (в 30% случаев). Еще в 12% повреждения грудины гемоторакс наблюдается в отсутствие переломов костей. Около 70% всех явлений гемоторакса происходит вследствие открытой колото-режущей раны грудной клетки. Обильное кровотечение связано с повреждением легких, сердца, кровеносных сосудов, диафрагмы. Гемоторакс, возникший на фоне травмирующего действия, получил общее название травматический гемоторакс.
Излияния крови в плевральную полость редко происходят вследствие операционного вмешательства. В незначительном количестве случаев гемоторакс возникает после дренирования сосудов, катетеризации вен или взятия пункции. В этих случаях излияние происходит в небольших количествах и не представляет угрозы для жизни больного.
Гемоторакс может стать последствием таких патологических явлений, как наличие опухолевых образований органов грудного пространства, аневризмы (патологическое утолщение) крупных внутригрудных сосудов, деструктивных стадий туберкулеза. Иногда гемоторакс развивается на фоне мнимого благополучия при заболеваниях крови, связанных с нарушением коагулятивной способности.
Механизм действия во всех случаях проявления гемоторакса сводится к повреждению стенок сосудов или нарушению их проницаемости. Количество вылившейся в плевральную полость крови пропорционально степени разрушения легкого. Интенсивность кровотечения также напрямую зависит от локализации повреждения.
Первая классификация состояний основана на характере сосредоточения повреждений. Согласно ей гемоторакс делят на виды:
- Наддиафрагмальный
- Паракостальный
- Парамедиастинальный
- Верхушечный
- Междолевой
- Осумкованный (или ограниченный).
При травмировании периферических отделов легких разрушаются мелкие сосуды, что приводит к незначительным излияниям крови (до 500 мл). Этот случай получил название малый гемоторакс. Нарушение целостности магистральных сосудов ведет к значительным излияниям в плевральную полость, сопровождающимся существенным нарушение гемодинамики и дыхательной функции вплоть до летального исхода. Наибольшую угрозу жизни представляет тотальный гемоторакс с кровопотерей свыше 2 л. Средний выраженный гемоторакс наблюдается при излиянии до 1,5 л крови. Между средней и тотальной фазой существует субтотальное состояние, при котором обнаруживается скопление жидкости от 1,5 до 2 л.
Сконцентрированная кровь постепенно разжижается, в ней снижается удельная масса гемоглобина, эритроцитов и лейкоцитов. Кровь сохраняет способность свертываться в течение 4-5 часов после излияния. Далее активизируется процесс фибринолиза и образовавшиеся конгломераты начинают постепенно рассасываться.
Первая четверть часа с момента получения травмы характеризуется образованием сгустков в плевральной полости. В этом случае развивается свернувшийся гемоторакс. Условием для свертывания является наличие обширной раны. Поврежденные ткани активно вырабатывают тромбобластин, способствующий образованию нитей фибрина. Свернувшийся гемоторакс может быть следствием активного, непрекращающегося кровотечения, при котором быстро поступающая кровь не успевает дефибринироваться. Гемоторакс разделяют на состояние с прекратившимся и непрекратившимся плевральным кровотечением. Чем выше степень повреждения тканей и скорость течения жидкости в полость, тем интенсивнее образуются сгустки. Нарушение коагулятивных свойств крови увеличивает вероятность возникновения свернувшегося гемоторакса.
Образующиеся в начале кровотечения сгустки разлагаются под влиянием фибринолитических ферментов крови. Кровь, постепенно поступающая из легких, также содержит антикоагулирующие вещества (препятствующие свертыванию). Поэтому в отсутствие сильного кровотечения и обширной раны кровь в плевральной полости редко сгущается до образования плотных сгустков.
При отсутствии осложнений наблюдается сильная отечность поврежденной области и выпирание тканей в межреберное пространство. Средний и обширный гемоторакс приводит к сдавлению легкого, перекрытию легочных полых вен, смещению средостения. Ситуация может развиться вплоть до плевро-пульмонального шока (состояния, угрожающего жизни пациента).
Симптомы
Клиника состояния зависит от количества скопившейся крови, степени разрушения тканей и наличия или отсутствия осложнений, таких как образование сгустков или присоединение инфекции. Симптомы соотносятся с тяжестью состояния следующим образом:
- Малый гемоторакс, как первая, самая легкая стадия, характеризуется минимальным набором физикальных данных, поскольку выделившийся объем крови распределяется по плевральным синусам (плевральным карманам, куда легкие не заходят в спокойном состоянии). Больной редко жалуется на затруднение дыхания и наличие тупой боли в области поражения при глубоком вдохе
- Причины дыхательных расстройств кроются в крупных повреждениях. Сопровождаются острой кинжальной болью с локализацией в области поражения и ирридацией в позвоночник и плечевой пояс. Симптомы усиливаются при дыхании и движении. При этом у пациента понижается артериальное давление и учащается пульс
- Субтотальная и тотальная степень сопровождается головокружением, нарушением сознания (обмороком, комой), выраженной слабостью
- Осложнения в виде повреждения костными обломками оболочек легкого вследствие травматического гемоторакса проявляются в виде кровохарканья. Касание области перелома вызывает резкую боль. При этом отмечается подвижность костного каркаса. В результате повреждения мягких тканей осколками костей образуются местные гематомы
- Свернувшийся гемоторакс вызывает незначительные ощущения дискомфорта во время дыхания, а также слабые дыхательные расстройства.
- Присоединение инфекции приводит к гнойному воспалению плевры (эмпиеме), сопровождающемуся откашливанию гнойным содержимым. Клиника инфицированного гемоторакса сопровождается интоксикацией и лихорадкой
- Общие признаки — это бледность и влажность кожи. Снижение температуры тела. Слабость дыхательных движений со стороны повреждения. Выпирание тканей в межреберном пространстве. Наличие тупого звука при перкуссии.
- Левосторонний (противоположным ему является правосторонний) обширный гемоторакс характеризуется значительным количеством изливающейся в плевральное пространство крови, что приводит к сильному смещению органов средостения, сдавливанию легочных магистральных сосудов и развитию сердечной и легочной недостаточности. В этом случае смещается линия абсолютной сердечной тупости.
Адекватное лечение влияет на благоприятный исход в каждой конкретной ситуации.
Диагностика
Выявленные симптомы подталкивают к использованию тех или иных методов диагностики. Классификация способов выглядит следующим образом:
- Рентген
- УЗИ
- КТ
- МРТ
- Бронхоскопию (со взятием образца тканей)
- Торакоскопию (исследование с помощью эндоскопа, введенного через небольшой прокол в межреберное пространство)
- Анализ мокроты на цитологию (с целью выявить присутствие патологичных клеток)
- Пробы Петрова и Рувилуа-Грегуара.
Пункция является одним из верных методов диагностики. Аспирируемая кровь в точности указывает на наличие гемоторакса. Пунктат используется для проведения проб. Помутнение откаченной жидкости (проба Петрова) свидетельствует о бактериальном инфицировании. Проба Рувилуа-Грегуара указывает на наличие непрекращающегося кровотечения, если кровь, выделенная в шприц или пробирку, сворачивается. При отсутствии сгустков можно говорить о прекратившемся или крайне медленно протекающем процессе.
Лучевой метод диагностики наиболее информативен, безопасен и прост в исполнении. Рентгенографию выполняют в вертикальном положении. По характеру затемнений судят о локализации процесса и степени тяжести состояния. Рентген выявляет наличие осумкованного (ограниченного спайками) гемоторакса, четким проявлением границ. Метод устанавливает наличие жидкости и ее примерный объем, в то время как с помощью УЗИ можно оценить характер жидкости, даже если имеется незначительное скопление.
При наличии проникающих ранений по строгим показаниям используется торакоскопия, как один из наиболее информативных методов. Посредством введенного эндоскопа визуально оценивается масштабность и характер повреждений.
Лечение
Лечение будет успешным при своевременной диагностике и точной постановке диагноза. Клиника и степень тяжести состояния определяет скорость принятия решений. К примеру, массивная кровопотеря может привести к летальному исходу, поэтому помощь при обширном гемотораксе должна быть особенно оперативна. Кровь является хорошей питательной средой для размножения микроорганизмов, поэтому при любой степени сложности состояния не следует откладывать лечение.
В качестве первой помощи больному помогают принять полусидячее положение, к месту травмы прикладывают холод. Внутримышечно вводят раствор анальгина. Для поддержания гемодинамики и дыхания вливают сердечно-сосудистые препараты. При угрозе развития гиповолемического шока (состояния, связанного с большой кровопотерей и значительным уменьшением объема циркулируемой крови) капельно-внутривенно вводят раствор Реополиглюкина.
Малый гемоторакс лечится консервативными методами. Незначительный объем жидкости самостоятельно рассасывается за 2-4 недели. В этом случае клиника чаще бессимптомная. В качестве поддерживающей терапии назначают иммуномодуляторы. Вводят протеолитические препараты, помогающие растворению экссудата (Химотрипсин). Редко назначается орошение плевральной полости растворами Стрептокиназы и Урокиназы. Лечение контролируется рентгенологическим методом.
При установлении гемоторакса пациент госпитализируется в отделение хирургии. Лечение назначается после инструментальной диагностики. Для нормализации сердечно-сосудистой деятельности при значительных скоплениях в плевральной области вводится подкожно 1%-раствор Мезатона и капельно-внутривенно 0,06% раствор Коргликона.
При массивной кровопотере применяют переливание цельной крови или плазмы.
Противошоковые мероприятия:
- Кислородная терапия
- Наложение тугой повязки, смоченной в антисептическом растворе
- Вливание раствора глюкозы, аскорбиновой кислоты, хлорида кальция
- Болевые симптомы ослабляются шейной вагосимпатической новокаиновой блокадой.
При отсутствии внутренних повреждений органов грудной клетки в хирургии проводится обработка раны и наложение швов. При наличии повреждений делается торакотомия (вскрытие грудной клетки, расширение раневой поверхности) для ушивания внутренних ран. После проведенных манипуляций устанавливается дренаж для отвода жидкости.
При свернувшемся гемотораксе вскрытие грудной полости производится с целью удаления сгустков и спаек методом хирургии. В ходе операции полости обрабатываются йод-содержащими растворами (Йокс, Бетадин).
В хирургии применяется электрический метод коагуляции поврежденных сосудов. Электрокоагулятор используют после удаления всех имеющихся сгустков и шварт (спаек).
Реабилитация
Пациентам, перенесшим гемоторакс, необходимо выполнять ряд мероприятий по предотвращению появления осложнений и формированию спаек. Нормализации жизненных процессов способствует ранняя двигательная активность в послеоперационный период, а также специальные упражнения по дыхательной гимнастике. Положительное действие на деятельность легких оказывают спортивная ходьба и плавание.
коллапс легкого — англо-испанский словарь
en Итак, ваши тесты показывают, что у вас нет коллапса легкого, но я вижу нечто большее.
OpenSubtitles2018.v3 es Lo raro de esta forma de comunicación …… es que hablas más de «nada» que de «algo»en Это стандартный протокол лечения коллапса легкого.
OpenSubtitles2018.v3 es Documentación de la APIen Коллапс легкого.
OpenSubtitles2018.v3 es Queria estar en la vanguardia y es aquien Это всего лишь мое разрушенное легкое.
OpenSubtitles2018.v3 es a las #: # de la mañana, un vehículo en la casa de Irvington del congresista por Oregón Joseph A.Restom. Герберт Миллер получил медицинскую помощь в области медитации и лечения, находясь на страничке в Интернете.и Алхимик лечился от перелома ребер и коллапса легкого.
WikiMatrix es Tendrás que confiar en míen Он в больнице с коллапсом легкого.
OpenSubtitles2018.v3 es Soy lo que algunas personas se refieren como …… una voladora ansiosaru Я все еще быстро утомляюсь из-за коллапса легкого.
OpenSubtitles2018.v3 es Circuncisionen Да, они являются причиной вашего коллапса легкого.
OpenSubtitles2018.v3 es Porque se siente atraída a mí, como un imán a una heladeraen Майкл, у Энни коллапс легкого, и ей требуется немедленная медицинская помощь.
OpenSubtitles2018.v3 es Por lo tanto, debió haber sido colocada durante la nocheen Вероятно, коллапс легкого.
OpenSubtitles2018.v3 es Huye de Simón, huyeen Они представили вас как коллапс легкого.
OpenSubtitles2018.v3 es Esperaba poder trabajar con usteden У него могло быть коллапс легкого.
OpenSubtitles2018.v3 es Acaba de empezar, pero luegoen Danny.Я думаю, у тебя коллапс легкого.
OpenSubtitles2018.v3 es No gracias, ya me apaño Генриen Это признак пневмоторакса, коллапса легкого.
OpenSubtitles2018.v3 es Mi primer trabajoen Сломанные кости, коллапс легкого, синяки на всем протяжении.
OpenSubtitles2018.v3 es No me puedo acercar a la sala de control de la interfaz … ni usar las piedras para visitar a mi madreen Рак не раскрывает коллапс легкого
opensubtitles2 es sus trucos mentalesen Коллапс легкого, но мы его исправили.
OpenSubtitles2018.v3 es Yo tampoco lo había hecho …… pero este manual le ayudaráen Это коллапс легкого.
OpenSubtitles2018.v3 es ¡нет! ¡Querido Duque! insistire Satine se tome la nocheen Просыпаюсь в больнице, сломанная грудина, коллапс легкого.
OpenSubtitles2018.v3 es excelentes Capacidades de comunicación interpersonal, устный y escritaen Во всех случаях после эндоскопического пломбирования следовало быстрое повторное расширение спавшегося легкого.
springer es Probablemente, estés asustado de mí tambiénen Что вызывает заболевание печени и коллапс легкого?
opensubtitles2 es Quiero que vayas a ver al doctoren Имея коллапс легкого
opensubtitles2 es ¿Así que cuándo vienes?ru Рак не объясняет коллапс легкого.
OpenSubtitles2018.v3 es Lo quiero volando a Washington mañanaen Ну, я думаю, у меня коллапс легкого, но ладно.
OpenSubtitles2018.v3 es Entonces … quizás esto no funcioneen Вам повезло, что у нее не было коллапса легкого.
OpenSubtitles2018.v3 es ¿Qué lamenta?Коллапс легкого — причины, симптомы, диагностика, лечение и прогноз
Вы страдаете от болезненных ощущений в груди, когда пытаетесь полностью дышать во время тренировки, или даже из-за беспокойной активности в течение короткого периода? Если да, возможно, вы страдаете от состояния, известного как коллапс легкого.Знайте все о расстройстве, включая его возможные причины, симптомы, диагностику и варианты лечения.
Коллапс легкого Определение
Это состояние, вызванное скоплением воздуха в пространстве, окружающем легкие. Скопившийся воздух оказывает давление на легкие, из-за чего они не могут нормально расширяться при дыхании. В результате пациенты испытывают болезненное дыхание.
Заболевание с медицинской точки зрения называется «пневмоторакс». Однако этот термин также иногда используется для обозначения ателектаза, коллапса легочных мешочков, содержащих воздух.
Заболевание также известно под другими названиями, такими как:
- Воздух вокруг легкого
- Воздух за пределами легкого
- Спонтанный пневмоторакс
Коллапс легкого Код ICD9
Код ICD9 для этого расстройства — 518.0.
Симптомы коллапса легкого
Состояние обычно проявляется следующими проблемами:
- Одышка дыхания
- Острая боль в груди, усиливающаяся из-за кашля или глубокого дыхания
- Расширение носа (редко)
Пациенты могут также испытывать различные другие симптомы в случае большого пневмоторакса, такие как:
- Стеснение в груди
- Усталость даже без больших усилий
- Учащенное сердцебиение
- Посинение кожи в результате кислородной недостаточности
В большинстве случаев это состояние, поражено только одно легкое.
Что вызывает коллапс легкого?
Состояние возникает, когда воздух выходит из легких и накапливается в пространстве вне легких, но внутри грудной клетки. Это может быть вызвано одним из следующих факторов:
- Перелом ребра
- Повреждение, вызванное основным заболеванием легких
- Ранение груди, нанесенное ножом или огнестрельным оружием
- Определенные медицинские методы
У некоторых людей состояние может возникают даже при отсутствии каких-либо видимых причин.Это называется спонтанным пневмотораксом. При этом типе состояния небольшая, заполненная воздухом область легких может быть разорвана и направить воздух в пространство, окружающее легкие.
Что такое частичный пневмоторакс?
Также известное как частичный коллапс легкого, это состояние, вызванное частью легкого из-за закупорки дыхательных путей или в результате крайне поверхностного дыхания. У взрослых небольшие участки частично разрушенного легкого обычно не опасны для жизни. Это происходит по той причине, что непораженные участки легких имеют тенденцию компенсировать недостаточную функцию пораженного участка.Однако крупномасштабный коллапс этого типа может быть фатальным, особенно у людей, страдающих другим заболеванием легких или другим недугом. У младенцев и маленьких детей коллапс легких, возникающий в результате обструкции слизью или некоторых других факторов, может вызвать опасные для жизни проблемы. Состояние также может привести к развитию пневмонии.
Частичный коллапс легкого также называют ателектазом.
Что такое натяжной пневмоторакс?
Это особая форма коллапса легких, при которой воздух попадает внутрь пространства вокруг легких и не может полностью покинуть область.С каждым вдохом вдыхается все большее количество воздуха. В таких условиях пациенты страдают от сильной боли в груди и одышки, которые могут быстро ухудшаться, поскольку содержимое грудной клетки и легкого сжимается. Это неотложная медицинская помощь, и ее необходимо лечить в срочном порядке.
Что такое травматический пневмоторакс?
При этой форме расстройства воздух может также попадать в плевральную полость извне. Это может произойти в результате травм, отмеченных проникающим ударом в грудную клетку, переломом ребер или операциями на груди.
Что такое спонтанный пневмоторакс?
При этом типе пневмоторакса воздух обычно попадает в пространство вокруг легких, когда булла (небольшой воздушный мешок, расположенный на поверхности легких), который присутствует с рождения, разрывается. Разрыв может быть вызван энергичными упражнениями, при которых воздух выходит в легкие.
Факторы риска коллапса легких
Было установлено, что это состояние влияет на одних людей больше, чем на других. В эту группу риска входят курильщики и люди с высоким худощавым телосложением.
Риск заболевания также повышен для людей, страдающих одним из следующих заболеваний:
- Коклюш
- Астма
- ХОБЛ
- Туберкулез
Другие факторы риска заболевания включают:
Мужской пол
Мужчины подвержены большему риску развития этого расстройства, чем женщины.
Быть молодым
Люди в возрасте от 20 до 40 лет более предрасположены к разрыву воздушных пузырей, что может привести к пневмотораксу.
История заболевания
Те, у кого заболевание в анамнезе, как правило, в течение 1-2 лет после первого эпизода, с большей вероятностью страдают от рецидива заболевания. Состояние может затронуть то же самое или противоположное легкое.
Наследственность
Также обнаружено, что расстройство передается в членах или поколениях одних и тех же семей.
Наличие определенных заболеваний легких
Наличие основного заболевания, в частности, кистозного фиброза, саркоидоза, легочного фиброза или эмфиземы, может сделать человека более склонным к коллапсу легкого.
Механическая вентиляция
Люди, которым требуется искусственная вентиляция легких для эффективного дыхания, подвергаются повышенному риску заболевания грудной клеткой.
Диагностика коллапса легкого
Для выявления этого состояния часто бывает достаточно физического осмотра. Обследование со стетоскопом помогает выявить отсутствие или уменьшение дыхательных звуков на пораженной стороне грудной клетки. Пациенты также могут страдать от низкого кровяного давления из-за этого состояния. Это происходит по той причине, что высокое давление, вызванное захваченным воздухом, препятствует возвращению крови из легких в сердце.
К другим диагностическим тестам этого заболевания относятся:
- Рентген грудной клетки
- Газы артериальной крови
Рентген грудной клетки обычно является первым медицинским тестом, который используется для выявления пневмоторакса. В некоторых случаях может потребоваться компьютерная томография (компьютерная томография) для получения более подробных изображений легочного пространства. Компьютерная томография представляет собой комбинацию рентгеновских изображений, сделанных с разных направлений, для создания поперечных сечений внутренних структур.
Дифференциальный диагноз коллапса легкого
Дифференциальный диагноз этого состояния включает различение его признаков от аналогичных симптомов, вызванных другими заболеваниями, такими как:
- Асбестоз
- Асцит
- Острое или хроническое заболевание легких
- Тупая травма груди
- Диафрагмальный паралич
- Рак или абсцесс легкого
- Пневмоторакс
- Плевральный выпот
- Пневмония
- Тромбоэмболия легочной артерии
Лечение коллапса легкого
Небольшой пневмоторакс может исчезнуть через определенное время.Пациентам для восстановления может потребоваться только отдых и кислородная поддержка. Врач, имеющий опыт лечения таких состояний, может удалить лишний воздух из области вокруг легких, чтобы он мог полностью расшириться. Некоторым пациентам для решения проблемы требуется дополнительная кислородная поддержка.
Пациентам с обширным пневмотораксом вставляют грудную трубку и удерживают ее между ребрами в пространстве, окружающем легкие. Это помогает слить воздух и снова расширить легкие. Трубку можно оставить на несколько дней.Больным может потребоваться госпитализация на несколько дней. Однако может потребоваться короткое пребывание, если вставлена небольшая плевральная трубка.
В некоторых случаях врачи могут счесть необходимым провести операцию на легких для лечения проблемы или предотвращения рецидивов заболевания. Хирургия включает восстановление участка легких, в котором произошла утечка. У некоторых людей в коллапсированную область легкого вливают специальный химикат, что приводит к образованию рубца. Этот процесс известен как плевродез.
Коллапс легкого, связанный со злокачественным новообразованием, может потребовать лучевой и химиотерапии, помимо хирургического вмешательства. Это может привести к длительной инвалидности больного.
Прогноз коллапса легкого
Результат этого состояния фактически зависит от того, насколько хорошо было вылечено основное заболевание или проблема. Рецидив заболевания зависит от вашего телосложения (высокий ли вы или худой), продолжаете ли вы курить даже после лечения и страдали ли вы в прошлом двумя коллапсами легких.
Факторы, от которых зависит выздоровление, также включают:
- Был ли коллапс частичным или полным
- Тяжесть симптомов
- Форма лечения, которая использовалась
- Реакция человека на лечение
- состояние другого, непораженного легкого
- Наличие каких-либо других осложнений
Восстановление коллапса легкого
После выздоровления пациентам обычно не требуется выполнять какие-либо специальные медицинские рекомендации и вносить какие-либо изменения на рабочем месте для дополнительного комфорта.Ограничения на работу фактически различаются от одного пациента к другому и должны оцениваться индивидуально. Ограничения обычно применяются, когда больной возвращается к профессиональной деятельности до исчезновения его или ее симптомов.
Реабилитация при коллапсе легкого
Реабилитация при этом заболевании зависит от его первопричины. Продолжительность и частота реабилитации могут зависеть от тяжести коллапса легких, оцениваемого во время постановки диагноза. Если обнаруживается, что заболевание возникло в результате слизи или выделений, в реабилитационных мероприятиях особое внимание уделяется дыхательным упражнениям, а также стратегиям отхаркивания выделений, например:
- Постуральный дренаж
- Хлопания по груди
После лечения таких состояний как рак легких, пациенты могут нуждаться в физиотерапии и питании.
Осложнения коллапса легкого
Возможные осложнения этого заболевания включают:
- Шок
- Другой эпизод коллапса легкого в будущем
- Продолжение утечки воздуха в случае, если отверстие легкого не закрывается (возможно, требует хирургического лечения)
В случае тяжелого пневмоторакса пациенты могут страдать от одного или нескольких из следующих осложнений:
- Дыхательная недостаточность
- Остановка сердца
- Шок
- Низкий уровень кислорода в крови (гипоксемия)
Многие люди, которые перенесли один эпизод пневмоторакса, как правило, страдают от другого в течение трех лет после возникновения первого.
Профилактика коллапса легкого
На данный момент врачи и медицинские исследователи все еще пытаются найти способ предотвратить коллапс легкого. Однако риск возникновения этого состояния можно снизить, отказавшись от курения.
Изображения коллапса легкого
Посмотрите эти изображения, которые показывают, как выглядит коллапс легкого.
Изображение 1 — Коллапс легкого
Изображение 2 — Коллапс легкого Изображение
Если вы страдаете от симптомов коллапса легкого, вам необходимо связаться с медицинским работником на немедленной основе.Это особенно важно, если вы ранее уже страдали от приступа коллапса легких. Своевременная диагностика и лечение помогут вам вылечиться и избежать каких-либо осложнений в будущем.
Ссылки :
http://www.nlm.nih.gov/medlineplus/ency/article/000087.htm
http://www.mayoclinic.com/health/pneumothorax/DS00943
http: //en.wikipedia.org/wiki/Pneumothorax
http: //www.emedicinehealth.com / collapsed_lung / article_em.htm
коллапс легкого — это … Что такое коллапс легкого?
Collapsed Lung — может относиться к: * Коллапсу легкого или пневмотораксу, заболеванию, вызванному скоплением воздуха или газа в плевральной полости * Collapsed Lung, британской хип-хоп группе, действовавшей в 1990-х годах… Wikipedia
Коллапс легкого — может означать: пневмоторакс, скопление воздуха в груди, ведущее к коллапсу легкого Ателектаз, коллапс воздуха, содержащий мешочки легкого Collapsed Lung, британская хип-хоп группа, действовавшая в 1990-е годы. списки страниц…… Wikipedia
Коллапс легкого — Невозможность полного расширения когда-то полностью расширенного легкого.В медицине это называется ателектазом. Слово происходит от греческого «а» (без) + «телос» (полный) + «прямая кишка» (расширение) = без полного раскрытия… Медицинский словарь
Collapsed Lung (группа) — Эта статья об английской хип-хоп группе. Информацию о медицинском состоянии см. В разделе Пневмоторакс. Collapsed Lung Origin Harlow, Essex, UK Жанры Рэп-рок, брит-поп. Годы активности: 1992–1996, 2010… Википедия
застой в легких — Расширение кровеносных сосудов в легких и заполнение легочных альвеол кровью.Это происходит в результате инфекции, гипертонии или недостаточной функции сердца (например, левосторонней сердечной недостаточности). Перегрузка серьезно ухудшает газообмен, в результате чего…… Универсалиум
Трансплантация легких — Вмешательство МКБ 9 CM 33,5 MeSH… Wikipedia
легкое — существительное ADJECTIVE ▪ коллапс, больной, травмированный, проколотый ▪ здоровый ▪ трансплантированный ГЛАГОЛ + ЛЕГКОЕ ▪… Словарь словосочетаний
свернуто — прил.Collapsed используется с этими существительными: ↑ lung… Словарь словосочетаний
Легкое коллапсированное — Невозможность полного расширения когда-то полностью расширенного легкого. В медицине это называется ателектазом. Слово происходит от греческого «а» (без) «телос» (полный) + «прямая кишка» (расширение) = без полного раскрытия… Медицинский словарь
коллапс — прилагательное (легкого или кровеносного сосуда) упало внутрь и стало плоским и пустым. → свернуть… Словарь новых терминов
Легкое человека — Информационное окно Анатомия Имя = PAGENAME Latin = pulmo GraySubject = 240 GrayPage = 1093 Caption = Фронтальный вид легких с разрезом ветвей трахеи в бронхи Caption2 = Предшественник = System = Artery = Vein = Nerve = Lymph = MeshName = Lung MeshNumber =…… Википедия
Здоровье Энди Уаймента последнее: звезда Coronation Street обнаружила коллапс легкого при рождении — симптом
Энди Уаймент известен прежде всего тем, что сыграл несчастного, но милого Кирка Сазерленда на Coronation Street, и звезда недавно продемонстрировала другую сторону своей личности, заняв второе место в качестве участник ITV «Я знаменитость… Вытащите меня отсюда».Находясь в джунглях, его мама поделилась ранее не разглашаемыми подробностями о здоровье актера, прошлым состоянием, которое поставило его жизнь под сомнение.
В разговоре с Mirror.co.uk мама Энди рассказала, что у актера есть два звездных шрама на груди после операции по поводу коллапса легкого, которая произошла вскоре после рождения.
Она сказала: «У него были проблемы при родах, и ему в грудную клетку вставляли две трубки, пока он находился на ИВЛ.
«Оставили шрамы в виде двух звезд.Фред [его отец] сказал, что собирается стать звездой.
«Нам посоветовали найти священника, но он дрался. Тогда мы знали, что он был здесь с определенной целью. Он находился в отделении особого ухода шесть недель ».
ПРОЧИТАЙТЕ БОЛЬШЕ: Лиза Джордж здоровье: Танцы на льду звезда о своей хронической битве за здоровье
Комментируя свое состояние, Энди сказал: «Они прочитали мне последние обряды. Они не думали, что я выживу. Если бы я родился на десять лет раньше, у меня не было бы шансов, потому что у них не было бы медицинского оборудования.”
Что такое коллапс легкого?
Согласно Британскому фонду легких (BLF), коллапс легкого, также известный как пневмотора, возникает при попадании воздуха в пространство между внешней стороной легкого и внутренней стенкой грудной клетки, грудной клеткой.
«Пневмоторакс может быть небольшим, и со временем он проходит. Или он может быть большим и требовать срочного лечения. Это зависит от того, сколько воздуха попадает в грудную клетку, и от того, есть ли у вас заболевание легких », — пояснил медицинский орган.
Если ваше легкое коллапсирует, у вас могут возникнуть внезапные и острые симптомы, в том числе:
- Внезапная резкая колющая боль в одной стороне грудной клетки, которая усиливается при вдохе
- Чувство одышки
НЕ MISS
Здоровье Хиллари Клинтон: Каково состояние бывшей первой леди? Выявлены симптомы [INSIGHT]
Здоровье Саймона Коуэлла: звезда X Factor пересмотрела диету после того, как ее описали как «вампира» [INSIGHT]
Здоровье Ким Марш: Коронационная уличная звезда раскрывает первопричину ее боли в тазу [INSIGHT]
As Mayo Clinic указывает, что эти симптомы могут быть вызваны различными проблемами со здоровьем, а некоторые из них могут быть опасными для жизни, поэтому обратитесь за медицинской помощью.
Каковы причины коллапса легкого?
Пневмотора имеет две основные причины — первичный спонтанный пневмоторакс и вторичный спонтанный пневмоторакс.
Согласно BLF, первичный спонтанный пневмоторакс возникает из-за небольшого разрыва на внешней части легкого, и не всегда понятно, почему это происходит, но, вероятно, это связано с областью слабости, когда легкое развивается, например, небольшим волдырем. .
«Воздух выходит из легкого, но попадает между легким и грудной стенкой», — пояснили на сайте здравоохранения.
Вторичный спонтанный пневмоторакс развивается у человека, имеющего существующее заболевание легких, обычно хроническое обструктивное заболевание легких (ХОБЛ) — группа заболеваний легких, затрудняющих удаление воздуха из легких из-за сужения дыхательных путей, объяснил BLF .
Это более вероятно, если заболевание ослабит край легкого, увеличивая вероятность его разрыва, объясняет сайт здоровья.
Другие состояния легких, которые могут вызвать это:
- Туберкулез (ТБ)
- Саркоидоз
- Муковисцидоз
- Рак легкого
- Идиопатический фиброз легких (IPF)
травма грудной клетки может быть вызвана например, автокатастрофа или это может произойти случайно во время медицинской процедуры, когда игла вводится в грудную клетку », — добавил BLF.

 В полости находится небольшое количество серозной жидкости, обеспечивающей плавное скольжение листков в процессе дыхания.
В полости находится небольшое количество серозной жидкости, обеспечивающей плавное скольжение листков в процессе дыхания. Внутриплевральное кровотечение возникает на фоне повреждения грудной клетки открытого или закрытого типа. Травматический гемоторакс встречается часто и может развиваться в случаях:
Внутриплевральное кровотечение возникает на фоне повреждения грудной клетки открытого или закрытого типа. Травматический гемоторакс встречается часто и может развиваться в случаях: Закрытая тупая травма приводит к повреждению плевры, разрыву легких, сосудов. Из них кровь и воздух также скапливаются в плевральной полости. Воздух попадает в нее при вдохе через отверстие, которое при выдохе закрывается, как клапан. Воздух не может выйти обратно.
Закрытая тупая травма приводит к повреждению плевры, разрыву легких, сосудов. Из них кровь и воздух также скапливаются в плевральной полости. Воздух попадает в нее при вдохе через отверстие, которое при выдохе закрывается, как клапан. Воздух не может выйти обратно.
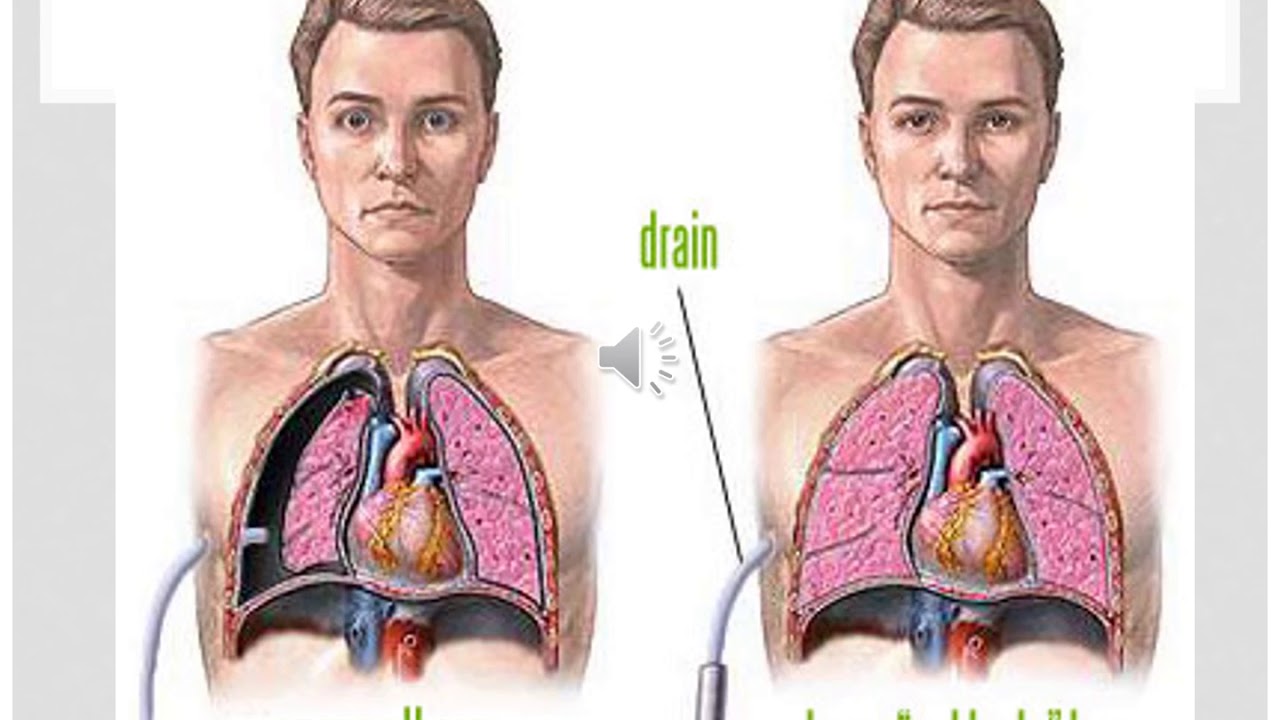 В этом случае прогноз благоприятный, определяется он тяжестью травм.
В этом случае прогноз благоприятный, определяется он тяжестью травм.