Виды кашля у детей
Кашель является частой проблемой, с которой рано или поздно сталкиваются все дети. Он может быть разным по характеру (влажный, сухой, лающий, с репризами), по длительности (острый или хронический), а также по возможности установления причины кашля (специфический или неспецифический) и т.д.
Первое, что делает специалист во время диагностики состояния ребенка – устанавливает форму кашля и уже на основании этого подбирает тактику лечения. В статье мы попробуем дать подробную характеристику основных типов кашля.
Влажный кашель
В большинстве случаев причиной влажного кашля является так называемый постназальный затек – стекание слизистых выделений по задней стенке глотки. Ситуация возникает при инфекционном воспалении носоглотки или пазух носа.
Значительно реже влажный кашель может быть спровоцирован продукцией мокроты в нижних дыхательных путях. Подобное наблюдается при бронхите или пневмонии.
Причиной частого влажного кашля может стать прием различных отхаркивающих препаратов.
Сухой кашель
Обычно сухой кашель возникает у детей с инфекцией дыхательных путей. Однако в некоторых случаях длительно непроходящий сухой кашель может свидетельствовать о наличии у ребенка бронхиальной астмы.
Лающий кашель
Данный вид легко можно определить по характерному звуку – кашель напоминает лай собаки или тюленя. Лающий кашель возникает во время эпизода стенозирующего ларинготрахеита (ложного крупа). Причиной являются вирусные инфекции.
Как правило, кашель возникает ночью и часто сопровождается тяжелым дыханием и осиплостью голоса.
Кашель с репризами
Симптомами кашля с репризами являются частые кашлевые толчки, беспрерывно идущие один за другим. Между толчками ребенок не успевает вдохнуть воздух. Эпизод кашлевых толчков заканчивается шумным вдохом – то есть репризой.
Кашель с репризами возникает во время пароксизмального периода коклюша. Помимо этого, причинами могут быть некоторые вирусные инфекции (парагрипп, аденовирусная инфекция, респираторно-синцитиальная и др.), микоплазменная инфекция или паракоклюш.
Острый кашель
Острым называется кашель длительностью менее 2 недель. В основном острая форма возникает при вирусных инфекциях дыхательных путей (ОРВИ).
ОРВИ у здоровых детей может возникать несколько раз в год. Дети, посещающие детский сад, болеют чаще – заболеваемость доходит до 6-12 эпизодов ежегодно. Кашель при ОРВИ длится порядка 1-3 недель.
По данным исследований, 50% дошкольников не имеют кашля к 10-му дню после начала болезни, 90% — к 25-му дню.
На данный момент не существует эффективного и безопасного средства от кашля при ОРВИ. Лечение неосложненного ОРВИ должно включать лишь обильное питье и прием жаропонижающих препаратов для облегчения дискомфорта от высокой температуры. Прием антибиотиков при ОРВИ нецелесообразен, так как не сокращает длительность болезни и не снижает вероятность наступления осложнений.
Прием антибиотиков при ОРВИ нецелесообразен, так как не сокращает длительность болезни и не снижает вероятность наступления осложнений.
Эффективность противовирусных препаратов доказана только против вируса гриппа. Подобные средства способны сократить длительность болезни на несколько дней. Однако они не могут снизить риск возникновения осложнений и частоту госпитализации.
В медицине существует понятие «красные флаги» — симптомы, при возникновении которых следует обязательно показать ребенка врачу.
«Красные флаги» при остром кашле:
- прогрессирующее ухудшение самочувствия;
- отсутствие улучшения в течение 10 дней;
- наличие лихорадки более 5 дней;
- возникновение затрудненного дыхания;
- возникновение посторонних шумов при дыхании.
К тому же, есть состояния, когда без рентгенографии не обойтись. Это исследование показано в следующих случаях:
Это исследование показано в следующих случаях:
1. Кашель у ребенка с длительной лихорадкой, учащенным дыханием или наличием влажных хрипов в легких.
2. Нетипичное течение заболевания с нарастанием кашля или появлением кровохарканья.
3. Подозрение на наличие инородного тела в дыхательных путях.
Хронический кашель
Хроническим называется кашель длительностью свыше 4 недель. Важно не путать хронический кашель с рецидивирующим острым, вызванным повторным инфицированием.
Для того, чтобы установить причину хронической формы кашля, необходимо тщательно собрать анамнез, провести осмотр и пройти несколько видов исследований:
- рентгенографию легких;
- спирометрию;
- скрининг туберкулеза.
Исходя из полученных результатов, врач может назначить дополнительные лабораторные и инструментальные исследования.
В зависимости от возможности установления причины кашля, разделяют хронический специфический и хронический неспецифический.
Хронический специфический кашель
Специфическим называется кашель, причину которого можно установить по данным анамнеза, результатам осмотра, инструментального или лабораторного обследования.
Наиболее частые причины хронического специфического кашля:
- бронхиальная астма;
- бронхоэктатическая болезнь;
- муковисцидоз;
- эозинофильная пневмония;
- аспирация инородного тела;
- интерстициальные заболевания легких;
- иммунодефицитные состояния;
- воздействие табачного дыма;
- туберкулез;
- коклюш;
- затяжной бактериальный бронхит;
- аномалии развития органов дыхательной системы;
- псигохенный кашель;
- прием некоторых лекарственных препаратов и др.

Хронический неспецифический кашель
Неспецифическим называется кашель, причину которого невозможно установить по данным анамнеза, осмотра и исследований.
В большинстве случаев хронический неспецифический кашель у детей возникает в результате перенесенной вирусной инфекции и проходит самостоятельно. В этом случае происхождение кашля связано с повышением чувствительности кашлевых рецепторов после перенесенной инфекции.
При возникновении хронического неспецифического кашля ребенка необходимо повторно показать врачу спустя 2 недели после начала заболевания. Если по прошествии этого времени кашель сохранился, и не появилось новых признаков, указывающих на ту или иную причину болезни, то выделяют две тактики дальнейших действий:
1. Наблюдение в течение дополнительных 2 недель.
2. Проведение пробного лечения.
В случае, если была выбрана первая тактика, при сохранении кашля, через 2 недели рекомендуется проведение пробного лечения.
Пробное лечение подбирается индивидуально с учетом характера кашля (сухой или влажный).
При сухом кашле проводится пробное лечение бронхиальной астмы малыми дозами глюкокортикостероидов в течение 2-4 недель.
При эффективности данной терапии через 2-4 недели лечение отменяется, а в случае дальнейшего возобновления кашля, назначается повторно.
При влажном кашле проводится пробное антибактериальное лечение затяжного бактериального бронхита. При этом у ребенка должны наблюдаться следующие симптомы:
- ежедневный влажный кашель в течение 4 недель;
- отсутствие данных, указывающих на другие причины возникновения кашля;
- исчезновение кашля спустя 2-4 недели после начала проведения антибактериальной терапии.
Пробная антибактериальная терапия должна проводиться не менее 2 недель подряд. При сохранении кашля лечение продлевается еще на 2 недели.
Психогенный кашель
Отдельно хочется остановиться на таком понятии, как психогенный кашель. Его можно диагностировать по громкому кашлю в виде повторных частых единичных кашлевых толчков, нередко с лающим оттенком. Психогенный кашель отсутствует, когда ребенок спит, усиливается во время скуки и ослабевает (уменьшается) при увлеченности ребенка каким-либо делом. Зачастую появление психогенного кашля наблюдается после перенесенной вирусной инфекции.
Длительность такого кашля – от нескольких недель до нескольких месяцев. При этом на медицинском осмотре и во время проводимых исследованиях никаких изменений не обнаруживается.
Лечение психогенного кашля сводится к проведению поведенческой терапии.
Один из методов – по вечерам родители совместно с ребенком считают количество кашлевых толчков в течение 30 минут. После этого при каждом снижении частоты кашля на 10% в течение 3 дней подряд ребенок получает награду или похвалу.
Заключение
Виды кашля разнообразны. И только специалист сможет отличить норму от патологии. Поэтому не стоит затягивать с консультацией. При появлении кашля ребенка надо как можно раньше показать педиатру.
Дифференциальная диагностика кашля у детей и его лечение | #03/08
Кашель — защитный механизм очищения бронхов и трахеи. Он возникает при воздействии на «быстрые» или ирритативные рецепторы механических и химических раздражителей и на «медленные» С-рецепторы — медиаторы воспаления. Редкие кашлевые толчки физиологичны, они удаляют скопление слизи из гортани; здоровые дети «откашливаются» 10–15 раз за день, больше утром, что не должно тревожить родителей.
При дифференциальной диагностике кашля очень важно различать его временные характеристики: остро возникший кашель; затяжной кашель, длящийся три и более недель после острого эпизода; рецидивирующий, возникающий периодически; длительный постоянный кашель.
Виды кашля
Остро возникший кашель. Характерен для острого вирусного катара верхних дыхательных путей, а также для воспаления в гортани (ларингит, круп), трахее (трахеит), бронхах (бронхит) и легких (пневмонии). При поражении дыхательной трубки кашель вначале сухой, непродуктивный — не ведет к отхождению мокроты и субъективно ощущается как навязчивый. При ларингите и трахеите он нередко приобретает лающий характер и металлический обертон. Сухой кашель сопровождает першение в горле при ларингите. При пневмонии кашель обычно бывает влажным с первых часов болезни, его нередко описывают как глубокий.
Влажный кашель характерен для развернутой картины бронхита, его толчки заканчиваются отхождением мокроты (у маленьких детей это воспринимается на слух), возникая вновь при ее накоплении. Отхождение мокроты субъективно воспринимается как облегчение.
В дифференциальной диагностике остро возникшего кашля важно убедиться в его связи с инфекцией (повышение температуры, наличие катарального синдрома). У ребенка с признаками острой респираторно-вирусной инфекции (ОРВИ) осиплость голоса, затруднение вдоха указывают на поражение гортани с возможной угрозой асфиксии (круп). Влажные хрипы в обоих легких указывают на бронхит: у старших детей они обычно крупно- и среднепузырчатые, у маленьких нередко мелкопузырчатые, что позволяет поставить диагноз бронхиолита.
Ключевой задачей при наличии признаков ОРЗ является исключение пневмонии — чаще всего при этом в легких хрипы отсутствуют или выслушиваются над ограниченным участком легкого, где также определяется укорочение перкуторного звука и/или изменение характера дыхания. Характер и сила кашля не указывают на этиологию пневмонии. Исключение составляет кашель стокато при хламидийной пневмонии у детей первых месяцев жизни: «сухой», отрывистый, звонкий, следует приступами, но без реприз, сопровождается тахипноэ, но не лихорадочной реакцией.
Спастический кашель характерен для бронхиальной астмы, а у детей первых лет жизни — при остром обструктивном бронхите или бронхиолите. При этих формах хрипы сопровождаются удлинением выдоха, что свидетельствует о наличии бронхиальной обструкции. Спастический кашель обычно малопродуктивен, навязчив, часто имеет в конце свистящий обертон.
В случае внезапного появления кашля, в том числе спастического, без признаков ОРВИ, следует подумать и об инородном теле в дыхательных путях, особенно у ребенка, ранее не имевшего спастического кашля. Для него характерен приступ коклюшеподобного кашля — навязчивого, но не сопровождающегося репризами. Такой кашель может длиться непродолжительное время, при продвижении инородного тела в более мелкие бронхи кашель может прекратиться. Инородное тело сопровождается часто вздутием одного легкого, над которым выслушивается ослабление дыхания и, нередко, свистящий выдох; при таких симптомах показана бронхоскопия.
Затяжной кашель (более 2 недель). Наблюдается достаточно часто, обычно после острого бронхита. Чаще всего он связан не столько с воспалительным процессом как таковым, сколько с постинфекционной гиперпродукцией мокроты и, нередко, с гиперчувствительностью кашлевых рецепторов. В расшифровке такого кашля важен учет возраста ребенка.
У грудных детей после обструктивного бронхита сохранение гиперсекреции слизи при повышении кашлевого порога обуславливает редкий влажный кашель в течение 4 недель и более; его отличительная особенность — наличие «хрипотцы» — клокочущих звуков в грудной клетке, слышимых на расстоянии, которые исчезают после кашля и возникают вновь по мере накопления мокроты. Мокрота из трахеи и гортани у грудных детей эвакуируется более редкими кашлевыми толчками, когда просвет бронхов будет почти полностью перекрыт. У таких детей кашель при давлении на трахею (или шпателем на корень языка) вызывается с трудом. Кашель, связанный с гиперсекрецией, постепенно стихает — как по частоте, так и по интенсивности.
Кашель, связанный с гиперсекрецией, постепенно стихает — как по частоте, так и по интенсивности.
При этом, однако, следует исключить кашель, связанный с привычной аспирацией пищи вследствие дисфагии — наиболее частой причиной затяжного кашля у грудных детей, как вскармливаемых грудью, так и искусственно. Установление факта дисфагии требует обычно наблюдения за процессом кормления, поскольку не всякая мать фиксирует внимание на связи кашля с приемом пищи. Помимо «поперхивания», «закашливания» во время еды для аспирации пищи характерно появление хрипов, которые быстро исчезают или меняют свою локализацию и интенсивность после кашлевого толчка. При рентгенографии грудной клетки у таких детей обычно выявляется затемнение или усиление легочного рисунка в области верхних долей.
Кашель при приеме пищи наблюдается и при наличии бронхопищеводного свища, отличительная его особенность — отделение обильной пенистой мокроты; наличие этого симптома требует проведения контрастного исследования пищевода и эзофагоскопии.
Для детей, имеющих, помимо дисфагии, желудочно-пищеводный рефлюкс, характерны приступы кашля во время сна. Обнаружение мокрой подушки подтверждает этот диагноз.
Затяжной кашель у детей раннего и дошкольного возраста нередко вызывается затеканием слизи в гортань из носоглотки при длительно текущем назофарингите, аденоидите, гипертрофии аденоидов; в отличие от кашля при бронхите, он не сопровождается хрипами в легких, часто имеет характер поверхностного и исчезает при лечении процесса в носоглотке. Затяжной эпизод бронхита с кашлем в течение 2–4 недель обычен для дошкольников с рецидивирующим бронхитом.
Затяжной сухой кашель у детей школьного возраста и подростков, который может длиться до 6 недель, нередок при трахеите или трахеобронхите, развивающихся при некоторых респираторно-вирусных инфекциях (РС-, рино-, парагриппозные вирусы). Он часто болезненный, приступообразный, приступ заканчивается отхождением комочка плотной слизи (фибринозные наложения). Специальными исследованиями, однако, было показано, что среди кашляющих более 2 недель детей этого возраста 25% и более переносят коклюш в характерной для них атипичной форме — без выраженной приступообразности и реприз.
Специальными исследованиями, однако, было показано, что среди кашляющих более 2 недель детей этого возраста 25% и более переносят коклюш в характерной для них атипичной форме — без выраженной приступообразности и реприз.
Такое течение коклюша характерно как для не полностью привитых детей, так и детей, получивших 3 прививки и ревакцинацию в 18 месяцев. Дело в том, что противококлюшный иммунитет постепенно угасает и через 5–6 лет — к школьному возрасту — большинство привитых становятся восприимчивыми к этой инфекции. Атипичное ее течение у них способствует поздней диагностике (если вообще она проводилась) и распространению инфекции и заражению грудных детей, еще полностью не получивших всех прививок.
Затяжной кашель у подростков с коклюшем отличается отсутствием хрипов в легких, он обычно не усиливается и не приобретает специфического характера, как у не привитых. Иногда, однако, удается при давлении пальцами на трахею или шпателем на корень языка вызвать подобие коклюшного кашлевого толчка с высовыванием языка, покраснением лица, реже с типичной репризой. Бактериологический диагноз коклюша у этих детей редко удается, более надежно определение в крови антитоксических антител, которые у заболевших, в отличие от привитых, присутствуют в высоких титрах.
Бактериологический диагноз коклюша у этих детей редко удается, более надежно определение в крови антитоксических антител, которые у заболевших, в отличие от привитых, присутствуют в высоких титрах.
Рецидивирующий кашель. Характерен, прежде всего, для больных бронхиальной астмой — это одна из частых жалоб родителей детей, у которых диагноз астмы еще не установлен. Кашель, сопровождающий почти каждый эпизод ОРВИ, характерен и для рецидивирующего бронхита — он обычно влажный, затяжной, его длительность превышает 2 недели, он не сопровождается явными признаками бронхоспазма, который, однако, нередко выявляется при исследовании функции внешнего дыхания (ФВД) (проба с бронходилататорами).
При рецидивирующем обструктивном бронхите (РОБ) у детей до 3–4 лет кашель — влажный или «спастический» — возникает на фоне ОРВИ, обычно при наличии температуры и катарального синдрома. В отличие от кашля при бронхиальной астме он не носит характера приступа. Однако по виду кашля эти две формы вряд ли можно отличить, поскольку кашель и обструкция на фоне ОРВИ — наиболее распространенный тип обострения и бронхиальной астмы, особенно у маленьких детей. У многих из них диагноз РОБ со временем «перетекает» в диагноз астмы, если такие эпизоды повторяются более 3–4 раз или если периоды кашля связаны с воздействием не ОРВИ, а аллергена, физической нагрузки, холодного воздуха или возникают как бы вовсе без видимой причины — как следствие усиления воспалительных изменений в слизистой бронхов.
Однако по виду кашля эти две формы вряд ли можно отличить, поскольку кашель и обструкция на фоне ОРВИ — наиболее распространенный тип обострения и бронхиальной астмы, особенно у маленьких детей. У многих из них диагноз РОБ со временем «перетекает» в диагноз астмы, если такие эпизоды повторяются более 3–4 раз или если периоды кашля связаны с воздействием не ОРВИ, а аллергена, физической нагрузки, холодного воздуха или возникают как бы вовсе без видимой причины — как следствие усиления воспалительных изменений в слизистой бронхов.
Длительный, постоянный кашель. Наблюдается при хронических болезнях органов дыхания, что сразу же отличает его от описанных выше видов кашля. Конечно, он может усиливаться или ослабевать в отдельные периоды времени, но принципиально важно, что ребенок практически постоянно кашляет.
Влажный постоянный кашель наблюдается при большинстве нагноительных заболеваний легких, сопровождающихся скоплением мокроты. Часто кашель особенно силен по утрам, после отделения мокроты он становится реже. Более «глубокий» на слух кашель типичен для бронхоэктазов, при пороках хрящей бронхов (синдром Вильямса–Кэмпбелла) он может иметь спастические обертона.
Часто кашель особенно силен по утрам, после отделения мокроты он становится реже. Более «глубокий» на слух кашель типичен для бронхоэктазов, при пороках хрящей бронхов (синдром Вильямса–Кэмпбелла) он может иметь спастические обертона.
При муковисцидозе кашель часто бывает навязчивым и мучительным из-за вязкости мокроты, нередко сопровождается признаками обструкции. Диагноз нетруден при наличии других проявлений муковисцидоза — похудания, полифекалии, барабанных пальцев и др., однако существуют более легкие формы этой болезни, так что исследование электролитов пота показано у всех детей с постоянным кашлем.
Постоянный сухой кашель с изменением голоса может указывать на папилломатоз гортани. Сухой кашель, сопровождающийся одышкой, деформацией грудной клетки, признаками легочного сердца, барабанными пальцами характерен для фиброзирующего альвеолита.
Особого внимания заслуживает психогенный кашель, для которого также типичен постоянный кашель. Это обычно сухой с металлическим оттенком кашель, который наблюдается только в дневное время и исчезает во сне, его отличительная особенность — регулярность и высокая частота (до 4–8 раз в минуту), прекращение во время еды и разговора. Психогенный кашель возникает обычно как реакция на стрессовые ситуации в семье и школе, становясь затем привычным, он часто начинается во время ОРЗ, приобретая довольно быстро описанный выше характер. У части детей такой кашель имеет характер тика или проявления обсцессивно-компульсивного расстройства (синдром Жиля де ля Туретта).
Это обычно сухой с металлическим оттенком кашель, который наблюдается только в дневное время и исчезает во сне, его отличительная особенность — регулярность и высокая частота (до 4–8 раз в минуту), прекращение во время еды и разговора. Психогенный кашель возникает обычно как реакция на стрессовые ситуации в семье и школе, становясь затем привычным, он часто начинается во время ОРЗ, приобретая довольно быстро описанный выше характер. У части детей такой кашель имеет характер тика или проявления обсцессивно-компульсивного расстройства (синдром Жиля де ля Туретта).
Маленькие дети нередко кашляют при стрессе — обычно чтобы добиться своих целей; кашель усиливается до и во время осмотра врача, прекращаясь по его окончании (снятие «стресса ожидания»). Новый приступ кашля можно спровоцировать, коснувшись неприятной ребенку темы (капризы, соблюдение режима дня) или даже просто начав отвлеченный разговор, не обращая на ребенка внимания. Причиной закрепления кашлевого рефлекса у ребенка могут быть повышенная тревожность родителей, концентрация их внимания на респираторных симптомах. Такие дети требуют углубленного обследования для исключения органической патологии, иногда пробного лечения спазмолитиками и аэрозолями стероидов.
Такие дети требуют углубленного обследования для исключения органической патологии, иногда пробного лечения спазмолитиками и аэрозолями стероидов.
Некоторые виды кашля отличаются по своему характеру.
Битональный кашель (низкий, затем высокий тоны). Возникает при туберкулезных грануляциях из лимфобронхиального свища, иногда при инородных телах крупных бронхов. Является показанием для бронхоскопии.
Кашель при глубоком вдохе. Сопровождается болью, указывает на раздражение плевры; он проходит после обезболивания (кодеин, Промедол). Такой же кашель при рестриктивных процессах связан с повышением ригидности легких (аллергический альвеолит). Глубокий вдох вызывает кашель и у детей с астмой — он возникает как следствие бронхиальной гиперреактивности; поверхностное дыхание является составной частью ряда систем лечебной физкультуры (ЛФК), используемых для лечения астмы.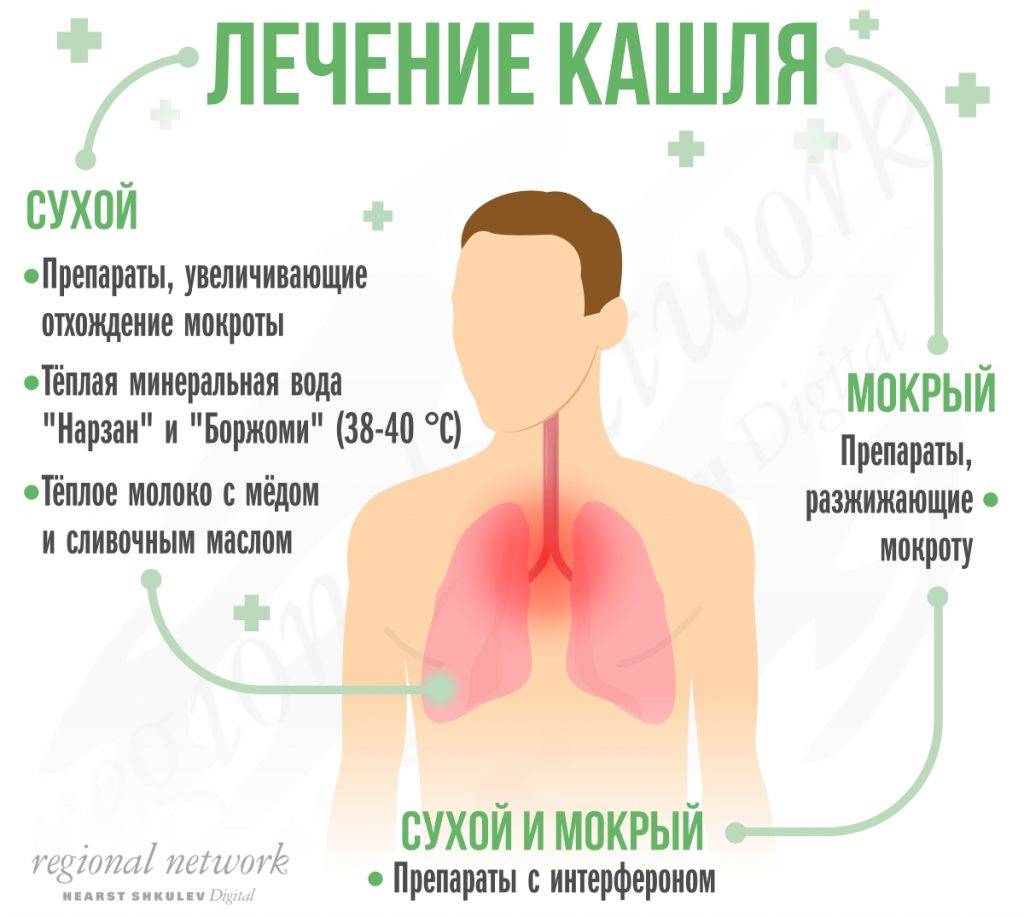
Ночной кашель. Характерен для бронхиальной астмы, он возникает обычно ближе к утру вследствие усиления бронхоспазма; нередко он указывает на аллергию к перу в подушке. У ряда детей ночной кашель представляет собой эквивалент астмы, поэтому таких детей надо обследовать соответственно. Ночной кашель наблюдается также при желудочно-пищеводном рефлюксе, старшие дети при этом жалуются на изжогу. Довольно часто ночной кашель возникает у детей с синуситом или аденоидитом вследствие попадания слизи в гортань и подсыхания слизистой при дыхании ртом.
Кашель при физической нагрузке — признак гиперреактивности бронхов, наблюдается у значительной части больных бронхиальной астмой.
Кашель с синкопами — кратковременной потерей сознания — возникает из-за снижения венозного притока при повышении внутригрудного давления и, вследствие этого, уменьшения сердечного выброса; состояние доброкачественное, кроме противокашлевых средств лечения не требует.
Лечение кашля
Борьба с кашлем ведется человечеством с незапамятных времен — даже сейчас, когда мы знаем о кашле так много, и родители, и многие педиатры рассматривают кашель как нежелательный симптом и стремятся его прекратить. Жалобы на кашель и настойчивые просьбы родителей лечить кашель связаны, по-видимому, не только с тем, что кашель — наглядный признак нездоровья ребенка. Субъективно кашель находящегося рядом или в близком окружении человека воспринимается как раздражающий, нервирующий феномен. Отсюда и стремление прекратить кашель во что бы ни стало.
Что нового дает нам современное понимание природы кашля? Во-первых, что причин кашля несколько и что подавлять имеет смысл лишь кашель, вызываемый «сухим» воспалением слизистой дыхательных путей — например, при ларингите, а также кашель, связанный с раздражением плевры. В тех же случаях, когда кашель ведет к удалению мокроты, подавлять его нецелесообразно и даже опасно. Важно разъяснять родителям, что кашель — это защитная реакция, направленная на очищение дыхательных путей в условиях гиперсекреции слизи и снижения эффективности мукоцилиарного клиренса. Практически, лечение кашля как такового требуется лишь в редких случаях, когда он существенно нарушает жизнедеятельность больного.
Важно разъяснять родителям, что кашель — это защитная реакция, направленная на очищение дыхательных путей в условиях гиперсекреции слизи и снижения эффективности мукоцилиарного клиренса. Практически, лечение кашля как такового требуется лишь в редких случаях, когда он существенно нарушает жизнедеятельность больного.
Антибиотики. Прежде всего, важно уяснить, что наличие кашля само по себе не является поводом для антибактериальной терапии. Она проводится только при доказанной бактериальной инфекции верхних дыхательных путей (отит, синусит, стрептококковая ангина) и поражении легких (пневмония, в т. ч. хроническая, муковисцидоз, пороки развития легких). В отношении острых бронхитов доказано, что антибактериальная терапия оправдана лишь при микоплазменной и хламидийной этиологии (10–15% от общего числа бронхитов, чаще в школьном возрасте), тогда как основная масса бронхитов, в т. ч. обструктивных, — вирусные заболевания.
Антибактериальное лечение коклюша, в т. ч. протекающего в виде длительного кашля при раннем начале (в первые 7–10 дней) может оборвать клинические проявления. В более поздние сроки ожидать большого эффекта от антибиотиков трудно, однако такое лечение в течение 2–3 дней прекращает бацилловыделение, так что оно вполне оправдано с эпидемиологической точки зрения. Доказанной эффективностью обладают эритромицин (50 мг/кг/сут) и кларитромицин (15 мг/кг/сут) в течение 10–14 дней или азитромицин (10 мг/кг/сут) 5 дней.
ч. протекающего в виде длительного кашля при раннем начале (в первые 7–10 дней) может оборвать клинические проявления. В более поздние сроки ожидать большого эффекта от антибиотиков трудно, однако такое лечение в течение 2–3 дней прекращает бацилловыделение, так что оно вполне оправдано с эпидемиологической точки зрения. Доказанной эффективностью обладают эритромицин (50 мг/кг/сут) и кларитромицин (15 мг/кг/сут) в течение 10–14 дней или азитромицин (10 мг/кг/сут) 5 дней.
В литературе опубликованы, прежде всего отоларингологами, данные о применении местного антибиотика фузафунгина (Биопарокса) после операций тонзилло- и аденотомии, а также при аденоидитах, ОРВИ. Препарат обладает также местным противовоспалительным действием. С учетом того, что при ОРВИ происходит размножение пневмококков и гемофильной палочки, у детей группы риска его применение может быть оправдано. Однако при доказанных бактериальных инфекциях (стрептококковая ангина, отит и др.) Биопарокс не заменяет системных антибиотиков.
Лечение ларингита. При сопровождающем ларингит лающем кашле принято проводить ингаляции горячим паром — например, в ванной комнате с открытым краном горячей воды. Однако доказано, что этот вид лечения неэффективен как при крупе, так и при бронхитах. Метаанализ многочисленных исследований по лечению крупа показал, что наиболее эффективно предотвращает развитие (или прогрессирование) стеноза гортани в/м введение дексаметазона (0,6 мг/кг) или, в более легких случаях, ингаляции будесонида (Пульмикорта). Эти средства способствуют и быстрому прекращению кашля.
Противокашлевые и отхаркиваюшие средства. Сухой кашель теоретически является показанием для назначения противокашлевых средств, однако в большинстве случаев ОРВИ он через несколько часов сменяется влажным, при котором эти средства противопоказаны. В качестве противокашлевых средств у детей применяют, в основном, ненаркотические препараты — бутамират, декстрометорфан, глауцин, окселадин, пентоксиверин (табл. 1). В недавно проведенном исследовании было показано, однако, что ложка гречишного меда на ночь успокаивает ночной кашель у детей 2–18 лет с ОРВИ, по крайней мере, не хуже, чем доза декстрометорфана. А молоко со щелочью, чай с вареньем и т. п. «домашние» средства успокаивают лающий кашель при фарингите (першение в горле) не хуже, чем «антисептические» пастилки или спреи. Это дало основание ВОЗ рекомендовать при кашле только домашние средства.
1). В недавно проведенном исследовании было показано, однако, что ложка гречишного меда на ночь успокаивает ночной кашель у детей 2–18 лет с ОРВИ, по крайней мере, не хуже, чем доза декстрометорфана. А молоко со щелочью, чай с вареньем и т. п. «домашние» средства успокаивают лающий кашель при фарингите (першение в горле) не хуже, чем «антисептические» пастилки или спреи. Это дало основание ВОЗ рекомендовать при кашле только домашние средства.
В тех случаях, когда приходится назначать лекарственные средства от фарингита, с учетом того, что большинство средств содержит антисептики, нарушающие биоценоз полости рта, предпочтительно использовать ингаляции Биопарокса — бактериостатика, обладающего также противовоспалительными эффектами.
При влажном кашле подавление кашля недопустимо, так что вмешательство оправдано только при затрудненной эвакуации мокроты. Эффективность отхаркивающих средств (в основном, растительного происхождения) ставится под большое сомнение; к тому же их применение у маленьких детей может сопровождаться аллергической реакцией и рвотой. Тем не менее, эти средства (препараты мяты, алтея, солодки, душицы, мать-и-мачехи, аниса, багульника, чабреца и др.) применяют широко, что может быть оправдано их дешевизной и безопасностью (табл. 2). А вот использование дорогостоящих форм таких средств, хотя бы и содержащих экстракты экзотических растений (травы Гренландии, квебрахо, листья плюща), оправдано быть не может. Растирания грудной клетки препаратами, содержащими эфирные масла (эвкалипт, хвоя и др.) и бальзамы, которые всасываются кожей, не более эффективны, чем отхаркивающие.
Тем не менее, эти средства (препараты мяты, алтея, солодки, душицы, мать-и-мачехи, аниса, багульника, чабреца и др.) применяют широко, что может быть оправдано их дешевизной и безопасностью (табл. 2). А вот использование дорогостоящих форм таких средств, хотя бы и содержащих экстракты экзотических растений (травы Гренландии, квебрахо, листья плюща), оправдано быть не может. Растирания грудной клетки препаратами, содержащими эфирные масла (эвкалипт, хвоя и др.) и бальзамы, которые всасываются кожей, не более эффективны, чем отхаркивающие.
В продаже имеются комбинированные средства, содержащие как отхаркивающие, так и противокашлевые средства (Бронхолитин, Туссин и др.) (табл. 1). Идея их создания — сделать кашель более редким, но более продуктивным, что должно успокаивать родителей. Эти комбинации также не имеют доказанной эффективности у детей, а вот их проверка у взрослых больных показала, что такие комбинации не улучшают отхождение мокроты, но существенно снижают показатели ФВД. Вряд ли после этого можно серьезно рекомендовать эти средства в практику.
Вряд ли после этого можно серьезно рекомендовать эти средства в практику.
Муколитики. Более оправдано применение муколитиков, особенно при хронических заболеваниях, сопровождающихся обилием вязкой мокроты (муковисцидоз, хроническая пневмония, пороки развития бронхов). Наиболее выражено муколитическое действие у N-ацетилцистеина, который в детской практике применяется, в основном, при муковисцидозе и хронических легочных нагноениях. Однако и его трудно отнести к незаменимым препаратам: например, в США у больных муковисцидозом ацетилцистеин применяют относительно редко, отдавая предпочтение вибромассажу. При наличии гнойной мокроты у больных муковисцидозом показан Пульмозим (дорназа-альфа), расщепляющий ДНК, накапливающуюся в мокроте при распаде клеточных элементов (табл. 3). Применение этих средств допустимо лишь в условиях, где можно провести постуральный дренаж после их введения.
Применять ацетилцистеин при острых заболеваниях, в т. ч. бронхитах, не следует, поскольку при них вязкая мокрота — редкость, а возможности провести постуральный дренаж в случае «заболачивания» легкого жидкой мокротой отсутствуют, да и разрешен этот препарат с 12 лет.
ч. бронхитах, не следует, поскольку при них вязкая мокрота — редкость, а возможности провести постуральный дренаж в случае «заболачивания» легкого жидкой мокротой отсутствуют, да и разрешен этот препарат с 12 лет.
При острых и рецидивирующих бронхитах улучшение мукоцилиарного транспорта лучше достигается с помощью карбоцистеина и амброксола, последний может использоваться как внутрь, так и в виде аэрозоля — у детей, получающих ингаляции симпатомиметика по поводу обструктивного бронхита.
Подавление кашля, сопровождающего обструктивный синдром, также не является самоцелью — применение симпатомиметиков, ликвидируя бронхоспазм, способствуют и прекращению кашля (табл. 4). При астматическом статусе, сопровождающемся формированием слепков бронхов, попытки применения N-ацетилцистеина могут привести к усилению бронхоспазма.
Противовоспалительные средства. Использование местно действующих ингаляционных кортикостероидов (ИКС) составляет основу терапии среднетяжелой и тяжелой бронхиальной астмы. Используют как дозированные ингаляторы (беклометазон, будесонид, флутиказон), так и растворы для небулайзера с будесонидом (Пульмикорт), особенно у детей до 3–5 лет (табл. 5). Подавляя воспаление в слизистой бронхов, ИКС способствуют прекращению вызываемого им кашля.
Используют как дозированные ингаляторы (беклометазон, будесонид, флутиказон), так и растворы для небулайзера с будесонидом (Пульмикорт), особенно у детей до 3–5 лет (табл. 5). Подавляя воспаление в слизистой бронхов, ИКС способствуют прекращению вызываемого им кашля.
ИКС могут применяться и при респираторных инфекциях более тяжелого течения, при которых кашель связан, в первую очередь, с воспалительным процессом в слизистой оболочке бронхов. В частности, применение этих средств в судорожном периоде коклюша снижает частоту приступов кашля и его интенсивность. ИКС (вместе с симпатомиметиками) могут применяться при лечении обструктивного бронхита (особенно рецидива РОБ) у маленьких детей. И хотя ИКС не сокращает длительность заболевания, они оказывают положительное влияние на тяжесть острого периода; есть также данные о снижении частоты рецидивов обструкции при продолжении лечения ИКС в течение 2–4 недель после окончания острого периода. При длительном кашле на почве трахеита ИКС также часто приносят стойкое облегчение.
При длительном кашле на почве трахеита ИКС также часто приносят стойкое облегчение.
Использование ИКС, по понятным причинам, не может быть «средством борьбы с кашлем» при большинстве респираторных инфекций. Альтернативой им является нестероидный противовоспалительный препарат фенспирид (Эреспал — сироп 2 мг/мл), не обладающий, как правило, серьезным побочным действием. Этот препарат улучшает мукоцилиарный клиренс, обладает активностью как спазмолитик и блокатор Н1-гистаминовых рецепторов. У многих больных, особенно с рецидивирующими бронхитами, в т. ч. обструктивными, хронической патологией Эреспал (в дозе 4 мг/кг/сут, у детей старше 1 года — 2–4 ст. ложки в день) приносит отчетливое облегчение кашля и состояния в целом.
Лечение психогенного кашля. Детям с психогенным кашлем обычно не помогают противокашлевые средства, отхаркивающие, муко- и спазмолитики. Их лечение (после исключения возможной органической причины кашля) обычно требует назначения нейролептиков, гипнотерапии и проводится совместно с психоневрологами. При наличии расстройств компульсивно-обсцессивного типа есть опыт использования медленно нарастающих доз Клофелина. Лечение требует обычно значительного времени (многие месяцы), хотя в отдельных случаях кашель может внезапно исчезать и начинаться снова (в отдельных случаях в виде навязчивого чихания).
При наличии расстройств компульсивно-обсцессивного типа есть опыт использования медленно нарастающих доз Клофелина. Лечение требует обычно значительного времени (многие месяцы), хотя в отдельных случаях кашель может внезапно исчезать и начинаться снова (в отдельных случаях в виде навязчивого чихания).
В. К. Таточенко, доктор медицинских наук, профессор
НЦЗД РАМН, Москва
Ложный круп у детей — НЦЗД
У малышей ложный круп возникает довольно часто, поэтому мамам нужно о нем знать. Только родители могут вовремя заметить первые признаки сужения гортани и вовремя помочь ребенку.
- Ложный круп — состояние, при котором ребенку становится трудно дышать из-за сужения дыхательных путей. Причина — вирусные инфекции. У детей до 5 — 6 лет дыхательные пути более узкие, чем у взрослых, поэтому и круп развивается гораздо чаще.
- Если у простуженного малыша кашель становится «лающим», а голос осипшим, нужно, чтобы он подышал паром над горячей водой в ванной.
 Если это не помогает, и вдох становится шумным и затрудненным, вызывайте «скорую», не прекращая ингаляций пара.
Если это не помогает, и вдох становится шумным и затрудненным, вызывайте «скорую», не прекращая ингаляций пара.
Что такое ложный круп?
Круп — это затруднение дыхания из-за сужения гортани. Чтобы почувствовать, где находится гортань, можно приложить руку к передней поверхности шеи и произнести любой звук — гортань будет вибрировать.
Эта часть дыхательных путей достаточно узкая, и если слизистая оболочка отекает, она может полностью перекрыть просвет гортани, и воздух не будет попадать в легкие. У детей до 5 — 6 лет дыхательные пути более узкие, чем у взрослых, поэтому и круп развивается гораздо чаще.
В отличие от ложного, истинный круп начинается при дифтерии, когда просвет гортани перекрывается плотными пленками. Благодаря прививкам (АКДС, АДС-М) эта болезнь, к счастью, стала редкой.
Причина ложного крупа — острые вирусные инфекции (например, вирус парагриппа или респираторно-синцитиальный вирус). Слизистая оболочка воспаляется, отекает, и хотя пленки, как при дифтерии, не образуются, результат выходит тот же — ребенку трудно дышать.
Как все начинается?
Обычно сначала появляются привычные симптомы ОРЗ, то есть насморк, кашель, повышение температуры. Первые признаки близости ложного крупа возникают или усиливаются к вечеру — это нарастающий сухой «лающий» кашель и осипший голос.
Затем вдох становится «шумным» — сначала только во время плача или беспокойства, то есть когда малыш глубже и быстрее дышит. Спустя время эти симптомы сохраняются и в спокойном состоянии.
При крупе малышу трудно именно вдохнуть, то есть вдох получается шумным, с усилием, а выдох остается нормальным. Во время вдоха можно заметить как втягивается внутрь ярёмная ямка (углубление в нижней части шеи между ключицами).
Можно ли предотвратить ложный круп?
Есть возбудители, которые чаще других вызывают круп: вирус парагриппа, гриппа и респираторно- синцитиальный вирус. Если ребенок заразился именно этой инфекцией, риск развития крупа высок, и, к сожалению, средств, которые от него защищают, нет.
Есть дети, которые переносят простуды без этого осложнения, но у некоторых слизистая оболочка более склонна к отеку, и если один эпизод затруднения дыхания при ОРЗ уже был, вероятно, такие состояния будут повторяться. Родителям нужно быть к ним готовыми — пока ребенок не подрастет, и круп перестанет ему угрожать.
Что делать при ложном крупе?
Если вы заметили его признаки, прежде всего, нужно успокоить себя и ребенка, потому что при волнении мышцы гортани сжимаются, и дышать становится еще тяжелее.
При «лающем» кашле, пока дыхание бесшумно и не затруднено, может помочь паровая ингаляция. Включите в ванной горячую воду, пусть ребенок подышит несколько минут влажным воздухом.
Если это не помогает, и дышать становится трудно (шумный вдох, втяжение яремной ямки), вызывайте «скорую» и продолжайте делать паровую ингаляцию до ее приезда. Врач назначит при крупе специальные ингаляции местным гормональным препаратом. Пусть вас не пугает слово «гормональный», потому что этот препарат действует только в дыхательных путях, устраняя воспаление, и никакое другое лекарство при ложном крупе не будет таким эффективным. В тяжелых случаях врач введет гормон (преднизолон или дексаметазон) внутримышечно. Не тревожьтесь по поводу побочных эффектов, потому что короткие курсы гормонов безопасны, а в таких ситуациях они спасают жизнь.
В тяжелых случаях врач введет гормон (преднизолон или дексаметазон) внутримышечно. Не тревожьтесь по поводу побочных эффектов, потому что короткие курсы гормонов безопасны, а в таких ситуациях они спасают жизнь.
Если вам предлагают госпитализировать ребенка, не отказывайтесь, потому что после временного облегчения нарушения дыхания могут повториться.
Есть состояния, которые можно спутать с ложным крупом, например, воспаление надгортанника (хряща, который закрывает гортань при глотании). Эта болезнь называется эпиглоттит: температура у ребенка поднимается выше 39 градусов, возникает сильная боль в горле, с трудом открывается рот, и гормональные препараты ребенку не помогают.
При воспалении надгортанника ребенка кладут в больницу и лечат антибиотиками. Но эта болезнь встречается редко, а ложный круп вызывают вирусы, поэтому принимать антибиотики не имеет смысла.
Можно ли прервать приступ крупа своими силами?
Если ложный круп у ребенка возникает не первый раз, вы можете домой специальный прибор для ингаляций — небулайзер (выбирайте компрессорную модель, поскольку ультразвуковая может разрушать препараты, используемые при крупе). Врач напишет вам, какое лекарство иметь дома и в каких дозировках его использовать в случае необходимости.
Врач напишет вам, какое лекарство иметь дома и в каких дозировках его использовать в случае необходимости.
Ребенок может вернуться в детский сад сразу, как только нормализуется температура тела и малыш будет чувствовать себя хорошо.
Почему мы кашляем? — Даниил Симановский — Интервью — Эхо Москвы, 23.12.2019
А. Петровская― Добрый день. У микрофона Александра Петровская, это программа «Для самых больших». В гостях у нас врач-педиатр Даниил Симановский. Даниил Сергеевич, здравствуйте.
Д. Симановский― Добрый день.
А. Петровская― Сегодня будем говорить о прекрасной зимней поре, которая для многих родителей становится совершенно ужасной, потому как зима обычно связана с непрестанным кашлем, насморком и всё это ходит по кругу. Сегодня мы с вами хотели поговорить про кашель – он бывает разный, у него разные причины. Как с ним быть? Когда ты приходишь в любое детское учреждение, например, детский театр – ощущение, что там всё равно все всё время кашляют. Что не так?
Что не так?
Д. Симановский― Болеют, и ходят в театр, это ужасно. Когда ты болеешь – надо сидеть дома.
А. Петровская― Бывает же, что родители считают, что ребёнок уже не болеет и это остаточный кашель. Бывает остаточный кашель?
Д. Симановский― С этими остаточными явлениями вопрос очень сложный. Точнее – он очень простой, остаточных явлений практически нет. Есть буквально несколько заболеваний, при которых так называемый «остаточный кашель» не является ни признаком заразности для окружающих, ни признаком того, что ребёнок продолжает болеть, и если игнорировать эти симптомы, то можно получить осложнения.
Все знают, что страшный кашель бывают при коклюше, помните такую детскую инфекцию, от неё ещё прививки делают, АКДС. Но не все теперь делают прививки, поэтому коклюша опять достаточно много. Хотя сейчас антипрививочники услышали эту информацию и наверняка скажут, что и привитые запросто им болеют. Действительно, болеют, но весь вопрос в тяжести заболевания и возможных осложнениях. Так вот, только после этого заболевания бывает длительный остаточный кашель, который ничего не значит. Во всех остальных случаях кашель является признаком чего-то.
Так вот, только после этого заболевания бывает длительный остаточный кашель, который ничего не значит. Во всех остальных случаях кашель является признаком чего-то.
А. Петровская― Давайте всё-таки о причинах кашля.
Д. Симановский― Дело в том, что кашель — для родителей — очень редко бывает очевидным. Мол, ничего страшного. Очень часто мои пациенты зовут меня прийти и посмотреть ребёнка, говорят: «Мы уже научились бороться с соплями, мы уже понимаем, как правильно это делать, как промывать нос». А вот когда начинается кашель, родители теряются, не могут оценить, какой это кашель. Иногда они кладут руку на грудь ребёнка, чувствуют вибрацию и считают, что это бронхит. Ничего подобного! Иногда они слышат страшные свистящие или жужжащие звуки при дыхании ребенка и считают, что там уже чуть ли не жидкость в лёгких. Тоже объективно это не подтверждается.
Короче говоря, кашель – это самая частая причина для вызова врача. Тут всё зависит от темперамента родителей. Некоторые позитивно настроенные на какой-нибудь 12-й день кашля приезжают в приёмное отделение больницы и им говорят: «А куда ж вы смотрели?!» А некоторые в первый день кашля требуют от врача активной терапии. Слава тебе господи, большая часть находится между двумя этими крайними точками. Я обычно объясняю родителям так: вы ориентируетесь на кашель, на то, как он себя ведёт. Возникает он ночью, или при физической нагрузке, при изменении положения тела. Уже собрав жалобы, можно примерно понять. С чем мы имеем дело. Но именно примерно, потому что при кашле всегда ребёнка нужно слушать.
Некоторые позитивно настроенные на какой-нибудь 12-й день кашля приезжают в приёмное отделение больницы и им говорят: «А куда ж вы смотрели?!» А некоторые в первый день кашля требуют от врача активной терапии. Слава тебе господи, большая часть находится между двумя этими крайними точками. Я обычно объясняю родителям так: вы ориентируетесь на кашель, на то, как он себя ведёт. Возникает он ночью, или при физической нагрузке, при изменении положения тела. Уже собрав жалобы, можно примерно понять. С чем мы имеем дело. Но именно примерно, потому что при кашле всегда ребёнка нужно слушать.
А. Петровская― Давайте начнём с того, что НЕ нужно делать, если ребёнок кашляет.
Д. Симановский― Знаете, всё-таки нужно оценить этот кашель. Первое – это некоторая аналитическая родительская работа. Потому что если кашель лающий, безмокротный, навязчивый; если у ребёнка учащённое дыхание; если учащённое дыхание и на выдохе слышны свисты, то не нужно ни о чём размышлять – нужно вызывать неотложную помощь. Если такая ситуация вдруг случилась, особенно в этот сезон, когда есть предрасположенность для возникновения того же ложного крупа, например…
Если такая ситуация вдруг случилась, особенно в этот сезон, когда есть предрасположенность для возникновения того же ложного крупа, например…
А. Петровская― Есть сезон ложного крупа?
Д. Симановский― Да, есть такой сезон. Ложный круп – это ларинготрахеит, который протекает с ларингостенозом. Перевожу на русский язык: это когда задействуется самое узкое место дыхательных путей, область голосовой щели. Есть определённые особенности у детей, особенно у детей до трёх лет, из-за которых может возникнуть обструкция дыхательных путей. То есть, это состояние может быть действительно опасным, поэтому если у ребёнка осиплость голоса и лающий кашель, то вам не надо идти в аптеку, вам не надо вызывать участкового врача на следующий день, а вам нужно вызвать неотложную помощь.
А. Петровская― Вы сказали о сезоне. Это когда?
Д. Симановский― Как правило, это осенний сезон. Чисто по наблюдениям – когда есть перепады дневных и ночных температур. И, кроме того, это обычно совпадает с подъёмом заболевания вирусом парагриппа и RS-вирусом, которые чаще всего и вызывают ларингит, есть у них такая особенность. Одним словом, есть вирусы, которые чаще всего протекают с синдромом ларингита, а есть дети, которые чаще всего болеют ларингитом, иногда эти дети – аллергики так называемые. Не всегда.
И, кроме того, это обычно совпадает с подъёмом заболевания вирусом парагриппа и RS-вирусом, которые чаще всего и вызывают ларингит, есть у них такая особенность. Одним словом, есть вирусы, которые чаще всего протекают с синдромом ларингита, а есть дети, которые чаще всего болеют ларингитом, иногда эти дети – аллергики так называемые. Не всегда.
Если же у ребёнка кашель, который ведёт себя, как отдельный симптом, то ваши действия заключаются в полном бездействии. Не нужно наклеивать горчичник, не нужно парить ноги с горчицей, не нужно растирать ребёнка какими-то согревающими целебными мазями, жирами барсуков, медведей, хомяков и так далее. В этом случае вам придётся вызвать врача, потому что оценить кашель можно только по аускультации, перкуссии, то есть – при объективном осмотре врача.
А. Петровская― Что может вызвать самостоятельный кашель? Какие-то мифы из серии «выпил холодного», «погулял без шарфика», «не надел шапку» — вот это всё как-то может быть связано с реальными проблемами с дыхательными путями?
Д. Симановский― Это, конечно, может быть связано. Объясню как: просто если ветер дует вам в шею, заболеть ларингитом вы не сможете. Заболеть вирусной инфекцией – если упростить всю ситуацию – можно двумя способами. Первый – если на вас начихали. Представим, что у вас в редакции все сопливые и кашливые, а вы такая вся здоровая рядом с ними ходите и сидите, и ничего с вами абсолютно не происходит. Вы взрослый человек и у вас хороший иммунитет. Но если, например, вы не пообедаете, выйдете на улицу в туфельках и помочите ноги, а ещё и решите пойти без шапки и шарфа, когда страшный ветер с Невы, и замёрзнете – то в этом случае вы заболеете той вирусной инфекцией, которая будет у вас в этот момент в носоглотке в лидирующем количестве.
Симановский― Это, конечно, может быть связано. Объясню как: просто если ветер дует вам в шею, заболеть ларингитом вы не сможете. Заболеть вирусной инфекцией – если упростить всю ситуацию – можно двумя способами. Первый – если на вас начихали. Представим, что у вас в редакции все сопливые и кашливые, а вы такая вся здоровая рядом с ними ходите и сидите, и ничего с вами абсолютно не происходит. Вы взрослый человек и у вас хороший иммунитет. Но если, например, вы не пообедаете, выйдете на улицу в туфельках и помочите ноги, а ещё и решите пойти без шапки и шарфа, когда страшный ветер с Невы, и замёрзнете – то в этом случае вы заболеете той вирусной инфекцией, которая будет у вас в этот момент в носоглотке в лидирующем количестве.
То есть, у человека всегда на слизистой присутствует большое количество бактериальных и вирусных агентов, и не болеем мы ими бесконечно только потому, что у нас есть иммунитет. Иммунитет – это не какие-то суперобученные клетки или нацеленные, как С-400 антитела, для того, чтобы всех поражать. Это совершенно обычные вещи: нормальное кровоснабжение слизистой носоглотки, нормальное содержание слизки, которую вырабатывают бокаловидные железы, нормальный состав этой слизи, которая препятствует проникновению микробных агентов в подслизистый слой, чтобы они получили шанс проникнуть в организм. И если вы нарушаете этот баланс какими-то общими проблемами – переохлаждением, голодом, стрессом – то возникает вирусная инфекция, от того, что наши бабушки говорили «промочил ноги».
Это совершенно обычные вещи: нормальное кровоснабжение слизистой носоглотки, нормальное содержание слизки, которую вырабатывают бокаловидные железы, нормальный состав этой слизи, которая препятствует проникновению микробных агентов в подслизистый слой, чтобы они получили шанс проникнуть в организм. И если вы нарушаете этот баланс какими-то общими проблемами – переохлаждением, голодом, стрессом – то возникает вирусная инфекция, от того, что наши бабушки говорили «промочил ноги».
Но совершенно также нас могут начихать каким-то серьёзным вирусом, типа гриппа или аденовируса, у которых высокая степень контагиозности, то есть, высокая заразность. И вы, будучи с сухими ногами, в шапке, пальто и варежках, всё равно можете заболеть. То есть, два способа: либо, как бабушки говорили, либо…опять, как бабушки говорили.
А. Петровская― Кроме стресса, недоедания, голодания, мокрых ног и отсутствия шапки и шарфика – есть, например, такой фактор, как отсутствие солнца? Вот нам говорят: «У нас темно всё время, поэтому тоже болеем».
Д. Симановский― Конечно. Темно, уныло. Эпифиз отдыхает.
А есть какие-то профилактические меры для того, чтобы снизить вероятность заболевания А. ПЕТРОВСКАЯ: ребёнка в детском саду или школе; а если он уже заболел, то минимизировать последствия в виде кашля, который часто бывает затяжным?
Д. Симановский― Кашель не является самостоятельной проблемой, он всегда следствие чего-то. Мы уже сказали, следствием чего он может быть – это воспаление дыхательных путей, верхних либо нижних. Реже это проблемы ЖКТ, когда происходит рефлюкс. Но это никогда не является самостоятельной бедой, поэтому и лечить кашель, как самостоятельную проблему, отхаркивающими или противокашлевыми – не надо. За исключением тех случаев, когда врач объясняет, почему надо. Поэтому кашель не превращается сам по себе в какой-то страшный кашель, частый кашель. Мне иногда родители говорят: «Мы будем долго кашлять и у нас начнётся астма!» Ничего подобного, кашель – это всегда следствие, поэтому не надо на нём зацикливаться.
А. Петровская― Что касается превентивных мер, не заболеть, не допустить этого?
Д. Симановский― Превентивные меры это самое классное. Поэтому я вам советую быть стервозными родителями, ругаться, приводя ребёнка в сад, а может быть даже и в школу, если все вокруг кашляют. Практика показывает, что если ругаться, то это оказывает своё эффект.
А. Петровская― На этой прекрасной доброжелательной ноте… Я считаю, что, конечно, нужно быть добрее к людям! Даниил Симановский, врач-педиатр, сегодня был с нами. Спасибо и хорошего дня.
Д. Симановский― Спасибо.
Виды кашля у ребенка: симптомы и методы лечения
Он может быть сухим, надсадным, очень частым, как бы верхним, то есть исходящим из глотки. А еще грубым, лающим, резким, со звонкими нотками, когда воспалительный процесс затронул гортань, или глухим, влажным, идущим из глубины. Имеет значение, когда появляется детский кашель — ночью или днем, как выглядит мокрота (светлая, слизистая, гнойная, вязкая). Порой малыш не замечает кашля, а иногда он мучителен для ребенка. Все эти особенности важны для диагностики.
А еще грубым, лающим, резким, со звонкими нотками, когда воспалительный процесс затронул гортань, или глухим, влажным, идущим из глубины. Имеет значение, когда появляется детский кашель — ночью или днем, как выглядит мокрота (светлая, слизистая, гнойная, вязкая). Порой малыш не замечает кашля, а иногда он мучителен для ребенка. Все эти особенности важны для диагностики.
1 Сухой (поверхностный) кашель
Самая частая причина кашля — ОРВИ. Если вирусы вторглись в верхние дыхательные пути, а до бронхов не добрались, кашель у ребенка поверхностный, надсадный, без мокроты, или же она выделяется, то в малом количестве и бывает светлой, слизистой.
- При сухом кашле мокроты очень мало, она вязкая и отходит с большим трудом. Ребенок будет кашлять сильно и надрывно, до тех пор, пока не отойдет хоть немного мокроты. Такой кашель вызывает болезненные ощущения.
- В начале простудного заболевания у малыша появляется першение в горле. Обычно так протекают фарингит, трахеит, начало бронхита и пневмонии.

- Сухой кашель с характерным сухим лающим звуком и осиплостью голоса может быть симптомом ложного крупа (стенозирующего ларинготрахеита).
Спазматический кашель с долгим свистящим вдохом — симптом коклюша, обструктивного бронхита, или приступа бронхиальной астмы.
Что делать
- При сухом детском кашле отлично помогает теплое питье, например, молоко с медом и содой на кончике ножа. Полезны и кислые (только не слишком) напитки — клюквенный, брусничный, облепиховый морс, например. Они разжижают густую слизь, скапливающуюся в зеве, которую ребенок пытается откашлять. Таким же действием обладает куриный бульон.
- Можно заваривать любые витаминные напитки из самых разных ягод — свежих, замороженных, сушеных (шиповник, малина, смородина) и трав (липовый цвет, ромашка), но только не черный чай. Оказывается, он обладает способностью усиливать кашель.
- Смягчить кашель помогут ингаляции. Если в доме нет соответствующего прибора, ребенок может втягивать мягкий, не обжигающий целебный пар от настоев, взяв в рот носик заварника.
 Ну или по старинке дышать над паром от сваренного в мундире картофеля, накрывшись полотенцем с головой.
Ну или по старинке дышать над паром от сваренного в мундире картофеля, накрывшись полотенцем с головой.
2 Мокрый кашель
Остановить вирусы в верхних дыхательных путях удается далеко не всегда, и тогда воспалительный процесс спускается вниз, охватывая бронхи. Кашель при этом делается глубоким, влажным, мокрота отхаркивается с трудом. Она становится слизисто-гнойной, приобретая зеленоватый цвет.
- При простуде у ребенка воспаляются аденоиды (носоглоточная миндалина), из них выделяется слизь, которая течет по задней стенке глотки, и закупоривает в горизонтальном положении дыхательные пути.
- Другой причиной утреннего влажного кашля может быть рефлюкс-эзофагит (это то же, что и срыгивание у младенцев). В горизонтальном положении происходит заброс желудочного содержимого обратно в пищевод, а иногда и выше — до задней стенки глотки. Рефлюкс — это движение в обратную сторону. ЛОР обычно видит в таких случаях покраснение задней стенки глотки.

- Если кашель не смолкает весь день, можно предположить воспаление дыхательных путей (при этом повышенная температура не обязательна). Вызывай педиатра.
Что делать
- По мере стихания воспалительного процесса мокроты становится все больше, но зато она начинает легче отходить. Чтобы ускорить этот процесс, педиатр порекомендует давать малышу отхаркивающие средства (муколитики) в виде детских сиропов от кашля. Большинство из них имеет растительное происхождение (корень алтея, лист эвкалипта и подорожника, фиалка трехцветная, мать-и-мачеха, багульник), поэтому могут быть дополнены домашней фитотерапией того же рода.
- Если у ребенка нет аллергии на мед, давай малышу по десертной ложке три-четыре раза в день сок черной редьки пополам с медом.
3 Длительный, затяжной кашель
Очень часто малыш может продолжать кашлять и после окончания бронхита. Это так называемый «привычный» кашель, он происходит из-за возбуждения кашлевого центра. Лечить его не нужно, он проходит сам.
Лечить его не нужно, он проходит сам.
Что делать
- При длительном кашле (больше двух-трех недель) нужно показать малыша нескольким специалистам: педиатру (он послушает бронхи и легкие, даст направление на клинический анализ крови), ЛОРу (пусть посмотрит, нет ли у ребенка хронического фарингита или воспаления аденоидов), а при необходимости — аллергологу, пульмонологу или фтизиатру (возможно, понадобится рентген легких или проверка реакции Манту).
- Если у ребенка есть температура, нужно записывать результаты утром, днем и вечером. Причины для упорного кашля могут быть самые различные: аллергия, коклюш, паракоклюш, хронический бронхит, трахеит, туберкулез, даже глистная инвазия (аскаридоз).
4 Приступообразный кашель
Иногда кашель расходится не на шутку. У детей (да и у взрослых тоже) могут быть как приступы сухого кашля, когда не отделяется мокрота, так и влажного, когда мокроты слишком много, и ребенок из-за нее захлебывается.
- Кашель, вызванный рефлекторной реакцией на вирусные инфекции (трахеит, бронхит, пневмония), длится обычно две или три недели. Он сопровождается вначале слабым, а потом нормальным отделением мокроты. Сильный приступ кашля мешает нормальному дыханию и может закончиться рвотой.
- Если приступообразный кашель, несмотря на лечение, не утихает дольше двух недель, он может быть признаком одной из самых опасных детских инфекций — коклюша.
Что делать
- Для увлажнения слизистой оболочки гортани сразу же начинай паровые ингаляции (с ромашкой, содой).
- Давай малышу щелочное питье (теплое молоко с содой или разбавленное наполовину щелочной минеральной водой).
5 Ложный круп
Это состояние часто встречается у малышей и требует немедленной госпитализации!У ребенка с ОРВИ наступает аллергическая реакция на возбудитель, что приводит к отеку гортани и сужению просвета верхних дыхательных путей. В результате начинается удушье, сопровождающееся очень характерным «лающий» кашлем. Даже если родители каким-то образом смогли снять приступ удушья, малышу все равно необходима госпитализация.
В результате начинается удушье, сопровождающееся очень характерным «лающий» кашлем. Даже если родители каким-то образом смогли снять приступ удушья, малышу все равно необходима госпитализация.
Что делать
- Пока едет скорая помощь, нужно дать ребенку теплое молоко, можно пополам с минеральной водой. Отек снимает холодный воздух, поэтому откройте окно и устройте малыша так, чтобы он мог дышать свежим воздухом.
- Постарайтесь не суетиться и не кричать, чтобы не напугать малыша, так как от страха дыхательная недостаточность может усилиться.
6 Аллергический кашель
- Аллергия (на пылевых клещей, шерсть домашних животных, табачный дым, пыльцу цветущих растений) приводит к тому, что у ребенка обильно выделяется мокрота. В тяжелых случаях дыхательные пути отекают.
- Нередко аллергический кашель путают с простудным. Как их различить? Кашель при простуде сопровождается насморком, болью в горле, небольшой температурой.
 При аллергии присутствует заложенность носа, зуд в носу и горле, частое чихание и небольшое воспаление слизистой.
При аллергии присутствует заложенность носа, зуд в носу и горле, частое чихание и небольшое воспаление слизистой. - Аллергический кашель начинается неожиданно и протекает приступообразно. Со временем возникает еще и насморк.
Что делать
- Немедленно вызывай скорую помощь.
- До приезда скорой помощи дай малышу детское средство от аллергии.
Коклюш — не просто кашель
Коклюш, по большому счету, — одна из самых распространенных детских инфекций. Болезнь передается воздушно-капельным путем, а ее главным проявлением является приступообразный кашель, который почти не поддается лечению.
Болезнь передается воздушно-капельным путем, а ее главным проявлением является приступообразный кашель, который почти не поддается лечению.
Коклюш относят к управляемым инфекциям, поскольку частота возникновения этой болезни во многом зависит от того, как организовано проведение профилактических прививок. Прививки от коклюша начинают делать с трехмесячного возраста вместе с дифтерией и столбняком — используется, как правило, вакцина АКДС. Не привитые дети болеют тяжелыми формами коклюша. Хотя привитые тоже болеют, но несравнимо легче. Легче настолько, что диагноз «коклюш» устанавливается в десятки раз реже, чем это заболевание встречается на самом деле.
Удивительной особенностью коклюша является полное отсутствие к нему врожденного иммунитета: заболеть этой болезнью может даже новорожденный.
Микроб, вызывающий коклюш, называется коклюшной палочкой. Она быстро (очень быстро) погибает во внешней среде, поэтому единственным источником инфекции является больной человек и только больной человек. Люди — и дети, и взрослые — очень восприимчивы к коклюшу и, при отсутствии иммунитета, вероятность заболеть после контакта с больным достигает более 90%. Палочка распространяется и, соответственно, может вызвать заражение здорового, главным образом, при кашле больного. Следует в то же время отметить, что «подцепить» коклюш можно лишь при весьма тесном общении с больным — даже при кашле более чем на два, максимум на три метра палочка не рассеивается. Инкубационный период в среднем составляет 5—9 дней, но может колебаться от 3-х до 20-ти.
Люди — и дети, и взрослые — очень восприимчивы к коклюшу и, при отсутствии иммунитета, вероятность заболеть после контакта с больным достигает более 90%. Палочка распространяется и, соответственно, может вызвать заражение здорового, главным образом, при кашле больного. Следует в то же время отметить, что «подцепить» коклюш можно лишь при весьма тесном общении с больным — даже при кашле более чем на два, максимум на три метра палочка не рассеивается. Инкубационный период в среднем составляет 5—9 дней, но может колебаться от 3-х до 20-ти.
Как мы уже заметили, главным проявлением болезни является своеобразный, ни с чем не сравнимый кашель. Причина его возникновения в очень и очень упрощенном виде выглядит следующим образом: итак, для начала заметим, что все функции человеческого организма управляются определенными клетками головного мозга. Т.е. имеется ряд клеток, выполняющих общую функцию, которые образуют так называемый управляющий центр — центр дыхания, центр кровообращения, центр терморегуляции и т. д. Не обойден вниманием и кашель — имеется кашлевой центр, который активно функционирует в течение всей жизни, поскольку кашель, и довольно часто, жизненно необходим вполне здоровому человеку.
д. Не обойден вниманием и кашель — имеется кашлевой центр, который активно функционирует в течение всей жизни, поскольку кашель, и довольно часто, жизненно необходим вполне здоровому человеку.
Следует также знать, что дыхательные пути — трахея, бронхи — покрыты изнутри так называемыми эпителиальными клетками, которые, в свою очередь, имеют ворсинки — эдакие выросты, похожие на реснички, — недаром внутреннюю поверхность трахеи и бронхов называют реснитчатым эпителием. Назначение ворсинок — обеспечить движение слизи (мокроты), а любое их раздражение вызывает появление кашля. Оболочка коклюшной палочки тоже имеет ворсинки, с помощью которых бактерии плотно прикрепляются к ресничкам эпителия — это раз. А два состоит в том, что размножаться возбудитель коклюша может только в реснитчатом эпителии и больше нигде! Вот и происходит постоянное раздражение эпителия, что, в свою очередь приводит, с одной стороны, к постоянному раздражению кашлевого центра и с другой — к не менее постоянному выделению клетками дыхательных путей большого количества густой и вязкой слизи. При этом возбуждение клеток кашлевого центра оказывается настолько сильным, что даже после того, как в организме не остается ни одной коклюшной палочки, кашель все равно продолжается. А кроме того, коклюшная палочка выделяет токсин, к которому особенно чувствительны именно клетки кашлевого центра. Таким образом, главная причина кашля при коклюше, по крайней мере, после двух-трех недель болезни, находится уже не в бронхах и легких, а, как это ни парадоксально, в голове.
При этом возбуждение клеток кашлевого центра оказывается настолько сильным, что даже после того, как в организме не остается ни одной коклюшной палочки, кашель все равно продолжается. А кроме того, коклюшная палочка выделяет токсин, к которому особенно чувствительны именно клетки кашлевого центра. Таким образом, главная причина кашля при коклюше, по крайней мере, после двух-трех недель болезни, находится уже не в бронхах и легких, а, как это ни парадоксально, в голове.
Начинается коклюш постепенно — появляется сухой частый кашель, иногда — небольшой насморк, температура тела повышается незначительно — максимум 37,5—37,7 °С, но гораздо чаще она вообще остается нормальной. Заподозрить коклюш на этом этапе болезни (он называется катаральным периодом и длится от трех дней до двух недель) практически невозможно — ну разве что заведомо известно о контакте с больным. Описанные симптомы служат поводом для диагностики всяких-разных ОРИ и бронхитов, а поскольку температуры особой нет, то, разумеется, предполагаются ОРИ и легкие бронхиты. В подобной ситуации ребенок нередко продолжает ходить в школу или в детский сад, что весьма печально, ибо коклюш максимально заразен именно в катаральном периоде. Кстати, раз уж речь зашла о заразности, отметим, что больной человек выделяет микробы во внешнюю среду около месяца, но количество коклюшных палочек существенно уменьшается с каждым днем начиная со второй недели болезни и становится очень незначительным дней эдак через 20.
В подобной ситуации ребенок нередко продолжает ходить в школу или в детский сад, что весьма печально, ибо коклюш максимально заразен именно в катаральном периоде. Кстати, раз уж речь зашла о заразности, отметим, что больной человек выделяет микробы во внешнюю среду около месяца, но количество коклюшных палочек существенно уменьшается с каждым днем начиная со второй недели болезни и становится очень незначительным дней эдак через 20.
К сожалению, катаральным периодом болезнь не ограничивается: кашель становится приступообразным — вот на этом этапе (период спазматического кашля), как правило, и ставится диагноз «коклюш». Коклюшный кашель настолько специфичен, что врачу необходимо лишь услышать его — после этого уже не требуется никаких дополнительных анализов, все и так ясно.
Так что же представляет собой коклюшный кашель? Если честно, то описывать его — занятие безнадежное: легче было бы самому покашлять. Но попробуем. Типичный коклюшный кашель — это приступ, состоящий из нескольких кашлевых толчков, которые без остановки следуют друг за другом, не давая больному возможности передохнуть. Если вы попробуете сейчас покашлять, то поймете, что каждый кашлевой толчок — это выдох. А если таких толчков множество, то ведь надо же когда-нибудь совершить вдох. И действительно, после окончания приступа кашля больной делает глубокий вдох, который очень часто сопровождается специфическим свистящим звуком. Причина возникновения этого звука, а он называется репризом, состоит в том, что непосредственно во время кашля происходит спазм голосовой щели (того места в гортани, где находятся голосовые связки).
Если вы попробуете сейчас покашлять, то поймете, что каждый кашлевой толчок — это выдох. А если таких толчков множество, то ведь надо же когда-нибудь совершить вдох. И действительно, после окончания приступа кашля больной делает глубокий вдох, который очень часто сопровождается специфическим свистящим звуком. Причина возникновения этого звука, а он называется репризом, состоит в том, что непосредственно во время кашля происходит спазм голосовой щели (того места в гортани, где находятся голосовые связки).
Во время приступа очень часто отмечается покраснение или даже посинение лица, а после его (приступа) окончания — рвота или просто выделение слизи, которую ребенок выплевывает или глотает.
Подводим итоги. Для коклюшного кашля типичны: приступ + реприз + последующее отхождение слизи или рвота.
С учетом описанного нами кашля становится понятным, что тяжесть болезни определяется, прежде всего, частотой и длительностью приступов. Весьма характерно, что вне приступа кашля состояние ребенка почти не нарушено.
Продолжительность периода спазматического кашля весьма вариабельна и может достигать двух-трех месяцев даже несмотря на лечение! Тем не менее частота приступов нарастает дней десять, после чего положение недели на две стабилизируется и только потом количество и продолжительность приступов медленно (к сожалению, очень медленно) начинает уменьшаться.
Очень тяжело протекает коклюш у детей первого года, особенно первых шести месяцев жизни. В этом возрасте после кашля часто бывают остановки дыхания, которые длятся от нескольких секунд до минуты и даже дольше! Неудивительно, что в связи с нехваткой кислорода у младенцев появляются нарушения со стороны нервной системы и другие осложнения.
Убить коклюшную палочку несложно, хотя и не все антибиотики на нее действуют. Но, к счастью, бактерия практически не способна вырабатывать устойчивость к антибиотикам. Т. е. если уж какой-либо препарат против микроба эффективен, то он и будет эффективен. После трех-четырех дней его употребления от коклюшной палочки, в подавляющем большинстве случаев, не остается и следа. Но в периоде спазматического кашля никакого эффекта — в виде уменьшения частоты и длительности приступов — заметить не удается. И мы уже понимаем почему — ведь кашель не из-за микроба, а из-за поражения клеток кашлевого центра. Главная цель приема антибиотиков в этом периоде — сделать больного не заразным. А вот если тот же препарат назначается в катаральном периоде — в первые дни болезни, когда еще нет перевозбуждения кашлевого центра, — так вот, в этом периоде лекарство вполне может прервать болезнь и не довести человека до приступов.
Но в периоде спазматического кашля никакого эффекта — в виде уменьшения частоты и длительности приступов — заметить не удается. И мы уже понимаем почему — ведь кашель не из-за микроба, а из-за поражения клеток кашлевого центра. Главная цель приема антибиотиков в этом периоде — сделать больного не заразным. А вот если тот же препарат назначается в катаральном периоде — в первые дни болезни, когда еще нет перевозбуждения кашлевого центра, — так вот, в этом периоде лекарство вполне может прервать болезнь и не довести человека до приступов.
Но угадать не всегда получается — не пичкать же детей антибиотиками при любом покашливании. А ведь все вышеописанное — это типичный коклюш, который бывает совсем не часто — спасибо прививкам. Сплошь и рядом встречаются абсолютно нетипичные формы болезни — редкий кашель, без всяких температур, с прекрасным самочувствием. И очень часто болеют папы и мамы, которые, в свою очередь, заражают детей (при опросе регулярно выясняется, что в семье заболевшего ребенка длительно кашлял кто-то из взрослых).
Додуматься до нетипичного коклюша бывает очень и очень трудно, но, в конце концов, нетипичный коклюш — легкий коклюш. Поэтому давайте поговорим о том, как помочь ребенку при настоящем коклюше: если будем об этом знать — с легкими формами справимся и подавно.
Итак, что же надо делать и что необходимо знать?
Помнить о других людях — о тех, кто был в контакте с вашим ребенком, и о тех, кто в этом контакте может оказаться: ребёнка изолировать, сообщить друзьям, что визиты нежелательны.
Убить микроб: выбор и доза лекарства — это дело врача. Задача родителей — добиться попадания препарата внутрь больного, соблюдать назначенные дозы, кратность и сроки приема.
Относиться к болезни философски и отдавать себе отчет в том, что коклюш управляем лишь на этапе профилактики. Но если заболели — время оказывается одним из главных факторов на пути к выздоровлению. Короче говоря, пока свое не откашляет — ни на какие таблетки и ни на каких чудо-докторов особо надеяться не стоит.
Следует знать, что приступы кашля могут провоцировать физическая нагрузка, чихание, жевание, глотание, отрицательные эмоции. Выводы из этих знаний вполне логичны:
Выводы из этих знаний вполне логичны:
— не устраивать активных игр с беганьем, прыганьем и скаканием;
— всячески избегать пыли, удалять ребенка из комнаты на время уборки;
— стараться, чтобы предлагаемая ребенку пища не требовала особого жевания и, по крайней мере, на время болезни, забыть о жевательных резинках.
Одно из наиглавнейших условий, обеспечивающих адекватную помощь ребенку с коклюшем, — правильный ответ на вопрос «чем дышать?»
Чем суше воздух и чем теплее в комнате, где находится ребенок, тем гуще мокрота, тем больше вероятность и увеличения частоты приступов, и развития осложнений. Но ведь традиционные действия при появлении кашля у ребенка заключаются в том, чтобы подержать его, родимого, дома. И неудивительно, что после месяца кашлянья взаперти, без прогулок и свежего воздуха, якобы «бронхит», который на самом деле был легким коклюшем, заканчивается воспалением легких. Поэтому необходимо помнить и понимать, что свежий воздух является обязательным условием правильной помощи ребенку не только при коклюше, но и при других болезнях, сопровождающихся кашлем и при бронхите, и при трахеите, и при аллергических поражениях дыхательных путей, и при воспалении легких.
Еще раз обращаю внимание на тот факт, что в современных условиях, когда большинство детей привиты, типичный и тяжелый коклюш встречается не так уж и часто. Диагностика легких и нетипичных случаев коклюша даже для врача очень высокой квалификации всегда затруднительна. Наблюдательность родителей может очень и очень помочь, а принципиально важные моменты, позволяющие заподозрить коклюш, состоят в следующем:
Длительный кашель при отсутствии катаральных явлений (насморка, повышения температуры) или катаральные явления за 2—3 дня прошли, а кашель остался. Хорошее общее самочувствие — приличный аппетит, ребенок активен; когда не кашляет — так и вовсе кажется вполне здоровым.
Полное отсутствие какого-либо облегчения, а иногда даже ухудшение от лечения отхаркивающими средствами.
И последнее, о чем хотелось бы рассказать.
Как мы уже отметили, главная причина кашля в поздние сроки болезни — очаг возбуждения кашлевого центра в голове. И если нам удается создать другой очаг, более активный, то возбудимость кашлевого центра снижается. И чем активнее, чем длительнее это новое возбуждение, тем более выражен лечебный эффект. Поэтому любые сильные и положительные эмоциональные нагрузки могут способствовать быстрому выздоровлению. И неудивительно, что поможет и новая кукла, и поездка с папой на рыбалку, и поход всей семьей в зоопарк, и покупка щенка или котенка… . И вполне понятно, что чем эмоциональней ребенок, тем эффективнее такое лечение.
И чем активнее, чем длительнее это новое возбуждение, тем более выражен лечебный эффект. Поэтому любые сильные и положительные эмоциональные нагрузки могут способствовать быстрому выздоровлению. И неудивительно, что поможет и новая кукла, и поездка с папой на рыбалку, и поход всей семьей в зоопарк, и покупка щенка или котенка… . И вполне понятно, что чем эмоциональней ребенок, тем эффективнее такое лечение.
Центр гигиены и эпидемиологии Центрального района
Главврач больницы в Коммунарке описал кашель при заболевании COVID-19 :: Общество :: РБК
Денис Проценко (Фото: Валерий Шарифулин / ТАСС)
Главврач инфекционной больницы в Коммунарке Денис Проценко рассказал, как определить кашель, который появляется при заболевании COVID-19. Об этом врач сообщил в интервью «Российской газете».
Об этом врач сообщил в интервью «Российской газете».
«У этого кашля особенные интонации. Не глубокие надсадные, а такие как бы поверхностные», — отметил Проценко. Он добавил, что при коронавирусе у пациента есть чувство непроходящего першения.
Проценко отметил, что «ковидный кашель» он ни с чем не перепутает, потому что уже научился его определять.
Пандемия коронавируса. Самое актуальное на 22 февраляВ мае главврач больницы заявил, что у заболевших коронавирусной инфекцией обнаружили кожные высыпания. «В первую очередь высыпания на коже кистей и живота», — сказал Проценко. Такие симптомы врачи в Коммунарке отмечали у большинства пациентов.
Как распознать звук кашля в крупе у детей
Что касается здоровья детей, существует несколько распространенных сценариев, которые могут быть довольно пугающими для родителей. Среди них звук кашля при крупе. Однако, как бы страшно это ни звучало, когда понимаешь, что происходит, управлять становится легче.
Среди них звук кашля при крупе. Однако, как бы страшно это ни звучало, когда понимаешь, что происходит, управлять становится легче.
Звук крупового кашля
Многие инфекции верхних дыхательных путей могут вызывать кашель, и родители часто используют термин «крупозный», чтобы описать этот кашель, но на самом деле это только один звук от кашля при крупе.Взаимодействие с другими людьми
Как это звучит? Большинство людей описывают круповый кашель как звук лающего тюленя.
Но для тех из нас, кто никогда не слышал лая тюленя, приведенное выше описание не обязательно поможет.
Кашель крупа также описывают как лай лисы или лай собаки. В 1814 году британский врач Джон Чейн описал круповый кашель как «самый необычный, грубый и резкий». Другие люди используют такие слова, как «глубокий» и «медный», чтобы описать звук крупового кашля.Другой или необычный кашель — один из лучших способов узнать, что вы имеете дело с крупом.
Другие отличительные черты крупа могут свидетельствовать о том, что ваш ребенок:
- Развивается стридор, высокий звук, который часто принимают за хрип.

- Чувствует себя намного лучше, когда просыпается утром, а на следующую ночь симптомы снова ухудшаются.
- Хриплый голос или плач
- Когда они ложились спать, все было нормально, но потом они проснулись посреди ночи с таким необычным кашлем (хотя у некоторых детей перед этим будет насморк, умеренная температура и более легкий кашель).
Возможно, вы захотите посмотреть несколько видео на YouTube о родителях, которые снимали своих детей с крупом, или о медицинских экспертах, которые могут помочь вам определить характерный звук кашля.Просто выполните поиск по запросу «круповый кашель» и послушайте звук кашля через звук, который может помочь вам выяснить, похож ли кашель вашего ребенка на него.
Немедленно позвоните или обратитесь к педиатру, если вы считаете, что у вашего ребенка круп. Хотя у многих детей симптомы крупа легкие, круп может иногда вызывать более серьезные, опасные для жизни инфекции.
Что еще похоже на крупный кашель?
Что еще может походить на кашель при крупе? К счастью, не слишком много, но есть и другие условия, которые могут показаться похожими.
Раньше педиатры часто беспокоились о надгортаннике, когда у ребенка появлялся кашель и стридор. (Надгортанник — это инфекция небольшого лоскута хряща, который прикреплен к концу языка и закрывается при глотании, чтобы предотвратить попадание пищи в легкие.)
Благодаря вакцине против Haemophilus influenzae типа b (Hib) надгортанник больше не встречается у детей очень часто.
Другие состояния, которые могут имитировать круп, включают вдыхание инородного тела, травму, ангионевротический отек (отек дыхательных путей) и бактериальный трахеит.
Диагностика крупа
Имейте в виду, что, хотя часто очень легко диагностировать круп, иногда бывает трудно определить, есть ли у ребенка вирусный (инфекционный) круп или спастический круп. У каждого типа крупа может быть своя причина.
В некоторых случаях спазматический круп может быть вызван аллергией, астмой или даже рефлюксом. Вирусный круп может быть вызван одним из множества различных вирусов, включая парагрипп, аденовирус, RSV и грипп.
клипов Croup Sound, причины и методы лечения.
Мы провели исследование и собрали пять лучших звуковых файлов крупа и звуковых файлов стридоров:
1. Группируйте звуковой аудиоклип (звуковой файл крупа), нажмите кнопку воспроизведения ниже или нажмите здесь, чтобы прослушать.
2. Второй аудиоклип Croup (аудиофайл croup), нажмите кнопку воспроизведения ниже или нажмите здесь, чтобы прослушать.
3. Третий аудиоклип Croup (аудиофайл croup), нажмите кнопку воспроизведения ниже или нажмите здесь, чтобы прослушать.
4. Аудиоклип Stridor (аудиофайл stridor), нажмите кнопку воспроизведения ниже или нажмите здесь, чтобы прослушать.
5. Второй аудиоклип Stridor (аудиофайл stridor), нажмите кнопку воспроизведения ниже или нажмите здесь, чтобы прослушать.
Примечание: Если вы хотите встроить один из этих аудиофайлов на свой веб-сайт, код находится здесь.
Что такое круп?
Круп — это заболевание, которое обычно является результатом вируса, такого как простуда, адоновирус или респираторно-синцитиальный вирус (RSV). Когда у вашего ребенка круп, его голосовой ящик (гортань) и дыхательное горло (трахея) воспаляются.Это воспаление и опухоль приводят к тому, что и без того узкая трахея становится еще более узкой, что может стать причиной опасной медицинской ситуации для вашего ребенка.
Когда у вашего ребенка круп, его голосовой ящик (гортань) и дыхательное горло (трахея) воспаляются.Это воспаление и опухоль приводят к тому, что и без того узкая трахея становится еще более узкой, что может стать причиной опасной медицинской ситуации для вашего ребенка.
Как узнать, есть ли у моего ребенка круп?
Крупу обычно предшествуют симптомы простуды, такие как заложенность или насморк и / или лихорадка. Поскольку верхние дыхательные пути (трахея и гортань) воспаляются и опухают, у ребенка обычно становится хриплым голосом. Помните вашу двоюродную бабушку Салли, которая курила 40 лет? Вдруг ваш ребенок начнет походить на нее! Для крупа также обычно характерен громкий кашель, который может звучать как лай тюленя или собаки (обычно это явный признак того, что у вашего ребенка круп).
Выше вы можете послушать несколько аудиофайлов крупной группы.
Стридор также часто встречается при крупе, который представляет собой хриплый пронзительный звук, когда ребенок вдыхает; чтобы услышать, как звучит стридор, нажмите одну из ссылок выше!
Большинство родителей впервые распознают круп ночью, когда готовят ребенка ко сну, или если он суетлив или плачет. Нет надежного научного объяснения того, почему круп обычно проявляется ночью, но большинство врачей отделения неотложной помощи могут подтвердить тот факт, что они, как правило, получают больше случаев крупа поздно вечером и ночью.Если круп не лечить, дыхательные пути могут стать опасно раздутыми, и вашему ребенку будет все труднее дышать. Вы можете услышать пронзительный скрипучий звук, когда ваш ребенок вдыхает, а также вы можете заметить, что ваш ребенок быстро дышит и дышит коротко. В очень серьезных случаях у ребенка могут появиться признаки нехватки кислорода, такие как бледность и / или голубоватый оттенок вокруг рта.
Нет надежного научного объяснения того, почему круп обычно проявляется ночью, но большинство врачей отделения неотложной помощи могут подтвердить тот факт, что они, как правило, получают больше случаев крупа поздно вечером и ночью.Если круп не лечить, дыхательные пути могут стать опасно раздутыми, и вашему ребенку будет все труднее дышать. Вы можете услышать пронзительный скрипучий звук, когда ваш ребенок вдыхает, а также вы можете заметить, что ваш ребенок быстро дышит и дышит коротко. В очень серьезных случаях у ребенка могут появиться признаки нехватки кислорода, такие как бледность и / или голубоватый оттенок вокруг рта.
Заразен ли круп?
Круп сам по себе не заразен, но вирус, вызвавший круп, вероятно, заразен.Лучше не подпускать к ребенку других детей или уязвимых людей, пока он не выздоровеет (обычно примерно через неделю). Если другой заразится, маловероятно, что он также заразится крупом, но у него, скорее всего, появятся симптомы, похожие на простуду.
Как лечить круп?
Врачи настоятельно рекомендуют использовать прохладный увлажнитель воздуха в детской комнате, чтобы успокоить горло. Вы можете прочитать наш список лучших детских увлажнителей воздуха здесь.
Вы можете прочитать наш список лучших детских увлажнителей воздуха здесь.
Чем еще вы можете помочь Крупу?
В большинстве случаев круп протекает в легкой форме, и ее можно лечить дома без помощи медицинских работников.Конечно, немедленно позвоните своему педиатру, если у вашего ребенка появляются признаки развивающегося крупа, так как у него, вероятно, будут для вас индивидуальные инструкции или полезные советы. Они также могут попросить вас прийти в офис, чтобы они могли услышать это из первых рук и убедиться, что все в порядке. Тем не менее, легкие случаи крупа можно лечить, подвергая ребенка воздействию влажного воздуха. Это можно сделать несколькими способами, но некоторые из наиболее популярных и эффективных способов — присоединиться к вашему ребенку в душной ванной на 10-15 минут, использовать увлажнитель с прохладным туманом или вывести его на короткий период на холодный воздух. времени.
Во-первых, метод ванной комнаты: дайте горячему душу включиться в течение 10 минут, пока ванная не станет влажной и парной, затем сойдите и сядьте или постойте в ванной вместе с ребенком. Также хорошо подойдет теплая ванна, если у вашего ребенка нет температуры. Перед тем, как пойти в ванную, примите горячий душ примерно на 10 минут, затем наполните ванну теплой водой, чтобы хорошо принять ванну в душной.
Также хорошо подойдет теплая ванна, если у вашего ребенка нет температуры. Перед тем, как пойти в ванную, примите горячий душ примерно на 10 минут, затем наполните ванну теплой водой, чтобы хорошо принять ванну в душной.
Во-вторых, метод увлажнения прохладным туманом: включите увлажнитель прохладного тумана в спальне вашего ребенка или там, где ваш ребенок проводит время во время сна и ночного сна.Обязательно используйте фильтрованную или очищенную воду; не используйте водопроводную воду из-за высокого содержания минералов. Если вы заметили, что на вашей мебели или полу собирается белый порошок, значит, в вашей воде слишком много минералов. Помните, что если белый порошок (элементарный кальций) попадает по всей комнате, он также попадает в легкие вашего ребенка.
В-третьих, метод на открытом воздухе в холодную погоду: выведите малыша в холодную погоду (в теплой одежде, шапке и перчатках!) На 5-10 минут и дайте ему подышать холодным наружным воздухом.Прохладный воздух может помочь уменьшить опухоль и воспаление в трахее и, как правило, не дает вашему ребенку кашлять. В более серьезных случаях крупа существует несколько вариантов лечения. Многие врачи считают, что пероральные или распыляемые (пригодные для дыхания) стероиды, такие как адреналин (адреналин), быстро уменьшат отек дыхательных путей и восстановят нормальное дыхание в течение 1-3 дней.
В более серьезных случаях крупа существует несколько вариантов лечения. Многие врачи считают, что пероральные или распыляемые (пригодные для дыхания) стероиды, такие как адреналин (адреналин), быстро уменьшат отек дыхательных путей и восстановят нормальное дыхание в течение 1-3 дней.
Как предотвратить круп?
Сам по себе круп трудно предотвратить, но вы, безусловно, можете снизить вероятность того, что ваш ребенок заразится вирусом, который приведет к крупу.Чтобы предотвратить заражение вашего ребенка вирусом, держите его подальше от других больных детей и часто мойте руки себе и ребенку.
Круп у младенцев | Бэбицентр
Что такое круп?
Круп — это опухоль голосового аппарата (гортани) и дыхательного горла (трахеи), обычно вызываемая вирусом. Яркими признаками крупа являются кашель, похожий на лай тюленя, хриплый голос и пронзительный пронзительный звук при вдохе ребенка.
Круп чаще всего встречается у детей в возрасте от 3 месяцев до 5 лет, хотя ребенок может получить круп в любом возрасте. Чаще всего болезнь проявляется в холодное время года — с октября по март.
Чаще всего болезнь проявляется в холодное время года — с октября по март.
В настоящее время большинство случаев крупа не являются серьезными, но в тяжелых случаях может потребоваться госпитализация.
Что вызывает круп?
Круп обычно вызывается вирусом парагриппа.
Другие причины, которые могут вызвать круп, включают:
Симптомы крупа
Общие симптомы крупа:
- Хриплый кашель. Поскольку круп отекает горло и голосовой аппарат, он изменяет звук кашля вашего ребенка.Если у вашего ребенка очень хриплый глубокий кашель, похожий на лай тюленя, вероятно, это круп. На самом деле, этот кашель настолько характерен, что ваш врач, вероятно, может сказать вам, крупный ли это, просто послушав вашего ребенка по телефону.
- Шумное дыхание. У вашего ребенка может быть затрудненное дыхание или стридор, пронзительный крик или кукарекающий звук при вдохе.
- Ухудшение по ночам.
 Круп часто появляется после нескольких дней симптомов простуды и обычно ухудшается ночью.,
Круп часто появляется после нескольких дней симптомов простуды и обычно ухудшается ночью., - Хриплый голос
- Лихорадка.
- Увеличение лимфатических узлов
Сколько времени нужно, чтобы круп ушел?
Симптомы крупа обычно длятся от 3 до 5 дней и проходят в течение недели. Симптомы часто ухудшаются в первые две-три ночи.
Опасен ли круп?
Не так опасно, как раньше. Сегодня вакцины против кори, Haemophilus influenzae (Hib) и дифтерии защищают детей от некоторых из наиболее опасных форм крупа.Большинство случаев в наши дни протекают в легкой форме и проходят без каких-либо проблем.
Однако, если у вашего ребенка тяжелый круп, это может привести к серьезным затруднениям дыхания.
Когда мне позвонить врачу?
Многие дети с крупом имеют только легкие симптомы и не нуждаются в обращении к врачу, хотя всегда полезно позвонить, если у вас есть проблемы. Однако иногда круп может вызвать серьезный, потенциально опасный для жизни отек в горле.
Однако иногда круп может вызвать серьезный, потенциально опасный для жизни отек в горле.
- Синеет или очень бледно
- С трудом дышит.
- Не может говорить или плакать, потому что не может дышать.
- Очень расстроился.
- Кажется, очень сонный или невосприимчивый.
- Издает свистящий звук, который становится громче с каждым вдохом
- Очень трудно глотать слюну
Подробнее о том, когда звонить 911.
Позвоните поставщику услуг вашего ребенка, если:
- У вашего ребенка стридор в состоянии покоя
- Кашель вашего ребенка или другие симптомы крупа продолжаются более нескольких дней
- Ваш ребенок младше 3 месяцев и у него высокая температура
- Ваш ребенок старше 3 месяцев и у него поднялась температура 100.4ºF в течение более 3 дней
- Кожа и мышцы между ребрами или под ними выглядят так, как будто они прогибаются
Как вы лечите круп?
Домашние средства от крупа
Если это первый приступ крупа у вашего ребенка, и врач определит, что у него легкая форма заболевания, вы сможете лечить его дома. Вот несколько советов по обеспечению комфорта вашего ребенка:
Вот несколько советов по обеспечению комфорта вашего ребенка:
- Утешайте ребенка. Обнимите ее или погладьте по спине.Убедите ее, что все будет в порядке, спойте любимую песню перед сном и / или предложите любимую игрушку.
- Держите вашего ребенка гидратированным. Убедитесь, что ваш ребенок пьет много жидкости.
- Поднимите голову. Если вашему ребенку больше года, вы можете попробовать немного приподнять его голову, пока он спит, чтобы облегчить его кашель. (Не используйте подушки с младенцами, так как это увеличивает риск СВДС.) Вы также можете спать в одной комнате с вашим ребенком, пока у него круп, чтобы вы заметили, появятся ли у него проблемы с дыханием.
- Отведите ребенка в душную. Влажный воздух может помочь уменьшить отек дыхательных путей, хотя научных исследований, подтверждающих это, нет. Включите горячую воду в душе или ванне и закройте дверь ванной. Сидение прямо или стоя поможет ей легче дышать.
 Если ваш ребенок слишком мал, чтобы сидеть прямо или стоять, попробуйте держать его в вертикальном положении. Возможно, вам придется повторять эту процедуру каждый раз, когда ваш ребенок просыпается ночью от кашля.
Если ваш ребенок слишком мал, чтобы сидеть прямо или стоять, попробуйте держать его в вертикальном положении. Возможно, вам придется повторять эту процедуру каждый раз, когда ваш ребенок просыпается ночью от кашля. - Выйти на холодный ночной воздух на 15-20 минут.Опять же, это не научно доказано, но некоторые родители считают, что это помогает их ребенку лучше дышать. Вы также можете просто открыть окно на несколько минут. Чтобы согреться, заверните ребенка в одеяло.
- Установите увлажнитель воздуха в спальне ребенка. Используйте увлажнитель с холодным туманом, а не с горячим паром, так как это может подвергнуть вашего ребенка риску ожога. (Очищайте увлажнитель ежедневно водным раствором отбеливателя, чтобы предотвратить рост плесени и бактерий.)
Лекарства от крупа
Детям с лихорадкой или более серьезными симптомами крупа могут потребоваться лекарства, в том числе:
- Безрецептурные обезболивающие: Если у вашего ребенка высокая температура и он испытывает дискомфорт, вы можете дать ему парацетамол или ибупрофен, если ему 6 месяцев и старше.
 (Никогда не давайте ребенку аспирин, который может вызвать редкое, но потенциально смертельное заболевание, называемое синдромом Рея у детей с вирусом.) Если вашему ребенку меньше трех месяцев, поговорите с его врачом, прежде чем давать ему какие-либо лекарства, даже сверх — противодействие.
(Никогда не давайте ребенку аспирин, который может вызвать редкое, но потенциально смертельное заболевание, называемое синдромом Рея у детей с вирусом.) Если вашему ребенку меньше трех месяцев, поговорите с его врачом, прежде чем давать ему какие-либо лекарства, даже сверх — противодействие. - Устные стероиды. Иногда их назначает врач, чтобы уменьшить отек и помочь ребенку легче дышать. Пероральные стероиды ранее использовались в основном для детей со средним или тяжелым крупом, но недавние исследования показывают, что они могут быть полезными даже в более легких случаях.
- Адреналин, кислород и жидкости для внутривенного введения. Если у вашего ребенка тяжелый случай крупа, требующий госпитализации, ему могут дать кислород, ингаляционные лекарства или стероиды, чтобы уменьшить отек дыхательных путей. Ему также могут вводить внутривенные жидкости для борьбы с обезвоживанием.
Не давайте ребенку лекарство от кашля . Это не повлияет на опухоль в горле и может затруднить откашливание слизи.
Это не повлияет на опухоль в горле и может затруднить откашливание слизи.
Антибиотики тоже не помогут, поскольку виноват скорее всего вирус, а не бактерии.
Может ли мой ребенок снова заболеть крупом?
Да. На самом деле, некоторые дети кажутся более склонными к крупу, чем другие, пока их дыхательные пути не увеличатся в размерах. Если у вашего ребенка круп второй раз, сразу же попробуйте домашнюю терапию. И не стесняйтесь звонить своему врачу, даже если предыдущий эпизод был легким. Каждый приступ крупа индивидуален — некоторые из них более серьезны или требуют более агрессивного лечения, чем другие.
Заразен ли круп?
Если круп у вашего ребенка не является результатом аллергии или раздражителей, вызывающий его вирус является заразным, поэтому держите ребенка дома, пока у него не исчезнут симптомы.
Как предотвратить развитие крупа у моего ребенка?
Вы можете снизить вероятность развития крупа у вашего ребенка:
- Частое мытье рук водой с мылом.

- Не подпускайте ребенка к людям с респираторной инфекцией.
- Убедитесь, что вашему ребенку ежегодно делают прививки от гриппа, если он старше 6 месяцев.
‘Помогите! Кашель моего ребенка звучит как лай собаки ‘
У вашего ребенка кашель, похожий на лай собаки?
Круп — это вирусное заболевание, которое вызывает опухание голосового аппарата и дыхательного горла вашего ребенка.
Высокий или лающий кашель развивается, когда воздух нагнетается в сжатые дыхательные пути во время вдоха или кашля.
Чем меньше ваш ребенок, тем отчетливее и заметнее звук.
У некоторых детей с тяжелым крупом при вдохе издает резкий, сдавленный звук. Это называется стридором.
Когда это произойдет?
Вирус, связанный с развитием крупа, может передаваться при вдыхании капель из дыхательных путей при кашле или при игре с игрушками, на которых есть вирус.
Круп обычно поражает младенцев и детей в возрасте от 6 месяцев до 3 лет.
Дети растут, и их дыхательные пути растут. Поэтому у детей старше 6 лет диагноз круп диагностируется редко.
Каковы симптомы?
Вы можете заметить типичные симптомы простуды, такие как насморк и лихорадка. Обычно лающий кашель начинается ночью и усиливается, когда ребенок расстраивается и плачет.
Круп обычно длится 3-5 дней.
Как диагностируется круп?
Врач обычно выслушивает кашель и стридор.
Они также могут спросить, болел ли ваш ребенок в последнее время какими-либо заболеваниями, которые вызвали жар и заложенность носа, и имел ли ребенок в анамнезе круп или проблемы с верхними дыхательными путями.
Он также может сделать рентген, если круп серьезный и не улучшается после лечения.
Рентген в этом случае поможет показать сужение верхушки дыхательных путей до точки, которую врачи называют «ступенчатым признаком», то есть сужение или сужение дыхательных путей ниже голосовых связок.
Домашнее лечение крупа
Если ваш ребенок просыпается посреди ночи с крупом, постарайтесь успокоить его, так как это поможет ему лучше дышать.
Плач может ухудшить круп.
При лихорадке — лекарство, такое как парацетамол, также известный как ацетаминофен, или ибупрофен, только для детей старше 6 месяцев; может помочь вашему ребенку чувствовать себя более комфортно.
Обратитесь к врачу за советом, как давать ребенку лекарство.
Помогите вашему ребенку дышать влажным воздухом.Это поможет ему почувствовать себя лучше.
- Используйте увлажнитель с холодным туманом или примите горячий душ, чтобы создать наполненную паром ванную комнату, где вы можете посидеть с ребенком в течение 10 минут. Вдыхание тумана иногда останавливает сильный кашель.
- В более прохладную погоду выведите ребенка на улицу, чтобы облегчить симптомы, чтобы он мог дышать свежим воздухом.
- Убедитесь, что ваш ребенок хорошо гидратирован. При необходимости чаще давайте небольшое количество жидкости с помощью ложки или пипетки.
 Детям с крупом также следует много отдыхать.
Детям с крупом также следует много отдыхать.
Когда звонить врачу
Если вы обеспокоены тем, что круп вашего ребенка не улучшается, обратитесь к врачу вашего ребенка, особенно если эти симптомы не исчезнут:
- Звук, который становится громче с каждым вдохом
- Если ваш ребенок говорит или издает словесные звуки из-за нехватки дыхания
- Кажется, пытается отдышаться
- Имеет голубоватые губы или ногти
- Имеет стридор в состоянии покоя
- Слюет или испытывает крайние трудности с глотанием слюны
Ссылки: WebMD, KidMed, HealthyChildren, KidsHealth, Remedy
Круп
Одно заболевание, которое мы часто наблюдаем у маленьких детей, особенно осенью и зимой, — это страшная болезнь, которую мы называем «круп».Круп известен тем, что возникает внезапно, без предупреждения, часто посреди ночи или рано утром. Вот что вам следует знать об этой распространенной, но пугающей болезни детства.
Термин «круп» относится к заболеванию, вызываемому вирусом простуды, который поражает верхнюю часть дыхательных путей, непосредственно под голосовыми связками. Хотя круп может возникать в любом возрасте, чаще всего страдают дети младшего возраста (обычно в возрасте до 3 лет), так как их дыхательные пути изначально малы, и поэтому небольшое воспаление, отек и сужение дыхательных путей могут вызвать много проблем.Когда у вашего ребенка круп, помимо обычных симптомов простуды (лихорадка, насморк), он также начинает проявлять — часто очень внезапно и по ночам — признаки раздражения и отека в области голосовых связок. Вы заметите некоторые или все следующие симптомы: хриплый голос (например, «ларингит»), характерный лающий кашель (который больше похож на лай тюленя, чем на нормальный человеческий кашель) и, в более тревожных случаях, дыхание ребенка может стать очень шумным и затрудненным, поскольку он изо всех сил пытается дышать через суженные верхние дыхательные пути.Этот шум дыхания называется «стридор» и представляет собой хриплый хриплый звук. Этот стридор, являющийся специфическим признаком крупа, сильно отличается от «свистящего дыхания», которое представляет собой высокий свистящий звук при выдохе, который исходит из легких детей, страдающих астмой и другими легочными инфекциями. Типичные звуки крупа можно услышать, нажав на аудиофайл над этим абзацем.
Этот стридор, являющийся специфическим признаком крупа, сильно отличается от «свистящего дыхания», которое представляет собой высокий свистящий звук при выдохе, который исходит из легких детей, страдающих астмой и другими легочными инфекциями. Типичные звуки крупа можно услышать, нажав на аудиофайл над этим абзацем.
Поскольку круп вызывается вирусом, а не бактериями, антибиотики совершенно бесполезны, и болезнь в конечном итоге проходит сама по себе, как и другие вирусы.Однако, поскольку болезнь может вызвать проблемы с дыханием, мы серьезно относимся к этому, а в более тяжелых случаях, после осмотра вашего ребенка, мы можем прописать вашему ребенку короткий курс пероральных стероидов. Стероиды — это лекарства, которые уменьшают воспаление и отек, поэтому они очень эффективны при «открытии горла» детям с крупом. Это может быть очень полезно для того, чтобы ребенок пережил первые несколько ночей крупа, которые обычно являются худшими. По истечении этого времени кашель «ослабнет», дыхание снова станет более комфортным, и болезнь обычно переходит в сильную простуду с жидким кашлем, который затем проходит самостоятельно, как и любая другая простуда, обычно в пределах 7-10 дней. дней.
дней.
Не все случаи крупа требуют лечения стероидами. В более легких случаях вы можете сделать несколько вещей, чтобы вашему ребенку было удобнее. Увлажнение воздуха (например, с помощью испарителя с прохладным туманом) или помещение ребенка в душную ванную могут сделать его более комфортным. Часто вдыхание холодного воздуха может значительно улучшить проходимость дыхательных путей ребенка. Холодной ночью закутайте ребенка и посидите с ним спокойно на улице в течение 20 минут, и часто ему станет лучше. Особенно важно сохранять спокойствие вашего ребенка, потому что при возбуждении или плаче он будет пытаться дышать тяжелее, что приведет к ухудшению стридора.Или вы можете привести его на кухню и засунуть голову в морозильную камеру, что тоже может успокоить. Конечно, в любое время, если вы обеспокоены затрудненным дыханием вашего ребенка, лучший способ действий — позвонить нам или доставить его в отделение неотложной помощи. Помимо стероидов, есть специальные дыхательные препараты, которые ваш ребенок может получить в отделении неотложной помощи, чтобы в спешке открыть дыхательные пути.
Как и большинство других вирусов, круп заразен. Другие дети могут заразиться крупом от ребенка с крупом, а взрослые могут заразиться от ребенка с крупом отвратительной простудой (часто ларингитом).Мытье рук — всегда лучший способ предотвратить распространение респираторных заболеваний.
Круп — причины, симптомы, лечение
Круп — это инфекция, которая возникает в основном у детей, затрудняет дыхание и вызывает характерный симптом «лающего кашля». Домашнее лечение успешно в большинстве случаев крупа.
Круп — это кратковременное детское инфекционное заболевание верхних дыхательных путей, поражающее верхние дыхательные пути легких (бронхи), голосовые связки (гортань) и трахею (трахею).Круп чаще всего возникает поздней осенью и в начале зимы.
Круп чаще всего встречается у детей в возрасте от шести месяцев до трех лет. Он редко встречается у детей старше шести лет.
Круп заразен, особенно в первые дни болезни. В основном он передается воздушно-капельным путем при чихании или кашле инфицированных детей. Он также может передаваться через инфицированную слизь на поверхности и такие предметы, как игрушки.
Он также может передаваться через инфицированную слизь на поверхности и такие предметы, как игрушки.
В большинстве случаев круп протекает в легкой форме.Тем не менее дети с крупом могут серьезно заболеть, поэтому важно контролировать их симптомы.
Причины Круп обычно вызывается вирусной инфекцией. Многие вирусы могут вызывать круп, включая вирусы простуды и гриппа. Очень редко круп может быть вызван бактериальной инфекцией. Многие дети, инфицированные вирусами, вызывающими круп, не заболеют крупом, но у них появятся симптомы простуды. Признаки и симптомыОтличительным признаком крупа является кашель, напоминающий лай тюленя, и резкий скрипучий звук при вдохе (так называемый стридор).Эти симптомы возникают из-за отека голосовых связок и дыхательного горла, что приводит к сужению дыхательных путей, что затрудняет дыхание.
Этим характерным симптомам предшествуют жар, легкая охриплость голоса и боль в горле, а также другие симптомы, похожие на простуду.
У детей маленькие дыхательные пути, поэтому они более подвержены более выраженным симптомам крупа, особенно дети в возрасте до трех лет.
Симптомы обычно появляются ночью или усиливаются ночью.
Спастический круп — это тип крупа, который вызывает спазмы кашля (непрерывный кашель), возникающие в ночное время и рано утром. Во время спазмов слышен лающий кашель и стридор. Спазмы обычно не возникают в течение дня, и ваш ребенок может казаться лучше с точки зрения его дыхания и охриплости в течение дня.
Основное беспокойство при крупе — прогрессирующее затруднение дыхания по мере сужения дыхательных путей. Внимательное наблюдение за затрудненным дыханием важно на ранних стадиях болезни, особенно в ночное время.Признаки и симптомы серьезных проблем с дыханием включают:
- Тяжелое дыхание (хуже, чем шумное дыхание)
- Чрезмерное слюнотечение или затруднение глотания
- Посинение кожи или губ (цианоз)
- Втягивание грудной клетки и учащенное дыхание
- Издает шумные, высокие звуки дыхания (стридор) как на вдохе, так и на выдохе
Хотя только у небольшого процента детей возникают проблемы с дыханием, достаточно серьезные, чтобы потребовать госпитализации, вам следует немедленно отвезти ребенка в ближайшее отделение неотложной помощи по телефону 111, если эти признаки наблюдаются.
Круп диагностируется врачом, который наблюдает за дыханием ребенка, выслушивает его грудь с помощью стетоскопа и осматривает горло. Для исключения других заболеваний могут потребоваться рентгеновские лучи и другие анализы.
ЛечениеМеры по уходу за собой в домашних условиях обычно достаточны для лечения большинства случаев крупа. Лечение требуется редко. Круп обычно проходит сам по себе в течение трех-шести дней.
Уход на дому
Круп может насторожить ребенка; следовательно, комфорт и уверенность — важная часть лечения.
Холодный влажный воздух может уменьшить отек голосовых связок и облегчить дыхание. Этого можно добиться, используя прохладный увлажнитель воздуха или сядьте возле открытого окна (при этом убедитесь, что ваш ребенок тепло одет). Если держать ребенка в вертикальном положении, ему также будет легче дышать.
Не позволяйте никому курить рядом с вашим ребенком.
Парацетамол и ибупрофен помогают снять боль и жар. Однако следует избегать приема аспирина при лечении крупа и других вирусных заболеваний у детей из-за возможной связи аспирина с синдромом Рея, который является серьезным заболеванием, вызывающим отек печени и мозга.
Использование противоотечных средств, лекарств от кашля и простуды, доступных в вашей аптеке, обычно не рекомендуется, поскольку они неэффективны у детей и могут вызвать нежелательные побочные эффекты.
Прием жидкости рекомендуется во избежание обезвоживания.
Медицинское обслуживание
Если симптомы продолжаются более трех-пяти дней или ухудшаются, ваш врач может назначить кортикостероид (например, дексаметазон) для уменьшения воспаления в дыхательных путях. Адреналин также эффективен в уменьшении воспаления дыхательных путей, но его действие непродолжительно.
Антибиотики используются редко, поскольку они неэффективны против вирусов, которые являются наиболее частой причиной крупа. Антибиотики предназначены для тех редких случаев, когда бактериальная инфекция вызывает круп или возникает одновременно с крупом.
Антибиотики предназначены для тех редких случаев, когда бактериальная инфекция вызывает круп или возникает одновременно с крупом.
Поскольку круп наиболее заразен в течение первых нескольких дней лихорадки и болезни, младенцев и детей следует держать дома и подальше от других детей и взрослых, пока их температура не вернется к норме и они не почувствуют себя лучше.
Частое мытье рук важно для предотвращения распространения инфекции или заражения ею. Избегайте тесного контакта с людьми, у которых есть респираторные инфекции.
Прививка вашего ребенка от дифтерии, гемофильной инфекции (Hib) и кори может защитить детей от некоторых из наиболее опасных форм крупа.
Дополнительная информация и поддержка Healthline
Бесплатный телефон: 0800 611 116
Веб-сайт: www.healthline.govt.nz
PlunketLine
Бесплатный телефон: 0800 933 922
Веб-сайт: www. plunket.org.nz
plunket.org.nz
Клиника Мэйо (2015). Круп (веб-страница). Рочестер, штат Нью-Йорк: Фонд Мейо медицинского образования и исследований. https://www.mayoclinic.org/diseases-conditions/croup/symptoms-causes/syc-20350348 [дата обращения: 05.07.18]
Министерство здравоохранения (2017 г.). Круп (веб-страница). Веллингтон: Министерство здравоохранения Новой Зеландии. https: //www.health.govt.nz / ваше-здоровье / условия-и-лечение / болезни и болезни / круп [дата обращения: 05.07.18]
О’Тул, M.T. (Ред.) (2013). Круп. Словарь Мосби по медицине, сестринскому делу и медицинским профессиям (9-е изд.). Сент-Луис, Мичиган: Elsevier Mosby.
Обновлено в мае 2018 г.
Справочник родителей по крупу
Эта статья была впервые опубликована 12 июня 2016 г., рецензия — 4 августа 2020 г.
УВЕДОМЛЕНИЕ о COVID-19: в этой статье не учитывается управление COVID-19.Если у вашего ребенка респираторное заболевание, вам следует обратиться за медицинской помощью к врачу.
Круп часто плохо понимают, ранние предупреждающие знаки легко не заметить, и родители могут быть очень удивлены, узнав, что у их ребенка круп. Многие родители замечают признаки «хриплый голос», «хриплый звук», «шумное дыхание» или «лающий кашель», которые обычно усиливаются в ночное время, но они могут не знать, что эти признаки указывают на круп. Мы хотим помочь родителям научиться распознавать круп, чтобы они могли определить и лечить его на ранней стадии и, надеюсь, избежать посещения отделения неотложной помощи.
Что такое круп?
Круп — это инфекция, вызываемая вирусами, вызывающими симптомы простуды или гриппа. Это часто начинается с насморка, кашля и лихорадки, но затем у ребенка развиваются признаки крупа, поскольку инфекция начинает поражать голосовой аппарат и трахею. Не существует «вируса крупа». Круп — это просто набор симптомов, возникающих в результате отека и воспаления голосового аппарата или трахеи.
Как узнать, что у моего ребенка круп?
Симптомы крупа обусловлены тем, как инфекция поражает голосовой аппарат и дыхательное горло. Если мы поймем, что они делают, то сможем научиться распознавать симптомы, вызванные крупом.
Если мы поймем, что они делают, то сможем научиться распознавать симптомы, вызванные крупом.
Когда мы говорим, наш голосовой ящик меняет свою форму, чтобы изменить громкость и высоту звука нашего голоса по мере прохождения через него воздуха. При крупе инфекция вызывает воспаление голосового аппарата ребенка, что, в свою очередь, издает забавные звуки. Это может вызвать у них хриплый голос и обычно изменяет звук их кашля, который обычно бывает резким и лающим (см. Видео).
Лающий кашель у 6-месячного ребенка
Дыхательное горло — это канал, по которому воздух попадает в наши легкие, когда мы делаем вдох. У детей трахеи меньше и гибче, чем у взрослых. Вирус вызывает воспаление и отек и может привести к сужению дыхательного горла. Это может затруднить дыхание ребенка и вызвать резкий высокий звук, называемый стридором (см. Видео), который родители часто слышат как хрип.Эти симптомы ухудшаются, когда ваш ребенок расстроен и начинает дышать глубже, поэтому их успокоение часто может помочь избавиться от симптомов.
Видео), который родители часто слышат как хрип.Эти симптомы ухудшаются, когда ваш ребенок расстроен и начинает дышать глубже, поэтому их успокоение часто может помочь избавиться от симптомов.
Обратите внимание на высокий звук (стридор) при дыхании через более узкое дыхательное горло
Обратите внимание на рисунок груди, когда ребенок дышит
Насколько плох круп у моего ребенка?
В большинстве случаев круп не является серьезным заболеванием, и с вашим ребенком можно справиться дома.Однако важно знать, что иногда круп может быть серьезным, и состояние вашего ребенка может быстро ухудшиться. Чтобы вам было легче понять, насколько серьезен круп у вашего ребенка, проще всего считать его легким, средним или тяжелым:
мягкий
У вашего ребенка может быть лающий кашель и шумное дыхание (стридор), когда он активен или расстроен. На дыхание не влияет. В спокойном состоянии вы не должны замечать ничего, кроме кашля. Круп часто ухудшается ночью, поэтому вы можете обнаружить, что у вашего ребенка нет признаков крупа днем.
На дыхание не влияет. В спокойном состоянии вы не должны замечать ничего, кроме кашля. Круп часто ухудшается ночью, поэтому вы можете обнаружить, что у вашего ребенка нет признаков крупа днем.
Умеренная
Если круп у ребенка станет более тяжелым, это начнет влиять на его дыхание. Это может привести к учащению дыхания, «втягиванию» грудной клетки, «дерганию» за шею и расширению ноздрей (см. Видео). При умеренном уровне дыхание вашего ребенка будет шумным, когда он отдыхает.
Тяжелая
При тяжелом, шумном дыхании всегда присутствует, и у вашего ребенка будут заметные признаки затрудненного дыхания.
Когда мне следует обратиться за помощью?
Если вы считаете, что у вашего ребенка круп, или не уверены, вам следует обратиться к врачу.
Если у ребенка легкий круп, вашему ребенку можно дать лекарства и присмотреть за ним дома. У большинства детей симптомы легкие, и им не нужно лечь в больницу. Если у них шумное дыхание, которое присутствует только тогда, когда они активны или расстроены, а затем исчезает, когда они успокаиваются, то можно дать им лекарства и наблюдать дома. Если вы считаете, что у вашего ребенка может быть легкий круп, обратитесь к врачу, поскольку может быть рекомендовано лечение.
Если вы считаете, что у вашего ребенка может быть легкий круп, обратитесь к врачу, поскольку может быть рекомендовано лечение.
Если у вашего ребенка круп средней или тяжелой степени, его следует немедленно осмотреть в ближайшем отделении неотложной помощи.В больницу лучше всего обращаться, если у вашего ребенка появляется шумное дыхание, которое не проходит, когда он отдыхает.
Если ваш ребенок выглядит очень больным, становится бледным и сонным или его губы посинели, вам следует немедленно вызвать скорую помощь.
Что такое лечение?
Ваш врач может назначить стероидную жидкость на пару дней, чтобы уменьшить отек и воспаление голосового аппарата и трахеи. Антибиотики не помогают, так как круп вызван вирусом.Организм сам борется с вирусом, и большинство детей выздоравливают через 3-4 дня.
Лучшее лечение крупа — это успокоить ребенка, когда он расстроен, поскольку это часто заставляет уйти шумное дыхание.
В последний раз, когда я ходил в ED, круп у моего ребенка был лучше, когда я туда попал.
 Мне обязательно нужно идти?
Мне обязательно нужно идти?Лучший результат, который вы можете получить, если отвести ребенка в отделение неотложной помощи с крупом, — это то, что к тому времени, когда вы туда доберетесь, ему станет лучше. На самом деле, часто так и бывает.Природа крупа такова, что симптомы могут ухудшаться, а затем улучшаться, и врачи это понимают. Главное — перестраховаться. Если у вашего ребенка развивается круп средней или тяжелой степени, то безопаснее всего лечь в больницу в качестве меры предосторожности.
Мой друг говорит, что пар из душа может помочь. Это правда?
Некоторые люди рекомендуют подвергать ребенка воздействию пара для устранения симптомов крупа. Нет никаких доказательств того, что это приносит пользу. Сказав это, нет никаких доказательств того, что он наносит вред.
Мы призываем вас делать все возможное, чтобы успокоить вашего ребенка. Это то, в чем вы являетесь экспертом! Мы рады, если шумное дыхание вашего ребенка утихает, когда он спокоен. Если вы обнаружите, что пар от душа помогает успокоить ребенка и избавиться от симптомов, сделайте это!
Если вы обнаружите, что пар от душа помогает успокоить ребенка и избавиться от симптомов, сделайте это!
Эта информация носит общий характер и не может относиться к вам или другому лицу. Если у вас есть какие-либо опасения по поводу своего здоровья или здоровья и благополучия ребенка, обратитесь к врачу или другому специалисту в области здравоохранения.Вы никогда не должны откладывать обращение за медицинской помощью, игнорировать медицинские советы или прекращать лечение из-за информации на этом веб-сайте.
.


 Если это не помогает, и вдох становится шумным и затрудненным, вызывайте «скорую», не прекращая ингаляций пара.
Если это не помогает, и вдох становится шумным и затрудненным, вызывайте «скорую», не прекращая ингаляций пара.
 Ну или по старинке дышать над паром от сваренного в мундире картофеля, накрывшись полотенцем с головой.
Ну или по старинке дышать над паром от сваренного в мундире картофеля, накрывшись полотенцем с головой.
 При аллергии присутствует заложенность носа, зуд в носу и горле, частое чихание и небольшое воспаление слизистой.
При аллергии присутствует заложенность носа, зуд в носу и горле, частое чихание и небольшое воспаление слизистой.
 Круп часто появляется после нескольких дней симптомов простуды и обычно ухудшается ночью.,
Круп часто появляется после нескольких дней симптомов простуды и обычно ухудшается ночью., Если ваш ребенок слишком мал, чтобы сидеть прямо или стоять, попробуйте держать его в вертикальном положении. Возможно, вам придется повторять эту процедуру каждый раз, когда ваш ребенок просыпается ночью от кашля.
Если ваш ребенок слишком мал, чтобы сидеть прямо или стоять, попробуйте держать его в вертикальном положении. Возможно, вам придется повторять эту процедуру каждый раз, когда ваш ребенок просыпается ночью от кашля. (Никогда не давайте ребенку аспирин, который может вызвать редкое, но потенциально смертельное заболевание, называемое синдромом Рея у детей с вирусом.) Если вашему ребенку меньше трех месяцев, поговорите с его врачом, прежде чем давать ему какие-либо лекарства, даже сверх — противодействие.
(Никогда не давайте ребенку аспирин, который может вызвать редкое, но потенциально смертельное заболевание, называемое синдромом Рея у детей с вирусом.) Если вашему ребенку меньше трех месяцев, поговорите с его врачом, прежде чем давать ему какие-либо лекарства, даже сверх — противодействие.
 Детям с крупом также следует много отдыхать.
Детям с крупом также следует много отдыхать.