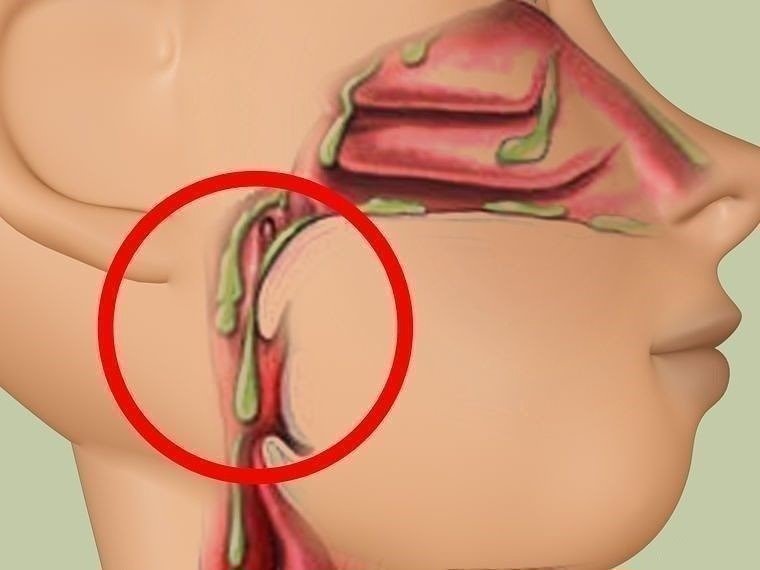
Зеленая мокрота — причины, диагностика и лечение
Зеленая мокрота возникает при долевой пневмонии, хроническом бронхите и бронхоэктатической болезни, туберкулезе. Реже причиной симптома выступают микозы легких, муковисцидоз, онкологические процессы. Густая зеленая мокрота встречается при хроническом гайморите. С диагностической целью применяются инструментальные (рентгенография, КТ легких, бронхоскопия) и лабораторные методики (микроскопическое и бактериологическое исследование мокроты, анализ крови). План лечения включает антибиотики, бронходилататоры, отхаркивающие препараты. Иногда назначается кислородная поддержка, хирургические вмешательства.
Причины появления зеленой мокроты
Пневмония
Отхаркивание зеленой мокроты — типичный признак сегментарной или крупозной пневмонии. Гнойное отделяемое с неприятным запахом появляется на 2-4 день заболевания. У больного начинается мучительный приступ кашля, после которого выделяется умеренное количество мокроты. Для пневмонии не характерно выделение гноя «полным ртом», как при деструктивном поражении легких.
Для пневмонии не характерно выделение гноя «полным ртом», как при деструктивном поражении легких.
Откашливание мокроты продолжается 1-2 недели. Постепенно количество зеленой слизи уменьшается, выделения становятся бело-желтыми, мутными. Помимо этого симптома человека беспокоит тупая болезненность в грудной клетке, усиливающаяся при кашле. Наблюдается фебрильная температура, общее недомогание, учащение дыхания. Пациенты избегают глубоких вдохов, чтобы не обострять боль в груди.
Хронический бронхит
Зеленая густая мокрота в основном отделяется у людей, болеющих 4-5 лет и дольше. В бронхах формируются деформации, которые способствуют застою слизистого секрета и размножению в нем патогенной микрофлоры. Для хронической формы бронхита типично откашливание зеленой слизи по утрам после сна. У человека возникает мучительный кашлевой приступ, который завершается выделением мокроты. В течение дня симптом беспокоит редко.
В период обострения бронхита объем зеленой мокроты увеличивается до 200-300 мл за сутки. Пациенты предъявляют жалобы на усиление одышки, слабость и недомогание. Температура тела повышена. Кашель становится постоянным, сочетается с отхаркиваем густой желто-зеленой либо серо-зеленой слизи, имеющей неприятный запах. Обострение длится 2-3 недели, после чего количество зеленой мокроты уменьшается.
Пациенты предъявляют жалобы на усиление одышки, слабость и недомогание. Температура тела повышена. Кашель становится постоянным, сочетается с отхаркиваем густой желто-зеленой либо серо-зеленой слизи, имеющей неприятный запах. Обострение длится 2-3 недели, после чего количество зеленой мокроты уменьшается.
Бронхоэктатическая болезнь
При этом заболевании возникает застой секрета в расширенных и деформированных бронхах, из-за чего он инфицируется патогенными бактериями. При обострениях болезни и кашлевых пароксизмах выделяется большой объем зеленого секрета со зловонным запахом. Усиленное отхождение слизи происходит после нахождения в положении лежа с опущенным головным концом или после дыхательной гимнастики.
Для периода ремиссии типична скудная слизисто-гнойная мокрота зеленого оттенка, которая выделяется отдельными плевками при кашлевом приступе. У страдающих бронхоэктатической болезнью отмечается хроническая гипоксия, поэтому пациенты жалуются на повышенную утомляемость, головокружения, деформацию концевых фаланг пальцев. Если патология возникает у детей, обычно выявляется отставание в физическом развитии.
Если патология возникает у детей, обычно выявляется отставание в физическом развитии.
Зеленая мокрота
Хронический гайморит
В придаточных пазухах образуется густой зеленый секрет, который зачастую стекает по задней стенке глотки, вызывая кашлевой рефлекс. Приступообразный кашель чаще наблюдается утром, сразу после пробуждения, поскольку за ночь успевает скопиться большое количество выделений. Человека беспокоит боль и тяжесть на пораженной стороне лица, головные боли, усиливающиеся при наклонах туловища вперед.
Туберкулез
Зеленоватый оттенок слизи характерен для обострения болезни и массивного поражения легочной ткани либо для присоединения вторичной инфекции. При туберкулезе симптом появляется на фоне повышения температуры тела, интенсивных болей в груди, ночной потливости. Больных беспокоят приступообразные пароксизмы кашля, сопровождающиеся выделением скудной зеленой мокроты, которая отличается неприятным запахом.
Муковисцидоз
Симптомы заболевания выявляются в детском возрасте. В бронхах в больших количествах образуется вязкий секрет, который с трудом откашливается. Пациент выделяет мокроту после продолжительного мучительного кашля. Дыхательные пути очищаются гораздо лучше после пребывания в дренажном положении. Выделения густые и вязкие, имеют зеленый или серо-зеленый оттенок, могут содержать отдельные слизистые комочки.
В бронхах в больших количествах образуется вязкий секрет, который с трудом откашливается. Пациент выделяет мокроту после продолжительного мучительного кашля. Дыхательные пути очищаются гораздо лучше после пребывания в дренажном положении. Выделения густые и вязкие, имеют зеленый или серо-зеленый оттенок, могут содержать отдельные слизистые комочки.
Часто патология осложняется бронхитом или пневмонией, мокрота становится более жидкой и приобретает желто-зеленый цвет. Помимо влажного кашля больных беспокоит одышка, слабость, частые воспаления верхних дыхательных путей (синуситы, тонзиллиты) со специфической клинической картиной. При смешанной форме муковисцидоза присоединяются расстройства пищеварения.
Микозы легких
Для грибковой пневмонии типична слизисто-гнойная зеленая мокрота, отхаркивающаяся в небольшом количестве. При аспергиллезе отделяемое имеет вид плотных грязно-зеленых комочков, смешанных со слизью, при зигомикозе симптом дополняется кровохарканьем или легочным кровотечением. Грибковые инфекции протекают с выраженной интоксикацией. Крайне тяжелое состояние больных характерно для микст-формы пневмомикозов, сопутствующего иммунодефицита.
Грибковые инфекции протекают с выраженной интоксикацией. Крайне тяжелое состояние больных характерно для микст-формы пневмомикозов, сопутствующего иммунодефицита.
Злокачественные новообразования
При бронхопульмональном раке симптом возникает в периоде распада опухоли. Мокрота обильная, грязно-зеленая или сероватая, обладает резким зловонным запахом. Нередко в ней можно заметить бурые частицы легочной паренхимы или прожилки крови. Подобная клиническая картина наблюдается при раке легких или мелких бронхов. Прорастание опухоли с вовлечением в процесс плевры характеризуется сильными болями в пораженной части грудной клетки.
Диагностика
Выявлять этиологические факторы, повлекшие выделение зеленой мокроты, должен квалифицированный врач-пульмонолог. При обследовании обращают внимание на симметричность участия грудной клетки в акте дыхания, признаки легочной недостаточности, выслушивают характерные дыхательные шумы. Информативная диагностика заболеваний невозможна без лабораторных и инструментальных методов:
- Рентгенологическое исследование.
 Рентгенограмма ОГК в прямой и боковой проекции показывает участки воспалительной инфильтрации легочной ткани, зоны уплотнения, контуры новообразований. КТ легких помогает детально визуализировать структуру органа. Чтобы выявить признаки деформации бронхов, применяется бронхография.
Рентгенограмма ОГК в прямой и боковой проекции показывает участки воспалительной инфильтрации легочной ткани, зоны уплотнения, контуры новообразований. КТ легких помогает детально визуализировать структуру органа. Чтобы выявить признаки деформации бронхов, применяется бронхография. - Исследование ФВД. Для диагностики хронических бронхолегочных болезней показана спирометрия, по результатам которой судят о жизненной емкости легких, объеме форсированного выдоха и степени обратимости изменений. Чтобы быстро оценить функцию внешнего дыхания, используется метод пикфлоуметрии.
- Бронхоскопия. Визуализация бронхиального дерева эндоскопическим методом нужна при затруднениях в дифференциальной диагностике, при подозрении на злокачественный процесс. Метод показывает состояние слизистой оболочки бронхов, позволяет обнаружить деформации, неоплазии. При необходимости с помощью бронхоскопа берут биопсию.
- Анализ мокроты.
 При микроскопическом исследовании биоматериала оценивают содержание форменных элементов крови, наличие бактерий или грибковых спор. Обязательно делают окрашивание на кислотоустойчивые бактерии для исключения туберкулеза. Далее производят бактериологический анализ отделяемого.
При микроскопическом исследовании биоматериала оценивают содержание форменных элементов крови, наличие бактерий или грибковых спор. Обязательно делают окрашивание на кислотоустойчивые бактерии для исключения туберкулеза. Далее производят бактериологический анализ отделяемого.
Дополнительно необходимы клинический и биохимический анализ крови, в которых обнаруживают признаки воспалительного процесса. Для уточнения диагноза выполняется МРТ легких. Чтобы осмотреть поверхность легочной ткани, рекомендована диагностическая торакоскопия. Если зеленая мокрота вызвана инфекцией полости носа, назначается консультация отоларинголога с проведением риноскопии и рентгенографии придаточных пазух.
Ингаляционная терапия
Лечение
Помощь до постановки диагноза
При появлении гнойной зеленой мокроты очень важно обеспечить очищение дыхательных путей от скопившегося секрета. Пациентам рекомендуют несколько раз в день находиться в положении для постурального дренажа, делать дыхательную гимнастику. Нельзя принимать противокашлевые препараты, которые усугубляют течение болезни. Зеленая мокрота бывает при серьезных инфекционных или хронических процессах, поэтому самолечение недопустимо.
Нельзя принимать противокашлевые препараты, которые усугубляют течение болезни. Зеленая мокрота бывает при серьезных инфекционных или хронических процессах, поэтому самолечение недопустимо.
Консервативная терапия
Нетяжелые формы хронической патологии лечат амбулаторно. Заболевания, вызывающие зеленую мокроту, зачастую резко ухудшают состояние пациента, поэтому требуется госпитализация. Если возникают признаки дыхательной недостаточности, оказывается кислородная поддержка. Этиопатогенетическая терапия включает следующие группы лекарственных средств:
- Антибиотики. Назначаются для уничтожения патогенных микроорганизмов, вызывающих образование гнойной зеленой мокроты. Противомикробные средства подбираются с учетом результатов бакпосева. Для терапии туберкулеза применяются специальные антибиотики в комбинациях из 3-4 наименований.
- Муколитики. Разжижают мокроту, благодаря чему она беспрепятственно удаляется при кашле и не застаивается в бронхиальном дереве.
 Чтобы усилить эффект, добавляют секретомоторные средства, которые стимулируют мукоцилиарный клиренс.
Чтобы усилить эффект, добавляют секретомоторные средства, которые стимулируют мукоцилиарный клиренс. - Бронходилататоры. Эффективны при хронических заболеваниях, сопровождающихся затруднением дыхания. Препараты расширяют просвет бронхов, поэтому человеку становится легче дышать, а мокрота свободно отходит при приступе кашля.
При неэффективности стандартных мероприятий прибегают к бронхоальвеолярному лаважу и аспирации гнойного секрета. При проведении лечебной бронхоскопии возможно внутрибронхиальное введение антибактериальных препаратов. Из физиотерапевтических методов активно рекомендуется вибрационный массаж грудной клетки, лекарственный электрофорез, ингаляции.
Хирургическое лечение
При бронхоэктатической болезни выполняют удаление пораженных участков легкого — сегментэктомию или лобэктомию. При осложненном течении пневмонии с развитием зон деструкции проводится их иссечение. При деструктивных формах туберкулеза показана кавернэктомия, торакопластика, плеврэктомия. Для больных с раком легкого хирургическое вмешательство является основным методом лечения и дополняется химиотерапией.
Для больных с раком легкого хирургическое вмешательство является основным методом лечения и дополняется химиотерапией.
Зеленая мокрота — причины, диагностика и лечение
Зеленая мокрота возникает при долевой пневмонии, хроническом бронхите и бронхоэктатической болезни, туберкулезе. Реже причиной симптома выступают микозы легких, муковисцидоз, онкологические процессы. Густая зеленая мокрота встречается при хроническом гайморите. С диагностической целью применяются инструментальные (рентгенография, КТ легких, бронхоскопия) и лабораторные методики (микроскопическое и бактериологическое исследование мокроты, анализ крови). План лечения включает антибиотики, бронходилататоры, отхаркивающие препараты. Иногда назначается кислородная поддержка, хирургические вмешательства.
Причины появления зеленой мокроты
Пневмония
Отхаркивание зеленой мокроты — типичный признак сегментарной или крупозной пневмонии. Гнойное отделяемое с неприятным запахом появляется на 2-4 день заболевания. У больного начинается мучительный приступ кашля, после которого выделяется умеренное количество мокроты. Для пневмонии не характерно выделение гноя «полным ртом», как при деструктивном поражении легких.
У больного начинается мучительный приступ кашля, после которого выделяется умеренное количество мокроты. Для пневмонии не характерно выделение гноя «полным ртом», как при деструктивном поражении легких.
Откашливание мокроты продолжается 1-2 недели. Постепенно количество зеленой слизи уменьшается, выделения становятся бело-желтыми, мутными. Помимо этого симптома человека беспокоит тупая болезненность в грудной клетке, усиливающаяся при кашле. Наблюдается фебрильная температура, общее недомогание, учащение дыхания. Пациенты избегают глубоких вдохов, чтобы не обострять боль в груди.
Хронический бронхит
Зеленая густая мокрота в основном отделяется у людей, болеющих 4-5 лет и дольше. В бронхах формируются деформации, которые способствуют застою слизистого секрета и размножению в нем патогенной микрофлоры. Для хронической формы бронхита типично откашливание зеленой слизи по утрам после сна. У человека возникает мучительный кашлевой приступ, который завершается выделением мокроты. В течение дня симптом беспокоит редко.
В течение дня симптом беспокоит редко.
В период обострения бронхита объем зеленой мокроты увеличивается до 200-300 мл за сутки. Пациенты предъявляют жалобы на усиление одышки, слабость и недомогание. Температура тела повышена. Кашель становится постоянным, сочетается с отхаркиваем густой желто-зеленой либо серо-зеленой слизи, имеющей неприятный запах. Обострение длится 2-3 недели, после чего количество зеленой мокроты уменьшается.
Бронхоэктатическая болезнь
При этом заболевании возникает застой секрета в расширенных и деформированных бронхах, из-за чего он инфицируется патогенными бактериями. При обострениях болезни и кашлевых пароксизмах выделяется большой объем зеленого секрета со зловонным запахом. Усиленное отхождение слизи происходит после нахождения в положении лежа с опущенным головным концом или после дыхательной гимнастики.
Для периода ремиссии типична скудная слизисто-гнойная мокрота зеленого оттенка, которая выделяется отдельными плевками при кашлевом приступе. У страдающих бронхоэктатической болезнью отмечается хроническая гипоксия, поэтому пациенты жалуются на повышенную утомляемость, головокружения, деформацию концевых фаланг пальцев. Если патология возникает у детей, обычно выявляется отставание в физическом развитии.
У страдающих бронхоэктатической болезнью отмечается хроническая гипоксия, поэтому пациенты жалуются на повышенную утомляемость, головокружения, деформацию концевых фаланг пальцев. Если патология возникает у детей, обычно выявляется отставание в физическом развитии.
Зеленая мокрота
Хронический гайморит
В придаточных пазухах образуется густой зеленый секрет, который зачастую стекает по задней стенке глотки, вызывая кашлевой рефлекс. Приступообразный кашель чаще наблюдается утром, сразу после пробуждения, поскольку за ночь успевает скопиться большое количество выделений. Человека беспокоит боль и тяжесть на пораженной стороне лица, головные боли, усиливающиеся при наклонах туловища вперед.
Туберкулез
Зеленоватый оттенок слизи характерен для обострения болезни и массивного поражения легочной ткани либо для присоединения вторичной инфекции. При туберкулезе симптом появляется на фоне повышения температуры тела, интенсивных болей в груди, ночной потливости. Больных беспокоят приступообразные пароксизмы кашля, сопровождающиеся выделением скудной зеленой мокроты, которая отличается неприятным запахом.
Больных беспокоят приступообразные пароксизмы кашля, сопровождающиеся выделением скудной зеленой мокроты, которая отличается неприятным запахом.
Муковисцидоз
Симптомы заболевания выявляются в детском возрасте. В бронхах в больших количествах образуется вязкий секрет, который с трудом откашливается. Пациент выделяет мокроту после продолжительного мучительного кашля. Дыхательные пути очищаются гораздо лучше после пребывания в дренажном положении. Выделения густые и вязкие, имеют зеленый или серо-зеленый оттенок, могут содержать отдельные слизистые комочки.
Часто патология осложняется бронхитом или пневмонией, мокрота становится более жидкой и приобретает желто-зеленый цвет. Помимо влажного кашля больных беспокоит одышка, слабость, частые воспаления верхних дыхательных путей (синуситы, тонзиллиты) со специфической клинической картиной. При смешанной форме муковисцидоза присоединяются расстройства пищеварения.
Микозы легких
Для грибковой пневмонии типична слизисто-гнойная зеленая мокрота, отхаркивающаяся в небольшом количестве. При аспергиллезе отделяемое имеет вид плотных грязно-зеленых комочков, смешанных со слизью, при зигомикозе симптом дополняется кровохарканьем или легочным кровотечением. Грибковые инфекции протекают с выраженной интоксикацией. Крайне тяжелое состояние больных характерно для микст-формы пневмомикозов, сопутствующего иммунодефицита.
При аспергиллезе отделяемое имеет вид плотных грязно-зеленых комочков, смешанных со слизью, при зигомикозе симптом дополняется кровохарканьем или легочным кровотечением. Грибковые инфекции протекают с выраженной интоксикацией. Крайне тяжелое состояние больных характерно для микст-формы пневмомикозов, сопутствующего иммунодефицита.
Злокачественные новообразования
При бронхопульмональном раке симптом возникает в периоде распада опухоли. Мокрота обильная, грязно-зеленая или сероватая, обладает резким зловонным запахом. Нередко в ней можно заметить бурые частицы легочной паренхимы или прожилки крови. Подобная клиническая картина наблюдается при раке легких или мелких бронхов. Прорастание опухоли с вовлечением в процесс плевры характеризуется сильными болями в пораженной части грудной клетки.
Диагностика
Выявлять этиологические факторы, повлекшие выделение зеленой мокроты, должен квалифицированный врач-пульмонолог. При обследовании обращают внимание на симметричность участия грудной клетки в акте дыхания, признаки легочной недостаточности, выслушивают характерные дыхательные шумы. Информативная диагностика заболеваний невозможна без лабораторных и инструментальных методов:
Информативная диагностика заболеваний невозможна без лабораторных и инструментальных методов:
- Рентгенологическое исследование. Рентгенограмма ОГК в прямой и боковой проекции показывает участки воспалительной инфильтрации легочной ткани, зоны уплотнения, контуры новообразований. КТ легких помогает детально визуализировать структуру органа. Чтобы выявить признаки деформации бронхов, применяется бронхография.
- Исследование ФВД.
- Бронхоскопия. Визуализация бронхиального дерева эндоскопическим методом нужна при затруднениях в дифференциальной диагностике, при подозрении на злокачественный процесс. Метод показывает состояние слизистой оболочки бронхов, позволяет обнаружить деформации, неоплазии.
 При необходимости с помощью бронхоскопа берут биопсию.
При необходимости с помощью бронхоскопа берут биопсию. - Анализ мокроты. При микроскопическом исследовании биоматериала оценивают содержание форменных элементов крови, наличие бактерий или грибковых спор. Обязательно делают окрашивание на кислотоустойчивые бактерии для исключения туберкулеза. Далее производят бактериологический анализ отделяемого.
Дополнительно необходимы клинический и биохимический анализ крови, в которых обнаруживают признаки воспалительного процесса. Для уточнения диагноза выполняется МРТ легких. Чтобы осмотреть поверхность легочной ткани, рекомендована диагностическая торакоскопия. Если зеленая мокрота вызвана инфекцией полости носа, назначается консультация отоларинголога с проведением риноскопии и рентгенографии придаточных пазух.
Ингаляционная терапия
Лечение
Помощь до постановки диагноза
При появлении гнойной зеленой мокроты очень важно обеспечить очищение дыхательных путей от скопившегося секрета. Пациентам рекомендуют несколько раз в день находиться в положении для постурального дренажа, делать дыхательную гимнастику. Нельзя принимать противокашлевые препараты, которые усугубляют течение болезни. Зеленая мокрота бывает при серьезных инфекционных или хронических процессах, поэтому самолечение недопустимо.
Пациентам рекомендуют несколько раз в день находиться в положении для постурального дренажа, делать дыхательную гимнастику. Нельзя принимать противокашлевые препараты, которые усугубляют течение болезни. Зеленая мокрота бывает при серьезных инфекционных или хронических процессах, поэтому самолечение недопустимо.
Консервативная терапия
Нетяжелые формы хронической патологии лечат амбулаторно. Заболевания, вызывающие зеленую мокроту, зачастую резко ухудшают состояние пациента, поэтому требуется госпитализация. Если возникают признаки дыхательной недостаточности, оказывается кислородная поддержка. Этиопатогенетическая терапия включает следующие группы лекарственных средств:
- Антибиотики. Назначаются для уничтожения патогенных микроорганизмов, вызывающих образование гнойной зеленой мокроты. Противомикробные средства подбираются с учетом результатов бакпосева. Для терапии туберкулеза применяются специальные антибиотики в комбинациях из 3-4 наименований.

- Муколитики. Разжижают мокроту, благодаря чему она беспрепятственно удаляется при кашле и не застаивается в бронхиальном дереве. Чтобы усилить эффект, добавляют секретомоторные средства, которые стимулируют мукоцилиарный клиренс.
- Бронходилататоры. Эффективны при хронических заболеваниях, сопровождающихся затруднением дыхания. Препараты расширяют просвет бронхов, поэтому человеку становится легче дышать, а мокрота свободно отходит при приступе кашля.
При неэффективности стандартных мероприятий прибегают к бронхоальвеолярному лаважу и аспирации гнойного секрета. При проведении лечебной бронхоскопии возможно внутрибронхиальное введение антибактериальных препаратов. Из физиотерапевтических методов активно рекомендуется вибрационный массаж грудной клетки, лекарственный электрофорез, ингаляции.
Хирургическое лечение
При бронхоэктатической болезни выполняют удаление пораженных участков легкого — сегментэктомию или лобэктомию. При осложненном течении пневмонии с развитием зон деструкции проводится их иссечение. При деструктивных формах туберкулеза показана кавернэктомия, торакопластика, плеврэктомия. Для больных с раком легкого хирургическое вмешательство является основным методом лечения и дополняется химиотерапией.
При осложненном течении пневмонии с развитием зон деструкции проводится их иссечение. При деструктивных формах туберкулеза показана кавернэктомия, торакопластика, плеврэктомия. Для больных с раком легкого хирургическое вмешательство является основным методом лечения и дополняется химиотерапией.
Что нужно знать
Что вызывает зеленую мокроту?
Если ваша слизь или мокрота имеют зеленый цвет, все признаки указывают на респираторную инфекцию — однако, какую респираторную инфекцию нельзя определить только по наличию зеленой мокроты при кашле или чихании. 2
Причины зеленой мокроты могут включать: 1 , 3
- Синусит , также известный как воспаление носовых пазух. Синусит может быть вызван рядом вирусов, бактерий и переносимых по воздуху раздражителей или аллергенов.
- Бронхит . Хотя это состояние дыхательных путей обычно начинается с сухого кашля, оно может прогрессировать в кашель с выделением прозрачной или белой мокроты, а затем прогрессировать в отхаркивание зеленой мокроты, если есть растущая инфекция (которая может переходить от вирусной к бактериальной природе).

- Пневмония. Существуют вирусные, грибковые и бактериальные виды пневмонии, все из которых обычно развиваются из ранее существовавшей респираторной инфекции.
- Муковисцидоз. Отличительной чертой этого хронического респираторного заболевания является накопление слизи в легких. Мокрота при муковисцидозе может быть разных цветов, в том числе темно-зеленого цвета.
Вы можете заметить, что цвет или текстура вашей мокроты меняются в течение болезни. Поскольку ваша иммунная система продолжает бороться с инфекцией в дыхательной системе, ваша мокрота может стать более густой и темно-зеленой. Это утолщение и потемнение также может быть признаком обезвоживания и признаком того, что вам нужно выпивать больше жидкости. 1
Как лечить зеленую мокроту
Если у вас есть мокрота любого вида в вашей дыхательной системе, это может сопровождаться значительным дискомфортом и нарушением вашей повседневной жизни. Вы захотите сосредоточить свое лечение на минимизации неприятных симптомов, связанных с любым заболеванием, вызывающим у вас кашель с зеленой мокротой: 1
Вы захотите сосредоточить свое лечение на минимизации неприятных симптомов, связанных с любым заболеванием, вызывающим у вас кашель с зеленой мокротой: 1
- Не допускайте обезвоживания и продолжайте есть. Гидратация является ключом к разжижению мокроты в дыхательных путях и поддержанию вашей иммунной системы в боевой форме. Здоровое питание также является ключом к преодолению респираторной инфекции.
- Используйте увлажнитель воздуха. Поддержание гидратации вашей дыхательной системы за счет влажности окружающей среды так же важно для облегчения симптомов, как и не забывать пить много воды и других жидкостей, вызывающих гидратацию.
- Попробуйте известные домашние средства , такие как полоскание горла соленой водой или прикладывание эвкалиптового масла или припарки к груди, чтобы разжижить мокроту и облегчить боль в горле.
- Принимайте безрецептурные лекарства для облегчения симптомов.
 Сосредоточьтесь на лекарствах, которые включают отхаркивающие средства, такие как таблетки с расширенным высвобождением Робитуссин максимальной силы 12 часов от кашля и слизи, которые содержат гвайфенезин, который помогает разжижать мокроту, облегчая отхаркивание.
Сосредоточьтесь на лекарствах, которые включают отхаркивающие средства, такие как таблетки с расширенным высвобождением Робитуссин максимальной силы 12 часов от кашля и слизи, которые содержат гвайфенезин, который помогает разжижать мокроту, облегчая отхаркивание. - Остальные. Это просто, но это правда. Ваше тело нуждается в соответствующем отдыхе, чтобы бороться с инфекцией — не заставляйте себя слишком быстро возвращаться к своей повседневной жизни, иначе вы можете затормозить процесс заживления.
Поскольку мокрота зеленого цвета является известным признаком инфекции, многие люди могут полагать, что это означает, что им необходим курс лечения антибиотиками. Однако не каждая инфекция, которая может вызвать кашель с зеленой мокротой, требует антибиотиков. Фактически, использование курса лечения антибиотиками для борьбы с тем, что может вызывать вашу зеленую мокроту, может способствовать продолжающейся борьбе с устойчивостью к противомикробным препаратам. 4 Проконсультируйтесь со своим лечащим врачом, чтобы узнать, какой курс лечения подходит для инфекции, с которой вы столкнулись. Вы можете узнать, что вам нужно только облегчить симптомы, пока ваша иммунная система борется с инфекцией самостоятельно. 2
4 Проконсультируйтесь со своим лечащим врачом, чтобы узнать, какой курс лечения подходит для инфекции, с которой вы столкнулись. Вы можете узнать, что вам нужно только облегчить симптомы, пока ваша иммунная система борется с инфекцией самостоятельно. 2
На самом деле, если вы кашляете с зеленой мокротой и у вас ранее не было диагностировано хроническое респираторное заболевание (например, астма или хроническое обструктивное заболевание легких, также известное как ХОБЛ), есть очень большая вероятность, что это будет самоограничивающимся. 2 Бактериальные инфекции обычно проходят через две недели или раньше; вирусные инфекции могут длиться до трех недель. 2
Когда следует беспокоиться о зеленой мокроте?
Позвоните своему врачу, если ваш кашель (или кашель вашего ребенка) не проходит в течение нескольких недель или если он сопровождается любым из следующих симптомов: 5
- Кашель с густой зеленовато-желтой мокротой
- Свистящее дыхание
- Лихорадка
- Одышка
- Обморок
- Отек лодыжки или потеря веса
Обратитесь за неотложной помощью, если вы или ваш ребенок:
- Удушье или рвота
- Проблемы с дыханием или глотанием
- Кашель с кровянистой или розоватой мокротой
- Боль в груди
Ваш врач осмотрит вас и определит, какие анализы необходимы для диагностики вашего заболевания, и поможет вам составить соответствующий план лечения.
Желтая, коричневая или зеленая мокрота: что это означает
Мокрота естественно прозрачна. Если ваша мокрота желтого или зеленого цвета, у вас может быть вирусная или бактериальная инфекция. Если это другой цвет, например коричневый, красный или черный, возможно, вы кашляли кровью и у вас более серьезное заболевание.
Мокрота — это тип слизи, образовавшейся в груди. Обычно вы не производите заметного количества мокроты, если только вы не простудились или у вас нет какой-либо другой серьезной медицинской проблемы. Когда вы откашливаете мокроту, это называется мокротой. Вы можете заметить мокроту разного цвета и задаться вопросом, что означают эти цвета.
Вот ваш путеводитель по различным состояниям, при которых выделяется мокрота, почему она может быть разного цвета и когда вам следует обратиться к врачу.
| | green or yellow | brown | white | black | clear | red or pink | ||||
| allergic rhinitis | | | | | ✓ | | ||||
| bronchitis | ✓ | ✓ | ✓ | | ✓ | | ||||
| chronic obstructive pulmonary disease (COPD) | | | ✓ | | | | ||||
| Застойная сердечная недостаточность | | | ✓ | 0128 cystic fibrosis | ✓ | ✓ | | | | |
| fungal infection | | | | ✓ | | | ||||
| gastroesophageal рефлюксная болезнь (ГЭРБ) | | | ✓ | | | | ||||
| lung abscess | | ✓ | | ✓ | | ✓ | ||||
| lung cancer | | | | | | ✓ | ||||
| pneumonia | ✓ | ✓ | | | . 0130 0130 | | ✓ | | | |
| pulmonary embolism | | | | | | ✓ | ||||
| sinusitis | ✓ | | | | | | ||||
| для курения0128 ✓ | | | ||||||||
| tuberculosis | | | | | | ✓ |
If you see green or yellow phlegm, it’s usually a sign that ваше тело борется с инфекцией. Цвет исходит от лейкоцитов. Сначала вы можете заметить желтую мокроту, которая затем превращается в зеленую мокроту. Изменение происходит с тяжестью и продолжительностью потенциальной болезни.
Зеленая или желтая мокрота обычно вызывается:
- Бронхитом.
 Обычно это начинается с сухого кашля и, в конце концов, с выделением прозрачной или белой мокроты. Со временем вы можете начать отхаркивать желтую и зеленую мокроту. Это признак того, что болезнь может прогрессировать во вторичную бактериальную инфекцию. Кашель может длиться до 90 дней.
Обычно это начинается с сухого кашля и, в конце концов, с выделением прозрачной или белой мокроты. Со временем вы можете начать отхаркивать желтую и зеленую мокроту. Это признак того, что болезнь может прогрессировать во вторичную бактериальную инфекцию. Кашель может длиться до 90 дней. - Пневмония. Обычно это осложнение другого респираторного заболевания. При пневмонии вы можете отхаркивать мокроту желтого, зеленого или иногда кровянистого цвета. Ваши симптомы будут варьироваться в зависимости от типа пневмонии. Кашель, лихорадка, озноб и одышка являются общими симптомами всех типов пневмонии.
- Синусит. Это также известно как синусовая инфекция. Вирус, аллергия или даже бактерии могут вызвать это состояние. Когда его вызывают бактерии, вы можете заметить желтую или зеленую мокроту, заложенность носа, постназальный синдром и давление в пазухах.
- Муковисцидоз. Это хроническое заболевание легких, при котором в легких накапливается слизь.
 Это заболевание часто поражает детей и молодых людей. Это может вызвать различные цвета мокроты, от желтого до зеленого и коричневого.
Это заболевание часто поражает детей и молодых людей. Это может вызвать различные цвета мокроты, от желтого до зеленого и коричневого.
Этот цвет также может выглядеть «ржавым». Коричневый цвет часто означает старую кровь. Вы можете увидеть этот цвет после того, как ваша мокрота станет красной или розовой.
Коричневая мокрота обычно вызывается:
- Бактериальной пневмонией. Эта форма пневмонии может выделять мокроту зелено-коричневого или цвета ржавчины.
- Бактериальный бронхит. По мере прогрессирования этого состояния может выделяться ржаво-коричневая мокрота. Также возможен хронический бронхит. Вы можете быть более подвержены риску развития хронического бронхита, если курите или часто подвергаетесь воздействию дыма и других раздражителей.
- Муковисцидоз. Это хроническое заболевание легких может вызывать мокроту цвета ржавчины.
- Пневмокониоз. Вдыхание различной пыли, такой как уголь, асбест и силикоз, может вызвать это хроническое заболевание легких.
 Это может вызвать коричневую мокроту.
Это может вызвать коричневую мокроту. - Абсцесс легкого. Это полость внутри легких, заполненная гноем. Обычно он окружен инфицированными и воспаленными тканями. Наряду с кашлем, ночной потливостью и потерей аппетита у вас может возникнуть кашель с выделением мокроты коричневого цвета или с прожилками крови. Эта мокрота также имеет неприятный запах.
Вы можете испытывать белую мокроту при некоторых состояниях здоровья.
Белая мокрота обычно вызывается:
- Вирусным бронхитом. Это состояние может начинаться с белой мокроты, что указывает на вирусную инфекцию. Однако это может привести к вторичной бактериальной инфекции, при которой выделяется зеленая или желтая мокрота.
- ГЭРБ. Это хроническое заболевание влияет на пищеварительную систему. Это может вызвать отхаркивание густой белой мокроты.
- ХОБЛ. Это состояние приводит к сужению дыхательных путей и образованию избыточного количества слизи в легких.
 Комбинация затрудняет получение кислорода вашим телом. При этом состоянии у вас может появиться белая мокрота.
Комбинация затрудняет получение кислорода вашим телом. При этом состоянии у вас может появиться белая мокрота. - Застойная сердечная недостаточность. Это происходит, когда ваше сердце не может эффективно перекачивать кровь к остальным частям тела. Жидкость накапливается в разных областях, что приводит к отеку. Жидкость скапливается в легких и может привести к увеличению количества белой мокроты. Вы также можете испытывать одышку.
Немедленно обратитесь за медицинской помощью, если вам трудно дышать.
Черная мокрота также называется меланоптизом. Если вы видите черную мокроту, это может означать, что вы вдохнули большое количество чего-то черного, например, угольной пыли. Это также может означать, что у вас грибковая инфекция, требующая медицинской помощи.
Черная мокрота обычно вызывается:
- Курением. Курение сигарет или некоторых наркотиков, таких как крэк, может привести к черной мокроте.
- Пневмокониоз.
 В частности, один тип, болезнь черных легких, может вызывать черную мокроту. В основном это поражает рабочих угольной промышленности или всех, кто часто подвергается воздействию угольной пыли. Откашливание черной мокроты также может сопровождаться одышкой.
В частности, один тип, болезнь черных легких, может вызывать черную мокроту. В основном это поражает рабочих угольной промышленности или всех, кто часто подвергается воздействию угольной пыли. Откашливание черной мокроты также может сопровождаться одышкой. - Грибковая инфекция. Эту инфекцию вызывают черные дрожжи под названием Exophiala dermatitidis . Это редкое состояние, которое может вызвать черную мокроту. Чаще поражает людей с муковисцидозом.
Ваше тело ежедневно производит прозрачную слизь и мокроту. Эта мокрота в основном наполнена водой, белком, антителами и некоторыми растворенными солями, которые помогают смазывать и увлажнять вашу дыхательную систему.
Увеличение количества прозрачной мокроты может означать, что ваш организм пытается избавиться от раздражителя, такого как пыльца или какой-либо тип вируса.
Прозрачная мокрота обычно вызывается:
- Аллергическим ринитом. Это также называется назальной аллергией или иногда сенной лихорадкой.
 Это заставляет ваше тело производить больше носовой слизи после воздействия аллергенов, таких как пыльца, травы и сорняки. Эта слизь создает постназальный синдром и может вызвать отхаркивание прозрачной мокроты.
Это заставляет ваше тело производить больше носовой слизи после воздействия аллергенов, таких как пыльца, травы и сорняки. Эта слизь создает постназальный синдром и может вызвать отхаркивание прозрачной мокроты. - Вирусный бронхит. Это воспаление бронхов в легких. Начинается с прозрачной или белой мокроты и кашля. В некоторых случаях, если это связано с вторичной бактериальной инфекцией, вы можете обнаружить, что мокрота приобретает желтый или зеленый цвет.
- Вирусная пневмония. Эта форма пневмонии вызывается инфекцией в легких. Ранние симптомы включают лихорадку, сухой кашель, мышечную боль и другие гриппоподобные симптомы. Вы также можете увидеть увеличение прозрачной мокроты.
Кровь, вероятно, является причиной любого оттенка красной мокроты. Розовый считается еще одним оттенком красного, поэтому он также может указывать на то, что в вашей мокроте есть кровь, но ее меньше.
Красная или розовая мокрота обычно вызывается:
- Пневмонией. Эта инфекция легких может вызывать красную мокроту по мере ее прогрессирования. Это может также вызвать озноб, лихорадку, кашель и боль в груди.
- Туберкулез. Эта бактериальная инфекция может передаваться от одного человека к другому в тесном контакте. Основные симптомы включают кашель в течение более 3 недель, кашель с кровью и красной мокротой, лихорадку и ночные поты.
- Застойная сердечная недостаточность (ЗСН). Это происходит, когда ваше сердце не может эффективно качать кровь по телу. В дополнение к розовой или красноватой мокроте вы также можете испытывать одышку.
- Легочная эмболия. Это происходит, когда легочная артерия в легких блокируется. Эта блокировка часто возникает из-за сгустка крови, который перемещается откуда-то еще в теле, например, из ноги. Это часто вызывает кровянистую мокроту или прожилки крови.
 Это состояние опасно для жизни и может также вызвать одышку и боль в груди.
Это состояние опасно для жизни и может также вызвать одышку и боль в груди. - Рак легких. Это состояние вызывает множество респираторных симптомов, в том числе кашель с красной мокротой или даже кровью.
Обратитесь к врачу, если у вас выделяется больше мокроты, чем обычно, у вас сильные приступы кашля или вы заметили другие симптомы, такие как потеря веса или усталость.
Консистенция мокроты может меняться по многим причинам. Шкала варьирует от слизистой (пенистой) и слизисто-гнойной до гнойной (густой и липкой). По мере прогрессирования инфекции мокрота может становиться гуще и темнее. Он также может быть гуще по утрам или если вы обезвожены.
Прозрачная мокрота, связанная с аллергией, как правило, не такая густая или липкая, как зеленая мокрота, которую вы видите при бактериальном бронхите, или черная мокрота при грибковой инфекции.
Выходя за рамки цветов: Ваша мокрота пенится? Другое слово для этой текстуры — «мукоид». Белая и пенистая мокрота может быть еще одним признаком ХОБЛ. Также может возникнуть вторичная бактериальная инфекция, которая может изменить цвет мокроты на желтый или зеленый.
Белая и пенистая мокрота может быть еще одним признаком ХОБЛ. Также может возникнуть вторичная бактериальная инфекция, которая может изменить цвет мокроты на желтый или зеленый.
Он и розовый, и пенистый? Эта комбинация может означать, что у вас застойная сердечная недостаточность на поздней стадии. Если у вас есть это состояние наряду с сильной одышкой, потливостью и болью в груди, немедленно позвоните в местные службы экстренной помощи.
Хотя мокрота является нормальной частью дыхательной системы, это ненормально, если она влияет на вашу повседневную жизнь. Возможно, пришло время позвонить своему врачу, если вы заметили его в дыхательных путях, горле или если вы начинаете кашлять.
Если ваша мокрота прозрачная, желтая или зеленая, вы можете подождать несколько дней или даже недель, прежде чем записаться на прием. По-прежнему следите за своими другими симптомами, чтобы увидеть, как прогрессирует ваша болезнь.
Если вы видите мокроту любого оттенка красного, коричневого или черного цвета или пенистую мокроту, немедленно запишитесь на прием. Это может быть признаком более серьезного основного заболевания.
Это может быть признаком более серьезного основного заболевания.
Самостоятельно диагностировать тип заболевания легких может быть сложно. Врач может выполнить различные тесты, включая рентген и анализ мокроты, чтобы определить причину.
Если вы не уверены, что вызывает изменение цвета, или испытываете другие необычные симптомы, обратитесь к врачу.
Узнать больше: Посев мокроты »
Бывают случаи, когда наличие мокроты является поводом для немедленного обращения к врачу. Некоторые состояния, вызывающие мокроту, лучше всего реагируют на антибиотики, другие лекарства и дыхательные процедуры. В некоторых случаях может потребоваться хирургическое вмешательство.
Некоторые из состояний в этом списке являются вирусными. Это означает, что они не реагируют на антибиотики. Вместо этого вам просто нужно хорошо питаться, пить воду и отдыхать, чтобы вылечиться.
Вы также можете попробовать такие меры, как:
- Использование увлажнителя воздуха в вашем доме.


 Рентгенограмма ОГК в прямой и боковой проекции показывает участки воспалительной инфильтрации легочной ткани, зоны уплотнения, контуры новообразований. КТ легких помогает детально визуализировать структуру органа. Чтобы выявить признаки деформации бронхов, применяется бронхография.
Рентгенограмма ОГК в прямой и боковой проекции показывает участки воспалительной инфильтрации легочной ткани, зоны уплотнения, контуры новообразований. КТ легких помогает детально визуализировать структуру органа. Чтобы выявить признаки деформации бронхов, применяется бронхография.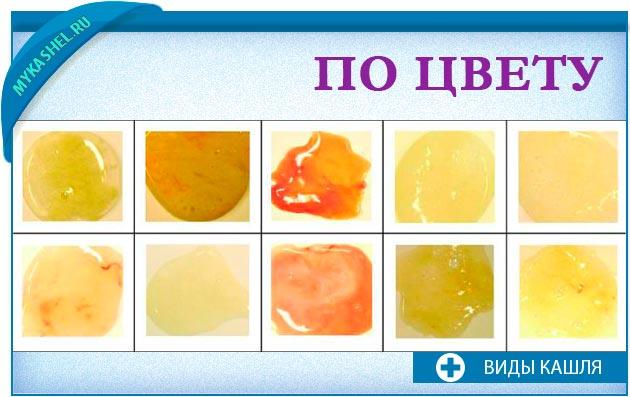 При микроскопическом исследовании биоматериала оценивают содержание форменных элементов крови, наличие бактерий или грибковых спор. Обязательно делают окрашивание на кислотоустойчивые бактерии для исключения туберкулеза. Далее производят бактериологический анализ отделяемого.
При микроскопическом исследовании биоматериала оценивают содержание форменных элементов крови, наличие бактерий или грибковых спор. Обязательно делают окрашивание на кислотоустойчивые бактерии для исключения туберкулеза. Далее производят бактериологический анализ отделяемого. Чтобы усилить эффект, добавляют секретомоторные средства, которые стимулируют мукоцилиарный клиренс.
Чтобы усилить эффект, добавляют секретомоторные средства, которые стимулируют мукоцилиарный клиренс. При необходимости с помощью бронхоскопа берут биопсию.
При необходимости с помощью бронхоскопа берут биопсию.

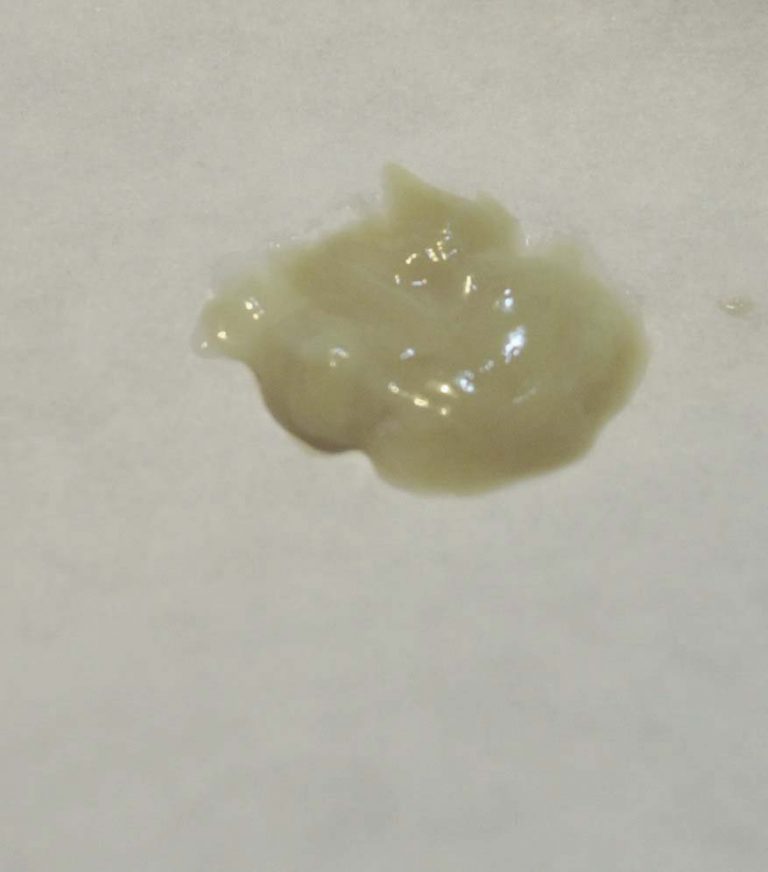 Сосредоточьтесь на лекарствах, которые включают отхаркивающие средства, такие как таблетки с расширенным высвобождением Робитуссин максимальной силы 12 часов от кашля и слизи, которые содержат гвайфенезин, который помогает разжижать мокроту, облегчая отхаркивание.
Сосредоточьтесь на лекарствах, которые включают отхаркивающие средства, такие как таблетки с расширенным высвобождением Робитуссин максимальной силы 12 часов от кашля и слизи, которые содержат гвайфенезин, который помогает разжижать мокроту, облегчая отхаркивание. Обычно это начинается с сухого кашля и, в конце концов, с выделением прозрачной или белой мокроты. Со временем вы можете начать отхаркивать желтую и зеленую мокроту. Это признак того, что болезнь может прогрессировать во вторичную бактериальную инфекцию. Кашель может длиться до 90 дней.
Обычно это начинается с сухого кашля и, в конце концов, с выделением прозрачной или белой мокроты. Со временем вы можете начать отхаркивать желтую и зеленую мокроту. Это признак того, что болезнь может прогрессировать во вторичную бактериальную инфекцию. Кашель может длиться до 90 дней. Это заболевание часто поражает детей и молодых людей. Это может вызвать различные цвета мокроты, от желтого до зеленого и коричневого.
Это заболевание часто поражает детей и молодых людей. Это может вызвать различные цвета мокроты, от желтого до зеленого и коричневого. Это может вызвать коричневую мокроту.
Это может вызвать коричневую мокроту.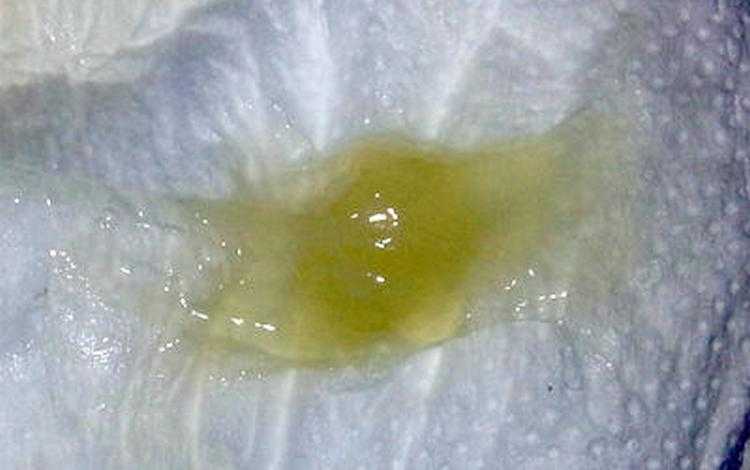 Комбинация затрудняет получение кислорода вашим телом. При этом состоянии у вас может появиться белая мокрота.
Комбинация затрудняет получение кислорода вашим телом. При этом состоянии у вас может появиться белая мокрота. В частности, один тип, болезнь черных легких, может вызывать черную мокроту. В основном это поражает рабочих угольной промышленности или всех, кто часто подвергается воздействию угольной пыли. Откашливание черной мокроты также может сопровождаться одышкой.
В частности, один тип, болезнь черных легких, может вызывать черную мокроту. В основном это поражает рабочих угольной промышленности или всех, кто часто подвергается воздействию угольной пыли. Откашливание черной мокроты также может сопровождаться одышкой. Это заставляет ваше тело производить больше носовой слизи после воздействия аллергенов, таких как пыльца, травы и сорняки. Эта слизь создает постназальный синдром и может вызвать отхаркивание прозрачной мокроты.
Это заставляет ваше тело производить больше носовой слизи после воздействия аллергенов, таких как пыльца, травы и сорняки. Эта слизь создает постназальный синдром и может вызвать отхаркивание прозрачной мокроты. Это состояние опасно для жизни и может также вызвать одышку и боль в груди.
Это состояние опасно для жизни и может также вызвать одышку и боль в груди.