Функциональные расстройства желудочно-кишечного тракта у детей: диагностика и возможности спазмолитической терапии | Яблокова Е.А., Горелов А.В.
Статья посвящена проблеме функциональных расстройств желудочно-кишечного тракта у детей и вопросам их диагностики и лечения
Для цитирования. Яблокова Е.А., Горелов А.В. Функциональные расстройства желудочно-кишечного тракта у детей: диагностика и возможности спазмолитической терапии // РМЖ. 2015. № 21. С. 1263–1267.
Введение
Функциональные нарушения (ФН) желудочно-кишечного тракта (ЖКТ) – одна из самых распространенных проблем в детской гастроэнтерологии. По данным различных авторов, ФН ЖКТ встречаются у 55–75% детей первых месяцев жизни [1]. По мере взросления ребенка частота функциональных расстройств нарастает, формы их становятся более разнообразными. У многих детей c возрастом наблюдается эволюция симптомов ФН, к примеру: срыгивания у детей до 1 года, циклическая рвота у детей 3–8 лет и абдоминальные боли, диспепсия у детей старше 8 лет [2]. Этому способствуют анатомо-физиологические возрастные особенности развития ЖКТ у детей, нарушения режима и техники вскармливания у младенцев, режима и характера питания – у старших детей, а также нарастающие физические и психоэмоциональные нагрузки, частая сочетанная патология ЦНС. Особенностями детского возраста являются неспецифичность жалоб, которые может предъявить маленький пациент, невозможность локализации боли у детей младшего возраста. Многочисленные жалобы ребенка вызывают значительную тревогу у родителей. На их простые вопросы «Что не так с моим ребенком? Почему такое происходит? Как долго это будет продолжаться? Можно ли это вылечить?» должен ответить педиатр.
Этому способствуют анатомо-физиологические возрастные особенности развития ЖКТ у детей, нарушения режима и техники вскармливания у младенцев, режима и характера питания – у старших детей, а также нарастающие физические и психоэмоциональные нагрузки, частая сочетанная патология ЦНС. Особенностями детского возраста являются неспецифичность жалоб, которые может предъявить маленький пациент, невозможность локализации боли у детей младшего возраста. Многочисленные жалобы ребенка вызывают значительную тревогу у родителей. На их простые вопросы «Что не так с моим ребенком? Почему такое происходит? Как долго это будет продолжаться? Можно ли это вылечить?» должен ответить педиатр.
Терминология и классификация
Согласно Римским критериям III пересмотра (РК III, 2006) [3] (табл. 1), гастроинтестинальные ФН у детей и подростков включают разнообразную комбинацию хронических или рецидивирующих симптомов без структурных или биохимических нарушений.
Задача педиатра на первичном приеме при сборе анамнеза болезни и осмотре ребенка обратить внимание на возможные «симптомы тревоги» («красные флаги») (табл.
Преимущественный симптом ФН позволяет установить диагноз и определить подходы к терапии. РК III являются важным диагностическим инструментом в ежедневной работе педиатра.
Наиболее часто среди детей и подростков выявляются следующие ФН ЖКТ: абдоминальная боль (25–40% случаев), функциональная диспепсия (ФД) (до 27% случаев), синдром раздраженного кишечника (СРК) (до 45% детей) и функциональный запор (ФЗ) (до 25% случаев). Остальные расстройства (рвота и аэрофагия, абдоминальная мигрень, детская функциональная абдоминальная боль, недержание стула) наблюдаются значительно реже [2, 3, 5, 14, 21].
h3. Функциональные расстройства ЖКТ, связанные с абдоминальной болью
 10–15% детей и подростков, не имеющих каких-либо органических заболеваний, предъявляют жалобы на боли в животе [6], т. е. имеют ФН. С другой стороны, боли в животе у ребенка в 90% случаев являются функциональными.
10–15% детей и подростков, не имеющих каких-либо органических заболеваний, предъявляют жалобы на боли в животе [6], т. е. имеют ФН. С другой стороны, боли в животе у ребенка в 90% случаев являются функциональными.Диагностические РК III [3] позволяют установить преимущественную форму ФН.
h3a. Функциональная диспепсия (табл. 3)
Диспепсия беспокоит от 3,5 до 27% детей и подростков в различных странах [2, 5]. Разграничение диспепсии на варианты – язвенноподобный и дискинетический – у младших детей не оправданно вследствие неспецифичности жалоб, невозможности разграничить чувства боли и дискомфорта в животе [3].
 pylori) обязательно, особенно при наличии дисфагии и сохранении или рецидиве упорной симптоматики на фоне антисекреторной терапии [8]. Диспепсия может длительно сохраняться после перенесенных кишечных и респираторных вирусных инфекций [9]. Поэтому наличие умеренных воспалительных изменений в биоптатах слизистой оболочки пищевода, желудка, двенадцатиперстной кишки при морфологическом исследовании не противоречит диагнозу ФН [9]. У детей с ФД наблюдаются: расстройства миоэлектрической активности желудка, замедленная эвакуация пищи из желудка, изменение антродуоденальной моторики, снижение ответа стенки желудка на нагрузку объемом пищи [10–12].
pylori) обязательно, особенно при наличии дисфагии и сохранении или рецидиве упорной симптоматики на фоне антисекреторной терапии [8]. Диспепсия может длительно сохраняться после перенесенных кишечных и респираторных вирусных инфекций [9]. Поэтому наличие умеренных воспалительных изменений в биоптатах слизистой оболочки пищевода, желудка, двенадцатиперстной кишки при морфологическом исследовании не противоречит диагнозу ФН [9]. У детей с ФД наблюдаются: расстройства миоэлектрической активности желудка, замедленная эвакуация пищи из желудка, изменение антродуоденальной моторики, снижение ответа стенки желудка на нагрузку объемом пищи [10–12].  При подтверждении H. pylori-этиологии функциональных расстройств показана эрадикационная терапия [13].
При подтверждении H. pylori-этиологии функциональных расстройств показана эрадикационная терапия [13].h3b. Синдром раздраженного кишечника (табл. 4)
Согласно данным западных исследователей, СРК встречается у 22–45% детей 4–18 лет [14].
Подтверждают диагноз СРК сочетание дискомфорта или боли в животе с изменениями стула: частоты (4 и более раз в день или 2 и менее раз в неделю), формы (от «овечьего»/твердого стула до неоформленного/водянистого), нарушение пассажа стула (натуживание, внезапные позывы к дефекации или ощущение неполного опорожнения прямой кишки), пассаж слизи, метеоризм [3].

В зависимости от ведущего клинического синдрома выделяют 3 варианта течения СРК: с преобладанием болей и метеоризма, с запорами, с диареей. Хотя нередки комбинации и чередование основных симптомов СРК.
Внимательное изучение анамнеза заболевания, возможных триггерных факторов возникновения СРК у пациента, отсутствие «симптомов тревоги», нормальные данные физикального обследования, неизмененные ростовые кривые ребенка позволяют избежать инвазивных процедур в большинстве случаев [17].
Принципы и подходы к терапии разнообразны: беседа с родителями и самим пациентом (снижение тревожности, объяснение причин и механизмов развития данных нарушений), психологическая коррекция, диетотерапия, фармакотерапия (в зависимости от варианта течения СРК – спазмолитики, слабительные или антидиарейные, седативные препараты, пре- и пробиотики), лечебная физкультура и физиотерапия, в т. ч. иглорефлексотерапия.
Лечение
Лечение СРК начинается с изменения стиля жизни, выработки определенного стереотипного поведения в отношении туалета: регулярное посещение туалета и ведение дневника стула, поощрение продуктивного посещения туалета.
Диетотерапия при преобладающих запорах обогащена пищевыми волокнами, включает достаточный объем жидкости, продукты, стимулирующие моторику толстой кишки (фрукты и овощи, молочнокислые продукты). При преобладании диареи включаются продукты с закрепляющим действием. При преобладании метеоризма исключают газообразующие продукты.
Фармакотерапия СРК зависит от варианта его течения [18–20, 30], общим является обязательное подключение седативных средств, адаптогенов, которые может назначить педиатр или невролог. Предпочтительны в педиатрии растительные седативные средства с доказанной эффективностью на основе мяты перечной, мяты лимонной, валерианы. Полезен их дополнительный спазмолитический эффект. Также дополнительный терапевтический эффект при любом варианте СРК дает присоединение к терапии ферментов (при запорах – желчесодержащих), пре- и пробиотиков.
При преимущественно болевом синдроме применяются спазмолитики различных групп и средства, уменьшающие метеоризм (симетикон).
При запорах показаны слабительные, увеличивающие объем каловых масс (лактулоза, макрогол и др.), короткие курсы стимулирующих слабительных, спазмолитики. При диарее применяются антидиарейные средства (лоперамид), сорбенты, спазмолитики. Интересно применение комплексного препарата, содержащего релиз-активные антитела к гистамину, фактору некроза опухоли-a, белку S-100, применяемого при различных вариантах СРК [20]. Терапия направлена не только на купирование основных симптомов СРК, но и на нормализацию моторных нарушений кишки, снижение висцеральной гиперчувствительности, коррекцию механизмов восприятия болей.
h4. Функциональный запор (табл. 5)
Каждый четвертый ребенок страдает запорами [21], более чем у 1/3 детей с этой проблемой заболевание принимает хроническое течение. Истинная частота запоров неизвестна, т. к. не все родители понимают серьезность проблемы и не обращаются за медицинской помощью, занимаясь самолечением. Кроме того, имеется множество возрастных и индивидуальных детских особенностей строения и развития толстой кишки, что обусловливает значительную вариабельность частоты стула у ребенка.
Запор (от лат. constipatio) (по W.G. Thommpson, 1999 [22]) – нарушение функции кишечника, выражающееся увеличением интервалов между актами дефекации по сравнению с индивидуальной физиологической нормой, затруднением акта дефекации, чувством неполного опорожнения кишечника, отхождением малого количества кала повышенной плотности (табл. 6).
Запоры принято подразделять на первичные (функциональные, идиопатические) либо вторичные, связанные с множеством патогенетических механизмов. Вторичные запоры чаще связаны с органическими и неврологическими причинами и очень редко – с эндокринными [23]. Хронические запоры вследствие органических причин, как правило, развиваются постепенно, утяжеляются с ростом ребенка и отражают декомпенсацию функции кишки. Большая часть детей (до 95%) страдают ФЗ [24].

Оценка комплекса данных анамнеза и специализированного физикального обследования ребенка с запором, включающего осмотр перианальной области, ягодиц, спины, оценку мышечного тонуса, силы и рефлексов в нижних конечностях, в некоторых случаях – пальцевое ректальное исследование, позволяет решить вопрос о необходимости дальнейших диагностических мероприятий. Если запор носит функциональный характер, назначается стартовая терапия. В большинстве случаев не требуется дальнейших инструментальных исследований. Обнаружение «симптомов тревоги» является показанием к дообследованию ребенка [26].
Для успешного лечения запора необходим индивидуальный подход к каждому ребенку. Нужно учитывать все возможные факторы: возраст ребенка, этиологию и длительность запора, наличие сочетанной патологии, эффективность ранее проведенного лечения. Комплексное лечение запоров включает изменение образа жизни, коррекцию питания, медикаментозные и немедикаментозные методы лечения (лечебная физкультура, физиотерапевтические процедуры, санаторно-курортное лечение, методика биологической обратной связи).
Для ребенка старшего возраста крайне важна «информационная поддержка»: в беседе с ребенком и родителями обсуждаются вопросы о частоте и качестве стула, запорах, на руки даются материал о содержании диеты, лечебной физкультуре, памятка о приеме лекарств, информация о наблюдении для участкового педиатра. В рационе ребенка старше 1 года, страдающего запором, должна быть пища с высоким содержанием пищевых волокон (отруби, овощи, фрукты), лакто- и ацидофильными бактериями.
Для профилактики запоров у детей старшего возраста необходимым условием является постоянная физическая нагрузка. Лечебная физкультура должна быть направлена на повышение давления в брюшной полости, стимуляцию кишечной моторики, укрепление мышц тазового дна. Необходимы соблюдение режима дня, профилактика острых инфекционных заболеваний.
Согласно данным большинства исследователей, даже стартовая терапия запоров не должна ограничиваться рекомендациями относительно режима и диеты (достаточный прием жидкости и пищевых волокон) [26]. Имеющиеся в арсенале педиатра слабительные средства разделяются на группы по механизму действия (табл. 7) [23].
Имеющиеся в арсенале педиатра слабительные средства разделяются на группы по механизму действия (табл. 7) [23].
Лекарственная терапия запоров для детей до 1 года: в качестве смягчителей показаны лактулоза, сорбит, кукурузный сироп, изредка стимулирующие слабительные, не показаны минеральные масла. Дети старше 1 года: возможна диетическая коррекция (фрукты, овощи, зерна), из лекарственных средств применяются минеральные масла, магния сульфат, лактулоза, сорбитол, короткие курсы стимулирующих слабительных(возможно использование пикосульфата натрия (Гуттулакс®) у детей младше 4-х лет в дозировке 1 капля на 2 кг массы тела), длительный прием полиэтиленгликоля (макрогол) в низких дозах у детей с упорным запором [3, 23–28].
Дополнительное назначение препаратов определяется преимущественным механизмом развития запора и спектром сочетанной патологии, применяются спазмолитики, прокинетики, желчегонные препараты, ферменты с желчными кислотами, пре- и пробиотики.
Правильное формирование туалетных навыков, метод биологической обратной связи высокоэффективны при аноректальной дисфункции [27, 28].
Гладкомышечный спазм часто является патогенетически последним звеном и основной причиной многих ФН ЖКТ у детей, прежде всего синдрома абдоминальной боли, СРК, большинства случаев ФЗ.
В арсенале педиатра имеется большой спектр спазмолитических препаратов, список их постоянно пополняется [29].
Регуляция активности гладкомышечных клеток осуществляется центральной и вегетативной нервными системами, а также воздействием на опиоидные и серотониновые рецепторы с помощью нейропептидов. Спазмолитические препараты можно разделить на 2 группы: нейротропные и миотропные.
Нейротропные препараты влияют на проведение импульса в вегетативной нервной системе путем действия на холино- и адренорецепторы. Наиболее известен и активно применяется в педиатрии препарат тримебутин, действующий на энкефалиновые рецепторы нервных сплетений Мейсснера и Ауэрбаха, обладающий прокинетическим и спазмолитическим действием. Показания к применению анксиолитиков и антидепрессантов, также обладающих нейротропным спазмолитическим действием, в педиатрии ограничены.
В практической педиатрии наиболее широко применяются миоспазмолитики. Возбуждение М-холинорецепторов вызывает открытие натриевых каналов, поступление ионов натрия в клетку приводит к деполяризации мембраны, открытию потенциал-зависимых кальциевых каналов и поступлению ионов кальция в клетку. Далее следует каскад биохимических реакций, приводящий к образованию актин-миозинового комплекса, сокращению миоцита. Расслабление миоцита происходит за счет накопления в клетке циклического аденозинмонофосфата (цАМФ) и циклического гуанозинмонофосфата.
В настоящее время известно несколько групп миотропных спазмолитиков, отличающихся по механизму действия.
Дротаверин и папаверин давно используются в педиатрии и доказали свою эффективность. Препараты ингибируют фосфодиэстеразу 4-го типа, что ведет к накоплению цАМФ и расслаблению миоцита. Однако системность их действия на гладкомышечные органы, наличие постспазмовой гипотонии ограничивают курсовое применение, препараты чаще применяются по требованию.
Необходимость селективного действия спазмолитиков привела к созданию новых препаратов.
Мебеверин – миотропный спазмолитик, блокирующий натриевые каналы. Эффективность препарата выше, чем у традиционных спазмолитиков, он хорошо переносится, действует длительно (до 12 ч), включен в схемы лечения заболеваний кишечника, билиарных путей, поджелудочной железы, но имеет возрастные ограничения – применяется только с 18 лет.
Сочетанное действие пинаверия бромида связано с блокадой кальциевых каналов, подавлением спазма, вызванного холецистокинином и субстанцией Р, умеренным М-холиноблокирующим эффектом. Препарат широко используется в гастроэнтерологии при многих ФН ЖКТ у взрослых больных. Опыт применения его в педиатрии ограничен, препарат не рекомендован до 18 лет.
К спазмолитикам первой ступени применяется ряд требований: высокий уровень безопасности, высокая спазмолитическая активность, длительный спазмолитический эффект, большой международный опыт применения, доступность (невысокая стоимость), возможность самолечения (безрецептурный отпуск), наличие пероральных форм.
Гиосцина бутилбромид (Бускопан®, «Берингер Ингельхайм Фарма», Германия) как медицинский препарат известен с 1950-х гг., впервые получен и применен в Германии и неоднократно доказал свою эффективность и безопасность во многих странах при различных заболеваниях, сопровождающихся болевым синдромом [30]. Гиосцина бутибромид – М-холиноблокатор на натуральной основе (получен из листа растения Datura stramonium) и является уникальным спазмолитиком направленного действия, тропным к гладкомышечным клеткам стенок внутренних органов: ЖКТ, желчевыводящих и мочевыводящих путей [31]. Бускопан® обладает также антисекреторным эффектом, снижая секрецию пищеварительных желез. Быстрый клинический эффект (через 15 мин) объясняется прямым М-холиноблокирующим действием. Действие холинолитических препаратов тем сильнее, чем выше начальный тонус блуждающего нерва, что важно при вегетативной дисфункции, являющейся фоном ФН ЖКТ.
Гиосцина бутилбромид является четвертичным аммониевым производным и не проникает через гематоэнцефалический барьер [31], поэтому не оказывает антихолинэргического влияния на ЦНС, что важно для более свободного и безопасного применения препарата Бускопан® в педиатрии. Большим преимуществом данного лекарственного средства является избирательность его спазмолитического действия – только в месте возникновения спазмов. Сохранение перистальтической активности ЖКТ при ФН способствует нормализации моторной функции толстой кишки.
Большим преимуществом данного лекарственного средства является избирательность его спазмолитического действия – только в месте возникновения спазмов. Сохранение перистальтической активности ЖКТ при ФН способствует нормализации моторной функции толстой кишки.
Бускопан® имеет широкий спектр показаний к применению: различные спастические состояния – желчные, кишечные и почечные колики, спастическая дискинезия желчевыводящих путей, пилороспазм, комплексная терапия обострений язвенной болезни желудка и двенадцатиперстной кишки, холецистита. Однозначным преимуществом для применения в педиатрии является наличие различных форм препарата: Бускопан® выпускается в виде таблеток, покрытых сахарной оболочкой, и ректальных суппозиториев по 10 мг; назначается детям старше 6 лет по 1–2 таблетке (10 мг) 3 р./сут или по 1 суппозиторию (10 мг) 3 р./сут per rectum [31].
Множество исследований [33–36] показало безопасность и эффективность применения препарата Бускопан® в педиатрии для купирования абдоминального болевого сидрома, различных диспепсических расстройств, симптомов СРК, улучшения качества жизни таких пациентов. Интересно применение различных форм препарата в комплексной терапии хронических ФЗ у детей в зависимости от преимущественного механизма их возникновения [36]. Подчеркивается дополнительное преимущество ректальной формы препарата (прямое спазмолитическое на сфинктеры прямой кишки и местнораздражающее действие) при дисфункции анального сфинктера.
Интересно применение различных форм препарата в комплексной терапии хронических ФЗ у детей в зависимости от преимущественного механизма их возникновения [36]. Подчеркивается дополнительное преимущество ректальной формы препарата (прямое спазмолитическое на сфинктеры прямой кишки и местнораздражающее действие) при дисфункции анального сфинктера.
Таким образом, ФН ЖКТ – распространенная проблема среди детей различного возраста. Проявления ФН ЖКТ разнообразны, имеются определенная динамика и эволюция симптомов с возрастом. ФН любой локализации свойственны рецидивирующее течение, повышенная тревожность пациента, сочетанные нарушения со стороны других систем органов, что значительно снижает качество жизни ребенка.
Учитывая необходимость уменьшения инвазивности процедур в детском возрасте диагностика функциональных состояний ЖКТ педиатром возможна на основе РК III, но следует осуществлять обязательный динамический контроль «симптомов тревоги».
Патогенетическая терапия ФН ЖКТ может быть только комплексной с обязательной коррекцией сопутствующих нейрогенных расстройств, сочетанным применением медикаментозной и различных методов немедикаментозной терапии.
Гиосцина бутилбромид (Бускопан®) является высокоэффективным безопасным спазмолитиком для купирования спастических состояний при различных ФН ЖКТ у детей, особенно при ФН с диспепсией, абдоминальной болью, СРК, ФЗ. Наличие оральных и ректальных форм препарата удобно в педиатрии, в т. ч. при запорах с аноректальной дисфункцией.
Функциональные нарушения ЖКТ
Клиника ИММА оказывается медицинские услуги и помогает избавиться от многих заболеваний, в том числе, заболеваний желудочно — кишечного тракта. Для этого мы используем современное диагностическое оборудование, которое помогает оперативно поставить точный диагноз, а также мы сотрудничаем с опытными и профессиональными докторами, которые не только вовремя определят функциональное нарушение кишечника, но и избавят от опасного недуга.
Что это такое?
Функциональное расстройство ЖКТ — это отдельный вид патологий, связанный с нарушениями в процессе усваивания пищи. Проявиться может практически у кого угодно без разницы в возрасте и поле.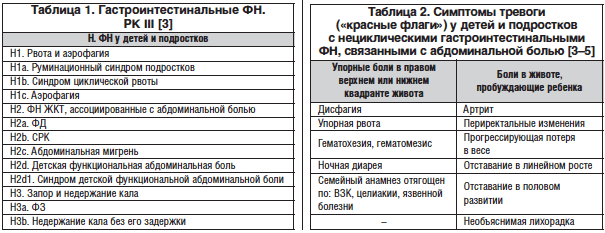
Причины, по которым возникает заболевание делятся на две категории: биологическая предрасположенность и особенности среды, приводящие к данной патологии. К последним относятся стрессы, неправильное питание и тому подобные явления.
К симптомам функционального нарушения кишечника относятся:
- Спазмы
- Метеоризм
- Диарея
- Запоры
Часто заболевание влечет за собой появление других, не менее острых недугов. Так, у женщин может появиться воспаление мочеполовой системы, у обоих полов могут сформироваться хронические заболевания желудка и кишечника.
Важно! Чтобы уменьшить риск появления у себя данного заболевания, стоит ограничить провоцирующие факторы. К последним относится потребление острой, жареной или соленой пищи, необходимо принимать еду маленькими порциями, двигаться после еды, спать с повышенным изголовьем.
Подробнее о симптомах
Удивительно, но к симптомам функционального расстройства ЖКТ также относится общее ухудшение самочувствия, депрессия, снижение настроения, плаксивость, повышенное газообразование и отрыжка.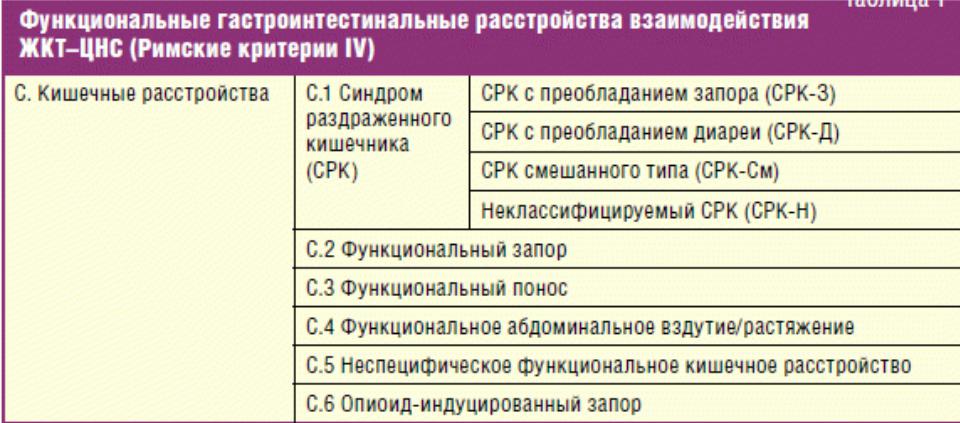
Более серьезные симптомы включают в себя тошноту, которая нередко заканчивается рвотой, диареей , которая может сменяться запорами.
Заболевания у детей
У детей симптомы функционального расстройства кишечника проявляются иначе и сильнее. В частности, даже самая обычная диарея у детей может привести к тяжелому состоянию ребенка и потребовать госпитализации. Если же этого не происходит, все равно последствия диареи переносятся значительно хуже в сравнении со взрослым пациентом.
У детей и взрослых, поражение в работе кишечника одинаково сильно влияют на работу иммунной и эндокринных систем, что может привести к вялости, апатичности, частым простудным и иным заболеваниям.
Важно! в детском возрасте рекомендуется проходить регулярные профилактические приемы и обследования. Даже, если они еще в полной мере не проявились, их обнаружение и устранение на ранней стадии могут серьезно облегчить жизнь в будущем.
Диагностика
Если функциональные нарушения ЖКТ приобретает хронические формы, необходимо провести обследование у гастроэнтеролога, что поможет выяснить причину плохого самочувствия.
Также может понадобиться консультация других специалистов. Например, диетолога, который поможет подобрать наиболее подходящую диету.
Диагностика протекает в несколько этапов. На первом это первоначальный визуальный осмотр пациента и сбор анамнеза.
Затем необходимо пройти обследование. Среди них анализ кала и мочи, колоноскопия,гастроскопия, УЗИ брюшной полости, компьютерная томография и ряд других процедур.
После постановки диагноза назначается лечение функционального нарушения ЖКТ. К лечению привлекаются врачи психотерапевты, физиотерапевты, эндокринологи, диетологи.
Назначаются медикаментозные методы лечения заболевания, особое внимание обращается на правила приема пищи, физические нагрузки, режим труда и отдыха. Только соблюдение всех этих компонентов может гарантировать избавление от недуга.
Профилактика и здоровый образ жизни
Образ жизни современного городского жителя едва ли можно назвать здоровым или способствующим сохранению высокого здоровья. Именно поэтому рекомендуется проводить профилактические действия.
Именно поэтому рекомендуется проводить профилактические действия.
Причем, это верно как для детей, так и для взрослых.
Для поддержания организма в хорошем состоянии рекомендуется заботиться о своем рационе. Исключите из него вредную пищу, сократите количество жареного и соленого. Постарайтесь приобретать продукты проверенных производителей и обращайте внимание на состав.
Также рекомендуется двигаться как можно больше. Это улучшает общее состояние организма.
Заключение
Если вы столкнулись с одним или несколькими симптомами указанного заболевания, рекомендуется как можно скорее обратиться к врачу.
В противном случае болезнь будет развиваться и вылечить ее станет гораздо сложнее. Для взрослого человека это особенно опасно, поскольку чем старше становится организм, тем сложнее его поддерживать в хорошей форме.
В то же время рекомендуется регулярно посещать врача для профилактики даже в том случае, если никаких симптомов нет. Это поможет определить болезнь на ранней стадии, оперативно ее диагностировать и вылечить, избежав множества неприятных последствий.
Функциональные желудочно-кишечные расстройства у детей и подростков
Обзор
Функциональные желудочно-кишечные расстройства часто встречаются у детей и подростков с жалобами на боль в животе. Наш мозг и наш желудочно-кишечный тракт тесно связаны («связь разум-тело»). Функциональные желудочно-кишечные расстройства обусловлены сочетанием повышенной чувствительности желудочно-кишечного тракта с изменениями моторики или движений пищеварительной системы. Наш желудок и кишечник все время перемещают пищу, и некоторые люди чувствуют это сильнее, чем другие. Как будто «объем» увеличился в их желудочно-кишечном тракте. Когда их мозг получает эти ощущения, его реакция может изменить движение желудочно-кишечного тракта. Эти состояния распространены, иногда передаются по наследству и обычно встречаются у здоровых людей. У детей это означает, что они хорошо растут, имеют нормальные лабораторные и рентгеновские результаты и не имеют «симптомов тревоги», таких как кровь в стуле, потеря веса или лихорадка.
Наиболее частым функциональным заболеванием желудочно-кишечного тракта у детей является функциональная боль в животе. Дети с этим расстройством обычно испытывают периодические боли в середине живота. Боль может быть сильной и обычно приводит к тому, что ребенок пропускает школу и другие занятия. После сбора подробного анамнеза и проведения физического осмотра, чтобы увидеть, соответствует ли картина функциональной боли в животе и не указывает ли она в другом направлении, врач может порекомендовать скрининговые тесты. В зависимости от ситуации они могут включать базовые анализы крови, мочи и кала, а также визуализацию брюшной полости (например, УЗИ или рентген). Если эти тесты в норме (как ожидается при функциональной боли), поставщики медицинских услуг могут сосредоточиться на облегчении боли и возвращении ребенка к его/ее обычной деятельности. Мы ищем общие вещи, которые могут усугубить функциональную боль, такие как запор, стресс и различные продукты или добавки в рационе. Если пациент ведет дневник симптомов, отмечая, что он ел и пил, что он делал каждый день и каким был его стул, это может быть очень полезным и помогает ребенку чувствовать себя частью команды вместе с его / ее родителями и врачом. . Есть много разных вещей, которые можно сделать, чтобы помочь ребенку почувствовать себя лучше, и процесс начинается с того, что ребенок и родители понимают диагноз и знают, что, хотя боль реальна и часто интенсивна, это «безопасное» состояние. .
. Есть много разных вещей, которые можно сделать, чтобы помочь ребенку почувствовать себя лучше, и процесс начинается с того, что ребенок и родители понимают диагноз и знают, что, хотя боль реальна и часто интенсивна, это «безопасное» состояние. .
Когда боль или дискомфорт в животе уменьшаются при дефекации или связаны с изменением частоты или консистенции стула, мы называем это синдромом раздраженного кишечника (СРК). Пациенты с этим заболеванием могут иметь слизь (но не кровь) в стуле, а также ощущать и выглядеть вздутыми. Иногда они испытывают острую потребность в дефекации при стрессе, например, перед выступлением или тестом. Когда речь идет о диарее, мы обычно хотим убедиться, что в стуле нет инфекции, и нет большого потребления подслащенных прозрачных жидкостей, которые могут вызывать или ухудшать симптомы.
Когда боль возникает в верхней части живота и не связана с изменениями стула, используется термин «функциональная диспепсия». Если ребенок принимает лекарства, называемые «НПВП», также известные как нестероидные противовоспалительные препараты (такие как ибупрофен, мотрин™, алив™ и адвил™), может быть полезно прекратить прием или уменьшить их прием, поскольку они могут усиливать боль. Иногда детям с диспепсией назначают курс кислотоснижающих препаратов, но если проблема не исчезнет, врач может провести обследование («верхняя эндоскопия» или «ЭГДС») для выявления язв, кислотного рефлюкса и желудочных инфекций.
Иногда детям с диспепсией назначают курс кислотоснижающих препаратов, но если проблема не исчезнет, врач может провести обследование («верхняя эндоскопия» или «ЭГДС») для выявления язв, кислотного рефлюкса и желудочных инфекций.
Лечение функциональных желудочно-кишечных расстройств различается в зависимости от того, какой симптом оказывает наибольшее влияние на пациента. Это могут быть лекарства для уменьшения или увеличения движения стула через желудочно-кишечный тракт, уменьшения кислотности желудка, уменьшения кишечного спазма, изменения состава бактерий в кишечнике или уменьшения количества ощущений желудочно-кишечного тракта, достигающих головного мозга. Существуют также важные немедицинские методы лечения, такие как методы релаксации, биологическая обратная связь, самогипноз и специализированные диеты. По мере проведения дополнительных исследований варианты лечения меняются. Это, а также тот факт, что каждый пациент индивидуален, означает, что лучше всего обсудить этот выбор с врачом вашего ребенка.
Если вы считаете, что у вашего ребенка может быть одно из этих состояний, поговорите со своим врачом. Вы также можете получить дополнительную информацию на сайте www.gikids.org.
Автор(ы) и дата публикации
Клэр М. Уилсон, доктор медицинских наук, Медицинский центр Провиденс, Аляска, Анкоридж, Аляска, Джонатан С. Эванс, доктор медицины, FACG, Детская клиника Немур, Джексонвилл, Флорида, и Марша H. Kay, MD, FACG, Cleveland Clinic, Cleveland, OH — Опубликовано в июле 2013 г.
Вернуться к началу
Детские функциональные желудочно-кишечные расстройства — PMC
1. Hyman PE, Milla PJ, Benninga MA, Davidson GP, Fleisher DF, Taminiau J. Детские функциональные желудочно-кишечные расстройства: новорожденные/малыши. Гастроэнтерология. 2006; 130:1519–1526. [PubMed] [Google Scholar]
2. Apley J. Периодические боли в животе: полевой опрос 1000 школьников. Арч Дис Чайлд. 1958; 33: 165–170. [Бесплатная статья PMC] [PubMed] [Google Scholar]
3. Эпли Дж. Ребенок с болями в животе. Блэквелл научный; Лондон: 1975. [Google Scholar]
Эпли Дж. Ребенок с болями в животе. Блэквелл научный; Лондон: 1975. [Google Scholar]
5. Hyams JS, Treem WR, Justinich CJ, Davis P, Shoup M, Burke G. Характеристика симптомов у детей с рецидивирующей болью в животе: сходство с синдромом раздраженного кишечника. J Pediatr Gastroenterol Nutr. 1995; 20: 209–214. [PubMed] [Google Scholar]
6. Hyams JS, Burke G, Davis PM, Rzepski B, Andrulonis PA. Боль в животе и синдром раздраженного кишечника у подростков: исследование на базе сообщества. J Педиатр. 1996;129:220–226. [PubMed] [Google Scholar]
7. Hyams JS. Рецидивирующие боли в животе и синдром раздраженного кишечника у детей. J Pediatr Gastroenterol Nutr. 1997; 25 (дополнение 1): S16–S17. [PubMed] [Google Scholar]
8. Hyams JS, Hyman PE. Рекуррентная боль в животе и биопсихосоциальная модель медицинской практики. J Педиатр. 1998; 133: 473–478. [PubMed] [Google Scholar]
J Педиатр. 1998; 133: 473–478. [PubMed] [Google Scholar]
9. Levine MD, Rappaport LA. Рецидивирующие боли в животе у школьников: одиночество врача-дальнобойщика. Педиатр Клин Норт Ам. 1984;31:969–991. [PubMed] [Google Scholar]
10. Цукерман Б., Стивенсон Дж., Бейли В. Боли в животе и головные боли у детей дошкольного возраста. Педиатрия. 1987; 79: 677–682. [PubMed] [Google Scholar]
11. Rasquin A, Di LC, Forbes D, et al. Детские функциональные желудочно-кишечные расстройства: детский/подростковый. Гастроэнтерология. 2006; 130:1527–1537. [Бесплатная статья PMC] [PubMed] [Google Scholar]
12. Walker LS, Lipani TA, Greene JW, et al. Рецидивирующая боль в животе: подтипы симптомов на основе Римских критериев II функциональных желудочно-кишечных расстройств у детей. J Pediatr Gastroenterol Nutr. 2004; 38: 187–19.1. [PubMed] [Google Scholar]
13. Каплан А., Уокер Л., Раскин А. Валидация педиатрических Римских критериев II функциональных желудочно-кишечных расстройств с использованием опросника по педиатрическим желудочно-кишечным симптомам. J Pediatr Gastroenterol Nutr. 2005;41:305–316. [PubMed] [Google Scholar]
J Pediatr Gastroenterol Nutr. 2005;41:305–316. [PubMed] [Google Scholar]
14. Shulman RJ, Eakin MN, Jarrett M, Czyzewski DI, Zeltzer LK. Особенности боли и нарушения стула у детей с рецидивирующими болями в животе. J Pediatr Gastroenterol Nutr. 2007; 44: 203–208. [Бесплатная статья PMC] [PubMed] [Google Scholar]
15. Gold BD, Colletti RB, Abbott M, et al. Инфекция Helicobacter pylori у детей: рекомендации по диагностике и лечению. J Pediatr Gastroenterol Nutr. 2000; 31: 490–497. [PubMed] [Google Scholar]
16. Troncon LE, Herculano JR, Jr, Savoldelli RD, Moraes ER, Secaf M, Oliveira RB. Взаимосвязь между внутрижелудочным нарушением распределения пищи, нарушениями антральной сократимости и симптомами функциональной диспепсии. Dig Dis Sci. 2006; 51: 517–526. [PubMed] [Академия Google]
17. Читкара Д.К., Камильери М., Зинсмейстер А.Р. и соавт. Сенсорно-моторная дисфункция желудка у подростков с функциональной диспепсией. J Педиатр. 2005; 146: 500–505. [PubMed] [Google Scholar]
[PubMed] [Google Scholar]
18. Talley NJ, Locke GR, III, Lahr BD, et al. Функциональная диспепсия, замедленное опорожнение желудка и ухудшение качества жизни. Кишка. 2006; 55: 933–939. [Бесплатная статья PMC] [PubMed] [Google Scholar]
19. Nakao H, Konishi H, Mitsufuji S, et al. Сравнение клинических признаков и истории болезни пациентов с функциональной диспепсией и язвенной болезнью. Dig Dis Sci. 2007; 52: 2152–2158. [PubMed] [Академия Google]
20. Whitehead WE, Palsson OS, Feld AD, et al. Полезность исключения симптомов красного флага в диагностике синдрома раздраженного кишечника. Алимент Фармакол Тер. 2006; 24:137–146. [PubMed] [Google Scholar]
21. Подкомитет Американской академии педиатрии по хронической боли в животе Хроническая боль в животе у детей. Педиатрия. 2005; 115:e370–e381. [PubMed] [Google Scholar]
22. Arts J, Caenepeel P, Verbeke K, Tack J. Влияние эритромицина на опорожнение желудка и симптомы, связанные с приемом пищи, при функциональной диспепсии с замедленным опорожнением желудка. Кишка. 2005; 54: 455–460. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Кишка. 2005; 54: 455–460. [Бесплатная статья PMC] [PubMed] [Google Scholar]
23. Holtmann G, Talley NJ, Liebregts T, Adam B, Parow C. Плацебо-контролируемое исследование итоприда при функциональной диспепсии. N Engl J Med. 2006; 354: 832–840. [PubMed] [Google Scholar]
24. Moayyedi P, Delaney BC, Vakil N, Forman D, Talley NJ. Эффективность ингибиторов протонной помпы при неязвенной диспепсии: систематический обзор и экономический анализ. Гастроэнтерология. 2004; 127:1329–1337. [PubMed] [Google Scholar]
25. Калверт Э.Л., Хоутон Л.А., Купер П., Моррис Дж., Уорвелл П.Дж. Длительное улучшение функциональной диспепсии с помощью гипнотерапии. Гастроэнтерология. 2002; 123: 1778–1785. [PubMed] [Академия Google]
26. Сюй С., Хоу С., Чжа Х., Гао З., Чжан И., Чен Д.Д. Электроакупунктура ускоряет опорожнение желудка и улучшает диспепсические явления у больных функциональной диспепсией. Dig Dis Sci. 2006; 51: 2154–2159. [PubMed] [Google Scholar]
27. Saito YA, Schoenfeld P, Locke GR. , III. Эпидемиология синдрома раздраженного кишечника в Северной Америке: систематический обзор. Am J Гастроэнтерол. 2002; 97: 1910–1915. [PubMed] [Google Scholar]
, III. Эпидемиология синдрома раздраженного кишечника в Северной Америке: систематический обзор. Am J Гастроэнтерол. 2002; 97: 1910–1915. [PubMed] [Google Scholar]
28. Dong L, Dingguo L, Xiaoxing X, Hanming L. Эпидемиологическое исследование синдрома раздраженного кишечника у подростков и детей в Китае: школьное исследование. Педиатрия. 2005;116:e393–e396. [PubMed] [Google Scholar]
29. Campo JV, Bridge J, Lucas A, et al. Физическое и эмоциональное здоровье матерей юношества с функциональной абдоминальной болью. Arch Pediatr Adolesc Med. 2007; 161:131–137. [PubMed] [Google Scholar]
30. Бенгтсон М.Б., Роннинг Т., Ватн М.Х., Харрис Дж.Р. Синдром раздраженного кишечника у близнецов: гены и окружающая среда. Кишка. 2006; 55: 1754–1759. [Бесплатная статья PMC] [PubMed] [Google Scholar]
31. Faure C, Wieckowska A. Соматическое направление висцеральных ощущений и ректальный сенсорный порог боли у детей с функциональными желудочно-кишечными расстройствами. J Педиатр. 2007; 150:66–71. [PubMed] [Академия Google]
2007; 150:66–71. [PubMed] [Академия Google]
32. Di LC, Colletti RB, Lehmann HP, et al. Хроническая боль в животе у детей: клинический отчет Американской академии педиатрии и Североамериканского общества детской гастроэнтерологии, гепатологии и питания. J Pediatr Gastroenterol Nutr. 2005; 40: 245–248. [PubMed] [Google Scholar]
33. Лаваль А., Керн М., Сидху Х., Хофманн С., Шейкер Р. Новые доказательства гиперчувствительности висцеральных сенсорных нейронных цепей у пациентов с синдромом раздраженного кишечника. Гастроэнтерология. 2006; 130:26–33. [PubMed] [Академия Google]
34. Naliboff BD, Berman S, Suyenobu B, et al. Продольное изменение реакции восприятия и активации мозга на висцеральные стимулы у пациентов с синдромом раздраженного кишечника. Гастроэнтерология. 2006; 131:352–365. [PubMed] [Google Scholar]
35. Kassinen A, Krogius-Kurikka L, Makivuokko H, et al. Фекальная микробиота больных синдромом раздраженного кишечника значительно отличается от таковой у здоровых людей. Гастроэнтерология. 2007; 133:24–33. [PubMed] [Google Scholar]
Гастроэнтерология. 2007; 133:24–33. [PubMed] [Google Scholar]
36. Гомес-Эскудеро О., Шмульсон-Вассерман М.Дж., Вальдовинос-Диас М.А. Постинфекционный синдром раздраженного кишечника. Обзор, основанный на текущих данных [статья на испанском языке] Rev Gastroenterol Mex. 2003; 68: 55–61. [PubMed] [Академия Google]
37. Мирин Ф., Перес-Оливерас М., Перелло А. и соавт. Диспепсия и синдром раздраженного кишечника после вспышки сальмонеллезного гастроэнтерита: однолетнее когортное исследование. Гастроэнтерология. 2005; 129: 98–104. [PubMed] [Google Scholar]
38. Gwee KA, Graham JC, McKendrick MW, et al. Психометрические показатели и персистенция раздраженного кишечника после инфекционной диареи. Ланцет. 1996; 347: 150–153. [PubMed] [Google Scholar]
39. Liebregts T, Adam B, Bredack C, et al. Иммунная активация у больных с синдромом раздраженного кишечника. Гастроэнтерология. 2007;132:913–920. [PubMed] [Google Scholar]
40. Barbara G, Wang B, Stanghellini V, et al. Зависимое от тучных клеток возбуждение висцерально-ноцицептивных сенсорных нейронов при синдроме раздраженного кишечника. Гастроэнтерология. 2007; 132:26–37. [PubMed] [Google Scholar]
Зависимое от тучных клеток возбуждение висцерально-ноцицептивных сенсорных нейронов при синдроме раздраженного кишечника. Гастроэнтерология. 2007; 132:26–37. [PubMed] [Google Scholar]
41. Guilarte M, Santos J, de Torres I, et al. У пациентов с СРК с преобладанием диареи обнаруживают активацию тучных клеток и гиперплазию в тощей кишке. Кишка. 2007; 56: 203–209. [Бесплатная статья PMC] [PubMed] [Google Scholar]
42. Спенс М.Дж., Мосс-Моррис Р. Когнитивно-поведенческая модель синдрома раздраженного кишечника: проспективное исследование пациентов с гастроэнтеритом. Кишка. 2007; 56:1066–1071. [Бесплатная статья PMC] [PubMed] [Google Scholar]
43. Уокер Л.С., Смит К.А., Гарбер Дж., Клаар Р.Л. Оценка и преодоление ежедневных стрессоров педиатрическими пациентами с хронической болью в животе. J Pediatr Psychol. 2007; 32: 206–216. [Бесплатная статья PMC] [PubMed] [Google Scholar]
44. Каминский Л., Робертсон М., Дьюи Д. Психологические корреляты депрессии у детей с рецидивирующей болью в животе. J Pediatr Psychol. 2006; 31: 956–966. [PubMed] [Google Scholar]
J Pediatr Psychol. 2006; 31: 956–966. [PubMed] [Google Scholar]
45. Пиментел М., Парк С., Мироча Дж., Кейн С.В., Конг Ю. Влияние неабсорбированного перорального антибиотика (рифаксимина) на симптомы синдрома раздраженного кишечника: рандомизированное исследование. Энн Интерн Мед. 2006; 145: 557–563. [PubMed] [Академия Google]
46. Клайн Р.М., Клайн Дж.Дж., Ди П.Дж., Барберо Г.Дж. Капсулы с энтеросолюбильным покрытием и рН-зависимым маслом мяты перечной для лечения синдрома раздраженного кишечника у детей. J Педиатр. 2001; 138:125–128. [PubMed] [Google Scholar]
47. Bausserman M, Michael S. Использование Lactobacillus GG при синдроме раздраженного кишечника у детей: двойное слепое рандомизированное контрольное исследование. J Педиатр. 2005; 147:197–201. [PubMed] [Google Scholar]
48. O’Mahony L, McCarthy J, Kelly P, et al. Лактобациллы и бифидобактерии при синдроме раздраженного кишечника: реакция на симптомы и связь с профилями цитокинов. Гастроэнтерология. 2005; 128: 541–551. [PubMed] [Академия Google]
2005; 128: 541–551. [PubMed] [Академия Google]
49. Whorwell PJ, Altringer L, Morel J, et al. Эффективность инкапсулированного пробиотика Bifidobacterium infantis 35624 у женщин с синдромом раздраженного кишечника. Am J Гастроэнтерол. 2006; 101:1581–1590. [PubMed] [Google Scholar]
50. Tack J, Broekaert D, Fischler B, Oudenhove LV, Gevers AM, Janssens J. Контролируемое перекрестное исследование селективного ингибитора обратного захвата серотонина циталопрама при синдроме раздраженного кишечника. Кишка. 2006;55:1095–1103. [Бесплатная статья PMC] [PubMed] [Google Scholar]
51. Campo JV, Perel J, Lucas A, et al. Лечение циталопрамом педиатрической рецидивирующей боли в животе и коморбидных интернализирующих расстройств: предварительное исследование. J Am Acad Детская подростковая психиатрия. 2004;43:1234–1242. [PubMed] [Google Scholar]
52. Song GH, Leng PH, Gwee KA, Moochhala SM, Ho KY. Мелатонин улучшает боль в животе у пациентов с синдромом раздраженного кишечника, у которых есть нарушения сна: рандомизированное двойное слепое плацебо-контролируемое исследование. Кишка. 2005; 54:1402–1407. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Кишка. 2005; 54:1402–1407. [Бесплатная статья PMC] [PubMed] [Google Scholar]
53. Морган В., Пикенс Д., Гаутам С., Кесслер Р., Мерц Х. Амитриптилин снижает ректальную боль, связанную с активацией передней поясной коры у пациентов с синдромом раздраженного кишечника. Кишка. 2005; 54: 601–607. [Бесплатная статья PMC] [PubMed] [Google Scholar]
54. Feldman W, McGrath P, Hodgson C, Ritter H, Shipman RT. Использование пищевых волокон при лечении простых, детских, идиопатических, рецидивирующих болей в животе: результаты проспективного двойного слепого рандомизированного контролируемого исследования. Am J Dis Чайлд. 1985;139:1216–1218. [PubMed] [Google Scholar]
55. Читкара Д.К., Рават Д.Дж., Тэлли Н.Дж. Эпидемиология рецидивирующей боли в животе у детей в западных странах: систематический обзор. Am J Гастроэнтерол. 2005; 100: 1868–1875. [PubMed] [Google Scholar]
56. DiLorenzo C, Youssef NN, Sigurdsson L, Scharff L, Griffiths J, Wald A. Висцеральная гипералгезия у детей с функциональной болью в животе. J Педиатр. 2001; 139: 838–843. [PubMed] [Google Scholar]
J Педиатр. 2001; 139: 838–843. [PubMed] [Google Scholar]
57. Уокер Л.С., Уильямс С.Е., Смит К.А., Гарбер Дж., Ван Слайк Д.А., Липани Т.А. Внимание родителей против отвлечения внимания: влияние на жалобы детей с хронической функциональной болью в животе и без нее. Боль. 2006; 122:43–52. [Бесплатная статья PMC] [PubMed] [Google Scholar]
58. Флигер А.М., Менко-Франкенхейс С., Вольфкамп С.К., Тромп Э., Беннинга М.А. Гипнотерапия для детей с функциональной болью в животе или синдромом раздраженного кишечника: рандомизированное контролируемое исследование. Гастроэнтерология. 2007; 133:1430–1436. [PubMed] [Google Scholar]
59. Hyams JS. Синдром раздраженного кишечника, функциональная диспепсия и синдром функциональной абдоминальной боли. Adolesc Med Clin. 2004; 15:1–15. [PubMed] [Google Scholar]
60. Абу-Арафе И., Рассел Г. Синдром циклической рвоты у детей: популяционное исследование. J Pediatr Gastroenterol Nutr. 1995;21:454–458. [PubMed] [Google Scholar]
61. Li BU, Balint JP. Синдром циклической рвоты: эволюция в нашем понимании расстройства головного мозга. Adv Педиатр. 2000;47:117–160. [PubMed] [Google Scholar]
Li BU, Balint JP. Синдром циклической рвоты: эволюция в нашем понимании расстройства головного мозга. Adv Педиатр. 2000;47:117–160. [PubMed] [Google Scholar]
62. Pfau BT, Li BU, Murray RD, Heitlinger LA, McClung HJ, Hayes JR. Отличие циклической рвоты от хронической у детей: количественные критерии и диагностическое значение. Педиатрия. 1996; 97: 364–368. [PubMed] [Google Scholar]
63. Milla PJ, Hyman PE, Benninga MA, Davidson GP, Fleisher DF, Taminiau J. Функциональные желудочно-кишечные расстройства у детей: новорожденные/малыши. В: Дроссман Д.А., Корацциари Э., Дельво М. и др., редакторы. РИМ III: Функциональные желудочно-кишечные расстройства. 3-е изд. Аллен Пресс; Лоуренс, Канзас: 2006. стр. 687–722. [Академия Google]
64. Джерниган С.А., Уэр Л.М. Обратимые количественные изменения ЭЭГ при циклической рвоте: признаки мигренозного эквивалента. Dev Med Child Neurol. 1991; 33:80–85. [PubMed] [Google Scholar]
65. Флейшер Д.Р., Матар М. Синдром циклической рвоты: отчет о 71 случае и обзор литературы. J Pediatr Gastroenterol Nutr. 1993; 17: 361–369. [PubMed] [Google Scholar]
J Pediatr Gastroenterol Nutr. 1993; 17: 361–369. [PubMed] [Google Scholar]
66. Stickler GB. Взаимосвязь синдрома циклической рвоты и мигрени. Клин Педиатр (Фила) 2005; 44: 505–508. [PubMed] [Академия Google]
67. Уизерс Г.Д., Силберн С.Р., Форбс Д.А. Преципитанты и этиология синдрома циклической рвоты. Акта Педиатр. 1998; 87: 272–277. [PubMed] [Google Scholar]
68. Li BU. Циклическая рвота: модель и парадигма синдрома. J Pediatr Gastroenterol Nutr. 1995; 21 (дополнение 1): S6–S10. [PubMed] [Google Scholar]
69. Wang Q, Ito M, Adams K, et al. Изменение последовательности контрольной области митохондриальной ДНК при мигренозной головной боли и синдроме циклической рвоты. Am J Med Genet A. 2004;131:50–58. [PubMed] [Академия Google]
70. Андерсен Дж.М., Сугерман К.С., Локхарт Дж.Р., Вайнберг В.А. Эффективна профилактическая терапия синдрома циклической рвоты у детей с помощью амитриптилина или ципрогептадина. Педиатрия. 1997; 100: 977–981. [PubMed] [Google Scholar]
71.

