причины, распространенные симптомы и лечение
Венерические заболевания могут поражать мочеполовую систему и другие органы человека. Ученые постепенно открывают новые виды бактерий и вирусов, способных вызывать воспалительные процессы в урогенитальном тракте. Если раньше бактериальный уретрит почти всегда ассоциировался с хламидиозом и гонореей, то сегодня врачи также учитывают патогенетическую роль микоплазм. Этот класс одноклеточных микроорганизмов способен вызывать инфекционные заболевания, поражающие органы мочеполовой и дыхательной систем.
Болезни, передающиеся половым путем, часто вызывают опасные осложнения. Такие патологические процессы приводят к бесплодию, нарушению развития плода во время беременности и обширному воспалению тазовых органов. Специалисты уже подробно описали наиболее распространенные урогенитальные инфекции, однако роль некоторых микроорганизмов в формировании таких заболеваний остается малоизученной.
Подробнее о заболевании
Микоплазмоз представляет собой группу инфекционных заболеваний бактериальной природы.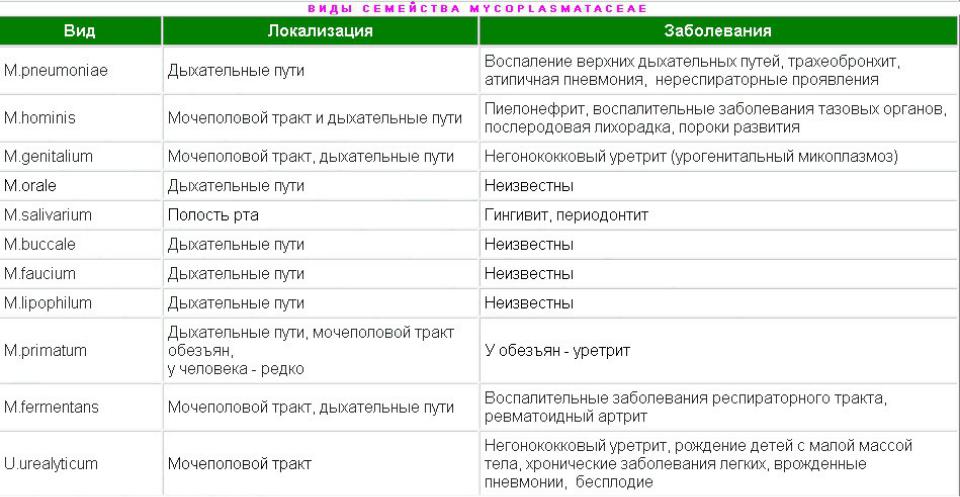
Многие люди являются носителями микоплазмоза, поскольку бактерии этого класса могут присутствовать в разных анатомических областях. Также существуют исключительно патогенные представители бактерий, передающиеся половым путем. Ученые начали изучать патогенетическую роль микоплазмы в развитии заболеваний мочеполового тракта только в последние десятилетия, поэтому многие особенности инфекции еще только предстоит исследовать. Во время обследования пациентов очень важно проводить дифференциальную диагностику для исключения гонореи, хламидиоза и других патологий, симптомы которых практически не отличаются от микоплазмоза.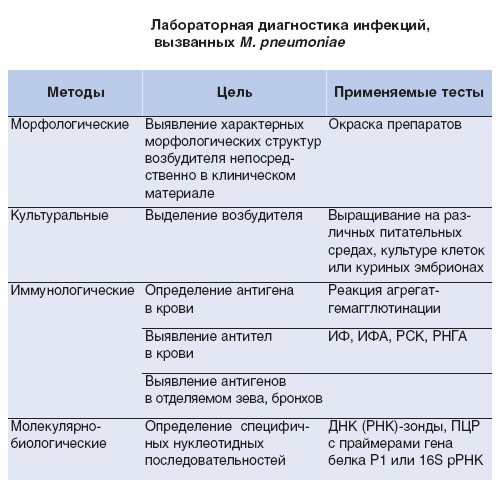
Возбудители инфекции
Представители класса микоплазм являются мельчайшими свободноживущими микроорганизмами, обладающими уникальным строением. Отсутствие клеточной стенки сближает эти инфекционные агенты с вирусами, однако в научной среде микоплазмы все же считаются бактериями. Также к уникальным биологическим свойствам этих микроорганизмов можно отнести способность сохранять жизнедеятельность в бесклеточной среде и отсутствие ядра. Микоплазмы не окрашиваются по Граму и не идентифицируются с помощью светового микроскопа.
Отсутствие жесткой клеточной стенки объясняет многочисленные защитные свойства микоплазм. Эти бактерии невосприимчивы ко многим противомикробным препаратам, включая бета-лактамные антибиотики. Условно патогенные представители микоплазм обитают в слизистых оболочках разных анатомических областей, включая мочеполовой и дыхательный тракты. Активное распространение этих микроорганизмов в подслизистую оболочку и кровоток наблюдается только при иммунодепрессивных состояниях.
Представители микоплазм и ассоциированные с ними заболевания:
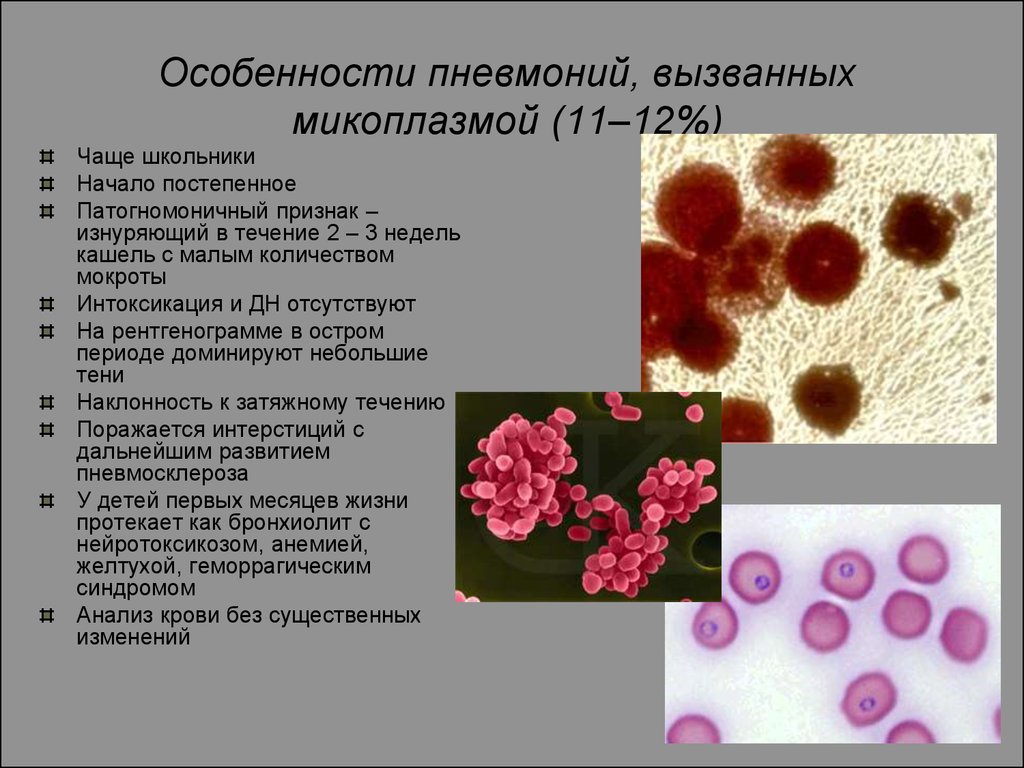
- Mycoplasma pneumoniae – хорошо изученный инфекционный агент, вызывающий атипичную пневмонию;
- Ureaplasma urealyticum и Ureaplasma parvum ответственны за возникновение неспецифического уретрита и других воспалительных процессов в мочеполовой системе;
- Mycoplasma hominis и Mycoplasma genitalium также поражают органы выделительной и репродуктивной систем;
- Mycoplasma incognitos могут провоцировать развитие диссеминированной инфекции.
Также ученым известны отдельные представители этого бактериального класса, способные вызывать воспалительные процессы у ВИЧ-инфицированных людей. Дальнейшее изучение микоплазм поможет врачам улучшить методы лечения этих заболеваний.
Способы заражения
При рассмотрении этиологии микоплазмоза необходимо учитывать, что многие условно патогенные представители этих бактерий могут присутствовать в слизистых оболочках человека без клинических проявлений. Распространенность носительства инфекции варьируется от 8% до 16%. Исключительно патогенные виды микоплазм передаются половым путем, однако возможны и другие варианты заражения.
Распространенность носительства инфекции варьируется от 8% до 16%. Исключительно патогенные виды микоплазм передаются половым путем, однако возможны и другие варианты заражения.
Способы заражения и факторы риска.
- Незащищенный оральный или вагинальный половой контакт. Микоплазмоз, передающийся таким путем, часто сочетается с герпесом, кандидозом и хламидиозом.
- Бытовая передача, обусловленная совместным использованием предметов личной гигиены.
- Внутриутробное поражение плода и перенос инфекции во время родов.
- Нарушение работы иммунной системы, приводящее к активному размножению условно патогенной флоры.
- Наличие других инфекций мочеполовых органов в индивидуальном анамнезе.
- Беспорядочные половые связи.
Из-за бессимптомного течения пациенты могут продолжать заражать других людей, поэтому важно проходить скрининг на мочеполовые инфекции даже при отсутствии жалоб. Отмечается, что носительство и скрытое течение микоплазмоза в большей степени характерно для женщин.
Отмечается, что носительство и скрытое течение микоплазмоза в большей степени характерно для женщин.
Симптомы
Бессимптомное течение заболевания наблюдается примерно у 10% пациентов. У носителей инфекции микоплазмоз также может проявиться при воздействии неблагоприятных факторов, вроде ухудшения работы местного иммунитета. Обычно на ранних стадиях бактерии поражают слизистую оболочку мочеиспускательного канала, однако по мере развития болезни микоплазмы могут ретроградно распространяться в область матки, мочеточников, почек и других органов. Также восходящая инфекция является причиной поражения плода у беременных женщин.
Возможные симптомы:
- боль в нижней части живота;
- выделение прозрачной вязкой жидкости из мочеиспускательного канала и шейки матки;
- повышение температуры тела (лихорадка) при острой форме инфекции;
- вагинальное кровотечение, не связанное с менструацией;
- боли во время мочеиспускания и полового контакта;
- нарушение менструального цикла;
- слабость и усталость;
- снижение либидо.

Из-за частого коинфицирования врачам не всегда удается выявить симптомы микоплазмоза, поэтому основные методы диагностики основаны на лабораторных показателях.
Диагностика
Для прохождения обследования необходимо обратиться к урологу или гинекологу. Врач расспросит пациента о жалобах, соберет анамнестическую информацию и проведет первичный осмотр органов мочеполовой системы. Микоплазмоз не имеет специфических внешних и симптоматических признаков, поэтому для постановки окончательного диагноза специалисту потребуются результаты нескольких лабораторных исследований. Также может быть необходимо визуальное обследование внутренних органов для выявления осложнений болезни.
Достоверные методы диагностики.
- Выделение бактериальной культуры. Такое исследование подходит для обнаружения Mycoplasma hominis и Ureaplasma urealyticum. На основе полученной бактериальной культуры также можно определить восприимчивость микроорганизмов к антибиотикам.

- Мазок с последующим микроскопическим исследованием для исключения других бактериальных инфекций.
- Полимеразная цепная реакция – получение специфических участков ДНК бактерии. Этот метод позволяет с высокой точностью идентифицировать возбудителя болезни.
- Серологические исследования, направленные на обнаружение специфических иммуноглобулинов в крови пациента.
- Ультразвуковое обследование почек и мочевого пузыря.
На основании полученных данных врачу предстоит сделать вывод о том, какой инфекционный агент вызывает клинические проявления заболевания. При хронической форме патологии важно провести тест на чувствительность к антибиотикам перед началом лечения.
Лечение
Методы терапии зависят от конкретного возбудителя болезни, наличия вторичной инфекции и клинических проявлений микоплазмоза. Условно патогенные представители микоплазм, включая Mycoplasma hominis и Ureaplasma urealyticum, могут быть компонентами естественной микрофлоры урогенитального тракта, поэтому вопрос обязательного устранения этих микроорганизмов при отсутствии жалоб со стороны пациента остается спорным. Напротив, обнаружение Mycoplasma genitalium в лабораторных анализах без сомнения указывает на необходимость медикаментозной терапии.
Напротив, обнаружение Mycoplasma genitalium в лабораторных анализах без сомнения указывает на необходимость медикаментозной терапии.
Основные методы лечения:
- доксициклин или азитромицин – рекомендованные антибиотики при микоплазмозе;
- антибиотики тетрациклинового ряда, макролиды, фторхинолоны в качестве альтернативной противомикробной терапии;
- топические антимикробные средства и антисептики;
- противогрибковые препараты для исключения оппортунистической инфекции;
- физиотерапия для устранения осложнений.
Медикаменты могут быть назначены только врачом. Важно соблюдать дозировку и частоту приема антибиотиков для предотвращения перехода болезни в хроническую форму. При беременности важно подобрать безопасные лекарственные средства, не влияющие на состояние плода. В среднем медикаментозная терапия микоплазмоза продолжается в течение 2-3 недель, после чего врач оценивает лабораторные показатели и принимает решение о прекращении лечения.
Прогноз и осложнения
Своевременное применение антибиотиков позволяет устранить симптомы микоплазмоза у большинства пациентов. При скрытой форме патологии многие женщины и мужчины слишком поздно обращаются к врачу, в результате чего возникают различные негативные последствия. Микоплазмоз не вызывает опасные для жизни пациента осложнения, однако необходимо учитывать риск развития вторичной инфекции.
Возможные осложнения.
- Мужское и женское бесплодие. Такие негативные последствия инфекции развиваются при поражении репродуктивных органов.
- Различные осложнения при беременности, включая выкидыш. Микоплазмы переносятся в ткани плода с кровотоком и нарушают развитие нового организма.
- Воспаление органов малого таза.
- Воспаление мозговых оболочек и сердца.
- Микоплазменная пневмония, характеризующаяся тяжелым течением.
Наибольшему риску возникновения осложнений подвергаются люди с ослабленным иммунитетом. В первую очередь это ВИЧ-инфицированные пациенты. Также следует учитывать патологическое влияние других патогенных микроорганизмов, развивающихся на фоне микоплазмоза.
В первую очередь это ВИЧ-инфицированные пациенты. Также следует учитывать патологическое влияние других патогенных микроорганизмов, развивающихся на фоне микоплазмоза.
Профилактика
Инфекционные заболевания, вызываемые микоплазмой, не так хорошо поддаются профилактике, как другие венерические инфекции. В первую очередь это связано с условно патогенными видами бактерий, присутствующими в естественной микрофлоре урогенитального тракта. Эти микроорганизмы могут начать размножаться при воздействии на организм человека любых неблагоприятных факторов. Тем не менее, существуют методы предотвращения передачи Mycoplasma genitalium от одного человека к другому.
Рекомендуемые методы профилактики:
- использование латексного презерватива во время интимных контактов;
- во избежание нарушения естественной урогенитальной микрофлоры рекомендуется избегать частого семяизвержения в область влагалища;
- тщательная гигиена наружных половых органов.

Таким образом, микоплазмоз отлично поддается лечению. Из-за риска бессимптомного течения инфекции сексуально активным мужчинам и женщинам рекомендуется регулярно проходить скрининговые обследования на венерические инфекции. Также скрининг необходим при планировании беременности.
УРОГЕНИТАЛЬНЫЙ МИКОПЛАЗМОЗ | Прилепская В.Н., Абуд И.Ю.
В статье представлены данные об эпидемиологии и этиологии урогенитального микоплазмоза.
Даны рекомендации по лечению и профилактике этой инфекции.
The paper provides data on the epidemiology and etiology of urogenital Mycoplasma infection, gives recommendations on the treatment and prevention of the infection.
В. Н. Прилепская — проф., д.м.н., зав. поликлиническим отделом
И. Ю. Абуд — врач отделения, к. м. н. Научный центр акушерства, гинекологии
и перинатологии (директор — академик РАМН проф. В.И. Кулаков), РАМН, Москва
Prof. V.N. Prilepskaya, Dr. Sci., Head of Outpatient Department
Sci., Head of Outpatient Department
I.Yu. Abud, Physician, Candidate of Medical Sciences, Research Center of Obstetrics, Gynecology and Perinatology (Director Prof. V.I.Kulakov, Academician of the Russian Academy of Medical Sciences), Russian Academy of Medical Sciences
Этиологическая структура урогенитальных инфекций постоянно меняется.
В последнее время резко возросла частота хламидийной, вирусной, микоплазменной и смешанной инфекции, борьба с которыми представляет значительные трудности в связи с развивающейся устойчивостью к антибиотикам и особенностями ответных реакций организма.
Заболевания человека, вызываемые микоплазмами, объединяют в группу микоплазмозов. Возбудители этой группы инфекций – микоплазмы – являются самыми мелкими, свободно живущими прокариотами. Согласно современной классификации, они относятся к семейству Мycoplasmataceae (N. Romano, et al, 1984). Это семейство разделяют на 2 рода – род Мycoplasma, включающий около 100 видов, и род Ureaplasma, в котором насчитывается только 3 вида. Широкий спектр заболеваний, вызываемых этими микроорганизмами, заставляет ученых в последнее время пристально изучать микоплазмы.
Широкий спектр заболеваний, вызываемых этими микроорганизмами, заставляет ученых в последнее время пристально изучать микоплазмы.
Из числа микоплазм, выделенных от человека, 5 видов – M. pneumonie, M. hominis, M. genitalium, M. incognitis, U. urealiticum патогенны для человека.
M. pneumonie являются возбудителями респираторного микоплазмоза, M. incognitis – генерализованного малоисследованного инфекционного процесса, М. fermentans и М. penetrans, по данным исследований последних лет, играют определенную роль в развитии СПИДа, а три другие — микоплазмоза урогенитального тракта.
Широкое распространение урогенитальных микоплазм и их частое выявление у практически здоровых людей затрудняет решение вопроса о роли этих микроорганизмов в патогенезе заболеваний урогенитального тракта. С точки зрения одних исследователей, они относятся к абсолютным патогенам, другие исследователи считают микоплазмы условно-патогенными микроорганизмами.
По мнению ряда авторов (И. И. Мавров, 1991; В.В. Делекторский, 1991), трудность диагностики микоплазменных инфекций, распространенность заболевания, половой путь передачи и неадекватность проводимой терапии в скором времени приведут к преобладанию этих инфекций над классическими венерическими заболеваниями.
И. Мавров, 1991; В.В. Делекторский, 1991), трудность диагностики микоплазменных инфекций, распространенность заболевания, половой путь передачи и неадекватность проводимой терапии в скором времени приведут к преобладанию этих инфекций над классическими венерическими заболеваниями.
Эпидемиология
Урогенитальный микоплазмоз довольно широко распространен среди разных групп населения. С наибольшей частотой он обнаруживается у лиц с повышенной половой активностью, проституток, гомосексуалистов, при некоторых заболеваниях, передающихся половым путем – гонорее, трихомониазе, и, что особенно важно, во время беременности.
Распространенность инфекции М. hominis среди населения, по данным разных авторов, варьирует от 10 до 50%.
По данным американских авторов, уреаплазмы были обнаружены у 80% женщин с симптомами генитальной инфекции и у 51% женщин с нарушениями репродуктивной функции. Согласно данным A. Naessen (1993), уреаплазмы гораздо чаще обнаруживаются у больных с такими инфекциями, как герпес и кандидамикоз. Причем у женщин они выявляются чаще, чем у мужчин, и в более высоких титрах.
Причем у женщин они выявляются чаще, чем у мужчин, и в более высоких титрах.
Факт передачи микоплазменной инфекции половым путем не вызывает сомнения. Кроме того, существует вертикальный путь передачи, приводящий к внутриутробному инфицированию плода. Об этом свидетельствуют данные о выделении уреаплазм из амниотической жидкости, плаценты и крови плода при целости плодных оболочек, а также о выделении уреаплазм у детей, матерям которых родовспоможение осуществлялось посредством кесарева сечения.
Обследование 2000 беременных в госпитале Бостона (США) выявило, что 40 – 50% беременных женщин были колонизированы М. hominis, 80% – Ureaplasma urealiticum, и 30% – обоими видами. Обследование групп недоношенных и доношенных новорожденных показало, что в 53% проб сыворотки недоношенных и 42% проб сыворотки доношенных новорожденных имеются антитела к микоплазме. Эти данные свидетельствуют о возможности трансплацентарной передачи антител, а также о том, что около 50% женщин к периоду беременности или во время беременности инфицированы микоплазмами.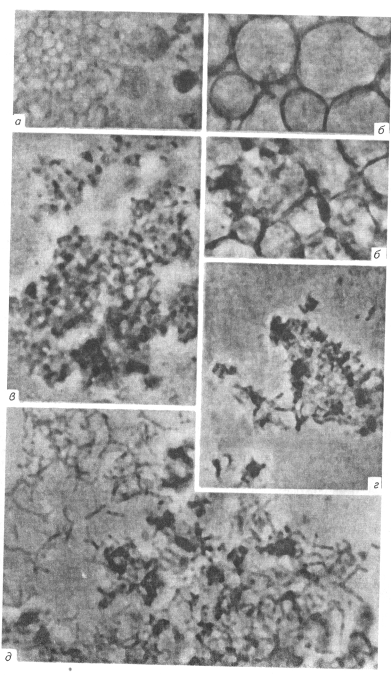
Известно, что в 40% случаев негонококковые уретриты вызываются Chlamidia trachomatis. Другим важным патологическим агентом является, очевидно, М. hominis, которую обнаруживают в 35 – 49% случаев. Многочисленные исследования показали, что при неспецифических кольпитах и цервицитах М. hominis высевается в 2 – 2,5 раза чаще, чем у здоровых женщин. Титры антител к М. hominis в крови у женщин с воспалительными заболеваниями половых путей в 2 – 3,5 раза выше, чем у здоровых женщин. Анализ данных, полученных разными авторами, свидетельствует о том, что этот микроорганизм выделяется приблизительно у 50% пациенток с воспалительными заболеваниями органов малого таза и приблизительно у 25% из них наблюдается 4-кратный подъем титров антител, т.е. в 25% случаев микоплазма является причиной инфекции.
Одной из актуальных проблем медицинской микоплазмологии является выяснение связи урогенитальных микоплазм с репродуктивной функцией. Сведения об этом крайне противоречивы, однако при экспериментальном моделировании бесплодия, связанного с инфицированием М. hominis, интратестикулярное введение микоплазм приводило к токсическим поражениям ткани вплоть до некроза семенных канальцев. Уреаплазмы были выделены из секрета простаты и мочи у 30 – 44% больных простатитом. Показано, что присутствие в секрете предстательной железы уреаплазм в количестве 10 000 – 100 000 колониеобразующих единиц (КОЕ) на 1 мл указывает на их этиологическую роль в развитии простатита.
hominis, интратестикулярное введение микоплазм приводило к токсическим поражениям ткани вплоть до некроза семенных канальцев. Уреаплазмы были выделены из секрета простаты и мочи у 30 – 44% больных простатитом. Показано, что присутствие в секрете предстательной железы уреаплазм в количестве 10 000 – 100 000 колониеобразующих единиц (КОЕ) на 1 мл указывает на их этиологическую роль в развитии простатита.
Причиной бесплодия мужчин могут быть не только воспалительные процессы, но и нарушения процесса сперматогенеза. Уреаплазменная инфекция приводит к нарушению подвижности сперматозоидов, появлению незрелых форм и морфологическим изменениям клеток — их спирализации и возникновению так называемых пушистых хвостиков, образующихся в результате адсорбции множества уреаплазм на хвостовой части сперматозоида. Уреаплазмы также могут непосредственно ингибировать процесс пенетрации сперматозоидов в яйцеклетку.
Бесплодие женщин также может явиться следствием воспалительных процессов урогенитального тракта, вызванных микоплазмами. Заражение эндометрия микоплазмами приводит к инфицированию плодного яйца и прерыванию беременности на ранних сроках. Выявлено, что одной из причин прерывания беременности может также быть индукция М. hominis синтеза простагландинов и их предшественников. Кроме того, работы ряда авторов показали, что штаммы уреаплазм, выделенные от женщин со спонтанными абортами, вызывали хромосомные аберрации в культурах лимфоцитов и в половых клетках.
Характеристика микоплазм
Микоплазмы – группа разнообразных и характерных по морфологии микроорганизмов (150 – 200 нм), способных к репликации на бесклеточных средах.
Отличительными признаками микоплазм и уреаплазм являются отсутствие клеточной стенки и способность паразитировать (персистировать) на мембране клеток хозяина.
Структурная организация микоплазм достаточно проста. Все они представлены клетками, ограниченными только трехслойной цитоплазматической мембраной. В цитоплазме клеток имеются нуклеотид, диффузно распределенный в виде нитей ДНК, рибосомы и иногда внутрицитоплазматические мембранные структуры. Клетки могут быть полиморфны по форме: глобулы, нитевидные, грушевидные и т.д.
Диаметр сферических клеток варьирует от 0,3 до 0,8 мкм. Встречаются и более мелкие структуры, приближающиеся по размерам к вирусам.
Микоплазмы грамотрицательны, обладают крайне низкой чувствительностью к большинству красителей. Хотя по размеру микоплазмы очень близки к вирусам, они, как и бактерии, содержат обе нуклеиновые кислоты – РНК и ДНК, способны размножаться в условиях искусственных питательных сред.
Размножение микоплазм происходит внутриклеточно и очень интенсивно путем деления материнских клеток, а также путем отпочковывания дочерних клеток от поверхности мембраны материнской клетки. Цикл развития занимает около 6 сут.
Хотелось бы остановиться на отдельных особенностях микоплазм, которые важны для понимания патогенеза их повреждающего действия на макроорганизм. Доказано, что все микоплазмы вызывают очень большие изменения в метаболизме клеток организма хозяина: нарушают обмен аминокислот, синтез белков, нуклеиновых кислот, привносят новую генетическую информацию. Они увеличивают количество свободной арахидоновой кислоты, приводя к активации синтеза простагландинов, что, в свою очередь, может быть причиной спонтанных абортов, преждевременных родов, мертворождений, патологии беременности и родов.
Одним из важнейших звеньев в цепи защиты макроорганизма от инфекционных агентов являются фагоциты. Казалось бы, ввиду отсутствия клеточной стенки микоплазмы должны легко и просто перевариваться фагоцитами. Однако на самом деле биологические свойства микоплазм препятствуют либо фагоцитозу, либо перевариванию их в фагоцитах. В тех случаях, когда микоплазмы не перевариваются фагоцитами, последние становятся разносчиками инфекции, содействуя генерализации инфекции. Микоплазмы оказывают также цитотоксическое действие на лимфоциты, способны подавлять пролиферацию лимфоцитов и активацию естественных Т-киллеров.
Еще в 1965 г. было опубликовано сообщение о способности микоплазм вызывать в клетках хромосомные изменения, затрагивающие и хромосомный аппарат диплоидных клеток эмбриона человека. Интересно отметить, что изменения в клетках, вызванные М. hominis, были сходны с таковыми при болезни Дауна. Появление хромосомных аберраций отмечено в лейкоцитах человека при заражении их U. urealiticum, выделенной от женщин с привычным невынашиванием. Последнее обстоятельство представляется особенно важным, поскольку известно, что уреаплазмы адсорбируются на сперматозоидах человека и часто обнаруживаются у женщин при спонтанных абортах, при этом частота хромосомных аномалий, выявляемых у плода, составляет около 20%.
Доминирующим фактором, определяющим патогенность микоплазм, является, по-видимому, их способность тесно связываться с мембраной клетки, вступать с ней в межмембранное взаимодействие, при котором возможен обмен отдельными мембранными компонентами. В результате этого нарушается процесс распознавания антигенов и начинается выработка антител против собственных тканей и клеток, т.е. происходит развитие аутоиммунного процесса. Аутоиммунные антитела, характерные для аутоиммунных процессов, часто обнаруживаются при микоплазменных инфекциях, в частности, при микоплазменных пневмониях. Такие же антитела выявляются при идиопатической тромбоцитопенической пурпуре, гемолитической анемии, волчаночном нефрите, ревматоидном артрите и т.д. У больных микоплазменной пневмонией иногда отмечается ложноположительная реакция Вассермана.
Контакт микоплазм с мембранами клеток мерцательного эпителия верхних дыхательных путей или эпителия урогенитального тракта настолько прочен, что организм не в состоянии вывести микроорганизмы с током мочи или с помощью движения слизи. Часто микоплазмы расположены в инвагинатах клеточной мембраны или защищены микроворсинками и недоступны действию антител. Сходство микоплазменных мембран с мембранами клеток хозяина обусловливает их слабую иммуногенность и длительную персистенцию в организме. Наличие же общих антигенных структур у микоплазм и клеток организма является причиной развития аутоиммунных процессов, приводящих к тяжелым осложнениям, требующим специфической терапии.
Воспалительные заболевания органов малого таза
У женщин воспалительный процесс в гениталиях при микоплазменной инфекции выражен слабо и нередко почти не вызывает субъективных ощущений. Однако необходимо отметить, что как моноинфекция микоплазмоз встречается лишь в 12 – 18% случаев, а в ассоциации с другими патогенными микробами – в 87 – 70%, с хламидиями – в 25 – 30% случаев.
Различают свежий уреаплазмоз (острый, подострый, вялотекущий) и хронический, для которого характерны малосимптомное течение и давность заболевания свыше 2 мес. Кроме того, учитывают наличие воспалительного процесса в различных отделах мочеполовых органов – уретрита, простатита, кольпита, эндоцервицита, эндометрита, сальпингита и т.п. Отмечено, что М. hominis выделяется при кольпитах и цервицитах неясной этиологии в 2-4 раза чаще, чем у клинически здоровых женщин.
Во многих случаях уреаплазмы вызывают латентную инфекцию, которая под влиянием различных стрессовых факторов может перейти в хроническую рецидивирующую или острую форму.
Инкубационный период длится 3 – 5 нед. Женщины чаще всего являются носителями, а мужчины заражаются половым путем. Многие исследователи предлагают отнести заболевание к венерическим, однако до настоящего времени этот вопрос не решен.
Факторами, провоцирующими развитие инфекционного процесса, могут явиться присоединившаяся инфекция различной природы; изменение гормонального фона в связи с фазой менструального цикла; беременность, роды; изменение иммунного статуса организма. Для развития инфекционного процесса большое значение имеет не столько сам факт наличия или отсутствия уреаплазмы, сколько широта и массивность ее диссеминации. Кроме того, нам до сих пор мало известно о дифференциальной патогенности различных серотипов, их сочетанном воздействии.
Проникновение уреаплазм в более глубокие отделы мочевыводящей системы может привести к развитию уретрального синдрома. В 20% случаев уреаплазмы были выделены из мочевых камней при мочекаменной болезни. Описаны случаи острого геморрагического цистита, связанного с микоплазменной инфекцией, с вовлечением верхних и нижних отделов мочеполового тракта, имеются также сообщения о выделении микоплазм у больных с острой абактериальной пиурией.
Этиологическая роль М. hominis в развитии негонококкового уретрита (НГУ) дискутируется. По определению Международного симпозиума, проводившегося в Канаде, к НГУ относят заболевания неясной этиологии с инкубационным периодом от 10 дней до 4 нед, резистентные к антибиотикотерапии, имеющие тенденцию переходить в латентную форму, дающую частые рецидивы. В настоящее время накапливается все больше данных о возможной этиологической роли микоплазм в этом патологическом процессе. Частота обнаружения микоплазм у больных НГУ колеблется от 7,4 до 70%, при этом в контроле (у здоровых) она составляет от 0 до 18%. У некоторых больных этот процесс захватывает и другие отделы урогенитального тракта (простатит, везикулит, эпидидимит).
| В ряде случаев уретрит может сочетаться с поражением суставов, конъюнктивитом, сопровождаться лихорадкой. Это своеобразное заболевание известно под названием «синдром Рейтера». |
Наибольшую опасность микоплазменная и уреаплазменная инфекция представляет для беременных, у которых она встречается с наибольшей частотой и приводит не только к патологическим изменениям урогенитального тракта, но и к поражению плодного яйца на разных стадиях его развития. При этом до настоящего времени точно неизвестно, что определяет патогенность инфекции: ее массивность или какие-то другие механизмы. Однако исследователи из Казанского медицинского университета показали, что даже персистирующая микоплазменная инфекция вызывает разнообразные выраженные изменения системы гемостаза (высокий уровень фактора Виллебрандта, накопление продуктов деградации фибрина, выраженная агрегация тромбоцитов и активация фибринолитической системы), свидетельствующие об усилении внутрисосудистого свертывания. Изменения гемостаза являются ведущими в возникновении плацентарной недостаточности, развивающейся с ранних сроков беременности со всеми вытекающими отсюда последствиями.
Во время беременности высеваемость микоплазм увеличивается в 1,5 – 2 раза; у женщин, страдающих привычным невынашиванием беременности, частота выявления микоплазм даже вне беременности составляет 24 – 30%, а при беременности она еще выше.
Социальную значимость этой инфекции подтверждают данные о том, что инфицированность М. hominis приводит к прерыванию беременности в 70 – 80% случаев. Практически во всех случаях беременность у женщин, инфицированных микоплазмами, протекает с осложнениями, основными из которых являются угроза прерывания, поздний токсикоз, многоводие, преждевременная отслойка плаценты и ее аномальное прикрепление. Исход беременности характеризуется частым недонашиванием — в 1,5 раза чаще, чем в контрольной группе. Часто наблюдается обсемененность околоплодных вод при восходящем пути инфицирования. Так, по данным O. Gauthier (1994), при амниоцентезе частота выделения М. hominis составила 35% у беременных, страдающих хориоамнионитом, против 8% у клинически здоровых беременных.
Специальное изучение плацент, инфицированных микоплазмами, было произведено А.В. Цинзерлингом (1984). При исследовании 300 произвольно взятых плацент микоплазменная инфекция была выявлена в 65 из них. Не вдаваясь в морфологические особенности строения плацент, хотелось бы отметить лишь такие закономерности, с которыми в практической работе приходится сталкиваться достаточно часто. Так, в хорионе отмечали значительное увеличение размеров ворсин, уменьшение межворсинчатых пространств. На поверхности ворсин наблюдали отложение фибрина, в котором ворсины оказывались замурованными. Макроскопически это имело вид белых инфарктов. Отмечены также фиброз стромы, редукция либо полное отсутствие сосудов, что свидетельствовало о хронической плацентарной недостаточности и часто приводило к антенатальной гибели плода. В стенках сосудов наблюдались кровоизлияния, которые приводили к образованию гематом. Эти участки имели вид красных инфарктов.
При этом бактериальные поражения плаценты коренным образом отличались от микоплазменных. Для бактериальных характерны гнойное воспаление в оболочках, субхориальном интервиллезном пространстве и стенках крупных сосудов, а также гнойные тромбоваскулиты с образованием гематогенных абсцессов. Для микоплазменных инфекций характерны пролиферативные, дистрофические и некротические изменения во всех слоях органа.
Внутриутробные микоплазмозы развиваются весьма часто: по данным зарубежных исследователей – у 5,5 – 23% детей, данные российских исследователей еще выше. Недоношенные дети инфицированы микоплазмами в 3 раза чаще, чем доношенные. При внутриутробном микоплазмозе развивается генерализованный патологический процесс — поражаются органы дыхания и зрения плода, печень, почки, ЦНС, кожные покровы. Внутриутробная микоплазменная пневмония, вызванная микоплазмой, протекает, как правило, в виде интерстициальной пневмонии, сопровождающейся выраженными циркуляторными расстройствами, кровоизлияниями в альвеолы, образованием тромбов и гиалиновых мембран.
Обращает на себя внимание тот факт, что, по данным разных авторов (А.С. Анкирская, 1985; А.В. Цинзерлинг, 1980; Г.А. Вуду, 1986) , частота врожденных пороков в группе мертворожденных детей и умерших новорожденных, инфицированных микоплазмами, составляла около 50%, что в 3 раза выше, чем в контрольной группе неинфицированных детей. Чаще это были пороки развития ЦНС.
Прослеживается определенная связь между инфицированием беременных женщин и рожениц и развитием у них септических осложнений после абортов и родов. Клиническое течение послеродового микоплазменного сепсиса характеризуется внезапным началом без предшествующего субфебриллитета и относительно благополучным состоянием пациентов. Обычно септическое состояние исчезает без специального лечения (транзиторная лихорадка).
Диагностика
Широкое распространение урогенитальных микоплазмозов среди населения, частое бессимптомное течение являются основанием для организации службы эпидемиологического надзора, особенно за лицами, подвергающимися повышенному риску заболевания, к которым можно отнести проституток, гомосексуалистов и др. Крайне необходимо обследовать всех женщин детородного возраста, страдающих хроническими воспалительными заболеваниями урогенитального тракта неясной этиологии. Следует также целенаправленно обследовать беременных с отягощенным акушерским анамнезом и неблагоприятным течением данной беременности.
К группе повышенного риска по заболеванию микоплазмозом относятся также больные пиелонефритами, мочекаменной болезнью. Обязательному обследованию подлежат больные простатитами, уретритами, бесплодием.
Для идентификации урогенитальных микоплазмозов используются различные методы диагностики: микробиологический, серологический, метод прямой и непрямой иммунофлюоресценции, иммуноферментный анализ, метод генетических зондов, метод полимеразной цепной реакции (ПЦР).
Для микробиологического анализа берут пробы со слизистой уретры, сводов влагалища, из канала шейки матки, периуретральной области. Пробы мочи для выделения микоплазм предпочтительно брать из утренней первой порции. Можно брать для посева секрет предстательной железы. Микробиологическому исследованию подлежат ткани абортированных и мертворожденых плодов, воды, полученные при амниоцентезе, можно исследовать также сперму.
Серологические реакции целесообразно использовать при массовых обследованиях групп населения. Однако серологическая диагностика микоплазмозов весьма затруднительна в связи с большим числом серотипов возбудителя, особенностями иммунитета, о которыхмы уже упоминали.
Весьма эффективным является применение методов люминесцентной и иммунолюминесцентной микроскопии. Однако наибольшее распространение в настоящее время получил метод ПЦР. При данном методе исследуются соскобы из уретры, стенок влагалища, цервикального канала.
При взятии материала из цервикального канала важным моментом является удаление слизистой пробки. От этой процедуры может зависеть и результат исследования. Слизистую пробку удаляют ватным тампоном и лишь потом берут материал. Лучше для взятия материала использовать щеточку фирмы «Роверс» (Голландия), позволяющую получить для исследования достаточное количество клеток из цервикального канала.
Лечение
Учитывая, что микоплазменная инфекция в настоящее время занимает одно из ведущих мест среди инфекций, передаваемых половым путем, большое количество осложнений, к которым приводят нелеченные состояния, все большее число исследователей приходит к выводу о том, что микоплазмоз – инфекционное заболевание, которое требует лечения.
Подбор лекарственных препаратов при микоплазмозах определяется особенностями биологии возбудителя и состоянием иммунитета макроорганизма.
Лечение генитального микоплазмоза должно быть комплексным и включать как средства, воздействующие на возбудитель, так и средства, стимулирующие неспецифическую сопротивляемость организма.
С нашей точки зрения, терапии подлежат все пациенты, у которых выделены микоплазмы из половых органов (независимо от наличия признаков воспаления), а также их половые партнеры.
С учетом клинической формы, тяжести заболевания, наличия осложнений, сопутствующих заболеваний набор препаратов, длительность и количество курсов лечения должны быть строго индивидуальны.
Разговор о фармакотерапии микоплазмозов хотелось бы начать с перечисления препаратов, к которым микоплазмы абсолютно нечувствительны: это бензилпенициллин, ампициллин, цефалоспорины, сульфаниламиды.
Кроме того, М. hominis устойчива к таким ранее известным макролидам, как эритромицин, олеандомицин, спирамицин.
U.urealiticum устойчива к линкозаминам (линкомицину). Около 10% штаммов М. hominis и U. urealiticum устойчивы к тетрациклинам и эритромицину.
Кроме того, приходится учитывать то, что микоплазменная инфекция протекает на фоне измененных, подавленных защитных сил организма. Препаратами выбора при лечении микоплазмоза являются антибиотики, активные в отношении микоплазм. В клинической практике используются приводимые ниже схемы лечения.
Группа тетрациклинов.
Тетрациклин при свежем неосложненном микоплазмозе назначают по 500 мг 4 раза в день после еды в течение 12 – 14 дней, при остальных формах длительность лечения составляет от 14 до 21 дня.
Доксициклин при свежем неосложненном микоплазмозе принимают по 100 мг после еды 2 раза в сутки в течение10 дней, при остальных формах – 14 – 21 день.
Миноциклин. Первая доза препарата составляет 0,2 г, затем принимают по 0,1 г 2 раза в сутки в течение такого же периода времени.
Метациклин. Первая доза препарата составляет 600 мг, затем препарат принимают по 300 мг 3 раза в сутки в течение 9 дней или по 300 мг 4 раза в сутки.
Препараты данной группы противопоказаны при беременности.
Группа макролидов и азалидов.
Эритромицин назначают по 500 мг 4 раза в день в течение 14 дней.
Беременным эритромицин назначают во II триместре по 0,25 г 4 раза в день в течение 14 дней или по 0,5 г 2 раза в день в течение 10 дней.
Эрициклин представляет собой комбинированный препарат, состоящий из эритромицина и окситетрациклина дигидрата в соотношении 1:1. Одна капсула содержит по 0,125 мг каждого компонента. Назначают по 500 мг (2 капсулы) 4 раза в день после еды в течение 14 дней. Рокситромицин назначают по 0,15 г за 15 мин до еды 2 раза в день в течение 10 дней.
Джозамицин назначают по 500 мг 2 раза в сутки в течение 14 дней. В настоящее время проводятся исследования по применению препарата при беременности.
Кларитромицин назначают по 0,25 мг 2 раза в сутки в течение 10 – 14 дней.
Следует помнить, что М. hominis может быть устойчива к макролидам.
Группа фторхинолонов
Клинический опыт применения фторхинолонов (ФХ) показывает, что эти препараты высокоэффективны у большой категории больных. Одно из важнейших преимуществ ФХ – высокая терапевтическая эффективность при пероральном применении. При этом после перорального применения в моче, в тканях почек и половых органах создаются концентрации препаратов, значительно превышающие минимальную подавляющую концентрацию в отношении практически всех возбудителей инфекций мочеполовой сферы.
Изучение эффективности препаратов этой группы в отношении микоплазмы показало, что наиболее эффективным является офлоксацин. Его назначают по 200 – 400 мг 3 раза в сутки в течение 10 – 14 дней.
Клиническая эффективность составляет от 80 до 100%.
Несколько менее эффективен при лечении микоплазмозов ципрофлоксацин, назначаемый по 500 мг 2 раза в сутки в течение 12 – 14 дней.
Имеются данные о высокой эффективности спарфлоксацина, однако этот препарат в России пока не зарегистрирован.
При уреаплазмозе у женщин по-прежнему эффективным является гентамицин. Препарат вводят парентерально по 40 мг каждые 8 ч в течение 5 – 7 дней.
Учитывая, что микоплазменная инфекция как моноинфекция встречается чрезвычайно редко, а в основном присутствует в сочетаниях с хламидиозом, трихомониазом, гарднереллезом и другими инфекциями, в схему лечения микоплазмозов необходимо добавлять препараты группы метронидазола и противомикотические препараты, тем более что микоплазмы проявляют некоторую чувствительность и в отношении этих препаратов.
Известно, что при хронизации инфекционного процесса значительно изменяется состояние иммунной системы. При этом показано, что при микоплазменной инфекции иммунная система функционирует неадекватно и над защитными реакциями преобладают иммунопатологические. Кроме этого, в крови появляются транзиторные белки, блокирующие функцию интерфероновой системы. Поэтому необходимо в схему лечения добавлять препараты, воздействующие на неспецифическую активность организма. К таким препаратам относятся адаптогены, протеолитические ферменты.
Группа адаптогенов
При отсутствии противопоказаний (гипертоническая болезнь, нарушения сердечно-сосудистой системы, гиперкинезы) применяют: сапарал по 0,05 г (1 таблетка) 2 – 3 раза в день после еды; экстракт элеутерококка по 20 – 30 капель 2 – 3 раза в день за 30 мин до еды; настойку аралии по 30 – 40 капель 2 – 3 раза в день за 30 мин до еды; пантокрин по 30 – 40 капель или 1 – 2 таблетки 2 – 3 раза в день за 30 мин до еды; экстракт левзеи по 30 – 40 капель 2 – 3 раза в день за 30 мин до еды; настойку лимонника по 20 – 30 капель 2 – 3 раза в день; настойку женьшеня по 20 капель 2 – 3 раза в день за 30 мин до еды.
Группа протеолитических ферментов
Протеолитические ферменты, рассасывая участки воспаления и спаек, высвобождают возбудителя и делают его доступным для медикаментов, кроме того, эффект протеолитических ферментов, возможно, связан с разрушением блокирующих интерфероновую систему белков и восстановлением в какой-то степени интерферонобразующей способности клеток организма.
Одновременно с антибиотиками назначается a-химотрипсин (по 5 мл внутримышечно через день в течение 20 дней) или вобензим (перорально в среднем по 5 капсул 3 раза в день до еды).
С целью восстановления микробиоценоза влагалища и коррекции местного иммунитета после лечения антибиотиками рекомендуются эубиотики – бифидумбактерин или ацилакт в свечах для ректального и вагинального применения.
Критерии излеченности
У женщин проводят контрольное исследование через 10 дней после окончания лечения. В дальнейшем проводят троекратное исследование в течение трех менструальных циклов, лучше перед менструацией или через 1 – 2 дня после ее окончания.
Больные считаются излеченными, если после окончания лечения не удается выявить возбудителя в течение 1 мес у мужчин и в течение трех менструальных циклов у женщин.
Профилактика
Профилактика урогенитальных микоплазмозов до настоящего времени остается неразработанной. Вероятно, меры профилактики должны быть такими же, как и при других заболеваниях, передающихся половым путем.
Таким образом, носительство микоплазм у практически здоровых людей не отрицает их этиологическую роль, так как подобное носительство наблюдается при многих инфекциях. Как и при других бессимптомно протекающих инфекциях, при микоплазмозах микроорганизмы могут активизироваться под влиянием различных экзо- и эндогенных факторов. Поэтому так называемое микоплазмоносительство должно строго контролироваться клиницистами и учитываться при выявлении некоторых аутоиммунных состояний.
Целенаправленное обследование всех женщин детородного возраста, страдающих хроническими воспалительными заболеваниями урогенитального тракта неясной этиологии, а также беременных с отягощенным акушерским анамнезом и неблагополучным течением данной беременности с целью выявления и лечения урогенитального микоплазмоза, с нашей точки зрения, приведет к повышению эффективности всего комплекса лечения и улучшению перинатальных показателей.
В заключение хотелось бы еще раз подчеркнуть, что микоплазменные инфекции, особенно их смешанные варианты, широко распространены в природе. В свете новых данных совершенно иную оценку получают такие свойства микоплазм, как способность влиять на кроветворение, вызывая лейкопении, индуцировать иммуносупрессию и аутоиммунные реакции организма, вызывать необратимые хромосомные аберрации и давать тератогенный эффект при воздействии на половые клетки. Весьма вероятно, что носители микоплазм представляют собой группу повышенного риска по развитию у них неопластического процесса, однако эти вопросы требуют дальнейшего изучения.
Литература:
1. Мавров И.И. Нарушение репродуктивной функции у больных урогенитальным хламидиозом и уреаплазмозом. Вестник дерматол. 1992. -№ 11. – с. 72–75.
2. Делекторский В.В. и др. Комплексный метод лечения хламидийной и уреплазменной инфекции урогенитального тракта. Вестн. дерматол.. 1991, №9, -с. – 79–80.
3. Цинзерлинг А.В., Вуду Г.А. Внутриутробный микоплазмоз. -Кишинев, 1986.
4. Мальцева Л.И., Андрушко И.А. и др. Патогенетическая роль нарушений системы гемостаза при урогенитальной микоплазменной инфекции у женщин. Архив патологии. 1995, №5, с. 118–122.
5. Анкирская А.С. и др. Генитальные микоплазмы как фактор риска развития акушерской и перинатальной патологии. Вестник Академии медицинских наук, 1991. №6, с. 17–19.
6. Naessens A. Les infections a Ureaplasma urealitycum. Microbiologic. A.Z. – VUB. Bruxelles. Acta Urol Belg 1993 Jan-Jun, 61 (1-2), 153–156. Ref:40.
7. Gauthier DW, Meyer WJ, et al. Expectant management of premature rupture of membranes with amniotic fluid cultures positive for Ureaplasma urealyticum alone. Department of Obstetrics and Gynecology, University of Illinois College of Medicine Chicago 60612 – 7313. Am J Obstet Gynecol 1994 Feb, 70 (2): 587–590.
.
Диагностика микоплазмоза: обзор методов
Содержание статьи:
Забор клинического материала
Молекулярно-биологические методы диагностики
Культуральный анализ
Ассортимент и заказ диагностикумов
Видеоинструкция к «Микоплазма-АЧ-12»
Публикации сотрудников по теме «микоплазмоз»
Связанные статьи
Лабораторная диагностика микоплазмоза основана на выявлении возбудителей и определении их антибиотикочувствительности. Исследования на выявление Uraplasma spp. и M. hominis проводят в следующих случаях:
- при воспалительном процессе органов урогенитального тракта;
- бактериальном вагинозе;
- предгравидарном обследовании половых партнеров;
- подготовке перед операцией на органах малого таза;
- акушерском или гинекологическом анамнезе;
- возможности инфицирования плода при беременности.
Uraplasma spp. и M. hominis относят к условно-патогенным микроорганизмам. Эти патогены могут присутствовать в небольших количествах у здоровых людей. Для постановки диагноза клинически значимый титр микоплазм должен превышать 104 ЦОЕ/мл.
Забор клинического материала
Для проведения исследования у мужчин производится забор мазка из уретры и первой порции мочи. Редко исследуется секрет предстательной железы и эякулят. У женщин исследуют вагинальные и цервикальные мазки и первую порцию мочи. Реже анализируют уретральные материалы. При транспортировке и хранении тампоны с пробами погружают в специальную транспортную среду – «Микоплазма Т».
При проведении лабораторной диагностики микоплазмоза крайне важен правильный забор клинической пробы от пациента. Мы настоятельно рекомендуем использовать пластиковые щеточки вместо ватных тампонов. Вата может оказать токсическое действие на микроорганизмы. Пластик нейтрален по отношению к микрофлоре.
Мы советуем соблюдать следующие требования:
- осуществлять забор до начала лечения и не ранее чем через один месяц после окончания антибиотикотерапии;
- брать пробу из уретры не ранее чем через три часа после мочеиспускания или при наличии обильных выделений через 15 – 20 минут после мочеиспускания;
- осуществлять сбор из цервикального канала и влагалища перед менструацией или через 1 – 2 дня после неё;
- осуществлять взятие в достаточном количестве для проведения исследований.
Для обнаружения возбудителей микоплазмоза используются следующие методы:
- культуральные;
- молекулярно-биологические.
Молекулярно-биологические методы диагностики
К данной группе относят полимеразную цепную реакцию (ПЦР), лигазную цепную реакцию (ЛЦР), транскрипционный анализ, ДНК-зонды. Мультиплексный анализ (multiplex-ПЦР) с использованием нескольких генных мишеней позволяет проводить тестирование на несколько возбудителей, что актуально для микст-инфекций. «ПЦР в реальном времени» дает количественную оценку микроорганизмов. Продолжительность составляет несколько часов с возможностью автоматизации процесса. К недостаткам относят высокую стоимость реагентов, необходимость приобретать специальное оборудование. Кроме того, данные методы диагностики не позволяют определять чувствительность патогенов к антибиотикам.
Культуральный анализ
Считается золотым стандартом диагностики микоплазмоза. Для культивирования микроорганизмов обычно используют плотные и жидкие питательные среды. Питательная основа состоит из пептонов и переваров, а также добавок, влияющих на ростовые свойства возбудителя. В жидкие среды добавляют специфические субстраты: аргинин для Mycoplasma hominis и мочевину — для Uraplasma spp. Эти субстраты приводят к образованию амиака, защелачиванию среды и изменению цвета pH-индикатора.
Культуральный метод диагностики позволяет не только идентифицировать возбудитель, но и оценить его количество путем десятикратного разведения пробы. Тест-системы могут быть использованы и для определения антибиотикорезистентности микоплазм и уреаплазм.
Ассортимент и заказ диагностикумов
Тест-системы, выпускаемые ФБУН НИИ эпидемиологии и микробиологии им. Пастера для обнаружения Uraplasma spp. и M. hominis, определения их титра и спектра антибиотикочувствительности, не уступают по качеству зарубежным аналогам. Диагностикумы «Микоплазма-50», «Микоплазма-АЧ», «Уреаплазма-АЧ», «Уреаплазма-50», «Уреа/Мико-Скрин-АЧ» просты в использовании и реализуются по более низкой цене по сравнению с иностранными препаратами. Информация по ценам представлена в соответствующем разделе каталога. Вы можете заказать продукцию online и получить справки по телефону +7 (812) 313-69-88.
Видеоинструкция к «Микоплазма-АЧ-12»
Публикации сотрудников по теме «микоплазмоз»
Автор публикаций — Заручейнова Ольга Валентиновна, заведующая лабораторией иммунохимических технологий ФБУН НИИ эпидемиологии и микробиологии имени Пастера.
Связанные статьи
Mycoplasma hominis (микоплазма хоминис): что это, анализ, лечение
Mycoplasma hominis (микоплазма хоминис, гоминис) — возбудитель урогенитального микоплазмоза, представляющего реальную угрозу для здоровья женщин, мужчин и детей. Микоплазма хоминис проникает в организм человека через слизистые оболочки половых органов при контактах с больным партнером или бактерионосителем.
Урогенитальный микоплазмоз — довольно распространенное заболевание, передающееся половым путем. Его возбудитель — внутриклеточный микроб, не имеющий клеточной стенки. Он относится к условно-патогенным микроорганизмам и в норме обитает во влагалище здоровой женщины. Под воздействием отрицательных факторов mycoplasma hominis начинает бесконтрольно размножаться и вызывать развитие тяжелого заболевания, проявляющегося зудом, жжением, болью и выделениями с неприятным запахом.
Чтобы свести к минимуму риск заражения микоплазмой, необходимо заботиться о своем здоровье: пользоваться презервативом при каждом половом акте, регулярно посещать гинеколога, закаляться, заниматься спортом, правильно питаться, гулять на свежем воздухе, вовремя лечить воспалительные заболевания мочеполовых органов.
Mycoplasma hominis
Это внутриклеточный безъядерный микроорганизм, обладающий особым жизненным циклом, изменчивостью и устойчивостью к большинству антибиотиков. Микоплазмы растут и развиваются как на живых клетках, так и за их пределами. Это грамотрицательные шаровидные или нитевидные тельца, неподвижные или обладающие скользящей подвижностью. Отсутствием клеточной стенки обусловлены биологические свойства микоплазм: полиморфизм и пластичность клеток, их осмотическая чувствительность, способность проходить через микроскопические поры и бактериальные фильтры. Они содержат цитоплазматическую мембрану, нуклеоид и рибосомы.
Микоплазмы являются факультативными анаэробами и получают энергию из глюкозы и аргинина. Эти микробы требовательны к питательным средам: хорошо растут в присутствии глюкозы, аминокислот, пептона. Для культивирования микоплазм используют жидкие и плотные питательные среды. На жидких средах микробы растут в виде равномерной мути, а на плотных — в виде мелких колоний, внешне напоминающих яичницу-глазунью. На кровяном агаре вокруг колоний появляются зоны гемолиза. Инкубируют пробирки и чашки с посевами в термостате при 36-37 °С.
Mycoplasma hominis чувствительна к ультрафиолету, прямым солнечным лучам, рентгеновскому излучению, высокой температуре и высушиванию, дезинфицирующим средствам – «Сульфохлорантину», «Хлорамину». В последнее время микоплазмы приобрели большую устойчивость к большинству антибактериальных, антисептических и противовирусных средств, что привело к определенным трудностям в борьбе с такими заболеваниями.
Патогенное действие микоплазм обусловлено присутствием адгезинов, антигенов, эндотоксинов, экзотоксинов, ферментов агрессии.
- Адгезины обеспечивают начальную фазу инфекционного процесса путем прикрепления микробных клеток к эпителиоцитам.
- Эндотоксины, проникая в кровь, вызывают лейкопению, геморрагии, коллапс и отек легких.
- К ферментам агрессии относятся: фосфолипаза А, аминопептидаза, нейраминидаза, протеаза, РНКаза, ДНКаза, тимидинкиназа, эндопептидаза.
Среди всех видов микоплазм наиболее патогенными свойствами обладают mycoplasma hominis и mycoplasma genitalium. Они передаются половым путем и вызывают урогенитальный микоплазмоз. Мycoplasma genitalium диагностируется в более редких случаях. Mycoplasma hominis чаще вызывает патологию у женщин, а mycoplasma genitalium — у мужчин.
Эпидемиология
Микоплазмы широко распространены в природе: они персистируют в живых организмах. М.hominis и M.genitalium обитают в мочеполовых органах человека и вызывают при определенных условиях урогенитальный микоплазмоз.
Источник инфекции – больной человек или бактерионоситель. Распространение микробов осуществляется половым путем, благодаря чему это заболевание относят к ЗППП. Также возможна передача возбудителя от инфицированной матери плоду во внутриутробном периоде или новорожденному во время родов. В связи с неустойчивостью микоплазм в окружающей среде бытовой путь заражения не актуален.
Факторы, приводящие к бесконтрольному размножению условно-патогенных микробов во влагалище:
- Длительная антибиотикотерапия,
- Выраженный иммунодефицит,
- Срессовые ситуации,
- Прием гормонов — стероидов,
- Наличие очагов хронической инфекции,
- Злоупотребление алкоголем,
- Гормональный дисбаланс,
- Дисбактериоз различных локусов организма,
- Различные инвазивные диагностические и лечебные манипуляции.
Восприимчивость к микоплазменной инфекции высокая, особенно у лиц, ведущих активную половую жизнь и имеющих несколько партнеров. После начала сексуальной жизни возрастает число воспалительных заболеваний, вызванных микоплазмой хоминис.
В группу риска входят:
- Лица с повышенной половой активностью,
- Женщины, не следящие за гигиеной интимных органов,
- Гомосексуалисты,
- Больные другими половыми инфекциями – гонореей, трихомониазом, кандидозом,
- Беременные.
Mycoplasma hominis паразитируют на мембранах эукариот и вызывают развитие местного воспаления. Они прикрепляются к эпителиоцитам с помощью рецепторов, нарушают функциональные свойства клеток и запускают аутоиммунные процессы. В организме нарушается гемостаз, повреждается эндотелий сосудов, происходит гиперагрегация тромбоцитов, активируются плазменные факторы свертывания крови, развивается ДВС-синдром.
Симптоматика
Микоплазма хоминис способна сразу вызвать инфекционное заболевание или длительно пребывать в организме, никак себя не проявляя. Под воздействием негативных эндогенных и экзогенных факторов возникает выраженная клиническая симптоматика. Микробы паразитируют на слизистых оболочках и вызывают у мужчин воспаление уретры, простаты, почек, а у женщин — развитие вагиноза, вагинита, сальпингита, цервицита, эндометрита.
При отсутствии своевременного и адекватного лечения микоплазменная инфекция может стать причиной бесплодия у женщин вследствие воспаления половых органов, а у мужчин в результате нарушения сперматогенеза и поражения сперматозоидов. Лечить урогенитальный микоплазмоз крайне необходимо.
После заражения mycoplasma hominis некоторое время никак себя не проявляет. Микробы долго паразитируют внутри клеток и вызывают вялотекущее воспаление. Когда количество микоплазм достигает 104 – 10 6 КОЕ/мл, развивается заболевание, которое проявляется соответствующими симптомами.
- Урогенитальный микоплазмоз у женщин проявляется обильными влагалищными выделениями с неприятным запахом, зудом в промежности, жжением в конце мочеиспускания или полового акта, болью внизу живота.
- У мужчин заболевание проявляется резью и жжением в уретре, появлением скудных и прозрачных выделений по утрам, болью в паху тянущего характера, отдающей в прямую кишку и мошонку, снижением потенции, покраснением и отеком кожи.
- Активизация микоплазмы во время беременности приводит к внутриутробному поражению почек, нервной системы, глаз, кожи плода. Зараженный ребенок рождается с дистрофией, обусловленной нарушением кровообращения. Новорожденный может погибнуть в первые сутки жизни.
Mycoplasma hominis — причина воспаления половых органов, спаечного процесса маточных труб, внематочной беременности, бесплодия. У беременных микоплазма может привести к выкидышам или преждевременным родам, маточному кровотечению, а также к развитию патологий плода. Это связано с воспалением плодных оболочек, их разрывом и излитием околоплодных вод. Если произошло заражение младенца по время родов, у него развивается микоплазменная пневмония или менингит.
Диагностика
Диагностика урогенитального микоплазмоза заключается в проведении лабораторных методов исследования, которым предшествует сбор анамнеза жизни и болезни, внешний осмотр больного. Микробиологические и серологические исследования позволяют подтвердить или опровергнуть предполагаемый диагноз.
- Микроскопия биологического материала — отделяемого влагалища или уретры, мочи, секрета простаты. Готовят мазок, фиксируют, окрашивают и изучают под микроскопом. Микоплазмы — грамотрицательные микроорганизмы.
- ПЦР-диагностика — выявление ДНК возбудителя. Положительный результат – mycoplasma hominis (полукол.) ДНК обнаружено, отрицательный результат – отсутствие ДНК mycoplasma hominis в исследуемом образце. Если в анализе обнаружена ДНК микоплазмы, значит, что имеет место половая инфекция микоплазмоз.
анализ на микоплазмоз
Иммуноферментный анализ — определение антител в крови (IgM и IgG). Результат считается отрицательным и признается вариантом нормы, если оба показателя указаны со знаком (-). Если IgM (-), а IgG (+), то у больного уже сформировался иммунитет к инфекции. Если IgM (+) и IgG (+), требуется помощь специалиста. Такой результат является положительным. Больного необходимо лечить. При отсутствии в крови IgG, IgM и IgA можно говорить о полном выздоровлении.
- Бактериологическое исследование отделяемого влагалища или уретры — посев материала на питательные среды, их инкубация, идентификация выделенного возбудителя и определение его чувствительности к антибиотикам.
- Реакция иммунофлюоресценции – РИФ.
Лечение
Лечение урогенитального микоплазмоза заключается в использовании антибиотиков. Выбор препарата определяется результатами анализа на чувствительность микоплазм. Некоторые микоплазмы не обнаруживаются в мазке и не растут на питательных средах. В этом случае врач подбирает антибиотик на основании данных анамнеза. Кроме этиотропной терапии больным назначают иммуномодуляторы.
- Системные антибиотики из тетрациклиновой группы – «Доксициклин», из макролидов – «Азитромицин», «Кларитромицин», фторхинолонов – «Ципрофлоксацин», «Цифран», противопротозойное средство – «Трихопол»; местные антибиотики — свечи с метронидазолом для женщин, мазь «Офлокаин» для мужчин.
- Вагинальные антисептические суппозитории с хлоргексидином – «Гексикон».
- Противогрибковые препараты для предупреждения кандидоза – «Нистатин», «Клотримазол», «Флуконазол», суппозитории – «Пимафуцин», «Ливарол».
- Пробиотики для восстановления микрофлоры влагалища – «Вагилак», «Гинофлор», «Лактонорм», «Вагинорм».
- Иммуностимуляторы для укрепления иммунитета – «Интерферон», «Иммунал», «Полиоксидоний», «Имунорикс».
- НПВС при болевом синдроме – «Ибупрофен», «Ортофен», «Диклофенак».
- Витамины – «Элевит», «Ундевит», «Центрум», «Компливит»
- Спринцевания и ванночки с «Мирамистином», отваром ромашки, календулы, шалфея, тысячелистника.
Лечить заболевание необходимо одновременно обоим половым партнерам. В противном случае произойдет повторное заражение, а проведенная терапия окажется бесполезной. Через месяц после прекращения лечения следует повторить исследования на определение антител.
Профилактика
Профилактические мероприятия, позволяющие избежать урогенитального микоплазмоза:
- Использование презервативов во время полового акта,
- Сбалансированное питание,
- Ведение ЗОЖ,
- Выявление и санация имеющихся в организме очагов инфекции,
- Укрепление иммунитета,
- Соблюдение санитарных норм и правил личной гигиены.
Микоплазмоз часто приводит к тяжелым последствиям и опасным осложнениям. Нельзя заниматься самолечением, следует обратиться к специалисту. Болезнь может осложнить не только интимную жизнь, но и вынашивание ребенка. При возникновении характерных симптомов необходимо посетить гинеколога, пройти обследование и курс назначенной терапии.
Видео: врач о микоплазме, насколько опасен микоплазмоз
Видео: микоплазма в программе “Жить здорово!”
лечение, причины, осложнения, диагностика, профилактика и симптомы. Микоплазмоз у женщин и мужчин.
- Главная
- Диагноз по симптомам
- Список заболеваний
- Венерические заболевания (ЗППП)
- Микоплазмоз
Что такое микоплазмоз
Микоплазмоз является инфекцией, передающейся половым путем, которой болеют как мужчины, так и женщины. При этом заболевании возникает воспаление органов мочеполовой системы. Микоплазмоз часто протекает бессимптомно и выявляется случайно. Микоплазмы – это мельчайшие бактерии, которые обитают на растениях и в организме животных и человека. В организме человека обнаружено 16 видов микоплазм. Из них 6 видов обитают на слизистых половых органов и мочевых путей; остальные 10 видов – во рту и глотке. Микоплазмоз выявляется у 50-60% пациентов, страдающих хроническими заболеваниями органов мочеполовой системы. Микоплазмы выявляются у 5-15% здоровых лиц, что говорит о существовании бессимптомной формы инфекции.
Науке известны более 40 видов микоплазм, опасность для человека представляют: микоплазма гениталиум, микоплазма гоминис, микоплазма пневмонии и уреаплазма уреалитикум, которые могут вызывать:
- воспалительные заболевания – микоплазмоз (уреаплазмоз) – органов мочеполовой системы у мужчин и женщин;
- патологию беременности, плода и новорожденного: неразвивающаяся беременность, выкидыши, преждевременные роды, раннее излитие околоплодных вод, лихорадку во время родов и в послеродовой период у матерей. Во время родов ребенок может быть инфицирован, и у него может возникнуть поражение глаз, воспаление легких. У новорожденных девочек может развиться микоплазмоз органов мочеполовой системы;
- изменения в структуре сперматозоидов вызывают мужское бесплодие;
- женское бесплодие.
Активация бессимптомной формы микоплазмоза возможна при снижении иммунитета на фоне переохлаждения, стрессов и пр. и, что самое важное – во время беременности. Именно поэтому обследование на микоплазму и уреаплазму являются таким же обязательным, как и обследование на все половые инфекции при подготовке женщины к беременности.
Причины микоплазмоза
Возбудителем микоплазмоза являются микоплазмы (Mycoplasma hominis, Mycoplasma genitalium). Они представляют собой уникальные микроорганизмы, не имеющие клеточной оболочки (как, например, бактерии), РНК и ДНК. По размерам микоплазмы похожи на крупные вирусы. Так же как и вирусы, они живут и размножаются внутри клеток, хотя вирусами и не являются.
Как можно заразиться микоплазмозом
Микоплазмозом можно заразится при половом контакте. Бытовое заражение маловероятно. Кроме того, во время беременности микоплазмы могут инфицировать плод путем вертикальной передачи, а также трансплацентарно. Частота вертикальной передачи M. hominis составляет от 18 до 55 % инфицированных матерей.
Факторы риска микоплазмоза
- снижение иммунитета;
- аборты;
- перенесенные хирургические операции;
- беременность и роды;
- инфекционные заболевания.
Осложнения микоплазмоза
Микоплазмоз часто бывает причиной развития воспалительных процессов малого таза у женщин – острый и хронический сальпингит, абсцессы, параметриты, эндометриты, аднекситы и др. Наибольшую опасность эти инфекции представляют для женщин во время беременности (на всех стадиях). Они могут вызвать абортирование плода, формирование внутриутробной инфекции.
Микоплазмоз может привести к бесплодию у мужчин, вызывая не только воспалительный процесс, но и влиять на сперматогенез, на двигательные функции сперматозоидов.
Диагностика микоплазмоза
Главным методом диагностики является культуральный – посев на питательные среды. Кроме того применяют такие методы как ПЦР (полимеразно-цепная реакция) и ИФА (исследование специфических антител). ПИФ (прямая иммунофлюоресценция) также широко применяется в нашей стране, но характеризуется относительно невысокой точностью (около 50-70%).
В связи с широким распространением у здоровых лиц инаппарантной микоплазменной инфекции диагностически значимым может считаться только четырехкратный рост титра антител в парных сыворотках, полученных в острую стадию и в стадию реконвалесценции.
Симптомы микоплазмоза у женщин
У женщин симптомами болезни являются:
- Беловатые жидкие выделения из половых органов, которые периодически появляются могут быть симптомом микоплазмоза.
- Возникновение зуда в наружных половых органах при микоплазмозе у женщин.
- В середине или конце менструации могут появляться болевые ощущения, а также могут наблюдаться коричневые выделения до и после менструации, что может быть симптомами микоплазмоза.
- Появление кровяных выделений при микоплазмозе в процессе менструального цикла.
- Жжение при мочеиспускании — основной симптом микоплазмоза у женщин.
- Болевые ощущения во время микоплазмоза при половых контактах.
Симптомы микоплазмоза у мужчин
У мужчин симптомами болезни выступают:
- прозрачные выделения из мочеиспускательного канала;
- покраснение в области наружного отверстия мочеиспускательного канала;
- зуд, жжение и болезненность при мочеиспускании;
- покраснение кожи мошонки и тянущие боли в паховой области (при эпидидимите).
Если микоплазмы инфицируют предстательную железу, симптомы урогенитального микоплазмоза будут такими же, как при простатите. Тянущая боль в паховой области, в промежности и в мошонке возникает, если инфицированы придатки яичка. Если заболевание запустить, придаток увеличится в размерах, а кожа мошонки покраснеет. Не излеченный вовремя микоплазмоз может негативно повлиять на процесс выработки сперматозоидов.
Лечение микоплазмоза
Лечить микоплазмоз нужно обязательно, даже в том случае, если нет абсолютно никаких проявлений заболевания. Эта инфекция опасна для беременных женщин, поскольку происходит внутриутробное поражение плода, что очень часто приводит к порокам его развития, выкидышам, преждевременным родам и мертворождению.
Лечение заболевания должно быть комплексным, причем терапия необходима не только пациентке, но и ее половым партнерам. Применяются препараты общего и местного действия, воздействующие непосредственно на микоплазмы, а также иммуномодуляторы. Основная группа препаратов для лечения микоплазмоза – антибиотики, предпочтение отдается препаратам тетрациклинового ряда, макролидам и фторхинолонам.
При выборе конкретного препарата врач руководствуется результатами анализов и индивидуальными особенностями пациентки. Прием антибиотиков должен осуществляться строго по назначенной схеме, курс лечения длится 7-10 дней. Местно применяются свечи, содержащие метронидазол, а также препараты для спринцевания:
- мирамистин,
- хлоргексидин.
Для профилактики развития грибковой инфекции, которая часто возникает на фоне лечения антибиотиками, назначаются противогрибковые лекарственные препараты (флюконазол). При приеме антибиотиков нередко возникает дисбактериоз кишечника. Для его профилактики пациенткам назначаются эубиотики – препараты, содержащие лакто- и бифидобактерии:
- линекс,
- нормофлорин,
- бифидумбактерин.
Восстановление микрофлоры, после местной антибактериальной терапии, необходимо и во влагалище. С этой целью применяются свечи, содержащие молочнокислые бактерии:
- ацилакт,
- лактобактерин.
Поскольку при микоплазмозе иммунитет обычно снижен, пациенткам необходима терапия, направленная на укрепление иммунного статуса. Для этого больным рекомендуется прием поливитаминных комплексов:
- биомакс,
- витрум,
- алфавит и др.
и препаратов, на основе природных иммуномодуляторов:
- эхинацея пурпурная,
- лимонник,
- женьшень,
- элеутерококк.
На время лечения рекомендуется воздержание от половых контактов, либо использование барьерных методов контрацепции. Во время приема антибактериальных препаратов запрещено употребление алкоголя. После завершения курса терапии необходимо пройти контрольное обследование для оценки ее эффективности. Через 10 дней после окончания приема системных антибиотиков гинеколог берет мазок на исследование. Подобная процедура повторяется 3 раза в середине каждого последующего менструального цикла. Только в том случае, если результат бактериологического исследования отрицательный в каждом мазке, можно считать, что человек излечился от микоплазмоза.
Профилактика микоплазмоза
- Отказаться от случайных половых связей, особенно без презерватива;
- Перед началом половой жизни с определённым человеком полное обоюдное обследование на заболевания передающиеся половым путём;
- Отказ от платных сексуальных услуг;
- Ежегодное обследование на инфекции передающиеся половым путём.
Обсуждение на форуме
Вопросы и ответы
Вопрос: Здравствуйте, у меня родился мертвый ребенок, сердечко остановилось во время схваток. На днях я узнала, что опять беременна, примерно уже 8 недель, конечно не запланированно получилось, обнаружили микоплазмы до этого, еще не успела пролечиться, но ребенка очень хочу. Насколько велик риск самих микоплазм или лечения для ребенка и возможно ли вообще сохранить беременность?
Ответ: Здравствуйте! Лечение микоплазмоза (в случае необходимости) при беременности проводится после 16 недель. Относительно рисков для беременности и плода все зависит от клинической ситуации: есть или нет клинические проявления микоплазмоза, так как в большинстве случаев микоплазмоз, являясь условно патогенным микроорганизмом, лечения не требует.
Вопрос: Здравствуйте!Мне 30 лет,беспокоят желтоватые выделения из влагалища с неприятным запахом.Сдала анализы на половые инфекции,обнаружена Mycoplasma genitalium,пропила курс левофлоксацина 10 дней.При повторной сдаче анализа Mycoplasma genit.сохраняется.Сдала посев на флору и АЧ отделяемого из цервикального канала, выделен Streptococcus agalactiae, чувствителен к ампициллину, азитромицину, цефотаксиму, цефтриаксону, хлорамфениколу, клиндамицину, эритромицину, джозамицину, левофлоксацину, мидекамицину, моксифлоксацину, офлоксину, рокситромицину, спирамицину, ванкомицину. Подскажите какой лучше принимать антибиотик в моем случае? Спасибо!
Ответ: Здравствуйте. Выбирать препарат необходимо из списка, который указан в результате анализа.
Вопрос: Добрый день! Для лечения микоплазмоза жене назначили тампоны с тетрациклиновой мазью. Но оказывается мазь есть 1 % глазная и 3 % обычная. Вопрос, какую нужно? И можно ли во время лечения заниматься любовью (с презервативом)? Спасибо.
Ответ: Добрый день! Мазь 3%, секс возможен с презервативом строго.
Вопрос: Мы с мужем не можем завести ребенка. У моего мужа обнаружили урогенитальный микоплазмоз и ВПЧ. При моем обследование ничего не было обнаружено, врач ничего мне для профилактики не прописал. После курса лечения у мужа ничего не обнаружили, но его врач настаивает, чтобы я прошла профилактику лечения. Какие лекарства мне надо пропить для профилактики?
Ответ: Добрый день! Я бы не рекомендовал Вам походить какое-либо лечение при отрицательных результатах.
Вопрос: Здравствуйте! У меня срок беременности 33 недели. В ЖК сдавала мазок и обнаружили Микоплазму, назначили азитромицин. Я не испытываю никаких клинических проявлений микоплазмоза. Пред лечением мне хотелось бы пересдать анализ, подскажите какой именно правильно сдать анализ в лаборатории, чтобы стало ясно необходимо ли лечение, да и вообще хотелось бы правильно обследоваться.
Ответ: Здравстсвуйте! Микоплазма является условно-патогенной микрофлорой и без клинических проявлений микоплазмоза, лечения не требует.
Диагностика и лечение микоплазмоза (микоплазменной инфекции)
Диагностика микоплазмоза (микоплазменной инфекции)
Диагноз устанавливается на основании постепенного начала заболевания, болезненного кашля, продолжительной лихорадки с незначительной интоксикацией и легкими катаральными симптомами, последовательного появления симптомов бронхолегочной системы до появления слабосимптомных (атипичных ) пневмония, некоторое увеличение лимфатических узлов и затяжное течение болезни.
Для лабораторного подтверждения используются ПЦР и ELISA. Микоплазменную инфекцию дифференцируют от ОРВИ, особенно от аденовирусной этиологии, и респираторно-синцитиальной инфекции, а также от орнитоза, ку-лихорадки и крупозной пневмонии.
Лечение микоплазмоза (микоплазменной инфекции)
При легких формах лечение микоплазмоза (микоплазменной инфекции) симптоматическое. Назначают внутрь сироп ибупрофена, парацетамол, антигистаминные препараты, комплекс витаминов, обильное питье, горячие ножные ванны, озокеритовые сапоги, отхаркивающие средства, мукалтин и др.
При среднетяжелых и особо тяжелых формах заболевания, помимо симптоматических средств, назначают антибиотики (эритромицин, азитромицин, клиндамицин, рокситромицин, джозамицин (вильпрафен), линкомицин, морфоциклин и др.) В соответствующей возрасту дозе. У маленьких детей антибиотик группы макролидов в сочетании с пробиотиками (аципол и др.) Следует рассматривать как антибиотик выбора. Для усиления эффекта от антибактериальной терапии показано, что вобензима входит в комплексную терапию.В особо тяжелых случаях при интоксикации внутривенно вводят дезинтоксикационные растворы, назначают диуретики.
При включении циклоферона в терапию микоплазменной инфекции при ее рецидивирующем течении период лихорадки, интоксикации, длительности катарального синдрома, бронхиальной обструкции сокращается. Улучшение клинической симптоматики происходит на фоне повышенной активности макрофагов, активации синтеза интерферона, повышения концентрации иммуноглобулина А.
Профилактика микоплазмоза (микоплазменной инфекции)
В очаге инфекции важны ранняя изоляция больного и проведение общих профилактических мероприятий. Специфической профилактики не разработано.
[1], [2], [3], [4], [5], [6]
симптомы и лечение, фото уреаплазмоза
Содержимое:
Бактерия уреаплазма — одноклеточный микроб, постоянно проживающий и размножающийся в организме человека и являющийся неотъемлемой частью его микрофлоры.Отклонение, считающееся болезнью, — это только чрезмерное воспроизводство, превышающее нормальную концентрацию. Эта же особенность является принципиальной и при диагностике уреаплазмоза: такой диагноз будет поставлен только в том случае, если не обнаружено других патологий или воспалительных процессов в мочеполовой системе.
Причины уреаплазмоза
Ureaplasma urealyticum — микроорганизмы, входящие в состав общего бактериального фона слизистых оболочек, чаще всего выбирают влагалищную среду, поэтому уреаплазмоз в основном поражает женщин.И статистика этого заболевания неутешительна: каждая третья девочка рождается уже с неестественно высоким содержанием этих бактерий в организме, заразившись от матери. Факторами, провоцирующими размножение, могут быть любые изменения, связанные с ослаблением иммунной системы, приемом фармацевтических препаратов (особенно антибактериальных), а также перенесенными венерическими или инфекционными заболеваниями. В сочетании с внешними факторами, негативными условиями окружающей среды или климатическими особенностями региона поведение микроорганизмов становится непредсказуемым, и в обычном состоянии начинают активно развиваться неагрессивные колонии бактерий, вносящие в организм значительные негативные изменения.
Уреаплазмоз у мужчин встречается реже и диагностируется реже. Это связано не только с особенностями гормонального и бактериального фона мужского организма, но и с бессимптомным течением заболевания у мужчин. Чаще всего недомогание, вызванное увеличением плотности Ureaplasma urealyticum, мужчины переносят на ногах, не обращаясь к врачу. Поскольку большинство последствий уреаплазмоза опасны для женщин, кажется, что уреаплазмоз у мужчин может не требовать лечения.Это мнение ошибочно, так как мужчина-носитель может стать средством распространения болезни для своих партнеров.
Уреаплазмоз — заболевание, передающееся половым путем, поэтому группа риска совпадает с категорией потенциальных пациентов кожно-венерической клиники: люди, практикующие беспорядочные половые связи, практикующие незащищенный секс с частой сменой партнеров. Второй из наиболее частых принципов заражения делится на три типа:
- повреждение легких у ребенка на стадии эмбрионального развития;
- внутриутробная инфекция, проникшая к будущему ребенку через пуповину;
- Заражение ребенка при прохождении через слизистую оболочку родовых путей.
Ошибочное мнение о том, что такие инфекции можно заразить воздушно-капельным путем или бытовыми методами, не подтверждено. Бактерия не приспособлена к существованию вне обычной среды. Безопасным считается даже использование обычных санитарно-гигиенических принадлежностей с больным человеком или переноской, как и нахождение с ним в одном бассейне.
Симптомы уреаплазмоза
Уреаплазма долгое время может не подавать сигналов о себе, годами неактивная.Обострения чаще всего связаны с внутренней перестройкой организма, например, беременностью или гормональной терапией. Симптомы похожи на многие ЗППП, поэтому не стоит пытаться поставить себе диагноз. Поводом для обращения за медицинской помощью должны быть какие-либо признаки заболеваний, передающихся половым путем.
- Выделение, свидетельствующее об изменении структуры слизистых оболочек. Даже если на белье остались выделения без запаха и цвета, это повод для тестирования, так как с таких перестроек женских половых органов начинается ряд серьезных заболеваний.Появление запаха или зеленоватого оттенка в выделениях — симптом начинающегося гнойного процесса внутренних половых органов, и доводить болезнь до этой стадии не в интересах пациента: изменения могут быть уже необратимыми. То же можно сказать и о наличии в отхождении тромбов в межменструальный период.
- Боль в животе, соответствующая расположению женских органов. А также излишне болезненное прохождение менструации, боли и спазмы — сигнал к неотложному обращению к врачу, так как их появление свидетельствует о воспалительном разрушении тканей матки, придатков или родовых путей.
- Жжение и зуд. Воспалительный процесс, вызванный бактериями, проявляется болью или жжением. В зависимости от пораженного участка это может быть либо область гениталий, либо другое место инфекции, например горло. В последнем случае заболевание можно принять за першение в горле, поскольку для этой группы инфекций характерны гнойные пятна на миндалинах. Поражения репродуктивной системы сопровождаются дискомфортом при мочеиспускании.
- Половой акт болезненный даже при обильном смазывании влагалища.
Симптомы уреаплазмы у мужчин схожи, но проявляются в более гладкой форме: жжение при мочеиспускании и проблемы с эректильной функцией.
Необходимо помнить, что течение уреаплазмоза неоднородно, то есть болезнь может затухать надолго, напоминая о себе вновь при нарастании физических или эмоциональных нагрузок, снижении сопротивляемости организма или в период гормональных изменений, т. пример во время беременности.
Уреаплазмоз и его последствия
Очевидная серьезность заболевания обманчива.Последствия уреаплазмы — это ряд проблем, которые часто наносят непоправимый вред здоровью:
- хроническое воспаление репродуктивных органов;
- цистит;
- пиелонефрит, часто хроническая форма;
- мочекаменная болезнь у мужчин и женщин;
- бесплодие как одного, так и второго партнера;
- эректильная дисфункция и простатит у мужчин;
- импотенция;
- различных патологий беременности, в том числе внематочного развития и выкидышей на любом сроке;
- общее разрушение иммунной системы, провоцирующее развитие других заболеваний.
Методы и особенности диагностики уреаплазмоза
Диагноз «уреаплозмоз» осложняется тем, что бактерии Ureaplasma urealyticum в здоровом организме — это нормальное явление, и их наличие никоим образом не говорит о проблемах со здоровьем. Основанием для медицинского вмешательства будет только превышение их нормального количества и нестандартная локализация. Часто несколько последовательных анализов дают существенно разные результаты. Причем концентрация бактерий в организме, не мешающая нормальной жизнедеятельности, индивидуальна для каждого человека.Первым поводом рассматривать повышение уровня бактерий как заболевание являются жалобы пациента на соответствующие клинические симптомы, а подтверждением служат данные лабораторных анализов. Перед постановкой окончательного диагноза уролог и гинеколог соответственно проводят целый комплекс анализов. Первая из них — это полимерная цепная реакция (ПЦР), результат которой считается условным и предварительным, но от ее результатов зависит дальнейшее прохождение диагностического курса.
Одной из причин, по которой лечение не назначается сразу после проведения ПЦР, является его неточность. Даже через 2-3 недели после курса лечения этот метод показывает наличие остаточной уреаплазмы в организме. Поэтому в качестве контрольного теста он не используется. Но этот метод считается наиболее точным при отрицательном результате, так как может показать даже минимальный процент патологии.
Также с медицинской точки зрения может быть назначен серологический или иммунофлуоресцентный метод.Последний становится все более популярным из-за минимального времени, необходимого для получения результата, и относительно невысокой стоимости процедуры.
Самый точный и простой метод диагностики — это посев — размещение биологического материала в среде, оптимальной для его развития. Этот метод называется культурным. Эта методика, материалом для которой является соскоб со стенок влагалища или уретры, мочи или секрета простаты, позволяет не только определить наличие, локализацию и концентрацию микроорганизмов, но и максимально точно определить их деформацию, а также как чувствительность к различным группам антибиотиков.Это необходимо для подбора наиболее эффективного препарата для лечения, исключающего возможность привыкания и перерождения бактерий.
Помимо анализа присутствия Ureaplasma urealyticum в образцах, лаборант обязательно определит все половые бактерии, сходные по своему деструктивному действию: микоплазма, гонорея, хламидиоз и другие. Это необходимо для комплексного лечения всей группы микроорганизмов, действие которых не только похоже на симптомы, но и взаимно усугубляет друг друга.
Основные формы болезни
В зависимости от характера течения заболевания уреаплазмоз принято делить на острый и хронический. Острая форма связана с большим количеством симптомов и их проявлением. Лечение этой формы проходит намного быстрее и эффективнее. Врачи дополнительно предупреждают пациентов, склонных к самолечению, что также необходимо обеспечить полное выздоровление лабораторными методами, а не заострять внимание только на внешних клинических симптомах.Приглушенная острая форма — наиболее частая причина запущенности болезни. Промедление с лечением и неадекватная доза принимаемых препаратов способствует перерождению этого вида заболевания в хроническую форму.
Подготовка к посещению гинеколога с подозрением на уреаплазмоз
Для максимальной точности результата исследования перед обращением к врачу требуется ряд препаратов:
- исключить интимные контакты в течение 2-3 дней;
- в этот же период не использовать средства интимной гигиены и вагинальные фармацевтические препараты;
- исключить очистку внутренних стенок влагалища: спринцевание и использование тампонов;
- на сутки исключить мыло, гели из процедур интимной гигиены;
- Не проводить такие процедуры в день лечения.
Все эти меры направлены на минимизацию искажения бактериальной среды слизистой оболочки, что дает максимальную точность исследования.
Лечение уреаплазмоза
Как и вся группа генитальных инфекций, характеризующаяся максимальной адаптивностью и способностью к мутации, уреаплазма лечится индивидуально. В расчет принимаются не только особенности штамма и наличие сопутствующих заболеваний, но и возраст пациента.Лечение в обязательном порядке включает три основных этапа:
- нормализация содержания условно-патогенных организмов в микрофлоре;
- устранение факторов, запускающих их активацию;
- восстановление иммунитета и стимуляция собственных защитных систем организма.
Первый этап, как правило, основан на назначении курса антибактериальных препаратов. Их конкретный тип выбирает лечащий врач, поскольку для многих типов лекарств отдельные штаммы нечувствительны.Например, лечение обычным пенициллиновым рядом не даст результатов. Чаще всего для взрослых пациентов используются средства из группы антибиотиков тетрациклинового ряда, как наиболее комплексно решающие проблему. Для лечения детей можно использовать эритромицин, как самый безопасный из антибиотиков. Однако более точная картина покажет чувствительность посева к AB.
Определить конкретные средства для второго и третьего этапов выздоровления несложно: это стандартные рекомендации по организации полноценного здорового питания и здорового образа жизни.Продукты, богатые бифидобактериями, помогут восстановить микрофлору, дополнительные препараты помогут врачу подобрать добавки.
Уреаплазмоз у беременных
Женщины в «интересном положении» — наиболее частая категория пациентов, проходящих лечение от уреаплазмоза. Это связано с особенностями перестройки организма, подготовки к родам и истощения формирующимся зародышем. Измененная среда слизистых оболочек беременной — наиболее благоприятное поле для размножения многих патогенных и условно-патогенных бактерий, в том числе уреаплазмы.Опасность последствий заражения будущей мамочки заключается не только в заражении плода, что встречается более чем в 50% случаев, но и в минимальной вероятности родов до рождения. Наиболее частый исход запущенного уреаплазмоза — выкидыш.
Сложность лечения беременных с уреаплазмозом заключается в невозможности применения антибиотиков после 22 недели. По истечении этого срока такие препараты негативно влияют на развитие плода.В более поздние сроки все процедуры направлены только на профилактику и меры по сохранению плода. Именно поэтому врачи женских консультаций настаивают на предварительном исследовании микрофлоры при планируемой беременности и обязательной сдаче всех анализов в кратчайшие сроки.
На ранних сроках беременности лечение и восстановление организма беременной женщины после уреаплазмоза в меньшей степени связано с побочными эффектами как для женщины, так и для плода. Есть данные, что после прохождения курса такого лечения микрофлора организма восстанавливается искусственно.
Профилактика уреаплазмоза
Профилактические меры не только предотвратят заболевание, но и помогут предотвратить повторное заражение. Основные факторы, позволяющие избежать проблем:
- постоянство интимных отношений и половых партнеров;
- регулярный скрининг и тестирование обоими половыми партнерами;
- использования противозачаточных средств;
- меры гигиены после незащищенного секса и орального секса;
- Общее укрепление иммунитета и отказ от вредных привычек.
Народная медицина как дополнение к основному лечению
Как и в случае с большинством ЗППП, многие инфицированные стесняются обращаться в медицинское учреждение из-за боязни огласки и негативной реакции со стороны окружающих. Это то, что вызвало столько запросов на самостоятельные и традиционные методы лечения болезни. Врачи предупреждают о последствиях непрофессионального лечения: инфекция может не только переродиться в хроническую форму, но и приобрести устойчивость к некоторым видам лекарств, что затруднит дальнейшее лечение.Традиционные методы имеют смысл только в случаях невозможности проведения полноценной антибактериальной терапии или в качестве вспомогательного средства.
1. Использование чеснока для лечения многих заболеваний на основе активности микроорганизмов известно давно. При лечении ЗППП, в частности уреаплазмоза, чеснок входит в различные рецепты:
№- «чесночная вода» применяется для промывания и спринцевания, настаивается в течение дня на очищенных, но не измельченных зубках в течение 6-10 часов;
- простое добавление в пищу свежего чеснока положительно влияет не только на микрофлору, но и на состояние иммунной системы;
- спиртовой настой чеснока, разведенный до 10%, применяется при спринцевании влагалища и полости рта, а не разводится для приема внутрь по 1 чайной ложке 3 раза в день.
2. При зуде и жжении для промывания используют отвар коры дуба, это средство снимает дискомфорт и способствует уничтожению бактерий.
3. Добавление в рацион каротиноидов способствует нормализации бактериальной среды. Наиболее доступные источники этого вещества в средней полосе — морковь и облепиховое масло. Последние можно использовать не только внутрь, но и для замачивания вагинальных тампонов.
№4. Ряд лекарственных трав, которые долгое время в традиционной медицине назывались женскими, также дает положительный результат при лечении уреаплазмоза.Это грушанка, сосновый бор, золотарник, грушанка. Их используют как для приготовления чайных сборов, так и для наружного применения.
5. Одно из самых эффективных натуральных средств — масло чайного дерева. Его летучая структура позволяет использовать его как в масляных горелках, так и в качестве добавок в моечные ванны. Единственное условие применения — тщательное соблюдение инструкции по концентрации препарата, так как концентрированная форма может вызвать аллергические реакции при попадании на кожу.
См. Также:
Микоплазмоз у собак | Vetlexicon Canis от Vetstream
Canis ISSN: 2398-2942
Автор (и): Карен Койн, Северина Таскер
Введение
- Причина :
- Заражение Mycoplasma spp.
- Виды Mycoplasma характеризуются как грамотрицательные, некислотные прокариоты, у которых отсутствует клеточная стенка.
- В настоящее время микоплазмы делятся на гемотропные и негемотропные.
- Некоторые микоплазмы являются уреаплазмами; они обычно имеют сходство с мочеполовыми путями.
- Признаки : заболевания органов дыхания, урогенитальные заболевания, анемия, колит.
- Диагноз : бактериальный посев на культивируемые виды; молекулярные тесты, ПЦР.
- Лечение : терапия небета-лактамными антибиотиками.
- Прогноз : обычно хороший.
- Микоплазмы бывает трудно идентифицировать; поэтому в большинстве исследований изучали наличие или отсутствие Mycoplasma spp. в различных клинических образцах, но роль Mycoplasma spp. в патогенезе заболевания еще предстоит выяснить.
- Некоторые виды вызывают гемолиз на кровяном агаре, что позволяет предположить, что могут продуцироваться гемолитические ферменты.
- Каждый вид Mycoplasma имеет отдельный антиген, который не связывает антисыворотки с другими видами.
- Микоплазмы зависят от питания богатой окружающей среды, которую они находят на слизистых оболочках дыхательных и мочеполовых путей собак. Другие виды — хемотропные, живущие на поверхности эритроцитов.
- Несколько видов Mycoplasma были выделены из верхних дыхательных путей здоровых и больных собак, в том числе:
- Микоплазмы редко выделяются из нижних дыхательных путей здоровых животных, но у больных животных, то есть с пневмонией, были выделены следующие виды:
- М.canis.
- M. spumans.
- M. edwardii.
- M. cynos.
- M. feliminutum.
- M. gateae.
- M. bovigenitalium.
- Уреаплазма spp.
- В половых и мочевыводящих путях здоровых животных выделены следующие виды:
- М.canis .
- M. cynos .
- М. felis .
- Уреаплазма spp.
- M. spumans .
- Гемотропные микоплазмы (гемоплазмы) могут быть обнаружены в крови собак. Однако заболевание редко встречается у собак с иммунодефицитом, и клинические признаки анемии обычно проявляются только у собак с ослабленным иммунитетом или спленэктомии.
Патогенез
Этиология
- Mycoplasma spp, M.canis , M cynos , M haemocanis и Candidatus M. haematoparvum в первую очередь связаны с микоплазмозом у собак.
Предрасполагающие факторы
Общие
- Оппортунистические инфекции.
- Сопутствующее заболевание / смешанные бактериальные инфекции.
- Иммуносупрессия.
- Спленэктомия Спленэктомия по поводу гемоплазм.
Патофизиология
Негемотропный микоплазмоз
Болезни органов дыхания
- Mycoplasma spp. Считается частью нормальной флоры верхних дыхательных путей собак.
- До 25% здоровых собак содержат Mycoplasma .
- Mycoplasma cynos — единственный вид, который обычно ассоциируется с респираторными заболеваниями у собак.
- Во время пневмонии легкие колонизируются микоплазмой .
- Микоплазмы были изолированы от более высокой доли молодых собак (обычно в возрасте до 1 года) с легочными заболеваниями.
- Собаки с сопутствующей инфекцией Bordetella bronchiseptica Bordetella bronchiseptica или Streptococci Streptococcus spp в нижних дыхательных путях с большей вероятностью будут инфицированы Mycoplasma , а присутствие бактерий может быть связано с септической инфекцией.
- Неясно, является ли Mycoplasma первичным или вторичным патогеном легочной болезни собак.
- У собак с нарушением легочного клиренса из-за вирусной инфекции микоплазмы, вдыхаемые из верхних дыхательных путей, могут вызвать вторичную инфекцию в легких и / или плевральной полости.
- Несколько видов Mycoplasma были выделены из дыхательных путей здоровых и больных собак (см. Выше).
- Mycoplasma может выходить за пределы дыхательных путей от ротоглотки после инфекции или подавления иммунитета.
- Пневмония легких: бактериальная пневмония, разрушение и потеря ресничек и альвеолярная инфильтрация макрофагами и нейтрофилами были воспроизведены во время экспериментального заражения M. cynos .
- Мне кажется, что молодые собаки (<1 года) более подвержены инфекциям M. cynos , чем собаки старшего возраста.
- Роль других видов микоплазм в респираторных заболеваниях собак еще предстоит установить.
Болезни мочеполовых органов
- Микоплазмы в большом количестве выделяются из мочи собак с инфекциями мочевыводящих путей.
- Сообщается, что от 30% до 50% кобелей и от 23 до 75% сук имеют микоплазмы в половых путях.
- Чтобы установить роль микоплазмы в патогенезе урогенитального заболевания, необходимо собрать мочу с помощью цистоцентеза Цистоцентез и не выделять другие бактерии.
- Сбор мочи или путем катетеризации может привести к загрязнению мочи другими видами бактерий.
- Смешанные инфекции, вызванные другими бактериями и Mycoplasma видов являются обычными.
- M. canis выделен от собак с урогенитальным заболеванием и бесплодием.
- M. canis был выращен из предстательной железы, придатка яичка и хронически воспаленной стенки мочевого пузыря у собак с урогенитальным заболеванием, которые получали длительную антибактериальную терапию. Терапевтические средства: мочевыводящая система.
- Условия, которые предрасполагают животное к бактериальной инфекции, например опухоли и мочевые камни, могут способствовать росту Mycoplasma .
- Микоплазмы репродуктивного тракта считаются условно-патогенными.
- Экспериментальное инфицирование M. canis вызвало хронический уретрит и эпидидимит. Орхит / эпидидимит у 50% обследованных мужчин, а у женщин наблюдались увеличение матки и эндометрит.
- Несколько видов Mycoplasma были выделены из влагалища / крайней плоти, что указывает на связь этих бактерий (уреаплазмы) с бесплодием у кобелей, однако убедительных доказательств нет.
Колит
- До 30% собак содержат микоплазмы в толстой кишке, здесь они считаются частью нормальной флоры.
- Микоплазмы иногда выделяются из биоптатов толстой кишки и прямой кишки собак с колитом. Колит: паразитарный / инфекционный, однако колит не удалось воспроизвести во время экспериментального заражения Mycoplasma spp.
Гемотропный микоплазмоз (гемоплазмоз)
Анемия собак
- Mycoplasma haemocanis , официально известная как вид Haemobartonella , недавно была переклассифицирована в род Mycoplasma путем анализа гена 16S рРНК.
- M. haemocanis является основным возбудителем гемотропного микоплазмоза у собак.
- Совсем недавно было сообщено об инфицировании дополнительной гемоплазмой, Candidatus M. haematoparvum .
- Заражение M. haemocanis зарегистрировано у собак во всем мире.
- Острая форма болезни M. haemocanis характеризуется быстро развивающейся анемией, как правило, у собак с ослабленным иммунитетом или у собак после спленэктомии.
- При отсутствии других заболеваний клинические признаки редко наблюдаются у собак без спленэктомии, инфицированных M. haemocanis .
- В некоторых клинических случаях обнаруживаются сопутствующие симптомы, включая вялость, потерю веса, лихорадку и анорексию.
- В более тяжелых случаях острая гемолитическая анемия. Анемия: возникает иммунная гемолитическая анемия. Собаки могут демонстрировать аутоагглютинацию и могут быть положительными по Кумбсу. В редких случаях возможен смертельный исход.
- Кандидат М.haematoparvum был связан с анемией у собак с ослабленным иммунитетом.
- Передается коричневым собачьим клещом Rhipicephalus sanguineus Rhipicephalus sanguineus.
Диагностика
Эта статья полностью доступна зарегистрированным подписчикам.
Зарегистрируйтесь сейчас, чтобы приобрести 30-дневную пробную версию, или Логин
Лечение
Эта статья полностью доступна зарегистрированным подписчикам.
Зарегистрируйтесь сейчас, чтобы приобрести 30-дневную пробную версию, или Логин
Результаты
Эта статья полностью доступна зарегистрированным подписчикам.
Зарегистрируйтесь сейчас, чтобы приобрести 30-дневную пробную версию, или Логин
Дополнительная литература
Публикации
Реферируемые статьи
- Последние ссылки из PubMed и VetMedResource.
- Barker EN, Tasker S, Day MJ, Warman SM, Woolley K, Birtles R, Georges KC, Ezeokoli CD, Newaj-Fyzul A, Campbell MD, Sparagano OA, Cleaveland S & Helps CR (2010) Разработка и использование реальных ПЦР-время для обнаружения и количественного определения Mycoplasma haemocanis и Candidatus Mycoplasma haematoparvum у собак. Vet Microbiol 140 (1-2) 167-170 PubMed.
- Hulme-Moir KL, Barker E.N, Stonelake A, Helps C R & Tasker S (2010) Использование количественной полимеразной цепной реакции в реальном времени для мониторинга антибактериальной терапии у собаки с естественно приобретенной инфекцией Mycoplasma haemocanis. J Vet Diag Invest 22 (4), 582-587 PubMed.
- Roura X, Peters I R, Altet L, Tabar M D, Barker E N, Planellas M, Helps C. R, Francino O, Shaw S. E, Tasker S (2010) Распространенность гемотропных микоплазм у здоровых и нездоровых кошек и собак в Испании. J Vet Diagn Invest 22 (2), 270-274 PubMed.
- Mannering S.A., McAuliffe L, Lawes JR, Erles K, Brownlie J (2009) Типирование штаммов изолятов Mycoplasma cynos от собак с респираторными заболеваниями. Vet Microbiol 135 (3-4), 292-296 PubMed.
- Rycroft A N, Tsounakou E, Chalker V (2007) Серологические доказательства инфекции Mycoplasma cynos при инфекционном респираторном заболевании собак. Vet Microbiol 120 (3-4), 358-362 PubMed.
- Chalker V J (2005) Микоплазмы собак. Res Vet Sci 79 (1), 1-8 PubMed.
- Чалкер В. Дж., Оуэн В. М., Патерсон С., Баркер Е., Брукс Н., Рикрофт А. Н., Браунли Дж. (2004) Микоплазмы, связанные с инфекционным респираторным заболеванием собак. Микробиология 150 (Pt 10), 3491-3497 PubMed.
Другие источники информации
- Tasker S (2008) Гемотропный микоплазмоз собак и кошек. In: Киркс Текущая ветеринарная терапия XIV . Отредактированный Дж. Д. Бонагурой и Д. Тведтом. Elsevier Inc., Сент-Луис, США. Глава 271 с. 1245-1248.
- Грин С.Е. (2006) Микоплазменные, уреаплазменные инфекции и инфекции L-формы. В: Инфекционные болезни собак и кошек .2-е изд. Эд. Грин С. В. Б. Сондерс Ко., Стр. 260–265.
Микоплазмоз у кошек: симптомы и лечение
Кошки по своему здоровью мало чем отличаются от людей: либо есть, либо нет. Животные подвержены различным заболеваниям не меньше человека. Более того, некоторые болезни у нас общие. Одно из таких заболеваний — микоплазмоз.
Микоплазмоз у кошек — очень опасная инфекция. Она является причиной того, что питомец заболевает целым букетом вторичных заболеваний.Кошки развиваются проблемы с дыхательной системой, глаз, мочеполовой системы и даже опорно-двигательного аппарата. Почему каждому владельцу кошки нужно знать, что это за инфекция, какие последствия она может вызвать и как с ней бороться.
Микоплазмы — удивительные организмы, которые имеют одно важное отличие от других представителей микрофлоры — отсутствие клеточной стенки. От внешней среды внутренняя среда микоплазмы отделена цитоплазматической мембраной. Он приносит с собой вирусы. Однако, в отличие от последнего, Mycoplasma имеет РНК и ДНК.Подавляющее большинство вирусов имеет только одну макромолекулу.
Микоплазмы занимают промежуточное положение между вирусами и нормальными бактериями. В отличие от классических вирусов, Mycoplasma не нуждается во внутренней среде хозяйских клеток для размножения. А у бактерий низкая генетическая память, большое разнообразие форм даже внутри одного вида, разные способы размножения.
Каков риск микоплазмы?
Микоплазмы — специфические микроорганизмы. Они могут жизнь присутствовать в теле носителя и при этом не проявлять себя.Следовательно, они относятся к условно-патогенной микрофлоре .
Более того, недавно ученые открыли два новых вида микоплазм, разрушающих стереотипы об этих микроорганизмах.
- Сапрофит клинический . Этот вид микроорганизмов питается исключительно разлагающимися тканями.
- Микоплазма-симбионт . При этом микроорганизму непросто жить в организме хозяина, но на него положительно влияет.
На самом деле видов Mycoplasma очень много, и не все они должным образом изучены.Однако патогенные виды хорошо изучены.
Мы не будем трогать микоплазмы, которые могут вызывать заболевания у людей, а сосредоточимся на микоплазмозах у кошек.
Речь идет о двух видах:
- Mycoplasma felis.
- Mycoplasma gatae.
Ученые считают эти виды специфическими микроорганизмами. То есть шансов у них нет. Однако говорить об этом со стопроцентной уверенностью микробиологи не берутся, так как оба типа еще недостаточно изучены, и что случаев заражения кошек микоплазмозом человека не зафиксировано, до сих пор ни о чем не говорится.
Основная опасность микоплазм для кошек заключается в том, что они содержатся в организме 75% всех животных. И каждое такое животное является переносчиком этих микробов. Микоплазмоз может не возникнуть у конкретной кошки, но он может стать распространителем инфекции. Дело в том, что способов передачи у этого микроорганизма много: алиментарный, половой, контактный, воздушно-капельный.
Причины микоплазмоза у кошек
Основная причина заболевания — активация бактерий с появлением подходящей среды для разведения.Происходит это, как правило, за счет снижения иммунитета животного.
Микоплазмы начинают быстро размножаться, вызывают сильную интоксикацию средств массовой информации в вашей жизни. Более того, лишенные собственной клеточной стенки, микоплазмы прикрепляются к клеткам животного и выделяют огромное количество микроэлементов.
Вместо этого внутри клетки попадают вредные вещества, которые усугубляют и без того непростое положение кошки. Животное слабеет. У него есть соответствующие симптомы.
Признаки микоплазмоза у кошек
Симптомы и лечение этого заболевания тесно взаимосвязаны.Проще говоря, доля лекарств, прописанных с учетом проявившихся симптомов.
При микоплазмозе у кошек сначала проявляются следующие симптомы:
- Покраснение склер и оболочек глаза. В будущем на глазах может появиться пленка.
- Пустулезные поражения конъюнктивы.
- Проблемы с дыханием.
- Лихорадка.
- Диарея.
- У животного опухшие лапы.
- Кошка не находится в руках хозяина и может быть агрессивной.
Если после появления первых симптомов начать лечение микоплазмоз у кошек спровоцирует уретрит, цистит и даже может привести к бесплодию . Позже болезнь начнет разрушать ваши суставы и кости . Микоплазмоз у кошек в запущенной форме всегда приводит к гибели животного .
Диагноз
В связи с тем, что на первых порах заболевание проявляется неспецифическими симптомами, лечение может быть назначено только после обследования.Диагноз ставится на основании анализов крови, мазков конъюнктивы, мазков из полости рта и половых органов. К сожалению, ни полимеразная цепная реакция, ни гибридизация РНК, ни аэробные и анаэробные культуры не могут отследить динамику болезни. Эти методы диагностики позволяют только обнаружить микоплазму и идентифицировать вид.
Опытные ветеринары фотографируют больное животное. Это делается для того, чтобы в дальнейшем определить динамику лечения болезни.
Лечение микоплазмоза у кошек
Терапия микоплазмоза у кошек имеет некоторые особенности:
- Если у кошки проявляются симптомы острой формы заболевания, то назначают Диксоциклин и Левомицетин . Обычно этого достаточно для того, чтобы питомец выздоровел в течение нескольких дней.
- Если выявленные симптомы хронические, то с парой препаратов не обойтись. Вам понадобится комплексная терапия, и лечение может занять несколько месяцев.
При хронической форме заболевания назначено лечение:
- Назначены курсы таких антибиотиков, как: Байтрил, Сумамед, Вильпрофен, Тилозин, Тетрациклин, Пенбекс, Хлорамфеникол .
- Для стимуляции внутренних органов назначают лекарственные: Карс, Катосал, Гамавит .
- Кошка дает иммуностимуляторы: Риботан, Циклоферон, Иммунофан .
- Регулярно обрабатывать слизистые оболочки Тетрациклином .
Скорость выздоровления вашего питомца зависит от следующих факторов:
- Точность диагностики.
- Адекватность терапии.
- Уровень иммунитета пациента.
- Качество ухода и кормления больных кошек.
Профилактика микоплазмоза у кошек
Ученым до сих пор не удалось создать вакцину против микоплазмоза у кошек, но это не означает, что питомца нельзя спасти от этой болезни.
В качестве профилактики вы можете принять следующие меры:
- Обеспечить вашему питомцу качественный и сбалансированный рацион.
- Чтобы исключить возможность контакта домашней кошки с домашними кошками.
- Пополнить свой рацион специальными витаминами и препаратами для повышения иммунитета.
- Регулярное посещение ветеринара.
- Для отслеживания изменений в состоянии животного.
Помните, что какие бы профилактические меры ни предпринимались, всегда есть риск заражения питомца. Но придерживаясь вышеперечисленных мер, можно свести к минимуму вред от болезни, если животное ее подхватит.
Достижения в диагностике респираторных заболеваний мелких жвачных
Инфекционные заболевания органов дыхания овец и коз, независимо от этиологии, вносят вклад в 5.6 процентов от общего числа болезней мелких жвачных. Эти инфекционные респираторные заболевания делятся на две группы: заболевания верхних дыхательных путей, а именно носовой миаз и энзоотические опухоли носа, и заболевания нижних дыхательных путей, а именно чума мелких жвачных животных (ЧМЖ), парагрипп, пастереллез, прогрессирующая пневмония овец. , микоплазмоз, вирус энцефалита козьего артрита, казеозный лимфаденит, паразитарная пневмония и многие другие. В зависимости от этиологии многие из них носят острый характер и приводят к летальному исходу.Ранняя, быстрая и специфическая диагностика таких заболеваний имеет большое значение для снижения потерь. Усовершенствованные иммуноферментные анализы (ELISA) для обнаружения антигена, а также антител непосредственно из образцов и молекулярные диагностические тесты вместе с микросателлитами всесторонне помогают в диагностике, а также в лечении и эпидемиологических исследованиях. В настоящем обзоре обсуждаются достижения в диагностике распространенных инфекционных респираторных заболеваний овец и коз.Это обновит знания и поможет адаптировать и внедрить соответствующие, своевременные и подтверждающие диагностические процедуры. Более того, это поможет в разработке соответствующих протоколов профилактики и разработке подходящих стратегий контроля для преодоления респираторных заболеваний и уменьшения экономических потерь.
1. Введение
Мелкие жвачные животные, особенно овцы и козы, вносят значительный вклад в экономику фермеров в Средиземноморье, а также в странах Африки и Юго-Восточной Азии.Эти мелкие жвачные животные являются ценными активами, поскольку они вносят значительный вклад в производство мяса, молока и шерсти, а также обладают потенциалом для воспроизводства и быстрого роста. Великий индийский лидер и борец за свободу М. К. Ганди «отец нации» называл коз «коровой бедняков», подчеркивая важность мелких жвачных животных в бедных странах. В Индии овцы и козы играют жизненно важную роль в экономике бедных, обездоленных, отсталых классов и безземельного труда. Чтобы сделать эту экономику, основанную на мелких жвачных животных, жизнеспособной и устойчивой, первостепенное значение имеет разработка методов ранней и точной диагностики.Респираторные заболевания мелких жвачных являются многофакторными [1], и существует множество этиологических агентов, ответственных за комплекс респираторных заболеваний. Из них бактериальные заболевания привлекли внимание из-за различных клинических проявлений, тяжести заболеваний и повторного появления штаммов, устойчивых к ряду химиотерапевтических средств [2]. Однако овцы и козы страдают многочисленными вирусными заболеваниями, а именно ящуром, блютангом, маэди-висной, орфом, клещевым энцефаломиелитом, чумой мелких жвачных животных, оспой овец и коз, а также бактериальной заболевания, а именно: черная ножка, гниль копыт, плевропневмония коз, инфекционная плевропневмония крупного рогатого скота, пастереллез, микоплазмоз, стрептококковые инфекции, хламидиоз, гемофилоз, болезнь Джона, листериоз и овечья гниль [3–10].
На респираторные заболевания приходится 5,6% всех этих болезней мелких жвачных [11]. Мелкие жвачные животные особенно чувствительны к респираторным инфекциям, а именно к вирусам, бактериям и грибкам, в основном из-за неэффективных методов управления, которые делают этих животных более восприимчивыми к инфекционным агентам. Склонность этих животных к сбивчиванию и групповому выращиванию еще больше предрасполагает мелких жвачных к инфекционным и заразным заболеваниям [6, 9]. И у овец, и у коз могут встречаться респираторные заболевания, поражающие отдельных лиц или группы, что приводит к низкому привесу живой массы и высокому уровню смертности [5].Это приводит к значительным финансовым потерям пастухов и козоводов в виде сокращения производства мяса, молока и шерсти, а также уменьшения количества потомства. Неблагоприятные погодные условия, приводящие к стрессу, часто способствуют возникновению и прогрессированию таких заболеваний. Состояние становится неблагоприятным при сочетании бактериальных и вирусных инфекций, особенно при неблагоприятных погодных условиях [1]. Более того, в условиях стресса животные с ослабленным иммунитетом, беременные, кормящие и пожилые животные легко становятся жертвами респираторных сред обитания, а именно: Streptococcus pneumoniae , Mannheimia haemolytica , Bordetella parapertussis , Mycoplasma и Arcanobacterium видов, Pasteurella, вид [2, 4, 7–9, 12, 13].Такие инфекции представляют собой серьезное препятствие для интенсивного выращивания овец и коз, а такие болезни, как ЧМЖ, блютанга и легочный аденоматоз овец (Jaagsiekte), отрицательно влияют на международную торговлю [2, 9, 10, 13], в конечном итоге затрудняя экономику.
2. Болезни органов дыхания у мелких жвачных
В зависимости от этиологического фактора инфекционные респираторные болезни мелких жвачных животных можно разделить на следующие категории [9, 14]: (1) бактериальные: пастереллез, прогрессирующая пневмония овец, микоплазмоз, энзоотическая пневмония и казеозный лимфаденит, (2) вирусные: PPR, парагрипп, вирус энцефалита козьего артрита и блютанга, (3) грибковая: грибковая пневмония, (4) паразитарные: носовой миаз и паразитарная пневмония, (5) другие: энзоотическая назальная опухоли и легочный аденоматоз овец (Jaagsiekte).
Часто из-за экологического стресса, иммуносупрессии и несовершенных методов лечения вторичные захватчики более серьезно влияют на больных; кроме того, смешанные инфекции множественной этиологии также являются обычным явлением [5, 8, 13, 15].
Эти состояния включают дыхательные пути в качестве основной мишени, а поражения остаются ограниченными либо верхними, либо нижними дыхательными путями [7, 16]. Таким образом, эти заболевания можно сгруппировать следующим образом [5, 8, 14, 17]: (1) Заболевания верхних дыхательных путей, а именно носовой миаз и энзоотические опухоли носа, в основном остаются ограниченными пазухами, ноздрями и носовой полостью.Различные опухоли, такие как носовые полипы (аденопапилломы), плоскоклеточный рак, аденокарциномы, лимфосаркомы и аденомы, распространены в верхних дыхательных путях овец и коз. Однако уровень заболеваемости очень низок, и сообщается только о спорадических случаях. (2) Заболевания нижних дыхательных путей, а именно ЧМЖ, парагрипп, пастереллез, прогрессирующая пневмония овец, микоплазмоз, вирус энцефалита козьего артрита, казеозный лимфаденит, паразитарная пневмония и др. многие другие, затрагивающие легкие и поражения, наблюдаются в альвеолах и бронхиолах.
В зависимости от тяжести заболевания и физического состояния инфицированных животных высокая заболеваемость и смертность могут регистрироваться у животных всех возрастных групп. Эти заболевания сами по себе или в сочетании с другими сопутствующими состояниями могут иметь острое или хроническое начало и являются значительной причиной потерь для овцеводства [3, 10]. Таким образом, респираторные заболевания также можно классифицировать на основе начала и продолжительности заболевания, как указано ниже [3, 9, 14, 18]: (1) острые: блютанг, ЧМЖ, пастереллез и парагрипп, (2) хронические: микоплазмоз, паразитарная пневмония, носовой миаз и энзоотические опухоли носа (3) прогрессирующие: прогрессирующая пневмония овец, вирус энцефалита козьего артрита, казеозный лимфаденит и легочный аденоматоз.
3. Необходимость передовых диагностических подходов
Потенциальные потери из-за респираторных заболеваний могут быть сведены к минимуму с помощью разумного диагностического подхода вместе с надежной программой управления [15]. Любой компромисс с подходом к диагностике и лечению может серьезно повлиять на состояние здоровья стада [19]. Ранняя, быстрая и эффективная диагностика респираторных заболеваний у мелких жвачных является сложной задачей из-за ограниченных ресурсов лабораторий в странах Африки и Юго-Восточной Азии, где большая популяция мелких жвачных подвергается уничтожению из-за вспышек респираторных заболеваний [15, 16].Обычные методы диагностики могут быть доступны чаще, но обычно они требуют больше времени для получения результатов, а также их специфичность и чувствительность могут быть не на должном уровне. В недавнем прошлом было разработано множество передовых, быстрых, чувствительных и специфических серологических и молекулярных тестов. Эти диагностические методы вытеснили традиционные диагностические процедуры из-за их скорости, чувствительности, специфичности и применимости даже без выделения этиологического агента [20, 21].
В нынешнем сценарии глобализации и регулирования, относящегося к международной торговле, постоянный мониторинг перечисленных болезней является обязательным, и для этого процессы отбора проб, выделения и подтверждения очень утомительны [22, 23].При таком сценарии быстрое и специфическое обнаружение антител к респираторным патогенам теперь возможно благодаря прогрессу в серологическом тестировании. Доступность улучшенных серологических тестов, включая ELISA и моноклональные антитела, позволила обнаруживать антитела к этим инфекционным агентам (а именно, бактериям, вирусам и грибам) с большей скоростью, а также специфичностью [24]. Более того, благодаря прогрессу в технологии полимеразной цепной реакции (ПЦР) произошли огромные улучшения в диагностике респираторных заболеваний мелких жвачных животных [25].Последние достижения в области биотехнологии и молекулярной биологии привели к разработке множества диагностических тестов, а именно ПЦР, ОТ-ПЦР, ПЦР-ИФА, RAPD, AFLP, RFLP, ПЦР в реальном времени, количественной ПЦР, мультиплексной ПЦР, LAMP, микросателлиты, секвенирование генов и филогенетический анализ, которые не только помогают в идентификации, но и помогают в молекулярной характеристике различных патогенов [20, 22–37]. Различные стандартные диагностические тесты, а именно изоляция, патологоанатомическое исследование и общие клинические обследования наряду с модернизированными серологическими и молекулярными тестами, включают в себя
PPT — Патологическая диагностика микоплазмоза у свиней PowerPoint презентация | бесплатно для просмотра
PowerShow.com — ведущий веб-сайт для обмена презентациями / слайд-шоу. Независимо от того, является ли ваше приложение бизнесом, практическими рекомендациями, образованием, медициной, школой, церковью, продажами, маркетингом, онлайн-обучением или просто для развлечения, PowerShow.com — отличный ресурс. И, что лучше всего, большинство его интересных функций бесплатны и просты в использовании.Вы можете использовать PowerShow.com, чтобы найти и загрузить примеры онлайн-презентаций PowerPoint ppt практически на любую тему, которую вы можете себе представить, чтобы вы могли узнать, как улучшить свои собственные слайды и презентации бесплатно.Или используйте его, чтобы найти и загрузить высококачественные презентации PowerPoint ppt с практическими рекомендациями и иллюстрированными или анимированными слайдами, которые научат вас делать что-то новое, также бесплатно. Или используйте его для загрузки собственных слайдов PowerPoint, чтобы вы могли поделиться ими со своими учителями, классом, студентами, начальниками, сотрудниками, клиентами, потенциальными инвесторами или всем миром. Или используйте его для создания действительно крутых слайд-шоу из фотографий — с двухмерными и трехмерными переходами, анимацией и музыкой на ваш выбор — которыми вы можете поделиться с друзьями на Facebook или в кругах Google+.Это тоже бесплатно!
За небольшую плату вы можете получить лучшую в отрасли конфиденциальность в Интернете или публично продвигать свои презентации и слайд-шоу с высокими рейтингами. Но в остальном это бесплатно. Мы даже преобразуем ваши презентации и слайд-шоу в универсальный формат Flash со всей их оригинальной мультимедийной красотой, включая анимацию, эффекты перехода 2D и 3D, встроенную музыку или другой звук или даже видео, встроенное в слайды. Все бесплатно. Большинство презентаций и слайд-шоу на PowerShow.com можно бесплатно просматривать, многие даже можно бесплатно загрузить. (Вы можете выбрать, разрешить ли людям загружать ваши оригинальные презентации PowerPoint и слайд-шоу из фотографий за плату или бесплатно или вовсе.) Посетите PowerShow.com сегодня — БЕСПЛАТНО. Здесь действительно каждый найдет что-то для себя!
За небольшую плату вы можете получить лучшую в отрасли конфиденциальность в Интернете или публично продвигать свои презентации и слайд-шоу с высокими рейтингами. Но в остальном это бесплатно. Мы даже преобразуем ваши презентации и слайд-шоу в универсальный формат Flash со всей их оригинальной мультимедийной красотой, включая анимацию, эффекты перехода 2D и 3D, встроенную музыку или другой звук или даже видео, встроенное в слайды.Все бесплатно. Большинство презентаций и слайд-шоу на PowerShow.com можно бесплатно просматривать, многие даже можно бесплатно загрузить. (Вы можете выбрать, разрешить ли людям загружать ваши оригинальные презентации PowerPoint и слайд-шоу из фотографий за плату или бесплатно или вовсе.) Посетите PowerShow.com сегодня — БЕСПЛАТНО. Здесь действительно каждый найдет что-то для себя!