Чем лечить лишай? ~ Советы специалистов
Лишай – это термин, которым называют группу дерматологических патологий, вызывающих похожие между собой элементы сыпи в виде мелких узелков и пятен. Не все виды лишая у человека заразны, поскольку вызывать эти заболевания могут как вирусные и грибковые агенты, так и эндокринные, неврологические или генетические нарушения. Внешние проявления этих патологий бывают настолько похожими, что поставить правильный диагноз, определить, чем лечить лишай, и как исключить его заразность может только врач после полного обследования.
Ранее для обозначения этих заболеваний применялся термин «лихен».
Відкрити Згорнути
Этиология и классификация лишая
В зависимости от причин развития выделяют несколько видов лишая:
- Опоясывающий.
Является заразным, вызывается возбудителем ветряной оспы (вирусом семейства Herpesviridae – Varicella zoster). Чаще развивается у людей старшего или среднего возраста, дети при контакте с такими больными заболевают ветрянкой.
- Стригущий (трихофития, микроспория).
Относится к заразным, провоцируется грибками рода Trichophyton или Microsporum canis, ferrugineum или audoin, которые часто разносятся бездомными животными: кошками, собаками, кроликами, обезьянами и др. Риск заражения возрастает при частом контакте с источником инфекции: при работе в ветеринарных клиниках, кормлении бродячих кошек и собак, работе на животноводческих фермах и пр. - Черный (кладоспориоз эпидермальный, микроспороз черный).
Относится к заразным микозам, вызывается Cladosporium wemeckii и Stenella arguata, которые более распространены в зонах с жарким и влажным климатом: Юго-Восточной Азии, Африке, странах тропического пояса Америки. - Отрубевидный (разноцветный).
Относится к малозаразным кератомикозам, поскольку заражение вероятно только на фоне предрасполагающих факторов при продолжительном и тесном контакте с больным. Вызывается грибками Malassezia furfur, Pityrpsporum orbiculare или ovale.
- Розовый (питириаз, болезнь Жибера).
Не считается заразным. Точные причины лишая пока неизвестны, предполагается его инфекционно-аллергическая природа. - Красный плоский (кожи и полости рта).
Является незаразным, точные причины развития пока неизвестны. Часто наблюдается при стрессе, патологиях пищеварительного тракта, печени и поджелудочной железы, сахарном диабете, гипертонической болезни, токсико-аллергических реакциях, например, при длительном приеме тетрациклина и препаратов золота, у людей, чья работа заключается в проявке цветной кинопленки или связана с контактом с парафенилдиамином. - Белый (солнечный).
Не относится к заразным, причины развития пока точно не известны. Но, скорее всего, связаны с деятельностью грибков Malassezia, выделяющих компонент, который прекращает поступление ультрафиолета на кожу и замедляет доставку меланина. - Чешуйчатый (псориаз).

Не является заразным, предположительно вызывается мультифакторными причинами: наследственность, невротические реакции, перенесенные инфекции. - Мокнущий (экзема).
Не относится к заразным, может провоцироваться множеством причин или сразу несколькими: нарушениями иммунной системы, аллергией, эндокринными патологиями, нарушениями в работе ЖКТ, стрессом, работой на вредных производствах, нарушениями трофики при запущенной варикозной болезни и др. - Склероатрофический (болезнь белых пятен, крауроз вульвы/пениса, каплевидная склеродермия).
Является незаразным, причины пока изучены недостаточно, обычно возникает на фоне наследственной предрасположенности, аутоиммунных нарушений, гормонального дисбаланса, эндокринных патологий или частых психоэмоциональных стрессов. - Линейный (полосовидный).
Не относится к заразным, причины развития пока точно не известны, вероятнее всего, они связаны с врожденными изменениями в развитии нервных и кожных тканей или заболевание развивается как нейродермит, чаще возникает в 2–3 года.
- Блестящий лишай.
Не является заразным, предполагается инфекционно-аллергическая природа заболевания.
Відкрити Згорнути
Пути заражения лишаем
Лишай у людей может быть заразным и незаразным. При незаразных формах причины или предрасполагающие факторы являются толчком к появлению высыпаний. Заразные виды лишая возникают при контакте с больными людьми или животными. Вероятность их развития увеличивает несоблюдение правил гигиены, травмирование кожи и сниженный иммунитет.
Возбудитель опоясывающего лишая передается воздушно-капельным, контактным или трансплацентарным путем. До момента появления первых проявлений проходит от 11 до 21 дня (в среднем 2 недели).
Грибковые возбудители лишая передаются контактно. Такие высоко контагиозные микозы как микроспория и трихофития часто появляются после контакта с больными животными. Они быстро распространяются в коллективе или семье через обсемененные спорами грибков предметы быта или при прямом контакте с пораженной кожей. Пик заболеваемости приходится на май-сентябрь. Инкубационный период составляет около недели.
Пик заболеваемости приходится на май-сентябрь. Инкубационный период составляет около недели.
Відкрити Згорнути
Клинические проявления лишая
Признаки лишая зависят от его разновидности. Основным проявлением этих заболеваний является сыпь в виде мелких пузырьков, которые обычно зудят, сливаются в пятна, имеют ровные очертания и шелушатся. Симптомы лишая доставляют больному и физические, и психологические неудобства из-за появления косметического дефекта.
Опоясывающий лишай
Проявления могут варьировать от легких до тяжелых форм. Примерно за 3–4 дня до появления сыпи больной ощущает болезненность по ходу нервов. Затем на теле, обычно в межреберной области, появляются пузырьки с жидкостью, которые сливаются в розоватые зудящие пятна. После вскрытия элементов сыпи появляется корочка, иногда — шелушение.
Кроме внешних проявлений, признаки опоясывающего лишая дополнятся ухудшением самочувствия. В легких случаях наблюдаются только симптомы общей интоксикации (лихорадка, слабость и пр. ), при осложненном течении — проявления поражения ЦНС.
), при осложненном течении — проявления поражения ЦНС.
Стригущий лишай (трихофития, микроспория)
Этот лишай у человека может появляться на любом участке гладкой кожи или волосистой части головы, реже — на ногтях. На пораженном участке возникают розоватые пятна с ровными очертаниями, которые состоят из мелких пузырьков. На начальном этапе они не вызывают зуд, и он иногда появляется только со временем.
Жизнедеятельность грибков приводит к выпадению волос в зоне пятна. При локализации на волосистой части головы образуются заметные проплешины, на которых видны «пеньки волос». Инфекция может распространяться путем самозаражения по всему телу. Иногда очаги лишая нагнаиваются.
Черный лишай
Очаги темного цвета и небольшого размера появляются на ладонях, стопах и пальцах или на предплечьях и туловище. Со временем они растут, светлеют в центре, срастаются между собой и формируют полициклические участки. Внешне могут напоминать меланому. При рассмотрении через лупу на поверхности заметны небольшие чешуйки.
Отрубевидный (разноцветный) лишай
Симптомами лишая этой разновидности являются множественные слегка выступающие над кожей округлые пятна диаметром до 1 см. Цвет высыпаний варьирует и может быть кофейным, желтым, розово-коричневым или бурым. Края лишая неровные. Со временем пятна шелушатся и немного чешутся. Под воздействием солнца высыпания часто регрессируют. После их устранения пораженный участок не загорает и остается белым.
Розовый лишай (болезнь Жибера)
Примерно у 50–80 % больных вначале появляется только одна (иногда 2–3) материнская бляшка ярко-розового цвета с признаками шелушения и размером около 3–5 см. Чаще она локализуется на груди.
Спустя 7–10 дней на коже рук, ног и туловища возникают новые очаги в виде более мелких розовых пятен округлой или овальной формы. На протяжении 2 дней пятна увеличиваются до 2 см и более. Они не склонны к сливанию.
Со временем центр пятен желтеет, покрывается мелкими чешуйками и шелушится. Внешний вид пятна напоминает медальон. Зуд присутствует у половины больных, у 25 % он сильный. Через 6–8 недель высыпания устраняются. На коже остаются пигментированные или депигментированные участки, которые со временем устраняются. Рецидивов обычно не бывает.
Зуд присутствует у половины больных, у 25 % он сильный. Через 6–8 недель высыпания устраняются. На коже остаются пигментированные или депигментированные участки, которые со временем устраняются. Рецидивов обычно не бывает.
Красный плоский лишай (кожи и полости рта)
На коже высыпания выглядят как множественные красно-фиолетовые или малиновые папулы (2–5 мм) со втянутой серединой и восковидным блеском. Шелушение обычно незначительное, иногда схоже с псориазом. Сыпь располагается группами в виде колец, гирлянд или линий. Проявления зуда могут быть выражены в разной степени. После устранения сыпи остается стойкая гиперпигментация.
При поражении полости рта лишай протекает в разных формах:
- типичная — на слизистой появляются серо-белые узелки (до 2 мм), при слиянии напоминают узор кружева;
- экссудативно-гиперемическая — на покрасневшей и отечной слизистой возникают сероватые папулы;
- гиперкератолитическая — появляются серые бляшки, которые со временем грубеют, возвышаются и вызывают ощущение шероховатости и сухости во рту;
- эрозивно-язвенная — слизистая покрывается кровоточащими язвами и эрозиями с фибринозным налетом;
- буллезная — возникают буллезные пузыри (до 1,5 см) с кровянистым экссудатом, которые вскрываются и формируют эрозии с фибринозным налетом;
- атипичная — сыпь возникает на деснах и верхней губе.

Один пациент может иметь признаки нескольких форм. У 1 % больных (обычно пожилых) высыпания малигнизируются.
Чешуйчатый лишай (псориаз)
Сыпь обычно располагается на разгибательной (реже — на сгибательной) поверхности конечностей. Иногда появляется на волосистой части головы, подошвах, ладонях и гениталиях. Элементы сыпи представлены папулами в виде округлого пятна с четкими контурами. Они покрываются плотными серебристо-белыми чешуйками. После регресса пятна остаются участки депигментации.
Белый (солнечный) лишай
Проявляется в виде небольших белых округлых пятен, которые возникают весной и летом. Они выступают над поверхностью кожи, зудят, воспаляются и шелушатся. В них не поступает меланин и при воздействии ультрафиолета возникают ожоги. Белый лишай может становиться хроническим.
Мокнущий лишай (экзема)
Заболевание протекает хронически. Проявляется высыпаниями в виде скоплений пузырьков на участке покраснения кожи. После выделения экссудата формируются эрозии с мягкой корочкой.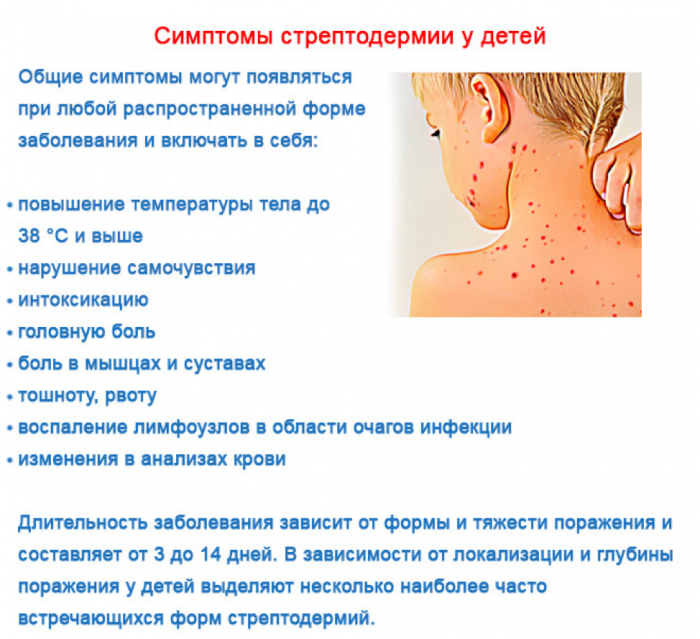 Сыпь сильно зудит и постоянный зуд может вызывать бессонницу.
Сыпь сильно зудит и постоянный зуд может вызывать бессонницу.
Склероатрофический лишай
Высыпания располагаются возле подмышек, на груди, шее, бедрах, лобке и гениталиях. Чаще возникают у женщин 35–50 лет. Элементы выглядят как белые папулы, которые трансформируются в приподнимающиеся над кожей светлые или розовые бляшки. Они шелушатся и сильно чешутся. Со временем бляшки атрофируются и могут приводить к раку кожи и половых органов.
Линейный лишай
Сыпь появляется очень быстро и выглядит как выступающие над кожей папулезно-сквамотозные элементы (около 2–3 мм) розового или ярко-красного цвета. Они располагаются прямыми, волнистыми или завиткообразными полосами с шириной 1–2 см и длинной 5–30 см. Сыпь обычно не зудит, постепенно светлеет и оставляет самоустраняющиеся очаги депигментации.
Блестящий лишай
Чаще возникает у мальчиков до 6 лет. Высыпания почти никогда не поражают лицо, голову, ладони и подошвы. Обычно располагаются на головке пениса, коже низа живота, коленей и локтей. Сыпь выглядит как блестящие плотные перламутровые плоские узелки, которые находятся близко друг от друга, но не сливаются и не шелушатся. Через несколько недель или лет сыпь самоустраняется.
Сыпь выглядит как блестящие плотные перламутровые плоские узелки, которые находятся близко друг от друга, но не сливаются и не шелушатся. Через несколько недель или лет сыпь самоустраняется.
Відкрити Згорнути
Особенности течения лишая при беременности
Вероятность развития или обострения лишая при беременности повышается, поскольку в организме происходит мощная гормональная перестройка и снижается иммунитет. Опасность для гестации и плода определяется разновидностью лишая. Лечение должно проводиться с учетом срока гестации.
Відкрити Згорнути
Особенности лишая у детей
Лишай у детей выявляется чаще, чем у взрослых. Риск инфицирования его заразными видами выше, поскольку дети часто не соблюдают правила личной гигиены и кожа более восприимчива к инфекциям.
Відкрити Згорнути
Осложнения лишая
Характер и тяжесть последствий лишая определяются его разновидностью. Неэстетичные симптомы этих заболеваний часто становятся причиной психологических проблем и неврозов. Опоясывающий лишай может приводить к тяжелым поражениям:
Неэстетичные симптомы этих заболеваний часто становятся причиной психологических проблем и неврозов. Опоясывающий лишай может приводить к тяжелым поражениям:
- ЦНС — менингиту, энцефалиту, миелиту;
- органов зрения — невриту зрительного или глазодвигательного нервов, кератиту и пр.
Псориатический лишай провоцирует артриты, склероатрофический и красный плоский – малигнизацию.
Відкрити Згорнути
Диагностика лишая
Узнать, как лечить лишай, можно после детального обследования, которое для каждого пациента проводится индивидуально.
При появлении признаков лишая необходимо обратиться к дерматологу. После внимательного изучения всех жалоб и осмотра врач может назначить ряд дополнительных исследований:
Відкрити Згорнути
- дерматоскопию;
- осмотр с лампой Вуда;
- пробы Бальцера и др.;
- микроскопию соскоба кожи;
- биопсию кожи;
- общий анализ крови и мочи;
- иммунограмму и др.

Відкрити Згорнути
При необходимости пациенту назначают дополнительные исследования или консультации трихолога, иммунолога, эндокринолога и других профильных специалистов. Обязательно проводится дифференциальная диагностика с другими дерматологическими патологиями.
Відкрити Згорнути
Лечение лишая
Тактика лечения лишая определяется его разновидностью. При заразных формах рекомендуется изоляция больного. Необходимость госпитализации определяется индивидуально. Врач может рекомендовать ограничение водных процедур, контакт с солнцем, применение косметических средств, обработку одежды и белья кипячением. Всем пациентам нужно носить удобную одежду из натуральных тканей.
Для лечения лишаев, которые вызываются вирусами и грибками, могут назначаться противовирусные и противогрибковые препараты. При необходимости применяют симптоматическую терапию: жаропонижающие, антигистаминные, седативные, транквилизаторы и пр.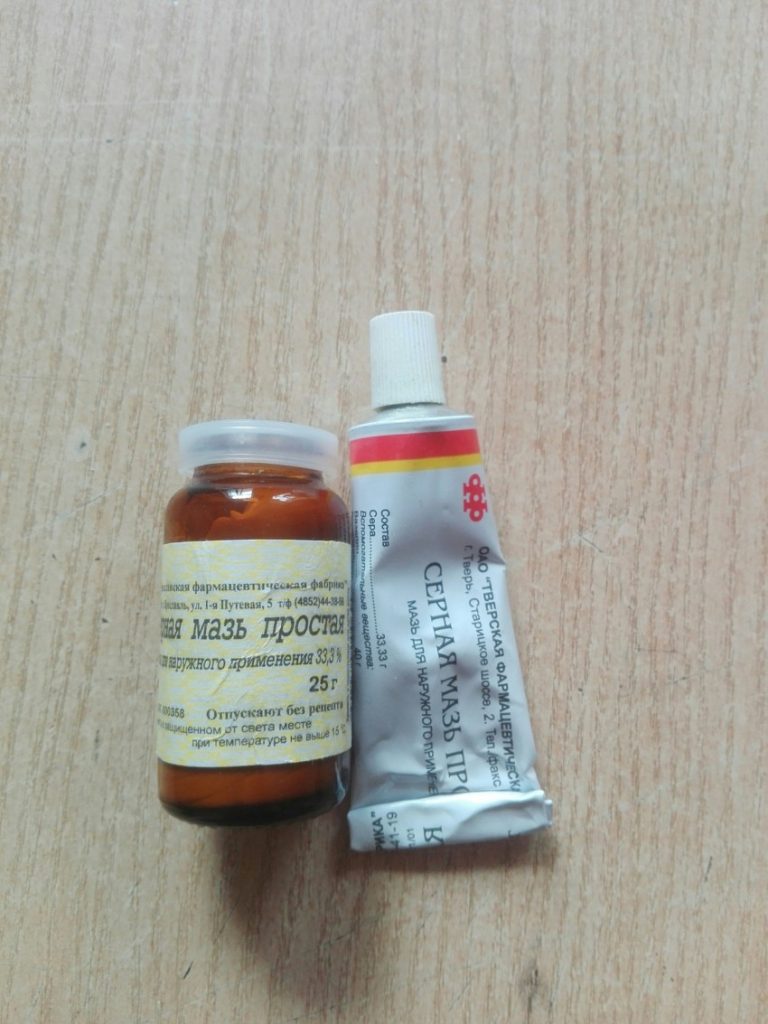
Местное лечение лишая может включать применение различных средств:
- антисептические растворы;
- средства для подсушивания кожи;
- противогрибковые мази;
- противовирусные мази;
- глюкокортикоидные местные препараты;
- ранозаживляющие средства.
Відкрити Згорнути
Медикаментозная терапия может дополняться физиотерапевтическими процедурами: электрофорезом, УФО, ПУВА-терапией, бальнеотерапией, грязелечением и пр. В некоторых случаях рекомендуется санаторно-курортное лечение.
Відкрити Згорнути
Профилактика лишая
Для предотвращения лишая необходимо:
- соблюдать правила личной гигиены;
- укреплять иммунитет;
- выбирать качественные средства для ухода за кожей;
- своевременно лечить хронические заболевания;
- ограничивать контакт с вредными химическими веществами;
- ограничивать контакт с бродячими или больными животными.

Відкрити Згорнути
Вопрос-Ответ
Заразен ли опоясывающий лишай?
Опоясывающий лишай заразен, развитие заболевания вызывает вирус варицелла-зостер. При первичном заражении наблюдается развитие ветряной оспы. Повторное заражение провоцирует развитие лишая. Продолжительное время человек может являться вирусоносителем, не представляя при этом опасности для окружающих. Передается вирус контактным путем: через биологические жидкости организма, воздушно-капельным путем, от матери плоду, через предметы обихода.
Может ли аллергия быть похожа на лишай?
Вначале заболевания лишай имеет те же проявления, что и аллергия. Высыпания похожи по форме, локализации и цвету. Но есть и отличительные признаки: сыпь при лишае имеет четкие очертания и расположена на четко определенных участках тела, зуд появляется редко, но часто отмечается повышение температуры и увеличение лимфоузлов. При аллергии, наоборот, высыпания распространяются по телу беспорядочно, кожа отекает, пациента беспокоит сильный зуд. Температура при аллергической реакции чаще всего повышается только у детей. Для дифференциации заболевания необходима консультация аллерголога. При появлении любых высыпаний у ребенка необходимо обратиться к педиатру и детскому аллергологу.
Температура при аллергической реакции чаще всего повышается только у детей. Для дифференциации заболевания необходима консультация аллерголога. При появлении любых высыпаний у ребенка необходимо обратиться к педиатру и детскому аллергологу.
Как выглядит лишай от солнца?
Солнечный лишай, или солнечная болезнь — это сезонное заболевание, которое появляется под действием прямых солнечных лучей. Характерные признаки лишая от солнца: гиперпигментация и шелушение. Пятна различной формы нежно-розового цвета, чаще всего появляются на спине, плечах, шее, груди и животе, на солнце пятна становятся светлее здоровых участков кожи. При механическом воздействии, контакте с одеждой пятна начинают шелушиться.
Чем мазать отрубевидный лишай?
Одним из основных методов лечения отрубевидного лишая является местная терапия. На пораженные участки кожи наносят противогрибковые препараты (мази, кремы, спреи, шампуни и специальные растворы с антимикотическими свойствами), широко используются серная и салициловая мази. Обязательным условием успешного лечения лишая является консультация у дерматолога.
Обязательным условием успешного лечения лишая является консультация у дерматолога.
Можно ли вылечить лишай уксусом или йодом?
Часто для лечения лишая в домашних условиях используют уксус и йод. Дерматологи настоятельно не рекомендуют использовать эти средства и заниматься самолечением. Уксус (уксусная эссенция) и йод при длительном применении способны вызвать сильный ожог кожи. При появлении у ребенка любых высыпаний и поражений кожи необходима консультация детского дерматолога.
Чем опасен отрубевидный лишай?
Несмотря на кажущуюся безопасность, последствия отрубевидного лишая могут быть крайне неблагоприятны. К числу таких осложнений относятся: дерматит, кожные аллергические реакции, косметический дефект и психологический дискомфорт. Заболевание склонно к частым рецидивам.
Как появляется розовый лишай?
Розовый лишай развивается на фоне ослабления иммунитета, после переохлаждения или перенесенного инфекционного заболевания. Инфекционные агенты являются «спусковым крючком» для развития аллергической реакции в виде лишая. Спровоцировать развитие заболевания могут стресс, нарушения пищеварения и обмена веществ, укусы насекомых и др. Любые проявления розового лишая у ребенка — это повод записаться на консультацию к детскому иммунологу. Врач выяснит причины заболевания, назначит необходимое лечение, расскажет, как укрепить иммунитет.
Спровоцировать развитие заболевания могут стресс, нарушения пищеварения и обмена веществ, укусы насекомых и др. Любые проявления розового лишая у ребенка — это повод записаться на консультацию к детскому иммунологу. Врач выяснит причины заболевания, назначит необходимое лечение, расскажет, как укрепить иммунитет.
Может ли стригущий лишай пройти без лечения?
Стригущий лишай, или микроспория — это грибковое заболевание, поражающее верхний слой кожи. Самостоятельно, без должного лечения стригущий лишай проходит исключительно в редких случаях. Для того чтобы узнать, как навсегда избавиться от заболевания, необходима консультация трихолога.
Можно ли делать Манту если у ребенка лишай?
Лишай у ребенка является одним из относительных противопоказаний для проведения пробы Манту, так как возможно искажение результатов. Проведение пробы допускается после выздоровления. На консультации у педиатра перед пробой Манту или прививкой необходимо сообщить о всех имеющихся у ребенка высыпаниях и пятнах.
Відкрити Згорнути
Статья носит информационно-ознакомительный характер. Пожалуйста, помните: самолечение может вредить вашему здоровью.
Відкрити Згорнути
Автор статьи:
Приймак Артем Валентинович
Врач-дерматолог, дерматовенеролог, трихолог первой категории, к.м.н.
Эксперт по направлению:
Ефимова Виктория Олеговна
Врач-дерматовенеролог, детский дерматовенеролог, дерматолог, трихолог
Какой врач лечит лишай?
Узнать, какой врач лечит лишай в клинике МЕДИКОМ в подразделениях на Оболони и Печерске, помогут операторы колл-центра. Провести лечение лишая в городе Киеве можно при помощи профессионалов. В нашей клинике созданы все условия для правильной диагностики и лечения, прием детей ведут детские дерматологи, возможна консультация детского иммунолога. Обращайтесь к нам и мы поможем вам вернуть здоровье вашей кожи.
Показать еще
Выезд бригад неотложной помощи осуществляется по всем районам Киева (Оболонь, Печерск, Подол, Святошино, Дарница, Голосеевский, Шевченковский, Соломенский, Днепровский, Деснянский) и пригорода (Вышгород, Буча, Ирпень, Бровары).
Відкрити Згорнути
Отзывы
12.03.2021 09:42
Алесандр 54
Обсыпало все тело, думал аллергия, спасибо завтра иду к врачу.
25.02.2021 14:05
Никита Максимович
Хорошие советы, спасибо.
04.02.2021 07:15
Георгій Васильович
Рекомендую спробувал, допомогло.
16.01.2021 17:58
Людмила Василівна
Дякую за інформацію.
08.11.2020 11:26
Артур Андрійович
Хороша стаття, але мені не допомогло.
17.10.2020 10:49
Ирина
Благодарю, помогли.
23.08.2020 20:35
Ярослава
Вся информация верная, спасибо автору.
Показать еще 3
Всего 7 отзывов
оставить отзыв
Лечение лишая на коже: Рейтинг мазей от лишая
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТААнтибактериальные мази и кремыАнтибактериальные порошкиЛишайМазиМази, кремы и гелиМази с антибиотикомМазьПротивовоспалительные каплиТаблеткиУшибыАвтор статьи
Овчинников Дмитрий Сергеевич,
Врач-дерматолог
Все авторыСодержание статьи
- Что такое лишай?
- Причины лишая
- Симптомы лишая у взрослых и детей
- Диагностика лишая
- Чем лечить лишай?
- Профилактика лишая
- Задайте вопрос эксперту по теме статьи
Что такое лишай?
Лишай — это название многих заболеваний кожи, причиной которых являются грибки. Чаще всего он возникает после контакта с зараженными животными — дикими кошками и собаками. Его характерные симптомы позволяют быстро установить диагноз и назначить правильное лечение.
Чаще всего он возникает после контакта с зараженными животными — дикими кошками и собаками. Его характерные симптомы позволяют быстро установить диагноз и назначить правильное лечение.
Лишай — это грибковое, реже, вирусное заболевания кожи, которое имеет характерную клиническую картину. Чаще всего происходит поражение кожи в области спины, груди и лица. Это связано с большой сосредоточенностью в этих областях потовых желез. Помимо поражения кожи, это заболевание часто сопровождается изменениями со стороны ногтей и волос.
Перечислим наиболее распространенные виды лишая:
- Разноцветный или отрубевидный лишай на коже.
- Стригущий. Имеет второе название — «микроспория».
- Розовый, или болезнь Жибера.
- Опоясывающий. В отличие от предыдущих, связан не с грибковой, а с вирусной инфекцией.
Причины лишая
Каждый вид лишая вызывается разными видами грибков и вирусов. Их существует огромное количество. Причинами развития заболевания чаще всего являются:
- Снижение иммунитета.
 Этому могут способствовать перенесенные вирусные инфекции, переохлаждения организма.
Этому могут способствовать перенесенные вирусные инфекции, переохлаждения организма. - Стрессы. Любая сильная стрессовая ситуация может повлечь за собой снижение иммунитета, что облегчит проникновения грибка в ваш организм.
- Несоблюдение правил личной гигиены. Использование общей одежды, полотенца, средств личной гигиены.
- Неврологические и гормональные изменения в организме.
Чаще всего лишай появляется после контакта с больным лишаем животным. Именно поэтому основной путь его передачи контактный.
Нет времени читать длинные статьи? Подписывайтесь на нас в соцсетях: слушайте фоном видео и читайте короткие заметки о красоте и здоровье.
Мегаптека в соцсетях: ВКонтакте, Telegram, OK, Viber
Симптомы лишая у взрослых и детей
Характерными симптомами лишая у взрослых и детей являются:
- Пятна красного, розового или коричневого цвета. При этом пятна могут быть болезненными;
- Пузырьки, чешуйки на коже;
- Зуд, жжение;
- Проплешины в волосах.

Наиболее частыми симптомами является зуд и высыпания в форме круглых пятен на коже. Температура чаще всего нормальная, но человек может испытывать слабость.
Диагностика лишая
Среди лабораторных исследований дерматологи часто назначают:
- Микроскопию соскоба высыпаний
- Пробу Бальцера. Во время пробы пятна смазывают настойкой йода, затем они окрашиваются в темно-коричневый цвет. После чего протирают спиртом. Разрушенный грибом поверхностный слой кожи быстро впитывает йод и пятна очень выделяются на фоне немного пожелтевшей неповрежденной кожи
- Люминесцентную диагностику. Для этого используют лампу Вуда. Под светом лампы пятна могут приобретать различный цвет, что помогает в постановке диагноза
Помимо этого назначаются общий и биохимический анализ крови, общий анализ мочи.
После получения результатов лабораторных исследований, врач сможет сформулировать окончательный клинический диагноз и назначить правильное лечение.
Чем лечить лишай?
Основной группой препаратов для лечения лишая являются противогрибковые средства — антимикотики. Они существуют различных групп и форм выпуска.
Наибольшую популярность получили мази и крема для местного использования. Они используются при легких, ограниченных формах, например:
- Крем Ламизил
- Крем Экзодерил
- Мазь Микозолон
- Мазь, крем Клотримазол
- Канеспор
- Кетодин
- Микофин
- Низорал
При распространенных, тяжелых формах заболевания нередко используются пероральные противогрибковые средства — таблетки. К ним относятся Кетоконазол, Итраконазол.
Выбор антимикотиков довольно велик. Противогрибковые препараты назначаются исключительно врачом. Как и другие лекарственные средства, они имеют свои показания и противопоказания.
Любое заболевание лучше предупреждать, чем лечить. Остановимся более подробно на мерах профилактики лишая.
20 отзывов
Все товары Итраконазол20 отзывов
Все товары Низорал20 отзывов
Все товары Ламизил20 отзывов
Все товары Клотримазол21 отзыв
Все товары Кетоконазол20 отзывов
Профилактика лишая
Эти правила помогут избежать заражения лишаем:
- Используйте только личные предметы гигиены: расческу, бритвенный станок, щётку
- При использовании чужой одежды, её предварительно нужно постирать с антибактериальным средством для стирки
- После посещений бассейнов и тренажерных залов необходимо обязательно принимать душ с гелем для душа
- Избегайте контакта с уличными животными: как правило они являются наиболее частыми переносчиками лишая
Лишай до сих пор является распространённым заболеванием. Эффективными средствами в борьбе с этим заболеванием являются антимикотики. При появлении симптомов заболевания необходимо обратиться к врачу, который сможет подобрать правильное лечение.
Эффективными средствами в борьбе с этим заболеванием являются антимикотики. При появлении симптомов заболевания необходимо обратиться к врачу, который сможет подобрать правильное лечение.
Источники:
- Сайт Российского общества дерматовенерологов и косметологов, клинические рекомендации «Разноцветный лишай»
- Сайт Российского общества дерматовенерологов и косметологов, клинические рекомендации «Розовый лишай Жибера»
- Сайт Российского общества дерматовенерологов и косметологов, клинические рекомендации «Микозы кожи головы, туловища, кистей и стоп»
- Сайт cyberleninka, статья «Современный взгляд на разноцветный лишай: некоторые аспекты патогенеза и клинические особенности течения в условиях жаркого климата»
Задайте вопрос эксперту по теме статьи
Остались вопросы? Задайте их в комментариях ниже – наши эксперты ответят вам. Там же Вы можете поделиться своим опытом с другими читателями Мегасоветов.
Поделиться мегасоветом
Понравилась статья? Расскажите маме, папе, бабушке и тете Гале из третьего подъезда
Копировать ссылку
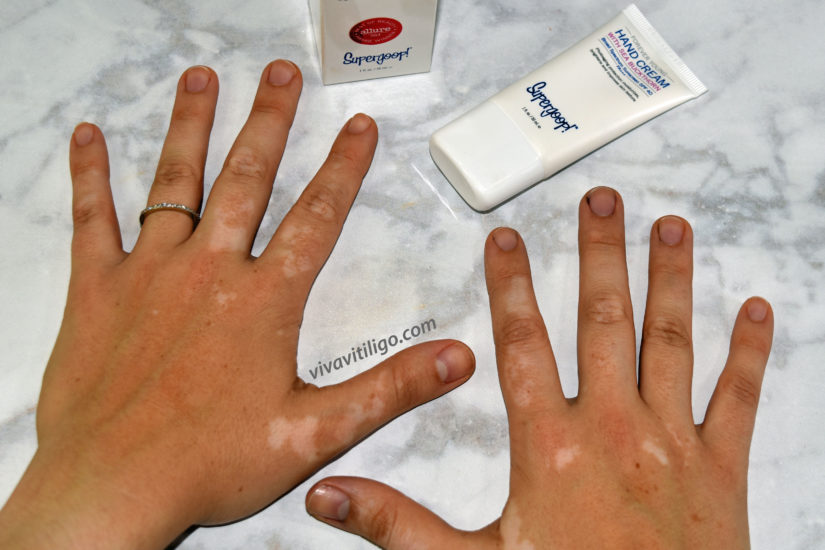
Склерозирующий лихен — Центр менопаузы
Что такое склерозирующий лихен?
Склероз лишайников (LS) представляет собой хроническое воспалительное заболевание, поражающее кожу и слизистую оболочку гениталий у женщин всех возрастов, но наиболее часто встречающееся у женщин в постменопаузе. Хотя LS был впервые описан в 1887 году, его этиология остается неясной, но все больше данных и общее мнение позволяют предположить, что основной причиной является аутоиммунный механизм. Как и в случае с большинством аутоиммунных заболеваний, мы не знаем, почему у некоторых женщин возникает это заболевание, но оно чаще встречается у женщин с другими аутоиммунными заболеваниями или в семьях с аутоиммунными заболеваниями. LS возникает, когда иммунная система становится сверхактивной, что приводит к утолщению тканей вульвы и образованию рубцов. Термин «лихенификация» применительно к заболеванию вульвы означает утолщение ткани с повышенным выделением кожных отметин. Лихенификация может быть ярко-красной, темно-красной, белой или окрашенной в цвет кожи. Термин «склероз» означает уплотнение ткани.
Хотя LS был впервые описан в 1887 году, его этиология остается неясной, но все больше данных и общее мнение позволяют предположить, что основной причиной является аутоиммунный механизм. Как и в случае с большинством аутоиммунных заболеваний, мы не знаем, почему у некоторых женщин возникает это заболевание, но оно чаще встречается у женщин с другими аутоиммунными заболеваниями или в семьях с аутоиммунными заболеваниями. LS возникает, когда иммунная система становится сверхактивной, что приводит к утолщению тканей вульвы и образованию рубцов. Термин «лихенификация» применительно к заболеванию вульвы означает утолщение ткани с повышенным выделением кожных отметин. Лихенификация может быть ярко-красной, темно-красной, белой или окрашенной в цвет кожи. Термин «склероз» означает уплотнение ткани.
Склероз лишайников характеризуется утолщением кожи вульвы, вызывающим образование рубцовой ткани. Наиболее распространенными областями рубцевания при этом заболевании являются клитор, ткани между большими и малыми половыми губами и кожа между влагалищем и анусом. Рубцевание может стать настолько серьезным, что клитор может быть скрыт плотной рубцовой тканью, что делает головку клитора недоступной для прикосновения. Это может вызвать снижение сексуальных ощущений и сексуальной реакции. Это распространенная основная жалоба, когда пациенты обращаются в Центр менопаузы со склерозирующим лишаем.
Рубцевание может стать настолько серьезным, что клитор может быть скрыт плотной рубцовой тканью, что делает головку клитора недоступной для прикосновения. Это может вызвать снижение сексуальных ощущений и сексуальной реакции. Это распространенная основная жалоба, когда пациенты обращаются в Центр менопаузы со склерозирующим лишаем.
Влияние склерозирующего лихена на малые половые губы (внутренние губы) и большие (внешние губы) вульвы представляет собой изменение строения. Эти две отдельные структуры часто сливаются и сжимаются, изменяя внешний вид вульвы. Женщины придут в кабинет с жалобой на изменение внешнего вида вульвы. Кожа позади влагалища может утолщаться и становиться натянутой. На коже вульвы могут образовываться трещины или линейные разрывы кожи, вызывающие постоянную боль и дискомфорт в области вульвы. Трещины чаще всего возникают в складках между большими и малыми половыми губами или на коже позади влагалища. Боль от трещины или разрыва кожи часто приводит женщину в Центр менопаузы. Заболевание может распространиться за влагалище и вокруг ануса или в пах.
Заболевание может распространиться за влагалище и вокруг ануса или в пах.
Отверстие влагалища обычно поражается спайками, образующимися вокруг отверстия, спереди (верхняя часть влагалища) от спаек клитора и сзади (дно влагалища) от спаек тела промежности. Эти спайки могут уменьшить диаметр влагалища, при этом влагалище становится жестким и менее растяжимым, что делает сексуальные отношения болезненными или невозможными. Сужение влагалища может не только помешать половому акту, но и затруднить нормальное мочеиспускание, поскольку суженное влагалище может блокировать уретру, тем самым блокируя нормальный поток мочи.
Ранняя диагностика склероатрофического лихена
Ранняя диагностика склероатрофического лихена необходима!
Ранняя диагностика может быть затруднена, поскольку изменения могут быть незаметными, и многие практикующие врачи, даже гинекологи, могут не распознать ранние признаки этого заболевания. Склерозирующий лихен может протекать бессимптомно, и диагноз ставится только на основании тщательного систематического физического осмотра вульвы врачом. Если ваш поставщик просто помещает зеркало во влагалище для мазка Папаниколау без тщательного осмотра вульвы, вы можете найти другого поставщика.
Если ваш поставщик просто помещает зеркало во влагалище для мазка Папаниколау без тщательного осмотра вульвы, вы можете найти другого поставщика.
Пациенты чаще всего жалуются на постоянный зуд и/или болезненность при половом акте. Другие общие симптомы включают жжение вульвы, обесцвечивание кожи вульвы, растрескивание или трещины вульвы или заднего прохода. Некоторые женщины замечают, что ткань становится белой, красной или коричневой, а структура вульвы меняется. Может ощущаться тянущий дискомфорт вокруг клитора или половых губ. Может наблюдаться снижение сексуальных ощущений, трудности с оргазмом или невозможность даже полового акта из-за слишком тугого входа во влагалище. Сексуальные отношения любого рода могут быть слишком болезненными, и пара может вообще прекратить сексуальные отношения. Каждый из этих симптомов, если он присутствует, должен полностью устраняться гинекологом. Если симптомы не проходят, может потребоваться биопсия, чтобы исключить склероз лихена, или гинеколог может направить пациентку к специалисту по вульве.
Поздняя диагностика склероатрофического лихена
К сожалению, когда пациенты обращаются к доктору Холлу, у них часто обнаруживается прогрессирующий склероатрофический лихен. Общий анамнез состоит в том, что больной в течение многих лет обращался к одному и тому же врачу с одними и теми же жалобами или к нескольким врачам с одними и теми же жалобами, но безуспешно в лечении. Симптомы сохраняются, несмотря на многократное лечение дрожжевых грибков, бактерий и/или сухости влагалища, но биопсия вульвы не проводилась.
Дополнительные рубцы от прогрессирующего склерозирующего лихена можно значительно уменьшить с помощью лечения, но уже образовавшиеся рубцы не вернутся к норме. Это относится к рубцовой ткани, покрывающей клитор, и архитектурным изменениям вульвы Сужение влагалища можно лечить различными методами, описанными ниже. Хотя лечение доступно, оно не может устранить ущерб, уже нанесенный прогрессированием этого заболевания. Ранняя диагностика имеет важное значение.
Как диагностируется склероз лишайников?
Когда пациентка приходит в Центр менопаузы на первичную консультацию, у нее собирается подробный анамнез с акцентом на проблемы с вульвой и влагалищем, включая хронологию симптомов и предшествующее лечение. Могут быть основные проблемы со здоровьем, способствующие проблемам вульвы, и все это включено в этот обширный анамнез.
При тщательном и систематическом осмотре вульвы и влагалища отмечаются признаки склероатрофического лихена. Делаются фотографии вульвы для истории болезни пациента и патологоанатома. Биопсия берется в кабинете при первом посещении для подтверждения диагноза.
Образцы патологической биопсии направляются специализированному патологу вульвы. Этот важный диагноз часто трудно поставить с точностью. Патолог вульвы смотрит на образец под микроскопом, читает записи в кабинете и сравнивает свои выводы с фотографией вульвы. Все эти шаги очень важны, и опыт патологоанатома в вульвовагинальной патологии является наиболее важным.
Во время второго визита к доктору Холлу может быть проведено кольпоскопическое (микроскопическое) исследование вульвы с дополнительными биопсиями, необходимыми для исключения раковых или предраковых заболеваний. Нелеченный прогрессирующий склероз лихена связан с повышенной заболеваемостью плоскоклеточным раком вульвы, которая, по оценкам, составляет от 5 до 7%.
Как лечится склероз лишайников?
Начальное лечение склероатрофического лихена требует нанесения специального стероидного крема на утолщенную ткань вульвы и перианальной области. Стероидный крем сильнодействующий, поэтому его следует использовать только на определенных утолщенных участках вульвы. Важно, чтобы каждый пациент точно понимал, куда наносить стероидный крем при диагнозе LS. В Центре менопаузы, когда диагноз поставлен, доктор Холл будет обсуждать с каждой пациенткой, куда именно наносить крем. Непрямая визуализация с помощью зеркала полезна. Фотографии вульвы обеспечивают визуализацию вульвы, которую многие пациенты никогда не видели.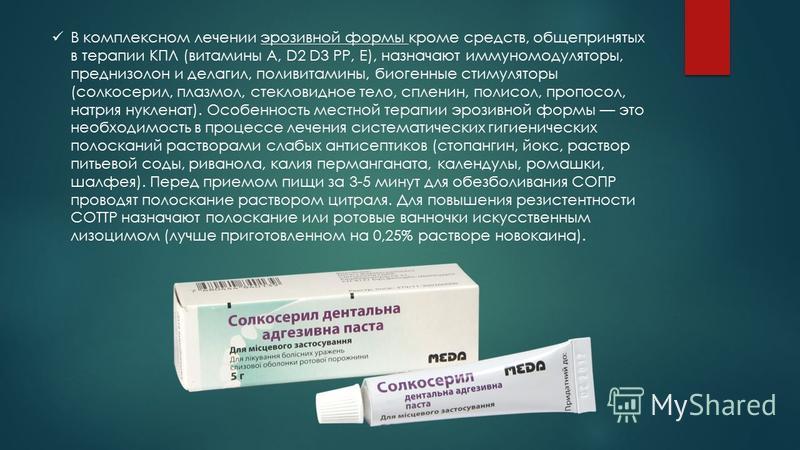 Пациенток отправляют домой с рисунком вульвы, указанием их конкретных участков заболевания и инструкциями по применению мази клобетазол.
Пациенток отправляют домой с рисунком вульвы, указанием их конкретных участков заболевания и инструкциями по применению мази клобетазол.
Необходимо последующее наблюдение в офисе. В лучшем случае сложно каждый раз наносить мазь в нужное место. Направление путем повторного осмотра доктором Холлом является ключом к лечению этого заболевания вульвы. Могут появиться новые области LS, а новые области спаек могут потребовать изменения терапии.
Далее в протоколе лечения частота применения стероидного крема постепенно снижается до тех пор, пока не будет достигнута поддерживающая доза. Посещения рекомендуются сначала каждые шесть-восемь недель, затем каждые три месяца, пока болезнь не станет контролируемой, с поддерживающей профилактикой каждые шесть месяцев.
Важно помнить, что LS является хроническим заболеванием, требующим постоянного лечения и последующего наблюдения. Лечение только тогда, когда симптоматика недостаточна для оптимального контроля и допускает рецидив заболевания.
Если нет противопоказаний к местному применению эстрогенового крема, обычно рекомендуется биоидентичный гормональный вагинальный крем. Крем содержит эстроген, тестостерон и ДГЭА, которые полезны для здоровья влагалища. Крем не предназначен специально для лечения склерозирующего лихена, но он воздействует на нижнюю треть влагалища и помогает предотвратить стеноз или сужение входа во влагалище. При более поздних стадиях заболевания рекомендуются прогрессивные расширители для использования с кремом, содержащим эстроген, чтобы держать влагалище открытым.
Дополнительные варианты лечения, доступные в Центре менопаузы:
Я следила за развивающимися исследованиями и отчетами о случаях и часто говорила с другими специалистами по вульве об успехах, достигнутых с помощью CO2-лазера Mona Lisa Touch в лечении склероза лишая. Я наблюдаю за развитием и продвижением CO2-лазера, используемого для замедления или обращения вспять прогрессирования этого коварного вульвовагинального заболевания. Теперь у меня достаточно информации, как анекдотической, так и из опубликованных исследований, чтобы с уверенностью предлагать лазерную терапию Mona Lisa Touch в моем кабинете.
Теперь у меня достаточно информации, как анекдотической, так и из опубликованных исследований, чтобы с уверенностью предлагать лазерную терапию Mona Lisa Touch в моем кабинете.
Лазер MonaLisa Touch CO2 с терапией с двумя зондами теперь доступен в Центре менопаузы. МЛТ, который используется уже несколько лет, представляет собой определенный тип лазера, который воздействует на вагинальные ткани, наполняя тонкие ткани, тем самым увеличивая выработку организмом жидкости и смазывание влагалища.
Более новые лазеры теперь имеют «Терапию с двумя зондами», что означает наличие другого зонда для лазера вульвы. Лазерный луч опускается на определенный уровень кожи вульвы и может улучшить склероз лишайников. При таком применении энергия лазера может увеличить выработку коллагена в коже вульвы и слизистых оболочках, что приведет к оздоровлению тканей. Реакция на лазерную терапию склероатрофического лихена у каждой женщины разная, но некоторые женщины предпочитают ее для контроля заболевания. Стероидный крем может потребоваться в дополнение к лечению MLT, но в меньшем количестве областей вульвы. LS чрезвычайно изменчив, и поэтому точные сроки зависят от ответа.
Стероидный крем может потребоваться в дополнение к лечению MLT, но в меньшем количестве областей вульвы. LS чрезвычайно изменчив, и поэтому точные сроки зависят от ответа.
Прикосновение Моны Лизы одобрено Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) для разреза, иссечения, абляции и коагуляции мягких тканей тела. Обратите внимание, что нет конкретных показаний для использования при склерозе лишайников или любом другом конкретном заболевании.
Обогащенная тромбоцитами плазма
Возможно, вы знакомы с обогащенной тромбоцитами плазмой (PRP), которая используется спортсменами для восстановления поврежденных суставов или связок, что позволяет избежать хирургического вмешательства. PRP использовался для решения множества проблем с переменным успехом.
Было показано, что PRP уменьшает склероз вульвы у некоторых женщин.
За последние несколько лет, как в Европе, так и в Соединенных Штатах, у многих женщин, получавших PRP, наблюдались улучшения. Идея этой терапии заключается в том, что мы можем излечить себя, по крайней мере, до некоторой степени, путем инъекции тромбоцитов и плазмы из нашей собственной крови в склерозирующий лихен вульвы. PRP содержит факторы роста и питательные вещества, которые могут помочь улучшить образование новых кровеносных сосудов в нездоровой области вульвы, что может значительно улучшить LS. Он доступен вместе с лазерной терапией или местной терапией стероидами в качестве средства, способствующего восстановлению здоровых тканей.
Идея этой терапии заключается в том, что мы можем излечить себя, по крайней мере, до некоторой степени, путем инъекции тромбоцитов и плазмы из нашей собственной крови в склерозирующий лихен вульвы. PRP содержит факторы роста и питательные вещества, которые могут помочь улучшить образование новых кровеносных сосудов в нездоровой области вульвы, что может значительно улучшить LS. Он доступен вместе с лазерной терапией или местной терапией стероидами в качестве средства, способствующего восстановлению здоровых тканей.
Процедура PRP-терапии заключается в том, что кровь берут из руки пациента обычным способом, затем помещают в центрифугу для ее вращения, отделяя плазму, богатую тромбоцитами, от части, содержащей эритроциты. Обогащенная тромбоцитами плазма затем набирается в шприц и повторно вводится под кожу вульвы пациентки в области склероатрофического лихена.
Обратите внимание, что PRP-терапия не является терапией стволовыми клетками, поэтому имеет меньше потенциальных побочных эффектов и гораздо более низкую цену. Лечение склероатрофического лихена с помощью PRP не одобрено FDA для лечения склероатрофического лихена.
Лечение склероатрофического лихена с помощью PRP не одобрено FDA для лечения склероатрофического лихена.
Хирургическое лечение спаек, покрывающих клитор
Спайки, покрывающие клитор, часто формируются до того, как пациенту ставится точный диагноз. Это больше всего беспокоит женщин, так как область может гореть, чесаться, тянуться или может инфицироваться из-за кист, которые могут возникать под рубцовой тканью. Потеря головки клитора под рубцовой тканью может снизить сексуальную чувствительность женщины и снизить сексуальную реакцию. Цель этой процедуры — надрезать рубцовую ткань капюшона клитора и отодвинуть ее назад, сделав клитор более заметным и функциональным. Это не сделает ткани нормальными, но может улучшить комфорт и сексуальную функцию. Операция может быть полезной после того, как достигнут контроль с помощью местного лечения стероидами, и после операции потребуется местный стероид, чтобы спайки не образовывались повторно.
Процедура проводится в кабинете под местной анестезией с использованием маленьких зондов и маленьких ножниц, иссекается рубцовая ткань, покрывающая клитор. Эта процедура уменьшит спайки, покрывающие клитор, примерно на 50-75%. Головка клитора в большинстве случаев становится более доступной после этой процедуры.
Эта процедура уменьшит спайки, покрывающие клитор, примерно на 50-75%. Головка клитора в большинстве случаев становится более доступной после этой процедуры.
Лечение склероатрофического лихена очень индивидуально и индивидуально для каждого конкретного заболевания и симптомов каждого пациента. В Центре менопаузы доктор Мелинда Холл проявляет особый интерес к склерозу лишайников и имеет многолетний опыт работы с этим заболеванием.
Красный плоский лишай шейки матки — первое сообщение о новом месте возникновения: клинический случай
- Список журналов
- Случаи J
- т.2; 2009 г.
- PMC2803969
Случаи J. 2009; 2: 9306.
Published online 2009 Dec 11. doi: 10.1186/1757-1626-2-9306
, 1 , 2 , 2 , 3 , 2 and 2
Информация об авторе Примечания к статье Информация об авторских правах и лицензии Отказ от ответственности
Введение
Красный плоский лишай представляет собой иммуноопосредованное воспалительное поражение кожи и слизистых оболочек, включая слизистую ротовой полости, вульву и редко влагалище. Было показано, что красный плоский лишай, возникающий на участках слизистой оболочки, в части случаев связан с плоскоклеточным раком. Насколько нам известно, в доступной литературе не описано ни одного случая красного плоского лишая шейки матки.
Описание клинического случая
45-летняя женщина перенесла вагинальную гистерэктомию по поводу опущения матки. В резецированном препарате видна область голубоватого цвета в независимой части эктоцервикса. Микроскопические срезы из этой области показали плотный лимфоцитарный инфильтрат на границе слизистой и подслизистой оболочек, вызывающий нарушение базально-клеточного слоя. При иммуногистохимическом исследовании преобладали CD8+ Т-лимфоциты на стыке с рассеянными CD4+ Т-лимфоцитами, характерными для красного плоского лишая. На основании анамнеза и отрицательных титров антител в сыворотке были исключены другие дифференциальные диагнозы, включая красную волчанку и лекарственную реакцию. У пациента не было кожных или оральных поражений красного плоского лишая.
Микроскопические срезы из этой области показали плотный лимфоцитарный инфильтрат на границе слизистой и подслизистой оболочек, вызывающий нарушение базально-клеточного слоя. При иммуногистохимическом исследовании преобладали CD8+ Т-лимфоциты на стыке с рассеянными CD4+ Т-лимфоцитами, характерными для красного плоского лишая. На основании анамнеза и отрицательных титров антител в сыворотке были исключены другие дифференциальные диагнозы, включая красную волчанку и лекарственную реакцию. У пациента не было кожных или оральных поражений красного плоского лишая.
Заключение
Красный плоский лишай шейки матки до сих пор не регистрировалось, и его стоит изучить, учитывая предраковый потенциал красного плоского лишая на других участках слизистой оболочки.
Красный плоский лишай — хроническое воспалительное кожно-слизистое заболевание с иммунологическим этиопатогенезом [1,2]. Чаще всего поражается кожа, реже — полость рта, ногти, вульва и слизистая влагалища [3]. Сообщалось о возникновении плоскоклеточного рака (SCC) при красном плоском лишае полости рта и плоском лишае вульвы [4,5]. При красном плоском лишае ротовой полости SCC регистрируется в 3% случаев [4]. Хотя шейка матки также является участком слизистой оболочки, в англоязычной литературе не было зарегистрировано ни одного случая красного плоского лишая.
При красном плоском лишае ротовой полости SCC регистрируется в 3% случаев [4]. Хотя шейка матки также является участком слизистой оболочки, в англоязычной литературе не было зарегистрировано ни одного случая красного плоского лишая.
Мы сообщаем о первом случае цервикального красного плоского лишая с гистопатологическим и иммуногистохимическим подтверждением. Поскольку рак шейки матки является одним из наиболее распространенных видов рака у женщин, важное значение приобретает сообщение о красном плоском лишае, предраковом состоянии. Необходимо сообщать о большем количестве таких случаев, чтобы определить биологическую значимость поражения в этом месте.
45-летняя индианка обратилась к гинекологу с шестимесячным анамнезом образования, спускающегося вниз во влагалище. Она была в постменопаузе в течение последних трех лет, и у нее не было соответствующей медицинской или хирургической истории. При местном осмотре выявлено опущение матки II степени с цистоцеле и ректоцеле. На шейке матки виден синюшный участок размером 2,5×3 см. Эта область не была связана с наиболее зависимой частью шейки матки. Вульва и влагалище без особенностей. Обычный цервикальный мазок был представлен как атрофический мазок с воспалением. Предоперационные биохимические исследования были ничем не примечательны, и ей была выполнена вагинальная гистерэктомия.
Эта область не была связана с наиболее зависимой частью шейки матки. Вульва и влагалище без особенностей. Обычный цервикальный мазок был представлен как атрофический мазок с воспалением. Предоперационные биохимические исследования были ничем не примечательны, и ей была выполнена вагинальная гистерэктомия.
При макроскопическом исследовании в шейке матки определяется участок синеватого цвета без изъязвления размером 2,5 × 3 × 3 см (рис. ). Эндометриальная и эндоцервикальная полости и миометрий без особенностей. Микроскопические срезы матки показали базальный эндометрий и ничем не примечательный миометрий. Обесцвеченный участок был обработан полностью, и на срезах была выявлена легкая очаговая гиперплазия эпителия, деструкция базального слоя и плотный лентовидный лимфоцитарный инфильтрат на стыке эпителия и субэпителия с экзоцитозом лимфоцитов в эпителии (рис. ). Признаков дисплазии эпителия выстилки не обнаружено. Заметного застоя не наблюдалось, а в остальной части шейки матки был обнаружен лишь минимальный хронический воспалительный инфильтрат в субэпителии. Иммуногистохимию проводили для субпопуляций CD4 и CD8 Т-клеток (Biogenex, Сан-Рамон, США) с использованием пероксидазы в качестве фермента. Кластеры CD8 + Т-клеток были видны на стыке слизистой и подслизистой оболочек, особенно в областях нарушения базальной мембраны. CD8+ Т-клетки также были замечены инфильтрирующими нижние части эпидермиса (рис. 1). Клетки CD4+ были видны рассеянными без какой-либо предпочтительной локализации. На основании гистологических признаков рассматривался диагноз воспалительного поражения с вовлечением интерфейса и искались различные причины. Системная красная волчанка была исключена на основании отсутствия клинических признаков и отрицательных титров сывороточных антител (анти-ядерный фактор и анти-дцДНК). Обширный сбор анамнеза не выявил приема наркотиков. При тщательном обследовании пациента не было обнаружено признаков КПЛ на других участках кожи или слизистых оболочек. Таким образом, был поставлен окончательный патологоанатомический диагноз изолированного красного плоского лишая шейки матки.
Иммуногистохимию проводили для субпопуляций CD4 и CD8 Т-клеток (Biogenex, Сан-Рамон, США) с использованием пероксидазы в качестве фермента. Кластеры CD8 + Т-клеток были видны на стыке слизистой и подслизистой оболочек, особенно в областях нарушения базальной мембраны. CD8+ Т-клетки также были замечены инфильтрирующими нижние части эпидермиса (рис. 1). Клетки CD4+ были видны рассеянными без какой-либо предпочтительной локализации. На основании гистологических признаков рассматривался диагноз воспалительного поражения с вовлечением интерфейса и искались различные причины. Системная красная волчанка была исключена на основании отсутствия клинических признаков и отрицательных титров сывороточных антител (анти-ядерный фактор и анти-дцДНК). Обширный сбор анамнеза не выявил приема наркотиков. При тщательном обследовании пациента не было обнаружено признаков КПЛ на других участках кожи или слизистых оболочек. Таким образом, был поставлен окончательный патологоанатомический диагноз изолированного красного плоского лишая шейки матки.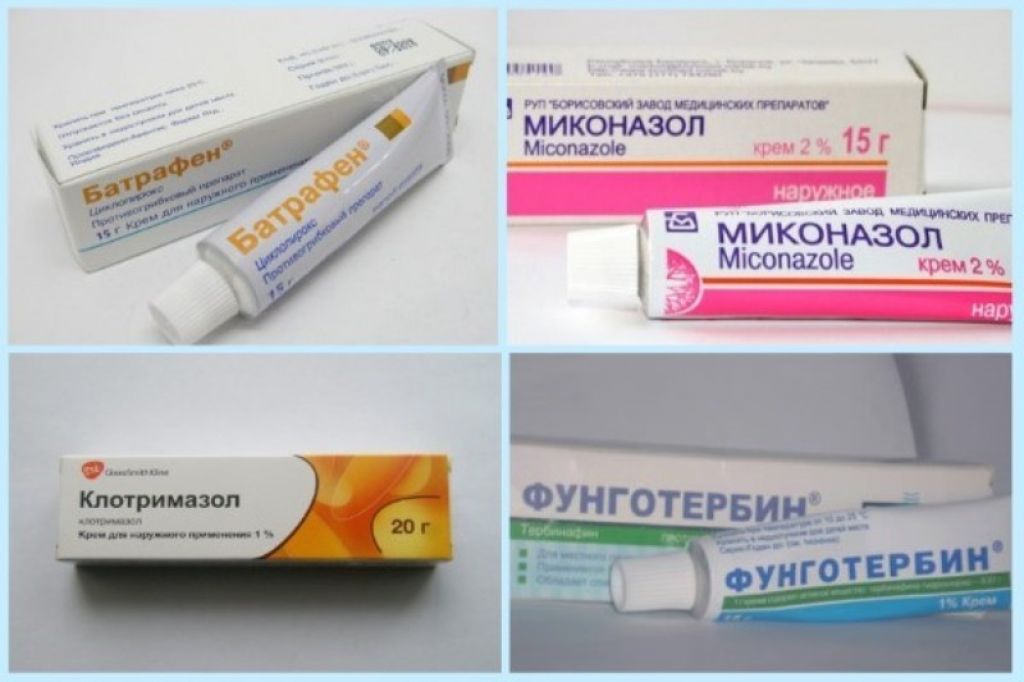
Открыть в отдельном окне
Макроскопическая фотография образца, показывающая голубоватую обесцвеченную область в эктоцервиксе .
Открыть в отдельном окне
Микрофотография лимфоцитарного инфильтрата на границе эпителия и субэпителия с деструкцией базального слоя эпителия (H&E×200) . На вставке показано иммуноокрашивание субпопуляции Т-клеток CD8 с агрегацией в месте соединения и внутриэпителиальной локализации наряду с разрушением базального слоя и экзоцитозом лимфоцитов в эпителий (×400).
Красный плоский лишай представляет собой хроническое иммуноопосредованное заболевание кожи и слизистых оболочек с характерными лиловыми полигональными папулами и бляшками с плоской вершиной. Он возникает в основном на сгибательных поверхностях конечностей и туловища, хотя может также поражать волосистую часть головы, ногти, слизистую оболочку полости рта и половых органов [3]. Генитальный красный плоский лишай обычно наблюдается на вульве и редко на влагалище, как часть вульвовагинально-десневого синдрома [6]. В отличие от кожных поражений LP, поражения слизистых оболочек, включая ротовую полость, не показывают компактный ортокератоз или гипергранулез. Вместо этого наблюдается паракератоз с часто атрофическим эпителием, иногда с изъязвлением эпителия [7]. До настоящего времени в доступной литературе не сообщалось о случаях красного плоского лишая с поражением шейки матки. Поражение в нашем случае рассматривалось как изолированная находка при отсутствии кожных поражений. То же самое относится и к части поражений полости рта, которые возникают без поражения кожи.
В отличие от кожных поражений LP, поражения слизистых оболочек, включая ротовую полость, не показывают компактный ортокератоз или гипергранулез. Вместо этого наблюдается паракератоз с часто атрофическим эпителием, иногда с изъязвлением эпителия [7]. До настоящего времени в доступной литературе не сообщалось о случаях красного плоского лишая с поражением шейки матки. Поражение в нашем случае рассматривалось как изолированная находка при отсутствии кожных поражений. То же самое относится и к части поражений полости рта, которые возникают без поражения кожи.
Патогенез красного плоского лишая точно не установлен, хотя многие исследования подтверждают наличие иммунологического механизма. Роль Т-лимфоцитов была подчеркнута цитотоксической активностью CD8+ve субпопуляции Т-лимфоцитов, ответственной за повреждение кератиноцитов [1,2]. В нашем случае иммуногистохимия для субпопуляций Т-клеток показала специфическую локализацию CD8-позитивных клеток на стыке слизистой и подслизистой оболочки, связанную с нарушением базальной мембраны, что подтверждает роль CD8-позитивных Т-клеток в патогенезе этого заболевания. Этиология КПЛ в полости рта широко исследована. Различные инфекционные агенты, включая бактериальные, грибковые (Candida) и вирусные организмы, были вовлечены в этиологию орального LP. Среди вирусов вирус папилломы человека (ВПЧ) также был обнаружен в оральной КПЛ [8]. Поскольку ВПЧ-инфекция распространена в шейке матки, ее роль в возникновении КПЛ шейки матки необходимо оценить после того, как в литературе появится больше случаев КПЛ шейки матки. У нашего пациента окрашивание на ВПЧ выполнить не удалось. Тем не менее, мы предполагаем, что пролапс матки у нашей пациентки мог подвергнуть шейку матки воздействию факторов окружающей среды, что привело к развитию красного плоского лишая.
Этиология КПЛ в полости рта широко исследована. Различные инфекционные агенты, включая бактериальные, грибковые (Candida) и вирусные организмы, были вовлечены в этиологию орального LP. Среди вирусов вирус папилломы человека (ВПЧ) также был обнаружен в оральной КПЛ [8]. Поскольку ВПЧ-инфекция распространена в шейке матки, ее роль в возникновении КПЛ шейки матки необходимо оценить после того, как в литературе появится больше случаев КПЛ шейки матки. У нашего пациента окрашивание на ВПЧ выполнить не удалось. Тем не менее, мы предполагаем, что пролапс матки у нашей пациентки мог подвергнуть шейку матки воздействию факторов окружающей среды, что привело к развитию красного плоского лишая.
Злокачественная трансформация кожных поражений красного плоского лишая зарегистрирована менее чем в 1% случаев [9]. Подобный феномен зафиксирован в 0,3-3% случаев поражений полости рта [4,10]. Сообщалось о редких случаях плоскоклеточного рака при красном плоском лишае вульвы [5]. Шейка матки является еще одним участком слизистой оболочки, где мы сообщаем о первом случае красного плоского лишая, его предраковый потенциал еще предстоит выяснить.
Макроскопические проявления поражения шейки матки необходимо дифференцировать с застойными явлениями вследствие опущения матки. Застой возникает в виде синевато-коричневого обесцвечивания на зависимой части шейки матки, тогда как красный плоский лишай не имеет такого предпочтения. Гистологическое исследование дифференцирует гиперемию и красный плоский лишай, поскольку при гиперемии не обнаруживается лентовидный инфильтрат, наблюдаемый при красном плоском лишае, с деструкцией покрывающего эпителия. Характерная локализация подмножеств Т-клеток с использованием иммуногистохимии для CD4 и CD8 дополнительно решает вопрос. Другие поражения, такие как системная красная волчанка и реакции на лекарственные препараты, были исключены при наличии анамнеза и отрицательных серологических данных.
Красный плоский лишай на шейке матки до настоящего времени не регистрировался. Мы сообщаем о первом случае красного плоского лишая шейки матки, подтвержденном гистопатологией и иммуногистохимией. Поскольку сообщалось о плоскоклеточной карциноме при давних поражениях слизистой оболочки красным плоским лишаем, необходимо выявить наличие красного плоского лишая в шейке матки, и необходимо добавить в литературу больше случаев, чтобы помочь в дальнейшем изучении этого вопроса.
Поскольку сообщалось о плоскоклеточной карциноме при давних поражениях слизистой оболочки красным плоским лишаем, необходимо выявить наличие красного плоского лишая в шейке матки, и необходимо добавить в литературу больше случаев, чтобы помочь в дальнейшем изучении этого вопроса.
От пациента было получено письменное согласие на публикацию данного клинического случая и прилагаемых изображений. Копия письменного согласия доступна для ознакомления у главного редактора журнала.
Авторы заявляют, что у них нет конкурирующих интересов.
RG участвовала в составлении рукописи и проведении литературного поиска. ББ и С.С. участвовали в подписании случая гистопатологии и помогали в обзоре литературы. И.Я. был гинекологом, ответственным за ежедневный уход за пациенткой. KG помог выйти из дела и доработать рукопись. М.К. оказал помощь в критической оценке рукописи и утвердил ее окончательный вид.
- Исии Т. Иммуногистохимическая демонстрация субпопуляций Т-клеток и вспомогательных клеток в красном плоском лишае полости рта.
 Дж Орал Патол. 1987;16:356–361. [PubMed] [Google Scholar]
Дж Орал Патол. 1987;16:356–361. [PubMed] [Google Scholar] - Мэтьюз Дж. Б., Скалли К. М., Поттс А. Дж. Красный плоский лишай полости рта: исследование иммунопероксидазы с использованием моноклональных антител к субпопуляциям лимфоцитов. Бр Дж Дерматол. 1984; 3: 587–595. [PubMed] [Google Scholar]
- Boyd AS, Neldner KH. Красный плоский лишай. J Am Acad Дерматол. 1991; 25: 593–619. [PubMed] [Google Scholar]
- Каплан Б., Барнс Л. Красный плоский лишай полости рта и плоскоклеточный рак: отчет о клиническом случае и обновление литературы. Арка Отоларингол. 1985; 111: 543–547. [PubMed] [Академия Google]
- Льюис FM, Харрингтон, Коннектикут. Плоскоклеточный рак, возникающий при плоском лишае вульвы. Бр Дж Дерматол. 1994; 131:703–705. [PubMed] [Google Scholar]
- Пелис М. Вульвовагинально-десневой синдром: новая форма эрозивного красного плоского лишая. Int J Дерматол. 1989; 28: 381–384. [PubMed] [Google Scholar]
- Шкляр Г. Эрозивно-буллезные поражения полости рта при красном плоском лишае.








 Этому могут способствовать перенесенные вирусные инфекции, переохлаждения организма.
Этому могут способствовать перенесенные вирусные инфекции, переохлаждения организма.
 Дж Орал Патол. 1987;16:356–361. [PubMed] [Google Scholar]
Дж Орал Патол. 1987;16:356–361. [PubMed] [Google Scholar]
