Болит поясница и ноги: причины. Правая и левая нога: тянет, ломит, немеет, отнимаются
Боль в пояснице, иррадиирующая в ноги, доставляет немало проблем.
Болевой синдром такого вида может свидетельствовать о многих заболеваниях.
Самостоятельно определить причину таких патологий невозможно.
Нередко для диагностирования привлекают врачей разных профилей: ортопеда, терапевта, невролога и даже гастроэнтеролога.
Визит к специалисту откладывать не стоит, так как боль сама не пройдёт.
Причины и характер болей
Проблемы со спиной в области поясницы нельзя определить однозначно. Они могут возникнуть из-за воспалений и патологий нижней части позвоночника. Болевые ощущения также различаются: боль ноющая, тянущая, простреливающая. Только тщательное обследование может установить причину боли.
Все причины, вызывающие болезненные реакции в поясничном отделе с отдачей в ноги, можно условно разделить на типы:
- Вегетососудистый.

- Мышечно-тонический. Для этого типа характерно нарушением осанки, спазмы и ограничение подвижности конечностей. К этому виду относится остеохондроз, протрузии и грыжи межпозвоночных дисков. Боли постоянные и тянущие, что вызывает неосознанное ограничение двигательной активности.
- Нейродистрофический. Боль с ощущением жжения усиливается в вечернее время. К этому типу относится запущенная стадия патологии. Уже наблюдаются изменения в сосудах, защемляются нервные окончания в пояснице. Это становится причиной опухолей и воспалений в позвоночнике.
Вертеброгенные причины
Распространение боли из поясницы в ноги (неважно в какую) провоцируются определёнными заболеваниями
:- Ишиалгия.
 Отличительной чертой патологии является место локализации воспалительного процесса ‒ крестец. Боль постепенно переходит в поясницу, а затем в ягодицу и дальше в бедро. Болевой синдром обостряется при поднятии тжести.
Отличительной чертой патологии является место локализации воспалительного процесса ‒ крестец. Боль постепенно переходит в поясницу, а затем в ягодицу и дальше в бедро. Болевой синдром обостряется при поднятии тжести. - Люмбоишиалгия. Болезнь развивается из-за воспаления седалищного нерва уже на выходе из позвоночного столба. Боль очень острая при чрезмерной нагрузке и переохлаждении. Распространяется от поясницы до ступни, усиливается при движении.
- Радикулит. Заболевание неврологического происхождения. Развивается из-за давления на нервы спинного мозга. В месте болезненности нарушается кровоток, возникает воспаление и отёчность. Эти факторы провоцируют приступы сильной боли в нижней области позвоночника, которые отдаются в ногах.
- Сдавливание седалищного нерва. Болевой синдром, возникая в пояснице, отдаётся по всей ноге. При отсутствии лечения, седалищный нерв может атрофироваться.
- Люмбаго (прострел).
 Очень часто встречается в людей старшего возраста. Боль стреляющая, может отдаваться в любую ногу. Нередко становится причиной обездвиживания человека.
Очень часто встречается в людей старшего возраста. Боль стреляющая, может отдаваться в любую ногу. Нередко становится причиной обездвиживания человека. - Туннельный синдром. Резкая болезненность возникает с одной стороны бедра. Боль может усиливаться при движении.
Когда боль отдаёт в ноги, то вполне возможны заболевания печени и органов дыхания.
Другие причины
К причинам боли такого характера относятся:
- Плохое кровообращение в пояснице, вызванное сосудистым инфицированием.
- Новообразования сдавливают нервные окончания.
- Дегенеративные процессы, поражающие хрящи суставов.
- Инфекция герпеса.
- Поражение нервных волокон, которое снижает подвижность и чувствительность нижних конечностей.
- Эпидуральная гематома, которая является осложнением после неправильной анестезии.
- Спинномозговой абсцесс.
Иногда развивается нейроинфекционный процесс, вызванный вирусами. Часто приводит к параличу. У всех описанных заболеваний боль проявляется разной интенсивностью и местом локализации.
Часто приводит к параличу. У всех описанных заболеваний боль проявляется разной интенсивностью и местом локализации.
Сопутствующие симптомы
Боль в поясничном отделе, отдающая в правую ногу, тревожит многих. Но к врачу обращаются не все, тем более, когда она незначительная и легко устраняются обезболивающими препаратами. Поэтому большинство заболеваний тяжело лечить, так как они уже в запущенной стадии.
Чтобы это предотвратить, нужно срочно нанести визит к врачу, если появились следующие симптомы:
- Острая пронизывающая боль, возникающая в пояснице и распространяющаяся в ногу.
- Продолжительная вялотекущая боль.
- Снижение чувствительности в ноге.
- Немеют конечности.
- Прострелы в обе ноги, а также ягодицы.
- Ощущение мурашек.
- В глазах мелькают чёрные точки.
- Мигрень.
Такие признаки бывают довольно опасны, поэтому не нужно самостоятельно принимать лекарственные средства. В основном, они всего лишь снимают симптомы, без устранения причины.
В основном, они всего лишь снимают симптомы, без устранения причины.
Видео: «Боли в пояснице, ягодице и ноге: причины и устранение»
Устранение боли
Когда боль в поясничном отделе позвоночника распространяется в ноги, то для устранения такого синдрома нужна квалифицированная помощь медиков. Для этого разработаны комплексы мероприятий. В основном, это лечебные процедуры и специальные медикаменты. Естественно, перед лечением проводится тщательное обследование, позволяющее выявить причину патологии. Затем будет назначена симптоматическая терапия, которая остановит развитие болезни.
Выбор схемы лечения зависит от различных факторов:
- Степени тяжести.
- Основной патологии.
- Наличие воспалений и острых болей.
- Пол и возраст.
- Период беременности или лактации.
Терапия будет преследовать следующие цели:
- Выявление и устранение причины болезни.

- Снятие малейшего дискомфорта.
- Полное восстановление подвижности.
- Устранение боли и остановка воспалительного процесса.
Если обнаружено заболевание внутренних органов, то терапия подбирается строго индивидуально.
Первая помощь
Самолечение не приветствуется, но иногда возникают ситуации, при которых необходимо устранить острую боль, хотя бы на короткое время.
Если боль отдаётся в одну ногу, то нужно лечь на противоположный бок и подтянуть к животу больную ногу. Когда болевой синдром распространяется в две ноги, то лечь нужно на спину, подтянув к животу обе ноги. На живот не переворачиваться.
С этой статьей также читают:Медикаменты
Следующий факт
В лечение включается несколько групп препаратов:
Анальгетики. При острой боли не обойтись без Парацетамола, Седалгина и Найза. Эти обезболивающие препараты очень сильные, но их воздействие кратковременное.
Эти обезболивающие препараты очень сильные, но их воздействие кратковременное.
Хондропротекторы. Эти средства восстанавливают ткань хрящей. Наиболее популярны:
- Таблетки Хондроксид.
- Капсулы Терафлекс Адванс.
- Гель или мазь Хондроксид.
- Мазь Хондроитин АКОС.
Противовоспалительные препараты. Обычно используют Диклофенак, Кетотифен. Они считаются наиболее эффективными средствами. Нестероидные лекарственные препараты отлично снимают отёки и воспаление. Боль также быстро уходит.
Кортикостероиды. В состав лекарств входят гормональные вещества. В основном. применяют Преднизон и Дипроспан.
Миорекасанты. Снимают мышечные спазмы и устраняют боль, расслабляя мышцы.
Лекарства назначает только врач, самостоятельное лечение должно быть исключено. Необходимо строго придерживаться дозировки и следовать инструкции, приложенной к препарату.
Физиотерапия
Если поясничная боль отдаёт в ноги, то часто применяется комплекс физиопроцедур. Они способствуют более быстрому устранению боли, значительно улучшают кровоток и восстанавливают метаболизм.
Если противопоказания отсутствуют, то рекомендуют:
- Электрофорез.
- Грязевые ванны.
- Иглоукалывание.
- Дарсонвализацию.
- Аппликации и лечебные компрессы.
- Мануальную терапию.
Все процедуры проводятся курсами, которые повторяются через 3 недели.
Хирургическое лечение
Если медикаменты и физиопроцедуры не помогли, прибегают к хирургическому вмешательству.
Показаниями к такому методу являются:
- Паралич.
- Парезы конечностей.
- Осложнения, влияющие на функционирование внутренних органов.
- Нестерпимые боли, которые не убираются анальгетиками.
Но сначала применяются традиционные методы, так как при операции существует риск осложнений с негативными последствиями.
Народные средства
Кроме консервативного лечения нередко применяют альтернативные методы.
Существуют эффективные рецепты народные медицины:
- Настойка из перца. В 300 г водки всыпать 100 г чёрного перца. Смесь настаивается в стеклянной ёмкости две недели. Поясница натирается настойкой 2 раза в 7 дней.
- Настойка из зверобоя. Измельчить столовую ложку растения. Добавить в кипяток и настоять 10 минут. Настойка пьётся ежедневно по одной ложке в течение месяца.
- Конский каштан. Топлёный жир смешивают с растёртым каштаном и добавляют камфорное масло. Все ингредиенты в одинаковых пропорциях. На кусочек хлеба нанести полученную мазь и приложить к пояснице.
- Мазь из смальца и хмеля. Измельчить хмелевые шишки (100 г) и перемешать со свиным салом (150 г). Через неделю мазь можно наносить на больное место поясницы.
- Солевая ванна.
 В тёплую воду добавляют морскую соль (200 г), лимонный сок (50 г) и несколько капель лавандового масла. Ванна принимается 20 минут.
В тёплую воду добавляют морскую соль (200 г), лимонный сок (50 г) и несколько капель лавандового масла. Ванна принимается 20 минут.
Хотя рецепты проверены временем и достаточно эффективны, всё-таки предварительно следует проконсультироваться у врача.
Видео: «Советы специалиста по устранению болей в поясничном отделе позвоночника»
ЛФК и массаж
Болевой синдром в пояснице с отдачей в ноги можно устранить с помощью специальных упражнений. Они восстанавливают метаболизм на болезненном участке.
Грамотно составленный комплекс позволит:
- Обеспечить нормальное кровоснабжение.
- Наладить полноценное питание проблемного участка.
- Увеличить упругость мышц, которые поддерживают позвоночник.
ЛФК подбирается только лечащим врачом, так как неправильное выполнение движений могут усугубить состояние, вплоть до операции.
Но во время выполнения упражнений необходимо соблюдать определённые правила:
- Первые тренировки проводятся под наблюдением врача.

- Лечебная гимнастика категорически запрещена при обострении заболевания.
- Нельзя изменять рекомендованный комплекс.
- При возникновении боли тренировка сразу прекращается.
- Упражнения выполняются плавно и медленно.
- Между подходами всегда делается перерыв в 30 секунд.
- Полезно повисеть на турнике.
Физические упражнения желательно дополнять массажем. Применяют различные виды: классический, вакуумный, точечный, медовый, баночный.
Но при некоторых заболеваниях массаж запрещён:
- При наличии активного туберкулёза.
- При онкологии.
- Если имеются сердечные патологии.
- При заболеваниях лимфатических заболеваниях.
- При наличии варикоза.
Сочетание лечебных упражнений и массажных сеансов обязательно используется в комплексной терапии.
Заключение
Болевой синдром в поясничном отделе, переходящий в ногу, часто бывает признаком серьёзной болезни: ишиалгии, люмбоишиалгии, радикулита, туннельного синдрома. Решить эту проблему может только специалист. Если заболевание запустить, ноги могут отняться. Иногда, несмотря на адекватное лечение, подвижность не удаётся вернуть, что приводит к инвалидности. Применяют комплексное лечение в зависимости от точного диагноза.
Решить эту проблему может только специалист. Если заболевание запустить, ноги могут отняться. Иногда, несмотря на адекватное лечение, подвижность не удаётся вернуть, что приводит к инвалидности. Применяют комплексное лечение в зависимости от точного диагноза.
Врач ЛФК
Проводит комплексную терапию и профилактику заболевания позвоночника, проводит расшифровку рентгенографии и МРТ снимков. Также проводит реабилитацию и восстановления физического состояния после травм.Другие авторыКомментарии для сайта Cackle
Блуждающая боль в спине: причины. Отчего болит спина
Боли в спине преследуют человечество с момента начала прямохождения.
Особенно часто они появляются у людей, чей образ жизни и профессии связаны с длительным нахождением в одном положении.
В этих случаях возникает блуждающая боль в спине, которая ставит в тупик самого человека и лечащего врача, потому что очень трудно определить причину и источник проблемы.
Однако, диагностику необходимо пройти в любом случае, так как причиной болезненных ощущений могут быть достаточно серьезные патологии.
О каких именно заболеваниях идет речь можно узнать дальше в данной статье.
Классификация и характер болей
Под термином «блуждающая боль в спине» понимаются болезненные ощущения, которые «гуляют» по всему телу, отдавая в грудь, спину, челюсть.
Боль может иметь разный характер:
- острая;
- тупая;
- ноющая;
- приступообразная;
- опоясывающая;
- колющая.
По времени разделяют следующие виды болей:
- кратковременная;
- долгая;
- постоянная;
- периодичная;
- проходящая;
- волнообразная.
Также боль подразделяется на острую и хроническую. Острая возникает внезапно, бывает пронзительной, сковывающей движения. Отдает в руки или бедра. Хроническая боль имеет постоянный или приступообразный характер, неяркое проявление. Часто сопровождается мышечной слабостью, потерей чувствительности в ногах. У больного может наблюдаться нарушение осанки, вынужденная хромота, асимметрия позвоночника.
Отдает в руки или бедра. Хроническая боль имеет постоянный или приступообразный характер, неяркое проявление. Часто сопровождается мышечной слабостью, потерей чувствительности в ногах. У больного может наблюдаться нарушение осанки, вынужденная хромота, асимметрия позвоночника.
Зачастую обследования не выявляют никаких проблем в тех или иных органах, но у человека ухудшается состояние здоровья и качество жизни. Труднее становится работать и выполнять физические упражнения. Длительное сидение причиняет страдания. Также может нарушиться сон, аппетит, что в конечном итоге приведет к депрессии.
Причины
Причины блуждающих болей кроются в заболеваниях спины и болезнях внутренних органов. Также выделяют психологические провоцирующие факторы.
Заболевания позвоночника
Различные патологии позвоночника становятся причиной блуждающих болей. В этом случае симптомы проявляются в пояснице, шейном отделе.
Среди заболеваний выделяют:
- Воспалительные заболевания позвоночника (остеохондроз, остеопороз, кифоз).
 Особенно при компрессионном переломе, вызванном хрупкостью костной ткани.
Особенно при компрессионном переломе, вызванном хрупкостью костной ткани. - Грыжи, протрузии. Такие боли имеют острый, приступообразный характер, сопровождающийся слабостью и частичной потерей чувствительности конечностей.
- Болезнь Бехтерева. Происходит воспаление суставов и связок спины. Боль локализуется в поясничном отделе, сопровождается чувством напряжения. Обычно начинается ночью, усиливается под утро.
- Злокачественные опухоли позвоночника или метастазирующий рак других органов. Обычно болевой синдром появляется на поздних стадиях заболевания.
- Инфекционные болезни: остиомиелит, полиомиелит, туберкулез позвоночника. Нередко боль появляется при гриппе.
- Синдром шейной артерии. Это защемление нервных корешков, которое вызывает приступообразные боли, часто сопровождающиеся головокружениями, обмороками.
- Стресс и переутомление.
 Он вызывает нервное и мышечное напряжение, которое затем проявляется болевым синдромом неясного генеза.
Он вызывает нервное и мышечное напряжение, которое затем проявляется болевым синдромом неясного генеза.
Также болевой синдром может быть спровоцирован мышечным напряжением вследствие чрезмерной физической нагрузки или длительного нахождения в одном положении. Обычно такие боли настигают человека ночью и имеют ноющий характер.
Видео: «Чем опасен синдром позвоночной артерии?»
Заболевания внутренних органов
Иногда боль в спине никак не связана с проблемами позвоночника, а является следствием патологий других органов. Среди таких болезней:
- Пиелонефрит, или воспаление почек. Заболевание сопровождается болями в пояснице.
- Камни в почках, желчном пузыре могут спровоцировать приступообразные острые или тупые боли, отдающие в спину, плечо.
- Непроходимость кишечника. Боль носит опоясывающий характер, сопровождается вздутием живота.

- Кисты яичника, эндометриоз, воспаления придатков у женщины. Здесь очаг боли располагается в поясничном отделе. Интенсивность проявлений зависит от тяжести заболевания.
- Панкреатит, панкреонекроз. При этом возникает сильная опоясывающая боль, усиливающаяся в положении лежа.
- Пневмония или бронхит. Боль в грудном отделе позвоночника появляется при кашле.
Часто причиной боли может стать беременность. Во-первых, в это период возрастает нагрузка на позвоночник, во-вторых, ребенок давит на сосуды, сдавливает нервные окончания. Обычно у беременных болезненность локализуется в поясничном отделе. Если у женщины имеются неврологические проблемы, то боль может простреливать в ногу.
Диагностика
Размытость симптомов затрудняет постановку диагноза. Врач должен провести подробный опрос пациента о характере, локализации, временном промежутке болевых ощущений, наличии у пациента хронических заболеваний или травм позвоночника.
Для постановки диагноза требуется консультация невролога, хирурга, кардиолога, гастроэнтеролога. Каждый врач принимает решение о необходимых методах исследования.
Для диагностики заболеваний позвоночника назначают:
- Рентген.
- УЗИ.
- КТ или МРТ.
Если есть подозрения на заболевания внутренних органов, то делают УЗИ брюшной полости, малого таза.
Выявить воспаления можно с помощью анализа крови, мочи, которые покажут повышение лейкоцитов. Анализ крови на онкомаркеры исключит или подтвердит злокачественный процесс в организме.
Если есть подозрение на туберкулез, пневмонию, то проводят рентген легких. Кардиограмма и УЗИ сердца выявляет патологии в сердечно-сосудистой системе.
Лечение
Следующий факт
Выбор методов лечения боли в спине зависит от первопричины. Нужно устранить или снять симптоматику основного заболевания, а затем лечить следствие.
Медикаментозное лечение болезней позвоночника
Если причиной болей в спине становятся остеохондроз, радикулит, кифоз, то вполне можно обойтись консервативной терапией. Консервативное лечение предусматривает прием нестероидных противовоспалительных препаратов для купирование болевого синдрома. Назначают в виде инъекций, таблеток и мазей, пластырей.
Обычно применяют комбинацию нескольких видов. К таким препаратом относятся: Нурофен, Диклофенак, Найз. Предпочтительно применение мазей и пластырей, так как таблетки оказывают негативное влияние на пищеварительную систему, сердце, почки.
Для ослабления мышц назначают миорелаксанты: Мидокалм, Сирдалуд, Баклосан. При сильных болях врач проводит блокаду глюкокортикостероидными гормонами с анестетиками (лидокаин, новокаин). Чтобы улучшить питание хрящевой ткани принимают хондропротекторы (Хондролон, Хондрекс, Терафлекс), витамины.
Если причиной болей в позвоночнике является стресс, возможно назначение антидепрессантов, которые регулируют химические процессы к нервных клетках, за счет чего снимается болевой синдром.
Лечение болезней внутренних органов с помощью лекарств
Выбор препаратов и схемы лечения врач осуществляет в соответствии с тем заболеванием, которое стало причиной болевого синдрома.
Так пиелонефрит, холецистит, воспаление придатков предполагает прием антибактериальных и противовоспалительных препаратов. Для лечения кисты яичника, эндометриоза назначают гормональные средства. Пневмонию лечат с помощью антибиотиков.
Далее доктор назначает специфические для каждого заболевания препараты.
Хирургическое лечение
В некоторых случаях от боли невозможно избавиться консервативными методами. В этих ситуациях прибегают к оперативному решению проблемы.
Операция показана в следующих случаях:
- Большая позвоночная грыжа с осложнениями.
- Камни в почках, желчном пузыре значительных размеров, сопровождающиеся воспалением.
- Панкреонекроз.
- Осложненная опухоль яичника, эндометриоз в развитой стадии.

- Онкологические новообразования.
Для каждого недуга выбирают свой метод оперативного вмешательства. В настоящее время используют малоинвазивные операции, предполагающие минимальные разрезы и короткий восстановительный период. В случае с обширными поражениями органов и злокачественными образованиями единственным выходом остается полостная операция. Иногда проводят тотальную резекцию больного органа.
Другие методы лечения
Часто от блуждающих болей можно избавиться с помощью физиопроцедур, массажа или лечебной физкультуры.
Такие методы применяются в случаях, когда боль вызвана:
- мышечным спазмом;
- остеохандрозом начальной стадии;
- нарушением осанки;
- интенсивными физическими нагрузками;
- стрессом или переутомлением.
Цель назначения физиопроцедур — снятие мышечного напряжения, восстановление поврежденных тканей. Наиболее часто назначают:
Наиболее часто назначают:
- Электофорез. Под воздействием электричества через кожу в пораженную область вводятся лекарственные средства.
- Ультразвук. С помощью ультразвуковых волн препараты доставляют в определенный участок. При этом восстанавливается кровоток, улучшаются обменные процессы.
- Иглорекфлексотерапия. Тонкими иглами воздействуют на активные точки, улучшается питание и кровообращение тканей.
- Парафиновые аппликации. Парафин разогревают до 55-60 градусов и накладывают на больные участки. Снимает боль, уменьшает воспаление.
- Дарсонваль. Воздействует на очаг боли с помощью переменных токов высокой частоты. В результате улучшается кровообращение, питание тканей, рассасываются очаги воспаления.
- Лечебная физкультура. Врач подбирает комплекс упражнений, снимающих спазмы в мышцах и укрепляющих мышечный корсет.
 Занятия проходят под контролем специалиста.
Занятия проходят под контролем специалиста.
После купирования болевого синдрома и снятия острого течения, больному назначается лечебный массаж с целью снятия мышечного напряжения и улучшения питания в тканях.
Видео: «Комплекс упражнений для восстановления подвижности позвоночника»
причины. Почему тянет поясницу у женщин?
Оставлять без внимания тянущие и ноющие боли в области поясницы нельзя.
Ведь они могут сигнализировать о серьезных проблемах со здоровьем.
При появлении дискомфорта необходимо показаться специалисту.
С жалобами на боль можно обратиться к хирургу, неврологу, гастроэнтерологу, гинекологу, урологу.
Но лучше проконсультироваться с участковым терапевтом, после предварительного осмотра он направит к профильному специалисту.
Причины и точная локализация тянущей и ноющей боли в пояснице
Все виды боли в пояснице условно можно разделить на 2 вида: первичные и вторичные.
Причиной первичной боли являются заболевания позвоночника, сопровождающиеся необратимыми изменениями в хрящевых тканях, связках, мышцах, суставах.
Вторичные боли появляются из-за травм, болезней внутренних органов, инфекционных поражений. Для установки точного диагноза требуется рентгенографическое исследование, компьютерная либо магнитно-резонансная томография.
Концентрироваться неприятные симптомы могут в пояснично-крестцовом отделе в районе позвоночника или по бокам. Точная локализация боли зависит от причины, которая спровоцировала ее появление.
Если боли вызваны поражением позвоночника, то они будут отдавать в ноги:
| 1–2 поясничного позвонка | дискомфорт распространяется на бедра, переднюю часть колена |
| 3–4 | страдают колени и верхняя часть голени |
| 4–5 | дискомфорт распространяется до пальцев ног с наружной стороны |
| 5 поясничного и 1 крестцового позвонка | боли концентрируются в ногах, доходят до 5 пальца сзади |
У взрослых людей ноющие, тянущие боли могут быть вызваны:
При многих заболеваниях неприятные ощущения концентрируются не только в пояснице, но и в других отделах.
У женщин
При появлении дискомфорта в области поясницы представительницам прекрасного пола может потребоваться также консультация гинеколога.
Боли в пояснице отдает в ногу, причины, симптомы, лечение
13 Май 2020 29309Боли в спине знакомы практически каждому человеку, которому уже за 30. Но и в более раннем возрасте они не редкость. Их главное коварство кроется в том, что причиной возникновения может быть масса самых разных заболеваний, отличающихся не только особенностями болевого синдрома и набором других симптомов, но и лечения.
Часто, приходя на прием к неврологу или вертебрологу, пациенты жалуются, что боль в спине отдает в ногу. Иногда она настолько сильная, что препятствует нормальной ходьбе и выполнению рабочих или бытовых обязанностей. Это может сочетаться с возникновением ощущения ползания мурашек, онемения ног или даже судорог. Поэтому такие больные требуют немедленной диагностики и проведения соответствующего обнаруженному заболеванию консервативного или хирургического лечения.
Причины болей в спине
Боли в пояснице, иррадиирущие в ноги, называют люмбоишиалгией. Основной причиной их появления являются особенности современного образа жизни, поскольку большинство людей проводит практически целые дни в сидячем положении. Это отрицательно влияет на позвоночник, поскольку приводит к постоянной высокой нагрузке на него и возникновению болезней.
Также нередки случаи люмбаго (в простонародье это состояние называют прострелом). Люмбаго возникает в результате выполнения слишком тяжелой физической работы, после которой наступило резкое охлаждение тела. Боль в спине резкая, сильная, почти не позволяющая человеку самостоятельно двигаться. Но если дать несколько дней полного покоя организму, она уходит.
Существует огромное множество заболеваний, для которых характерны боли в спине, которые со временем могут отдавать в ноги. Самостоятельно их диагностировать и дифференцировать от других патологий практически невозможно. Только квалифицированный невролог или вертебролог с помощью результатов МРТ, КТ и ряда других обследований может поставить правильный диагноз, что уже на 50% является залогом эффективного лечения.
Чаще всего боли в спине с иррадиацией в ноги наблюдаются у людей, ведущих малоподвижный образ жизни: офисных работников, водителей.
Среди наиболее распространенных причин того, что боль в спине отдает в ногу:
- корешковые синдромы;
- ишиас;
- люмбаго;
- остеопороз;
- врожденные аномалии позвоночника;
- фасеточный синдром;
- нейропатии;
- сколиоз;
- воспалительные процессы и опухоли.
Не всегда боли в спине и ногах связаны. Иногда причины их возникновения кроются в наличии двух и более абсолютно разных заболеваний, например протрузии и варикозного расширения вен и т. д.
Также люмбоишиалгия может быть следствием абсолютно несвязанных с позвоночником заболеваний, включая:
- гинекологические патологии, в том числе внематочную беременность:
- туберкулез;
- урологические заболевания;
- патологии ЖКТ;
- онкологию.
Боли в спине типичны для беременных женщин на поздних сроках беременности. Зачастую они проходят самостоятельно после родов, но иногда сохраняются, поскольку при вынашивании плода нагрузка на позвоночник существенно увеличивается, что может привести к прогрессированию имеющихся патологий или их зарождению.
Зачастую они проходят самостоятельно после родов, но иногда сохраняются, поскольку при вынашивании плода нагрузка на позвоночник существенно увеличивается, что может привести к прогрессированию имеющихся патологий или их зарождению.
Корешковые синдромы
Под этим термином подразумевается комплекс нарушений, при возникновении которых наблюдается ущемление спинномозговых корешков. Эти крупные нервы берут начало у спинного мозга на уровне каждого позвонка и отходят от него по обеим сторонам тела, иннервируя внутренние органы, мышцы, кожу плечевого пояса, рук, грудной клетки, брюшной полости и ног. Также спинной мозг является родоначальником так называемого «конского хвоста», т. е. крупного сплетения нервов, начинающегося на уровне 2–3 позвонков поясничного отдела позвоночника. Они ответственны за передачу нервных импульсов тазовым органам и определенным мышцам ног.
Таким образом, при ущемлении той или иной анатомической структурой спинномозговых корешков могут возникать боли в ногах, но только при условии, что пораженный нерв отвечает за их иннервацию. Поэтому подобное наблюдается только при компрессии нервов, расположенных на уровне позвонков пояснично-крестцового отдела L2–L5, S1–S3. В остальных случаях боли в спине могут отдавать в руки, грудь, плечи, шею, но не в ноги.
Поэтому подобное наблюдается только при компрессии нервов, расположенных на уровне позвонков пояснично-крестцового отдела L2–L5, S1–S3. В остальных случаях боли в спине могут отдавать в руки, грудь, плечи, шею, но не в ноги.
При этом то, в какой участок нижних конечностей будет отдавать боль, зависит от того, нерв на каком уровне позвоночника поврежден:
- L4–L5 – боли ощущаются в пояснице, ягодицах, наружной стороне бедер, тыльной части стопы и большом пальце;
- L5–S1 – боли присутствуют в нижней части спины, ягодице, задней поверхности голени и бедре, боковой части стопы и лодыжке.
Поражения дисков L2–L3 и соответствующих нервов наблюдается значительно реже.
В качестве основных причин, провоцирующих ущемление спинномозговых корешков, выступают:
- Остеохондроз – самое распространенное заболевание позвоночника, встречающееся как у молодых, так и практически у всех пожилых людей. Для него характерно уменьшение высоты расположенного между двумя позвонками межпозвоночного диска.
 В результате его истончения позвонки сближаются, что вызывает воспалительный процесс и болевой синдром. Если при этом будут затронуты нервы, боль в спине будет отдавать в одну или обе ноги. Также подобное возможно в ответ на приступ боли (люмбалгии), поскольку он вызывает рефлекторный мышечный спазм, что может приводить к компрессии нервов уже самими мышцами.
В результате его истончения позвонки сближаются, что вызывает воспалительный процесс и болевой синдром. Если при этом будут затронуты нервы, боль в спине будет отдавать в одну или обе ноги. Также подобное возможно в ответ на приступ боли (люмбалгии), поскольку он вызывает рефлекторный мышечный спазм, что может приводить к компрессии нервов уже самими мышцами. - Грыжи межпозвоночных дисков – одно из осложнений остеохондроза, чаще всего становящееся причиной возникновения болей в спине, отдающих в ноги. Они формируются под действием создаваемых длительным сидением или тяжелой физической работой нагрузок на позвоночник и в особенности межпозвоночные диски. Ослабленные остеохондрозом хрящевые элементы не способны справиться с давлением позвонков и выпячиваются в месте наибольшего истончения окружающей их фиброзной оболочки. Чаще всего грыжа выходит в позвоночный канал, в котором проходит множество нервов и по мере роста все больше сдавливает их.
- Травмы позвоночника, в том числе компрессионные переломы – смещение позвонков относительно нормальной оси, образование костных фрагментов или их сплющивание приводит к неправильному распределению нагрузки и может сопровождаться защемлением нервов.

Также корешковый синдром может развиваться на фоне воспалительных заболеваний, затрагивающих позвоночные структуры, включая туберкулез позвоночника.
Ишиас
Ишиасом или ишалгией называют симптомокомплекс, возникновение которого провоцируется дегенеративными изменениями в позвоночнике, приводящими к сдавливанию седалищного нерва. Это один из самых крупных нервов во всем человеческом организме. Седалищный нерв берет начало у крестцового сплетения и проходит сквозь ягодицу через всю ногу. Поэтому его воспаление или компрессия способны приводить к возникновению болезненных ощущений во всей ноге или только на отдельном ее участке: в бедре, колене, голеностопе.
Как правило, при ишиасе боль сосредоточена в области ягодицы, но из-за ее распространения на заднюю сторону бедра, голень больному сложно заниматься физическим трудом, приседать, наклоняться или просто надежно опираться на пораженную ногу. Нередко наблюдается онемение ноги, способное распространяться по всей ее длине до самых кончиков пальцев.
Врожденные аномалии позвоночника
К числу таковых принадлежат люмболизация и сакрализация. В первом случае наблюдается уменьшение количества позвонков поясничного отдела в результате их сращения с крестцом. Во втором, наоборот, позвонков больше, чем положено в норме.
Врожденные аномалии позвоночника, если не были диагностированы в детском возрасте, обычно ярко проявляют себя к 20 годам. При них наблюдаются ноющие боли, склонные усиливаться при выполнении физической работы, повышающей нагрузку на аномальные позвонки.
Нейропатии
Нейропатиями называют поражения нервов, в основе которых лежат невоспалительные процессы. Их способно вызывать множество различных заболеваний или ранее перенесенная травма. Иногда к боли в спине и ноге добавляется онемение, покалывание в ноге.
В качестве причин возникновения нейропатии могут выступать сахарных диабет, эндокринные патологии, заболевания крови.
Остеопороз
Остеопороз является возрастным заболеванием, но также может развиваться под действием негативных факторов, например, неправильного однообразного питания, приема ряда медикаментов. При нем происходит повышение пористости костей, включая позвонков, в результате чего они теряют свою прочность, становятся хрупкими и легко ломаются даже при приложении незначительного внешнего усилия.
При нем происходит повышение пористости костей, включая позвонков, в результате чего они теряют свою прочность, становятся хрупкими и легко ломаются даже при приложении незначительного внешнего усилия.
Поскольку позвонки «разрыхляются» они могут проседать, что приводит к прогрессированию других заболеваний. Отклонение от нормальной оси позвоночника приводит к нарушениям кровообращения и травмированию нервов.
Сколиоз
Деформация позвоночника не может не отразиться на общем состоянии организма. Так как он искривлен в боковой плоскости, страдают все окружающие его анатомические структуры, в том числе кровеносные сосуды и нервы. Это приводит к возникновению болей и их иррадиации в ноги.
Фасеточный синдром
Фасеточный синдром имеет сходные проявления с ущемлением спинномозговых корешков, но в основе его развития лежат патологические изменения в фасеточных или межпозвонковых суставах. Появление боли провоцирует мышечный спазм, который приводит к еще большему ущемлению нерва. Таким образом, формируется замкнутый круг, который сложно разорвать.
Таким образом, формируется замкнутый круг, который сложно разорвать.
При фасеточном синдроме спазмироваться могут практически все мышцы. Прощупывая их, можно обнаружить болезненные уплотнения. При этом боли зачастую носят не острый, а ноющий характер. Их интенсивность может колебаться от незначительного дискомфорта до достаточно выраженного болевого синдрома. Но при фасеточном синдроме подвижность и чувствительность не страдают.
Воспалительные процессы и опухоли
Одной из причин появления болей в спине, отдающих в ноги, является переохлаждение. В результате развивается воспалительный процесс, который можно быстро купи
Боль в спине и ноге — симптомы, причины, ишиас
Краткое содержание: Боль в спине и ноге наиболее часто встречается при различных поражениях позвоночника. При этом сочетание боли в пояснице с болью в ноге говорит о сильном компрессионном действии на корешки спинного мозга и наиболее часто встречается при межпозвонковых грыжах поясничного отдела позвоночника от 5 мм или при узком позвоночном канале. Для диагностики необходимо проведение МРТ поясничного отдела позвоночника.
Для диагностики необходимо проведение МРТ поясничного отдела позвоночника.
Ключевые слова: боль в ноге и спине, позвоночник, поясничный отдел, спондилез, ишиас, спондилоартроз, спондилолистез
Боль в спине и ноге может варьироваться от умеренной и быстро проходящей до изнуряющей, мешающей спать, ходить и заниматься привычными видами деятельности. Боль может принимать множество различных форм — некоторые пациенты описывают боль в ноге как жгучую, острую, которая сопровождается другими симптомами, такими как покалывания и/или онемение ноги и стопы или слабость.
Боль в ноге может быть вызвана проблемами с ногой, но чаще бывает связана с заболеваниями поясничного отдела позвоночника и защемлением или раздражением седалищного нерва, иннервирующего ноги. Такая боль называется ишиасом и часто сочетается с болью в спине.
По этой причине постановка диагноза при боли в ноге, стопе и/или слабости и онемения в стопе или лодыжке обязательно должна включать обследование поясничного отдела позвоночника.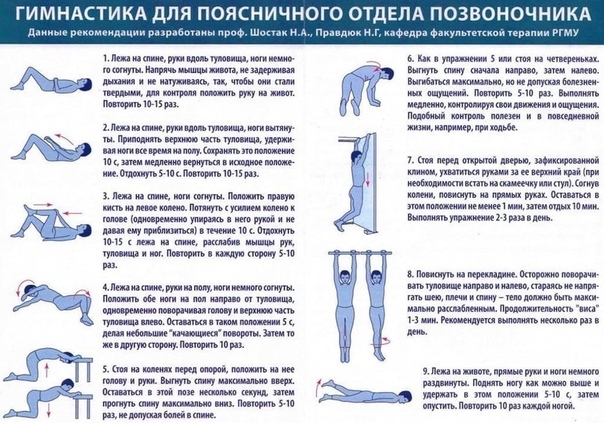
Симптомы
Боль в ноге часто сопровождается дополнительными симптомами, такими как онемение, слабость в ноге или боль в стопе. Сочетание боли в ноге с болью в пояснице или другими болевыми синдромами по ходу седалищного нерва наиболее характерно для межпозвонковой грыже поясничного отдела позвоночника.
- Острая боль. Некоторые пациенты с болью в ноге страдают от жгучей боли, которая временами иррадиирует от поясничного отдела позвоночника или ягодиц в ногу, тогда как другие жалуются на преходящую боль в пояснице, отдающую в ногу и (иногда) в стопу. Слова, которые пациенты используют при описании боли, обычно включают «отдающая в ногу», «электрическая» или «стреляющая». Такая боль ощущается буквально как разряд тока. Зачастую пациенты с проблемами в позвоночнике испытывают тупую боль, но бывают и те, кто страдает от мучительной острой боли. Острая боль в позвоночнике и ноге типична для пациентов с раздражённым или сдавленным нервным корешком. Такая боль называется ишиасом;
- Онемение или покалывания в ноге.
 Каждый человек, который когда-нибудь отлёживал ногу или руку, может представить, как ощущается онемение в ноге. Невозможность ощущать давление, холод и тепло очень расстраивает. В отличие от непродолжительного онемения в том случае, если Вы отлежали ногу, онемение, вызванное проблемами с поясничным отделом позвоночника, может быть практически постоянным и значительным образом отражается на качестве жизни. Например, пациент с онемением в ноге или стопе с трудом может (или же не может вообще) ходить или водить машину. Типичные симптомы варьируются от лёгкого покалывания до полного онемения в ноге и стопе;
Каждый человек, который когда-нибудь отлёживал ногу или руку, может представить, как ощущается онемение в ноге. Невозможность ощущать давление, холод и тепло очень расстраивает. В отличие от непродолжительного онемения в том случае, если Вы отлежали ногу, онемение, вызванное проблемами с поясничным отделом позвоночника, может быть практически постоянным и значительным образом отражается на качестве жизни. Например, пациент с онемением в ноге или стопе с трудом может (или же не может вообще) ходить или водить машину. Типичные симптомы варьируются от лёгкого покалывания до полного онемения в ноге и стопе; - Слабость (провисание стопы) или ощущение тяжести. В данном случае преобладающей жалобой является слабость в стопе или тяжесть, которая значительно мешает движению. Пациенты чувствуют, что они должны «подтаскивать» ногу или стопу при ходьбе или подъёме по лестнице из-за слабости или сниженной реакции. Люди с провисанием стопы не могут ходить на пятках, фиксировать лодыжку или ходить обычным образом, перенося вес с пятки на пальцы стопы;
- Синдром грушевидной мышцы.
 Этот тип боли обычно ощущается в ягодичной области, поэтому технически это не боль в ноге, хотя боль в ягодице может сопровождаться болью в ноге или стопе. Это также может быть боль, иррадиирующая от ягодиц в ногу. Этот тип обычно описывается как нервная боль в противовес острой или пульсирующей боли.
Этот тип боли обычно ощущается в ягодичной области, поэтому технически это не боль в ноге, хотя боль в ягодице может сопровождаться болью в ноге или стопе. Это также может быть боль, иррадиирующая от ягодиц в ногу. Этот тип обычно описывается как нервная боль в противовес острой или пульсирующей боли. - Постоянная боль в ноге. Обычно постоянная боль ощущается на одной стороне тела и часто обозначается как ишиас или поясничная радикулопатия;
- позиционная боль в ноге. Если боль в ноге значительно усиливается в сидячем или стоячем положении, а также при ходьбе, это указывает на анатомическую проблему в поясничном отделе позвоночника. Нахождение более удобной позы обычно приводит к снижению болевой симптоматики. Например, наклон вперёд может облегчить боль от стеноза позвоночного канала.
Причины
Цель данного раздела — подчеркнуть, что существует множество заболеваний позвоночника, вызывающих боль в ноге, стопе и другие симптомы. Наиболее успешное лечение базируется на тщательной диагностике на основе жалоб пациента и радиологических исследований.
Проблемы с поясничным отделом позвоночника, которые наиболее часто становятся причиной боли в ноге, включают:
- Остеохондроз. С возрастом наши межпозвонковые диски теряют воду и другие питательные вещества, что приводит к снижению их эластичности. Дегенерация позвонков приводит к тому, что они начинают слегка смещаться, что, в свою очередь, может вызвать боль, иррадиирующую в ногу. Несмотря на то, что основным симптомом поясничного остеохондроза является боль в пояснице, боль в ноге и стопе также встречаются довольно часто.
Боль в ноге или стопе при остеохондрозе поясничного отдела позвоночника называется «отражённой» болью. Другим частым примером отражённой боли является боль в руке или плече, вызванная сердечным приступом. Наш мозг не всегда может точно определить локализацию боли, поэтому мы ощущаем разлитую боль в различных частях тела. Отражённая боль обычно тупая, и её источник сложно обнаружить.
Боль в ноге, вызванная остеохондрозом, также может быть связана с защемлением нервного корешка. Это происходит по той причине, что из-за дегенерации межпозвонковой диск уменьшается в размере и начинает двигаться. В результате места для нервных корешков становится недостаточно. Это состояние называется фораминальным стенозом. Боль в ноге от сдавленного или воспалённого нерва обычно ощущается как стреляющая.
Это происходит по той причине, что из-за дегенерации межпозвонковой диск уменьшается в размере и начинает двигаться. В результате места для нервных корешков становится недостаточно. Это состояние называется фораминальным стенозом. Боль в ноге от сдавленного или воспалённого нерва обычно ощущается как стреляющая. - Межпозвонковая грыжа в поясничном отделе позвоночника
Часто межпозвонковая грыжа оказывает давление на самое слабое место диска — область, находящуюся прямо под нервным корешком. Это приводит к возникновению боли, распространяющейся по ходу седалищного нерва. Также межпозвонковая грыжа в зависимости от её локализации может защемлять и другие нервные корешки.
Симптомы межпозвонковой грыжи напрямую зависят от её расположения. Существует множество безоперационных методов лечения межпозвонковой грыжи, такие как вытяжение позвоночника, лечебная гимнастика, гирудотерапия и другие противовоспалительные средства. В тяжёлых случаях при развитии синдрома конского хвоста может быть показана операция дискэктомия или микродискэктомия.
- Сужение поясничного спинномозгового канала
Стеноз позвоночного канала в поясничной области возникает в случае сдавления нервных корешков гипертрофированными межпозвонковыми суставами и образования краевых остеофитов. Этот процесс называется деформирующим спондилоартрозом. Стеноз позвоночного канала обычно, но не всегда, наблюдается у пожилых пациентов, у которых дугоотростчатые суставы увеличиваются из-за возрастной дегенерации позвоночника.
Сужение можно увидеть на МРТ-снимках. Симптомы спинального стеноза похожи на симптомы ишиаса: боль в ноге, отражённая боль, покалывания, слабость в ноге и/или онемение. Для описания подобных симптомов врачи часто используют термины «радикулопатия» или «радикулит».
Боль в ноге, вызванная стенозом, развивается со временем. Симптомы улучшаются, когда пациент наклоняется вперёд, так как в этой позиции давление на нервные корешки уменьшается. - Спондилолистез
Спондилолистез возникает в том случае, если один из позвонков соскальзывает относительно следующего, нижнего позвонка, нарушая естественную структуру позвоночного сегмента и его стабильность.
Нестабильность затронутого позвоночного сегмента приводит к защемлению нервного корешка и, как следствие, боли в ноге. Многим пациентам с такими проблемами помогает физиотерапия и отдых во время эпизодов острой боли. Несмотря на это, в некоторых случаях требуется поясничная фузия.
Ишиас — симптом проблем с поясничным отделом позвоночника
Симптомы боли в ноге, вызванные вышеописанными состояниями, обычно обозначают как ишиас. Это связано с тем, что боль часто мигрирует по ходу седалищного нерва, который, наряду с другими нервными корешками, начинается в поясничном отделе позвоночника и проходит по задней стороне каждой ноги, заканчиваясь в стопах.
Ишиас может проявляться как постоянная боль (особенно в ягодицах) или стреляющая боль в ноге.
Постановка диагноза
Для постановки точного диагноза сперва необходимо посетить врача-невролога. На основе жалоб, сбора анамнестических сведений и осмотра пациента врач сможет поставить предварительный диагноз. В некоторых случаях необходимо выполнение радиологических и/или лабораторных исследований. Наиболее информативным радиологическим исследование считается магнитно-резонансная томография (МРТ).
В некоторых случаях необходимо выполнение радиологических и/или лабораторных исследований. Наиболее информативным радиологическим исследование считается магнитно-резонансная томография (МРТ).
Почему болит спина — причины боли, виды, диагностика и лечение
Содержание статьи:
Почему болит спина?
Это может быть связано с заболеваниями внутренних органов, травмой позвоночника (в т. ч. переломом), неврологические боли обычно указывают на остеохондроз, а иногда это симптом патологии ЖКТ, камней в почках и др.
Кроме того, спина в некоторой степени предрасположена к травмированию и боли. Позвоночник осуществляет как минимум 4 функции: опорную, защитную, амортизационную и двигательную. Поэтому если появилась боль, это может быть следствием плохой осанки, сильной единовременной нагрузки, резкого движения или поворота.
Что делать при боли в спине?
Обратиться к врачу, пройти обследование. На основании диагностики станет ясно, как вылечить боль в спине, в зависимости от ее первопричины.
Причины болей в спине
Выяснить, почему болит спина, непросто. Дело в том, что позвоночник одновременно является опорой, защитой, амортизацией тела. Если появилась хроническая боль в спине, дело – в нарушении какой-либо из этих функций.
Если чувствуется боль в спине между лопаток, она может быть связана с бронхитом и кашлем. Если болят мышцы спины, дискомфорт может объясняться перенапряжением из-за подъема тяжестей накануне. Боль в спине справа или слева может быть вызвана внезапным поворотом корпуса.
Есть более серьезные причины периодических резких болей. Например, воспаление внутренних органов, конкременты в почках, ушиб позвоночника. Если диагностика спины не показала дегенеративных изменений, стоит обследовать внутренние органы. Так, дискомфорт в области поясницы может быть симптомом нефроза.
В том или ином случае лечение разное, поэтому в первую очередь нужно установить причину.
Разновидности болезней по характеру болей в спине
Возможные причины ноющей боли:
- миозит;
- люмбаго;
- межпозвонковая грыжа.

Обостряется при подъеме тяжестей, физической работы, переохлаждении, долгом нахождении в одном положении.
Причины стреляющей боли в конечности:
- межпозвонковая грыжа;
- радикулит;
- остеохондроз.
Дискомфорт усиливается при ходьбе, наклонах, кашле и чихании. Чувствуется слабость в ногах и руках.
Причины пульсирующей боли:
- межпозвонковая грыжа;
- остеохондроз;
- люмбаго;
- спондилез.
Дискомфорт не проходит даже после приема анальгетика.
Возможные причины распирающей и давящей боли:
- в области грудной клетки – ТЭЛА и инфаркт миокарда;
- на любом участке позвоночника – спондилоартроз;
- в области поясницы – кишечная непроходимость;
- в области шеи – атеросклероз.
| Характер боли | Болезни, которые ее вызывают |
|
Ноющая боль в спине (острая и хроническая) |
Люмбаго (стреляющая в пояснице). |
|
Миозит, растяжение мышц, резкое поднятие тяжестей, переохлаждение, долгое сохранение неудобной позы, например во время работы. |
|
|
Смещение межпозвонковых дисков. Самая частая причина – остеохондроз, но также смещение может произойти при резком поднятии тяжестей и постоянной высокой физической нагрузке. |
|
|
Острая, отдающая в конечности |
Остеохондроз. Вызывает тянущие боли в спине, которые отдают в ногу, становятся сильнее при чихании, кашле, напряжении. |
|
Радикулит. Постоянная острая (колющая) или тупая боль. Обычно локализуется с одной стороны, может отдавать в бедро, ягодицу, ногу, голень, иногда вызывает онемение, зуд. Боль также бывает жгучей, усиливается при движении. |
|
|
Межпозвонковая грыжа. При такой патологии боль возникает при наклоне, поднятии тяжестей, усиливается при чихании, кашле, движении, сопровождается слабостью в ноге. |
|
|
Пульсирующая боль, сильная, может не проходить после приема анальгетика |
Остеохондроз, трещины в позвонках, люмбаго, межпозвонковая грыжа, спондилез. |
|
Распирающая |
В верхнем отделе спины и в середине грудины – может говорить о стенокардии, инфаркте миокарда, тромбоэмболии легочной артерии. В пояснице – кишечная непроходимость, спондилоартроз. |
|
Давящая |
Стенокардия, инфаркт миокарда, проблемы с желчным пузырем (боль возникает после еды), атеросклероз, гипертонический криз. |
Почему болит спина после сна
После пробуждения утром чувствуется скованность, дискомфорт и боль ниже лопаток, в правом или левом боку, в области поясницы. Эти ощущения могут быть связаны не только с неправильным положением во время сна или отдыхом на неправильно подобранном матраце. После сна спина болит по следующим причинам:
Эти ощущения могут быть связаны не только с неправильным положением во время сна или отдыхом на неправильно подобранном матраце. После сна спина болит по следующим причинам:
- днем выполнялась физическая работа с резким подъемом тяжестей;
- мышцы спины ослаблены;
- диагностирована межпозвонковая грыжа или остеохондроз;
- случилось переохлаждение;
- позвоночник искривлен, из-за чего мышцы неравномерно сокращаются;
- ожирение, из-за которого нагрузка на позвоночник распределяется неравномерно;
- беременность;
- стресс.
Болезни, связанные с суставами и позвоночным столбом
Болеть спина в области позвоночника может из-за развития таких патологий опорно-двигательного аппарата, как:
- Анкилозирующий спондилоартрит. Паравертебральные мышцы спазмируются, поэтому для облегчения дискомфорта больной отклоняет корпус вперед. Со временем позвонки древенеют, воспаляются и срастаются, поэтому гибкость и подвижность позвоночника нарушается.

- Спондилолистез и спондилолиз. Из-за этих болезней боль в основном локализуется в поясничном отделе. Позвонки смещаются вперед или назад и сдавливают нервные окончания;
- Остеохондроз. Амортизация позвоночника ухудшается. Диски между позвонками растрескиваются, разрывается фиброзное кольцо, а через образовавшиеся трещины ядро диска выходит наружу и ущемляется.
- Ревматоидный артрит. Развивается в коленях, плечах, тазобедренном суставе и переходит на шейный отдел позвоночника. По утрам чувствуется скованность и прострелы из-за избыточного давления на нервы пораженными позвонками.
- Остеомиелит. Инфицирование костной ткани позвоночника вызывает воспаление и острую мышечную боль.
- Болезнь Рейтера в результате воспаления мелких поддерживающих мышц спины.
- Межпозвонковая грыжа из-за того, что во время движения выпячивание между позвонками сжимается и ущемляется.
Болезни, связанные с мускулатурой
При выяснении причин боли в спине часто обнаруживаются уплотнения и спазмы мышечного корсета, который поддерживает позвоночник. Подвижность нарушается в результате:
Подвижность нарушается в результате:
- Фибромиалгии. Спина болит от шеи и до поясницы. Прослеживаются неврологические симптомы – повышается чувствительность при нажатии на определенные точки спины.
- Полимиозита. Воспаляются мышцы спины из-за переохлаждения, перенапряжения. Больно повернуть корпус, чувствуется мышечная слабость.
- Дерматомиозита. Воспаляется кожный покров вблизи поперечно-полосатой и гладкой мускулатуры спины.
- Болезни Шарко. Воспаляются периферические нервы, проходящие вдоль позвоночника. Ухудшается чувствительность, нарастает слабость мышц, изменяется походка.
- Ревматической полимиалгии. Сложно поднять руки и встать на ноги без помощи постороннего. Заметна асимметрия спины.
Патологии спинного мозга
Часто болит спина из-за ущемления спинного мозга. Спинной мозг – это связующее звено между головным мозгом и туловищем. Он проходит от головы до копчика в спинномозговом канале между позвонками. От спинного мозга отходит 31 ответвление. Каждый нерв отвечает за иннервацию того или иного участка тела. Спина может болеть из-за ущемления или воспаления какого-либо участка спинного мозга в результате:
От спинного мозга отходит 31 ответвление. Каждый нерв отвечает за иннервацию того или иного участка тела. Спина может болеть из-за ущемления или воспаления какого-либо участка спинного мозга в результате:
- сдавливания спинномозговых оболочек из-за перелома позвоночника, абсцесса или гематомы;
- нарушения мозгового кровообращения;
- воспаления близлежащих мышц;
- недостатка витаминов и минералов;
- кровоизлияния;
- осложнения сифилиса или ВИЧ;
- рассеянного склероза;
- опухоли спины разной этиологии.
Боль в спине по причине психосоматики
Все чаще дискомфорт в спине не связан с физическими заболеваниями. После прохождения обследования не выявляется патология, а это означает, что боль в спине и суставах вызвана психологическими факторами. Неприятные ощущения могут быть спровоцированы депрессией, хроническим стрессом, нервным перенапряжением, сексуальной неудовлетворенностью. На нервной почве изменяется походка, обостряются прострелы, появляются чувствительные нарушения.
На нервной почве изменяется походка, обостряются прострелы, появляются чувствительные нарушения.
Причины боли в спине по локализации
В разных точках спины и позвоночника дискомфорт может быть вызван разными факторами. Рассмотрим их подробнее.
Боль в правой части
Чаще всего правый бок со стороны спины болит из-за лордоза, кифоза или сколиоза, а также смещения межпозвоночного диска. Можно предположить развитие следующих патологий:
- аппендицит;
- почечнокаменная болезнь;
- холецистит;
- сальпингит;
- оофорит;
- нефрит;
- ожирение;
- миозит.
Боль в левом части
Если неприятные ощущения локализуются под ребром или около поясницы слева со стороны спины, возможно развитие:
- спленита;
- мочекаменной болезни;
- защемления позвоночника;
- дуоденита.
Боль слева в области подреберья указывает на бронхит, плеврит, межреберную невралгию, патологии сердца. Если болит левый бок со стороны спины снизу, медики предполагают заболевание органов малого таза.
Если болит левый бок со стороны спины снизу, медики предполагают заболевание органов малого таза.
Боль в области поясницы
Поясничный отдел позвоночника – наиболее подвижный участок, подвергающийся большой нагрузке. Из-за этого пять поясничных позвонков чаще всего воспаляются от радикулита, межпозвонковой грыжи и остеохондроза. Чуть реже диагностируются:
- инфекции – туберкулез позвоночника или бруцеллез;
- болезнь Рейтера;
- ревматоидный артрит;
- остеопороз;
- ишиас;
- люмбоишиалгия.
В области поясницы справа
Жгущая и режущая боль чуть выше поясницы появляется при искривлении позвоночника, туберкулезе позвоночника, невралгии, остеомиелите. Болезненность распространяется не только на костные ткани, но и на мышечный корсет.
Тянущая боль сигнализирует о развитии сколиоза, миозита, дегенеративных изменениях в позвонках. Если терапия не приносит результата в течение нескольких месяцев, больного обследуют на предмет злокачественной опухоли.
Острая и резкая боль говорит о необходимости диагностики конкрементов в мочевом или желчном пузыре, воспаления почек или новообразований в них.
В области поясницы слева
Чаще всего левый бок болит снизу после бега или спортивной тренировки. Обычно это проходит через несколько часов. Но если ноющая боль только нарастает, нужно исключить вероятность нарушения кровообращения, сколиоза и остеохондроза. Чаще всего эти диагнозы возникают у людей, которые работают сидя.
Постоянная боль слева во время ходьбы характерна для больных сахарным диабетом, радикулитом. Отличительная особенность – она проходит в состоянии покоя.
Наиболее опасная боль слева между левой лопаткой и поясницей во время инфаркта миокарда. Неприятные ощущения иррадиируют по левой половине туловища, поэтому нужно быстро оказать медицинскую помощь.
Стреляет в левый бок поясницы при язве желудка, однако разница – в характере боли. Боль в этом случае острая, «кинжальная».
Защемление нерва
Ишиас – это сдавливание седалищного нерва без разрушения миелиновой оболочки. Чаще всего ишиас – это последствие остеохондроза. Боль в этом случае отличается острыми и резкими прострелами, которые отдают в нижнюю конечность, крестец, поясницу.
Чаще всего ишиас – это последствие остеохондроза. Боль в этом случае отличается острыми и резкими прострелами, которые отдают в нижнюю конечность, крестец, поясницу.
Нерв может ущемиться на поздних сроках беременности из-за изменения центра тяжести. Реже патология вызвана спазмом грушевидной мышцы, стенозом позвоночного канала, инфекцией костной ткани.
Межпозвонковая грыжа
Грыжа – это выпячивание ядра диска после разрушения фиброзного кольца и снижения эластичности диска. Деформация связана с повышенной нагрузкой на позвоночник, недостатком питательных веществ и нарушенным обменом веществ. При малейшей нагрузке и подъеме тяжестей расстояние между позвонками уменьшается, поэтому грыжа выпячивает больше. Боль острая и резкая. Она отдает в ягодицу, руку или ногу, а также сопровождается снижением чувствительности конечностей.
В области лопаток
Парные кости в области ключицы и плечевых костей связывают мышцы спины и плечевой корсет. Боль локализуется под лопатками, между ними, в левой или правой части, между ребер.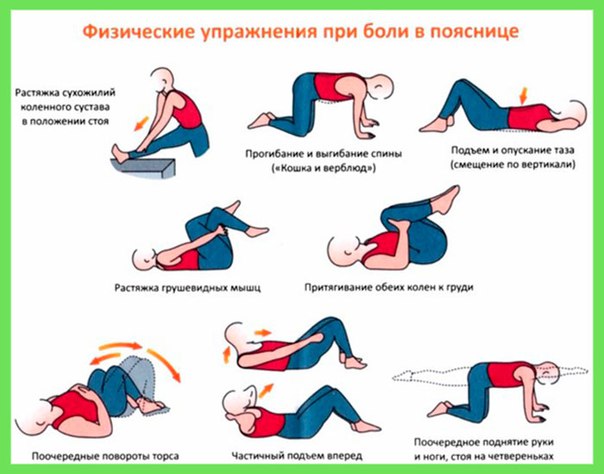 В зависимости от причины боль в спине в области лопаток может возникать спонтанно, через равный промежуток времени, приступообразно.
В зависимости от причины боль в спине в области лопаток может возникать спонтанно, через равный промежуток времени, приступообразно.
Характеристика боли указывает на возможный диагноз:
- Если боль тупая или ноющая, нарастает постепенно, купируется медикаментозно, возможно, развивается язва желудка. В этом случае боль сопровождается диспепсией, изжогой, горечью во рту, тошнотой.
- Если боль ноющая и отдает в плечо, усиливается при движении рукой, развивается лопаточно-реберный синдром. Сопровождается хрустом сустава.
- Если боль невыносимая и усиливается во время вдоха, движения корпусом, кашля или чихания, то это межреберная невралгия.
- Если болит между лопаток, но при этом кружится голова, изменяется артериальное давление, немеют руки, то это остеохондроз.
- Если болит под лопаткой слева, при этом дискомфорт чувствуется в груди и под ключицей, то обострилась стенокардия.
Боли вдоль позвоночника и в спине
Боль по всему позвоночнику или в конкретной точке говорит о том, что зажаты нервные окончания. Обострение случается при искривлении.
Обострение случается при искривлении.
Если болит несильно, можно предположить протрузию. По мере нарастания неприятных ощущений протрузия может перерасти в остеохондроз.
Позвоночная боль встречается при миалгии, остеоартрозе, переломе позвонка, спондилезе. При болезни Бехтерева боль постоянная и резкая.
Причины боли ниже поясницы
В основном пояснично-крестцовый отдел подвержен остеохондрозу и спондилоартрозу, но реже поясница и копчик болят из-за смещения межпозвоночных дисков, сколиоза, беременности, эндометрита, вульвита, цервицита, болезни Крона, язвенного колита.
Симптомы, которые сопровождают болевой синдром в спине
Клиническая картина спинальной боли зависит от локализации:
| Шейный отдел позвоночника | Грудной отдел позвоночника | Поясничный отдел позвоночника |
|
Головные боли и головокружения |
Жжение в груди |
Изменение количества мочеиспусканий |
|
Онемение и слабость рук вплоть до кончиков пальцев |
Сложность вдоха/выдоха |
Онемение и слабость нижних конечностей, в том числе ягодиц и пальцев ног |
|
Скачки артериального давления |
Ощущение скованности в груди |
Низкая чувствительность при опорожнении кишечника |
|
Мушки и вспышки в глазах |
Боль между лопаток и под ними |
Эректильная дисфункция и снижение либидо |
Ситуации, в которых необходимо как можно быстрее обратиться к врачу
Обычно за несколько дней боль утихает. Если дискомфорт только нарастает, боль интенсивная, то нужна медицинская помощь.
Если дискомфорт только нарастает, боль интенсивная, то нужна медицинская помощь.
Вызвать бригаду медиков или обратиться в клинику самостоятельно стоит в следующих случаях:
- недавно произошла травма позвоночника или ушиб спины;
- не удается найти удобное положение тела, при котором становится лучше;
- ночью состояние ухудшается;
- больному меньше 20 лет или он старше 55 лет;
- больного лихорадит;
- нарастает неврологическая симптоматика – конечности немеют, покалывают, слабеют;
- изменилась походка;
- чувствуются прострелы в голень;
- кортикостероиды и нестероидные противовоспалительные средства не облегчают боль;
- конечности немеют, покалывают, слабеют.
Диагностика
Для постановки диагноза при болях в спине нужно записаться на прием к врачу-неврологу, при необходимости – сдать анализы, а также по назначению специалиста пройти аппаратное исследование.
- Анализы крови.
Позволяют определить наличие инфекции, СОЭ (повышенную скорость оседания эритроцитов, которая говорит о воспалении, инфекции). Если выявлен повышенный уровень лейкоцитов, то это тоже признак воспаления, инфекции. Также по крови можно определить железодефицитную анемию, причиной которой может быть онкология.
- Аппаратная диагностика.
- Дуплексное и триплексное УЗ-сканирование сосудов шеи и головного мозга. Позволяет опередить структуру и проходимость сосудов, наличие сужение или расширения, бляшек, тромбов, а также соответствие кровотока нормам. Применяется при диагностике причин головной боли, головокружений, повышенного давления, а также при подозрениях на нарушение мозгового кровообращения, при ранней диагностике прединсультных состояний.
- МРТ (магнитно-резонансная томография). Самый точный и эффективный метод обследования. Позволяет визуализировать опухоли на позвонках, грыжи межпозвонковых дисков, компрессию (и ее степень) спинномозговых нервов и спинного мозга, сужение позвоночного канала, воспалительные изменения, включая посттравматические. МРТ обязательно проводится перед операцией и в послеоперационном периоде.
- КТ (компьютерная томография). Выявляет переломы позвонков и их характер, позволяет найти даже очень мелкие осколки, если они сформировались при травме. На основе полученных данных можно создать 3D-изображение нужного участка. КТ «видит» то, что осталось незамеченным при проведении рентгенографии.
- Рентгенография. Позволяет оценить состояние костных структур. Проводится для диагностики переломов, артрита, спондилолистеза, степени нарушения осанки. Может проводиться с функциональными пробами, то есть когда пациент сгибает и разгибает позвоночник в ходе обследования. Визуализирует воспаления суставов в позвоночнике, помогает по косвенным признакам выявить локализацию компрессии нервных отростков. Степень интенсивности окраски позвонков на снимке позволяет оценить их крепость (при остеопорозе они более «прозрачные», а когда здоровые – ярко-белые).
- Электромиография (ЭМГ). Исследование, направленное на определение состояния нервной ткани. В ходе него оцениваются электроимпульсы, которые производятся нервами, а также реакция мышц на них. Электромиография помогает выявлять сдавление нерва, произошедшее из-за стеноза (сужения) позвоночного канала или межпозвонковой грыжи.
- Сканирование костей. Это исследование необходимо, если врач подозревает опухоль на костях или компрессионный перелом на фоне остеопороза.
Лечение боли в спине
Чаще всего пациенты не знают, к какому врачу обращаться. Комплексным лечением болей в спине занимается невролог. Именно к нему нужно обращаться при проблемах с позвоночником. Однако до приезда специалиста или визита к нему нужно оказать первую помощь при боли в спине.
Как облегчить или снять боль в домашних условиях?
Самое главное – расслабиться. Для этого нужно лечь на живот на твердую и ровную поверхность. Лучше всего – на пол. Через несколько минут надо аккуратно перевернуться на спину и поднять ноги, зафиксировав их так, чтобы бедра были под углом 90 градусов. Так вы снимите нагрузку с позвоночника.
Можно использовать противовоспалительные средства в виде мазей и кремов. После снятия болевого синдрома надо аккуратно подняться и зафиксировать болевший участок, например, перевязав шарфом или полотенцем.
Чем обезболить, если нет обезболивающих?
Снять сильную боль можно таким простым
Боль в пояснице и ноге: причины и лечение
Обзор
Боль в спине — распространенное заболевание и основная причина инвалидности, связанной с работой. Он может в равной степени влиять на мужчин и женщин, варьируя по интенсивности от легкой боли, продолжающейся несколько дней, до интенсивной хронической боли, продолжающейся неделями.
Хотя боль в спине часто вызывается растяжением мышц и нормальным физическим износом, она также может быть симптомом более серьезных заболеваний. В некоторых случаях боль в спине может распространяться на другие части тела, особенно на ноги.
Другие симптомы, связанные с болью в спине и ногах, включают:
- ощущение жжения
- покалывание
- болезненность при прикосновении
- ограниченная подвижность
Вот некоторые причины боли в пояснице и ногах.
Ишиас, часто являющийся результатом грыжи межпозвоночного диска, является формой боли, распространяющейся вдоль седалищного нерва. Седалищный нерв проходит от нижней части спины через бедра и ягодицы и спускается вниз по ногам. Если вы испытываете боль при ишиасе, она обычно возникает на одной стороне тела.
Общие симптомы, связанные с ишиасом, включают:
- боль, исходящую от нижней части позвоночника вниз по задней части ноги
- резкие боли в пораженных участках
- ощущение жжения
- мышечная слабость
- онемение
- проблемы с контролем вашего мочевой пузырь или кишечник
Самопомощь, упражнения и правильная осанка обычно могут улучшить симптомы ишиаса. Если ваше состояние не улучшается, врач может прописать миорелаксанты или противовоспалительные средства, чтобы уменьшить боль и дискомфорт.
В некоторых случаях ваш врач может ввести стероиды в область вокруг седалищного нерва для облегчения боли. Если боль в седалищном поясе вызывает слабость или влияет на качество вашей жизни, лучшим лечением может быть операция. Прежде чем приступить к лечению, всегда консультируйтесь с врачом.
Поясничная грыжа межпозвоночного диска — это разрыв межпозвоночного диска в нижней части спины. Это происходит, когда ядро или «желе» выталкивается из позвоночного диска через разрыв. Разрыв диска оказывает давление на спинномозговой нерв, что может вызвать сильную боль, онемение, а иногда и слабость.
Другие симптомы, связанные с поясничной грыжей межпозвоночного диска, включают:
Лечение различается в зависимости от тяжести повреждения. В незначительных случаях врачи могут порекомендовать отдых, обезболивающие и, иногда, иглоукалывание. Если симптомы не улучшатся в течение нескольких недель, врач может порекомендовать физиотерапию или операцию.
Грушевидная мышца — это плоская ленточноподобная мышца, расположенная в ваших ягодицах около верхней части тазобедренного сустава. Грушевидная мышца помогает стабилизировать тазобедренный сустав, приподнимает бедро и поворачивает его в сторону от тела.
Синдром грушевидной мышцы — это неврологическое заболевание, которое возникает, когда грушевидная мышца сдавливает седалищный нерв.
Общие симптомы, связанные с синдромом грушевидной мышцы, включают:
- боль, распространяющуюся на нижнюю ногу
- покалывание
- онемение в ягодицах
Лечение включает облегчение боли и избегание болевых симптомов, таких как определенные положения сидя и напряженные физические нагрузки.
Ваш врач может порекомендовать отдых, горячие и холодные процедуры и физиотерапию для увеличения вашей подвижности.Хирургия — это последнее средство, но оно может потребоваться в тяжелых обстоятельствах.
Паутинная оболочка — это мембрана, защищающая нервы спинного мозга. Воспаление или раздражение паутинной оболочки может вызвать арахноидит при болевом расстройстве. Во многих случаях люди с арахноидитом испытывают боль в пояснице и ногах, так как это влияет на нервы в этих областях.
Более частым признаком этого состояния является жгучая боль. Другие симптомы, связанные с арахноидитом, включают:
- покалывание или онемение, особенно в ногах
- ощущение «мурашек по коже»
- мышечные спазмы
- подергивания
- дисфункция кишечника или мочевого пузыря
Хотя полного излечения от арахноидита не существует, лечение сосредоточено на обезболивании.Ваш врач может назначить обезболивающее или порекомендовать физиотерапию и упражнения. При этом состоянии не рекомендуется хирургическое вмешательство, так как это может увеличить риск образования рубцовой ткани.
Излучающая боль в спине и ногах часто является симптомом более серьезных заболеваний. Хотя в некоторых случаях боль может уменьшиться в течение нескольких дней, некоторые состояния могут вызывать изнуряющую боль в течение нескольких недель.
Если вы начнете испытывать регулярную ежедневную боль или ухудшение симптомов, немедленно обратитесь за медицинской помощью.Обсудите варианты лечения со своим врачом, чтобы обеспечить наилучшее качество жизни.
Боль в ногах: причины, лечение и профилактика
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Распространенные причины боли в ногах
Боль или дискомфорт в любом месте ноги может варьироваться от тупой до сильного колющего ощущения. Чаще всего боль в ногах возникает из-за чрезмерного использования или незначительных травм.Дискомфорт часто исчезает в течение короткого времени, и его можно облегчить домашними средствами.
Однако в некоторых случаях боль может быть вызвана серьезным заболеванием. Обратитесь к врачу, если вы испытываете сильную или постоянную боль в ногах. Быстрая диагностика и лечение любых основных заболеваний могут предотвратить усиление боли и улучшить ваши долгосрочные перспективы.
Некоторые из наиболее частых причин боли в ногах — это незначительные или временные состояния, которые ваш врач может эффективно вылечить.
Основная причина боли в ногах — мышечные судороги или спазмы, которые часто называют «лошадиной Чарли». Судорога обычно вызывает внезапную острую боль при сокращении мышц ног. Стягивающие мышцы часто образуют видимую твердую шишку под кожей. В окрестностях может появиться покраснение и припухлость.
Мышечная усталость и обезвоживание могут привести к судорогам в ногах, особенно в икроножных мышцах. Некоторые лекарства, в том числе диуретики и статины, также могут вызывать судороги в ногах у некоторых людей.
Боль в ноге также часто является признаком травмы, например:
- Растяжение мышц — это обычная травма, которая возникает, когда мышечные волокна разрываются в результате чрезмерного растяжения. Это часто происходит в более крупных мышцах, таких как подколенные сухожилия, икры или четырехглавые мышцы.
- Тендинит — это воспаление сухожилия. Сухожилия — это толстые тяжи, соединяющие мышцы с костью. Когда они воспаляются, может быть трудно переместить пораженный сустав. Тендинит часто поражает сухожилия подколенных сухожилий или около пяточной кости.
- Коленный бурсит возникает, когда воспаляются наполненные жидкостью мешочки или бурса, окружающие коленный сустав.
- Шина на голени вызывает боль по внутреннему краю большеберцовой или большеберцовой кости. Травма может произойти, если мышцы вокруг берцовой кости разорвутся в результате чрезмерной нагрузки.
- Стрессовые переломы — это крошечные переломы костей ног, особенно большеберцовой кости.
Определенные заболевания обычно приводят к боли в ногах. К ним относятся:
- Атеросклероз — это сужение и затвердение артерий из-за накопления жира и холестерина.Артерии — это кровеносные сосуды, по которым кровь, богатая кислородом, проходит по всему телу. Когда возникает закупорка, это снижает приток крови к различным частям вашего тела. Если ткани ноги не получают достаточно кислорода, это может вызвать боль в ногах, особенно в икрах.
- Тромбоз глубоких вен (ТГВ) возникает, когда сгусток крови образуется в вене, расположенной глубоко внутри тела. Сгусток крови — это сгусток крови в твердом состоянии. ТГВ обычно образуются в голени после длительного постельного режима, вызывая отек и схваткообразную боль.
- Артрит — это воспаление суставов. Состояние может вызвать отек, боль и покраснение в пораженной области. Часто поражаются суставы коленей и бедер.
- Подагра — это форма артрита, которая может возникнуть, когда в организме накапливается слишком много мочевой кислоты. Обычно это вызывает боль, отек и покраснение в ступнях и нижней части ног.
- Варикозное расширение вен — это узловатые и увеличенные вены, которые образуются, когда вены переполняются кровью из-за некомпетентных клапанов. Обычно они опухшие или приподнятые и могут быть болезненными.Чаще всего они возникают в икрах и лодыжках.
- Инфекция кости или тканей ноги может вызвать отек, покраснение или боль в пораженной области.
- Повреждение нерва в ноге может вызвать онемение, боль или покалывание. Часто возникает в стопах и нижней части ног в результате диабета.
Следующие состояния и травмы также могут вызывать боль в ногах, но они встречаются реже:
- Скольжение (грыжа) межпозвоночного диска возникает, когда один из эластичных дисков между позвоночными соскальзывает с места.Диск может сдавливать нервы в позвоночнике. Это может вызвать боль, которая распространяется от позвоночника к рукам и ногам.
- Болезнь Осгуда-Шлаттера возникает при растяжении сухожилия, соединяющего коленную чашечку с большеберцовой костью. Он тянет за хрящ большеберцовой кости в месте прикрепления к кости. Это вызывает образование болезненной шишки ниже колена, что приводит к болезненности и припухлости вокруг колена. В первую очередь это происходит у подростков, испытывающих всплески роста в период полового созревания.
- Болезнь Легга-Кальве-Пертеса возникает из-за нарушения кровоснабжения шейки тазобедренного сустава.Недостаток кровоснабжения серьезно повреждает кость и может необратимо деформировать ее. Эти аномалии часто приводят к боли, особенно в области бедра, бедра или колена. В основном это происходит в подростковом возрасте.
- Смещение эпифиза верхней части бедренной кости — это отделение шейки бедра от бедренной кости, вызывающее боль в бедре. Заболевание встречается только у детей, особенно у детей с избыточным весом.
- Доброкачественные или доброкачественные опухоли также могут развиваться в бедренной или большеберцовой кости.
- Злокачественные или раковые опухоли костей могут образовываться в более крупных костях ног, таких как бедренная или большеберцовая кость.
Обычно вы можете лечить боль в ноге дома, если она вызвана судорогами или легкой травмой. Если боль в ноге вызвана мышечными спазмами, усталостью или чрезмерной нагрузкой, попробуйте следующие домашние процедуры:
- Максимально расслабьте ногу и приподнимите ногу подушками.
- Примите безрецептурное обезболивающее, например аспирин или ибупрофен, чтобы облегчить дискомфорт во время заживления ноги.
- Носите компрессионные носки или чулки с поддержкой.
Прикладывайте лед
Прикладывайте лед к пораженному участку ноги не менее четырех раз в день. Вы можете делать это еще чаще в первые несколько дней после появления боли. Вы можете оставлять лед на 15 минут за раз.
Примите теплую ванну и растянитесь.
Примите теплую ванну, а затем мягко растяните мышцы. Если у вас болит нижняя часть ноги, попробуйте выпрямить пальцы ног, сидя или стоя.Если у вас болит верхняя часть ноги, попробуйте наклониться и коснуться пальцев ног.
Вы можете делать это сидя на земле или стоя. С легкостью выполняйте каждое растяжение, удерживая каждое положение от пяти до 10 секунд. Прекратите растягиваться, если боль усиливается.
Иногда бывает трудно определить, когда боль в ноге требует обращения к врачу или в отделение неотложной помощи. Запишитесь на прием к врачу, если вы испытываете:
- отек на обеих ногах
- варикозное расширение вен, вызывающее дискомфорт
- боль при ходьбе
- боль в ноге, которая продолжает ухудшаться или сохраняется в течение нескольких дней
Перейти к Немедленно обратитесь в больницу, если произойдет одно из следующих событий:
- У вас поднялась температура.
- У вас глубокий порез на ноге.
- Ваша нога красная и теплая на ощупь.
- Ваша нога бледная и холодная на ощупь.
- У вас затрудненное дыхание и отек обеих ног.
- Вы не можете ходить или опираться на ногу.
- У вас травма ноги, вызванная хлопком или скрежетом.
Боли в ногах могут быть вызваны рядом серьезных состояний и травм. Никогда не игнорируйте боль в ногах, которая не проходит или сопровождается другими симптомами.Это может быть опасно. Обратитесь к врачу, если вас беспокоит боль в ноге.
Вы всегда должны уделять время растяжке мышц до и после тренировки, чтобы предотвратить боль в ногах из-за физической активности. Также полезно есть продукты с высоким содержанием калия, такие как бананы и курица, чтобы предотвратить травмы мышц ног и сухожилий.
Вы можете помочь предотвратить заболевания, которые могут вызвать повреждение нервов ног, выполнив следующие действия:
- Физические упражнения по 30 минут в день пять дней в неделю.
- Поддерживайте здоровый вес.
- Избегайте курения.
- Следите за уровнем холестерина и артериального давления и принимайте меры, чтобы держать их под контролем.
- Ограничьте употребление алкоголя одним напитком в день, если вы женщина, или двумя напитками в день, если вы мужчина.
Поговорите со своим врачом о других способах предотвращения конкретной причины боли в ногах.
Причины и когда обратиться к врачу
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям.Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Боль в пояснице и ногах — распространенные симптомы, которые часто возникают в результате растяжения связок и неправильной осанки. Однако сильная или повторяющаяся боль может указывать на основное заболевание, такое как артрит или фибромиалгия.
В этой статье мы обсудим некоторые потенциальные причины боли в пояснице и ногах. Мы также рассказываем, когда следует обратиться к врачу.
Растяжения и напряжения мышц нижней части спины могут вызывать боль.Иногда эта боль может отдавать в ягодицы или ограничивать диапазон движений человека. Растяжения и растяжения также могут привести к мышечным спазмам.
Растяжения и растяжения в нижней части спины могут быть результатом спортивных травм, чрезмерного использования или растяжения спины или неправильного подъема тяжелых предметов.
Часто можно лечить растяжения и растяжения спины дома с помощью покоя, льда или тепловых пакетов, мягких растяжек и безрецептурных обезболивающих, таких как ибупрофен и напроксен.
Врачи могут порекомендовать физиотерапию людям с более серьезными симптомами.
Плохая осанка в положении стоя или сидя, особенно при работе за столом или компьютером, со временем может вызвать нагрузку на спину, что может привести к болям в пояснице или повысить риск развития состояний, которые могут вызвать проблемы со спиной и ногами.
Шаги, которые человек может предпринять для уменьшения и предотвращения боли в пояснице, включают:
- регулярные упражнения
- соблюдение правильной осанки в положении сидя и стоя. Узнайте здесь, как улучшить осанку.
- частые перерывы со столами, компьютерами и рабочими станциями, вставание и растяжка или ходьба вокруг
- обеспечение соответствующей настройки рабочих мест, включая поддерживающее и правильно отрегулированное кресло
- с использованием надлежащей техники для подъема и не переноски предметов, которые слишком тяжелый
- достижение или поддержание здорового веса
Фибромиалгия — хроническое заболевание, вызывающее сильную скованность и боль, которые могут поражать спину и ноги.Люди могут обнаружить, что эта боль возникает и уходит циклически или со временем усиливается.
Другие симптомы фибромиалгии могут включать:
- повышенная чувствительность к боли и температуре
- усталость
- головные боли
- проблемы с памятью и концентрацией, которые люди иногда называют «фибромиалгией»
- депрессия и тревога
- онемение или покалывание в руках и ногах
- Проблемы со сном
- Проблемы с пищеварением
Правильное лечение варьируется от человека к человеку, но варианты могут включать:
Исследования эффективных вариантов лечения продолжаются, и многие люди с фибромиалгией пробуют несколько методов лечения, прежде чем они найдите тот, который им подходит.
Артрит — это группа состояний, при которых суставы воспаляются и становятся болезненными. Воспаление суставов в нижней части позвоночника или бедер может вызвать боль в пояснице, которая также может отдавать в ноги.
Наиболее распространенные формы артрита включают:
- остеоартрит, который представляет собой постепенное разрушение суставного хряща с течением времени
- ревматоидный артрит и псориатический артрит, при которых иммунная система ошибочно атакует здоровые суставы
Артрит Симптомы могут сильно различаться, но обычно включают покраснение, опухшие суставы и снижение подвижности.Симптомы также могут появляться и исчезать циклически или со временем ухудшаться.
План лечения будет зависеть от типа артрита и тяжести симптомов человека, но часто он включает в себя сочетание изменения образа жизни, физиотерапии и лекарств. Людям с тяжелым артритом врач также может иногда порекомендовать операцию.
Ишиас — это острая, жгучая или колющая боль в нижней части спины, которая распространяется через ягодицы и спускается в заднюю часть ног. Человек также может испытывать покалывание, онемение или слабость в ногах.
Боль возникает, когда что-то оказывает давление на седалищный нерв. Причины могут включать артрит, травмы и переломы спины, грыжу межпозвоночных дисков и сдавление позвоночника.
Ишиас часто проходит сам по себе, и человек может лечить его дома отдыхом, безрецептурными болеутоляющими и легкими растяжками. Если эти методы лечения неэффективны, врач может порекомендовать физиотерапию, инъекции стероидов или операцию.
Инфекции позвоночника или окружающих тканей могут вызывать боли и болезненность в спине.Если инфекция раздражает или повреждает спинномозговые нервы, это может вызвать боль или покалывание, которые распространяются до ног.
Другие симптомы спинномозговой инфекции могут включать жар, озноб, отек, покраснение или тепло в пораженной области.
Спинальные инфекции могут возникнуть, если инфекции из других частей тела распространяются на позвоночник. Они также могут возникать как осложнение хирургического вмешательства, травм спины, диабета, рака и состояний, ослабляющих иммунную систему.
Возбудитель болезни определяет лечение, которое может включать антибиотики или противогрибковые препараты. Другие методы лечения могут включать хирургический дренаж или удаление инфицированной ткани.
Анкилозирующий спондилит — хроническое заболевание, при котором воспаляются суставы и позвонки позвоночника, что вызывает боль и скованность в спине. Состояние также может распространяться на другие части тела, включая ребра, бедра, колени и ступни.
Другие симптомы анкилозирующего спондилита могут включать:
- снижение гибкости позвоночника
- снижение подвижности
- отек и тепло в пораженных суставах
- болезненное или затрудненное дыхание
- усталость
Врачи не понимают, что вызывает болезнь Бехтерева , но люди с определенными генами более склонны к развитию этого заболевания.
Лекарства от анкилозирующего спондилита не существует, поэтому врачи сосредотачивают внимание на лечении, направленном на облегчение симптомов человека и предотвращение ухудшения состояния.
Лечение обычно включает в себя сочетание лекарств, физиотерапии и изменения образа жизни. Врач может порекомендовать операцию людям с тяжелым поражением суставов.
Боль в спине и ногах часто можно лечить дома с помощью отдыха, безрецептурных лекарств, легких упражнений или растяжек.
Обратитесь к врачу, если боль:
- сильная
- неуклонно усиливается или не поддается лечению в домашних условиях
- распространяется на другие участки тела
- возникает вместе с другими симптомами, такими как диарея, головокружение или рвота
Люди должны немедленно обратиться за медицинской помощью, если у них также есть такие симптомы, как:
- очень сильная боль
- внезапный отек в ноге или стопе
- боль в груди
- трудности при движении или ходьбе
- потеря контроля над кишечником или мочевым пузырем
Боль в пояснице и ногах часто возникает в результате незначительных травм или неправильной осанки, и боль, как правило, проходит после отдыха и лечения в домашних условиях.Однако постоянная или повторяющаяся боль может быть признаком основного состояния, такого как артрит или фибромиалгия.
Люди должны обращаться к врачу в случае сильной боли, которая не проходит или возникает вместе с другими симптомами.
Некоторые домашние средства, перечисленные в этой статье, можно приобрести в Интернете.
Типы, причины и лечение в домашних условиях
Боль в любой части ноги — частый симптом травмы или болезни.
Есть много причин боли в ногах.
К причинам травм относятся спортивные травмы. Другие причины могут быть связаны с кровеносными сосудами, нервами, мышцами, суставами, мягкими тканями или костями.
Курс лечения зависит от причины боли в ноге.
Боль в ногах часто можно лечить дома, но если боль внезапная, сильная или постоянная, или если есть другие симптомы, может потребоваться медицинская помощь.
В этой статье будут рассмотрены некоторые распространенные причины боли в ногах и некоторые домашние методы лечения.
Краткие сведения о боли в ногах
- Причины боли в ногах могут быть скелетно-мышечными, неврологическими или сосудистыми.
- Поколения голени и стрессовые переломы могут возникнуть в результате повторяющихся занятий спортом, например бега.
- Боль в ногах иногда может указывать на серьезные сосудистые проблемы. Иногда они могут быть смертельными и требуют медицинского вмешательства.
- Многие виды боли можно вылечить дома, но сильная или постоянная боль может указывать на более серьезное заболевание.
Боль возникает, когда нервы реагируют на раздражители, такие как высокий уровень давления, высокие или низкие температуры и химические вещества, которые могут выделяться при повреждении тканей.
Боль в ноге может быть острой, тупой, онемением, покалыванием, жжением, излучением или ноющей болью.
Он также может быть острым, то есть внезапным и краткосрочным, или же он может быть хроническим и постоянным. Степень серьезности может быть оценена по шкале от 1 до 10 или от легкой до тяжелой.
Травма, полученная во время спортивной игры или в результате несчастного случая, обычно бывает острой и травматической. Человек часто может определить причину.
Другие причины, такие как заболевание периферических артерий (ЗПА), имеют тенденцию нарастать со временем, хотя человек может точно определить начало боли.
Некоторые спортивные травмы накапливаются с течением времени, например, повторяющиеся растяжения и стрессовые переломы. Травматические повреждения также могут стать долговременными или хроническими, если человек не отдыхает и не обращается за лечением.
Важно знать, что происходило до и примерно в то время, когда появилась боль в ноге, так как это может помочь решить, когда обращаться за медицинской помощью.
Боль в ногах в основном можно разделить на неврологическую, скелетно-мышечную или сосудистую, либо они могут накладываться друг на друга.
Скелетно-мышечная боль : Примерами являются крепитация, распознаваемая по хлопку или тресканию в колене, или артрит, аутоиммунное заболевание, поражающее суставы бедра, колена или лодыжки. Если мышцы, сухожилия или связки напряжены, например, во время падения, любая боль будет опорно-двигательного аппарата.
Ночные судороги, синдром отсека и переломы напряжения также опорно-двигательного аппарата проблемы.
Сосудистая боль : Причины включают ЗПА, тромбоз глубоких вен (ТГВ), целлюлит, инфекции, варикозное расширение вен и варикозную экзему, при которых боль сопровождается обесцвечиванием кожи.
Неврологическая боль : Состояния включают синдром беспокойных ног, при котором ноги бесконтрольно подергиваются, невропатию или повреждение нервов, а также боль в седалищном нерве. Неврологическая боль может присутствовать даже в состоянии покоя.
Здесь мы рассмотрим некоторые из них более подробно.
У разных причин боли в ногах могут быть похожие симптомы. Постановка правильного диагноза увеличивает шансы на получение соответствующего лечения в случае необходимости. Выявление симптомов и их начала может помочь найти подходящий диагноз.
Судороги ног или лошади Чарли
Лошади Чарли — это преходящие приступы боли, которые могут длиться несколько минут. Мышца, обычно икроножная мышца задней части голени, сжимается и спазмируется.
Судороги чаще возникают ночью и у пожилых людей. По оценкам, каждый третий человек в возрасте старше 60 лет испытывает ночные судороги, а у 40 процентов — более 3 приступов в неделю.
PAD
PAD может вызывать боль в ноге из-за плохого кровообращения. Без лечения это может привести к летальному исходу.Ключевой симптом — перемежающаяся хромота.
Прерывистая хромота вызывает ограничение кровоснабжения мышц ног. В результате нехватка кислорода и питательных веществ вызывает боль.
Хромота включает:
- спазматическую мышечную боль во время упражнения или нагрузки
- боль в ягодицах, бедрах, икрах и стопах
- боль при ходьбе или подъеме по лестнице
Судороги постоянно возникают после одной и той же ходьбы расстояния, и они часто облегчают отдых.
DVT
Поделиться на Pinterest DVT вызывает один тип боли в ногах и может превратиться в тромб в легком, если его быстро не лечить.ТГВ — сгусток крови в глубоких венах ноги. Оно может появиться после длительного сидения, например, в дальнем перелете.
Симптомы включают припухлость и болезненное ощущение жара на одной стороне ноги. Это может происходить только при ходьбе или стоянии.
Сгусток может раствориться сам по себе, но если человек испытывает головокружение и внезапную одышку, или если он кашляет кровью, требуется неотложная помощь.
Это могут быть признаки того, что ТГВ перерос в тромбоэмболию легочной артерии или сгусток крови в легком.
Сосудистые проблемы могут быть серьезными. И ЗПА, и ТГВ могут протекать бессимптомно. Людям, чей образ жизни или история болезни делает их предрасположенными к сосудистым заболеваниям ног, следует знать о возможных симптомах.
Шина для голени
Интенсивная физическая нагрузка во время занятий спортом может привести к различным видам травм.
Бег трусцой и бег могут создавать повторяющиеся ударные силы, которые перегружают мышцы и сухожилия.Покрытие голени вызывает сильную локализованную болезненность мышц, а иногда и боль в костях, обычно ощущаемую вокруг голени.
Боль в голени нельзя объяснить очевидной причиной, например, переломом.
Трещины и трещины под напряжением
Сильное давление, например, при падении, может привести к трещинам. Некоторые переломы видны легко и сразу, с серьезными синяками, опухолью и деформацией. Обычно им требуется срочная медицинская помощь.
Стрессовые переломы — это небольшие переломы, которые могут возникнуть в результате повторяющихся нагрузок, возникающих во время занятий спортом, часто когда интенсивность активности увеличивается слишком быстро.
Единичных травм нет, переломы небольшие. Боль может начаться на более ранней стадии во время каждой тренировки и в конечном итоге будет присутствовать все время.
Тендинит подколенной ямки
При беге с горы возникает боль в коленях. Это вызвано воспалением подколенного сухожилия, которое важно для устойчивости колена.
Растяжение подколенного сухожилия
Острая травма может привести к растяжениям и растяжениям. Растяжение связок — это растяжение или разрыв.Растяжение — это травма мышц или сухожилий.
Часто связанное с бегом растяжение подколенного сухожилия может привести к острой боли в задней части бедра, обычно из-за частичного разрыва.
Растяжения и растяжения обычно возникают из-за недостаточной тренировки гибкости, перенапряжения или отсутствия разминки перед физической нагрузкой. Продолжение упражнений во время травмы увеличивает риск.
Синдром компартмента
Когда травма ноги приводит к отеку, опасный уровень давления в мышцах может привести к острому или хроническому синдрому компартмента.
Это могло произойти из-за перелома или сильного синяка.
Отек вызывает рост давления до тех пор, пока кровоснабжение мышечной ткани не прекращается, что истощает мышцы кислородом и питательными веществами. Боль может быть неожиданно сильной, учитывая травму.
В тяжелых случаях ранняя боль может сопровождаться онемением и параличом. Это может привести к необратимому повреждению мышц.
Боль в седалищном нерве
Ишиас возникает, когда на нерв, часто в позвоночнике, оказывается давление, которое приводит к болям, бегущим по ноге от бедра к стопе.
Это может произойти, когда нерв «защемлен» при мышечном спазме или грыже межпозвоночного диска.
Долгосрочные эффекты включают в себя нагрузку на другие части тела по мере изменения походки для компенсации боли.
Рак яичников
Рак яичников может вызывать боль и отек ног.
Многие случаи боли в ногах можно разрешить дома, без медицинского вмешательства.
Самопомощь при мышечных судорогах
Поделиться на Pinterest Судороги, или лошади Чарли, можно облегчить, растягивая и массируя ногу.Если серьезные причины судорог исключены, можно принять меры самопомощи.
Обезболивающие не уменьшат судороги ног, потому что они начинаются внезапно, но могут помочь растяжение и массаж мышц.
Для облегчения боли при спазмах:
- Удерживая палец ноги, потяните его вверх к телу, одновременно выпрямляя ногу.
- Ходите на каблуках, пока не пройдет спазм.
Для предотвращения судорог:
- Всегда растягивайтесь и разминайтесь до и после тренировки.
- Избегайте обезвоживания, выпивая от 8 до 12 стаканов воды в день.
- Регулярно растягивайте и массируйте ноги.
Лечение спортивных травм
Легкие спортивные травмы, такие как растяжения и деформации ног, можно лечить с помощью RICE:
- Rest : для предотвращения дальнейших травм и ускорения заживления для уменьшения отека.
- Ice : для уменьшения отеков, воспалений и боли. Применяется в течение 20 минут, завернувшись в ткань, а не непосредственно на кожу.
- Компрессионный : используйте эластичный бинт, плотно, но не плотно обернутый, чтобы уменьшить отек и боль.
- Подъем : поднимите ногу над уровнем сердца, чтобы сила тяжести способствовала дренированию, чтобы уменьшить отек и боль.
Лекарства, такие как парацетамол или нестероидные противовоспалительные препараты, могут помочь при некоторой боли, но если боль сохраняется более 72 часов, следует обратиться за консультацией к специалисту.
Возврат к активности должен быть градуирован по интенсивности, чтобы безопасно развивать гибкость, силу и выносливость.
Проблемы с кровообращением
Медицинская помощь необходима при хромоте и других симптомах сосудистых заболеваний из-за риска сердечного приступа или инсульта.
Для снижения факторов риска сердечно-сосудистых заболеваний людям рекомендуется:
- избегать курения или бросить курить
- выполнять умеренные упражнения в соответствии с рекомендациями врача
- контролировать уровень сахара в крови, холестерин и липиды
- контролировать артериальное давление
- соблюдают антиагрегантную терапию для уменьшения тромбов, при необходимости
- Упражнения и здоровая диета полезны.Тем, у кого есть план лечения сердечно-сосудистых или других заболеваний, следует тщательно им следовать.
Боль в ногах возникает по разным причинам, и симптомы часто совпадают. Если они сохраняются, ухудшаются или затрудняют жизнь, человеку следует обратиться к врачу.
Стратегия дифференциальной диагностики может помочь исключить неподходящие причины, сузить возможности и обеспечить своевременное вмешательство.
Боль в спине: причины, симптомы и лечение
Боль в спине — частая причина отсутствия на работе и обращения за медицинской помощью.Это может быть неудобно и изнурительно.
Это может быть результатом травмы, активности или некоторых заболеваний. Боль в спине может возникнуть у людей любого возраста по разным причинам. По мере того, как люди становятся старше, вероятность развития боли в пояснице увеличивается из-за таких факторов, как предыдущая профессия и дегенеративное заболевание диска.
Боль в пояснице может быть связана с костным поясничным отделом позвоночника, дисками между позвонками, связками вокруг позвоночника и дисками, спинным мозгом и нервами, мышцами нижней части спины, внутренними органами брюшной полости и таза, а также кожей вокруг поясничной области.
Боль в верхней части спины может быть вызвана поражением аорты, опухолями грудной клетки и воспалением позвоночника.
Спина человека состоит из сложной структуры мышц, связок, сухожилий, дисков и костей, которые работают вместе, поддерживая тело и позволяя нам двигаться.
Сегменты позвоночника покрыты подушечками, напоминающими хрящи, которые называются дисками.
Проблемы с любым из этих компонентов могут привести к боли в спине. В некоторых случаях боли в спине ее причина остается неясной.
Повреждение может быть вызвано, в частности, растяжением, состоянием здоровья и плохой осанкой.
Штамм
Боль в спине обычно возникает из-за растяжения, напряжения или травмы. Частые причины боли в спине:
- растяжение мышц или связок
- мышечный спазм
- напряжение мышц
- поврежденные диски
- травмы, переломы или падения
Действия, которые могут привести к растяжению или спазму, включают:
- поднимает что-то неправильно
- поднимает слишком тяжелое
- делает резкое и неловкое движение
Структурные проблемы
Ряд структурных проблем также может привести к боли в спине.
- Разорванные диски: Каждый позвонок в позвоночнике покрыт дисками. При разрыве диска давление на нерв будет сильнее, что приведет к боли в спине.
- Выпуклые диски: Как и разорванные диски, выпуклые диски могут оказывать большее давление на нерв.
- Ишиас: Острая стреляющая боль распространяется через ягодицу и вниз по задней части ноги, вызванная надавливанием на нерв выпуклым или грыжевым диском.
- Артрит: Остеоартрит может вызывать проблемы с суставами бедер, поясницы и других мест. В некоторых случаях пространство вокруг спинного мозга сужается. Это называется стенозом позвоночного канала.
- Аномальное искривление позвоночника: Если позвоночник изгибается необычным образом, может возникнуть боль в спине. Примером может служить сколиоз, при котором позвоночник выгибается в стороны.
- Остеопороз: Кости, включая позвонки позвоночника, становятся хрупкими и пористыми, что повышает вероятность компрессионных переломов.
- Проблемы с почками : Камни в почках или инфекция почек могут вызывать боль в спине.
Движение и осанка
Боль в спине также может быть следствием некоторых повседневных действий или неправильной осанки.
Примеры включают:
- скручивание
- кашель или чихание
- напряжение мышц
- чрезмерное растяжение
- неловкое или долгое сгибание
- толкание, тянущее, поднятие или перенос чего-либо
- стоя или сидя в течение длительного времени
- напряжение шеи вперед, например, при вождении или использовании компьютера
- длительные сеансы вождения без перерыва, даже если не сгорбились
- спать на матрасе, который не поддерживает тело и не держит позвоночник прямым
Другие причины
Некоторые заболевания могут вызывать боль в спине.
- Синдром конского хвоста: Конский хвост — это пучок корешков спинномозговых нервов, которые отходят от нижнего конца спинного мозга. Симптомы включают тупую боль в пояснице и верхней части ягодиц, а также онемение ягодиц, гениталий и бедер. Иногда возникают нарушения функции кишечника и мочевого пузыря.
- Рак позвоночника: Опухоль на позвоночнике может давить на нерв, что приводит к боли в спине.
- Инфекция позвоночника: Высокая температура и болезненная, теплая область на спине могут быть вызваны инфекцией позвоночника.
- Другие инфекции: Воспалительные заболевания органов малого таза, мочевого пузыря или почек также могут вызывать боли в спине.
- Нарушения сна: Люди с нарушениями сна чаще испытывают боль в спине, чем другие.
- Опоясывающий лишай: Инфекция, поражающая нервы, может привести к боли в спине. Это зависит от того, какие нервы поражены.
Следующие факторы связаны с повышенным риском развития боли в пояснице:
- профессиональная деятельность
- беременность
- малоподвижный образ жизни
- плохая физическая подготовка
- пожилой возраст
- ожирение и лишний вес
- курение
- тяжелые физические упражнения или работа, особенно при неправильном выполнении
- генетические факторы
- заболевания, такие как артрит и рак
Боль в пояснице также чаще встречается у женщин, чем у мужчин, возможно, из-за гормональных факторов.Стресс, беспокойство и расстройства настроения также связаны с болью в спине.
Основным симптомом боли в спине является боль в любом месте спины, а иногда и в ягодицах и ногах.
Некоторые проблемы со спиной могут вызывать боль в других частях тела, в зависимости от пораженных нервов.
Боль часто проходит без лечения, но если она возникает у любого из следующих людей, следует обратиться к врачу:
- потеря веса
- лихорадка
- воспаление или припухлость на спине
- постоянная боль в спине в положении лежа или отдых не помогает
- боль в ногах
- боль ниже колен
- недавняя травма, удар или травма спины
- недержание мочи
- затрудненное мочеиспускание
- недержание кала или потеря контроля над кишечником движения
- онемение вокруг половых органов
- онемение вокруг ануса
- онемение вокруг ягодиц
Когда обращаться к врачу
Если вы чувствуете онемение, покалывание или боли в спине, обратитесь за медицинской помощью:
- , состояние которого не улучшается после отдыха
- после травмы или падения
- с онемением в левом gs
- со слабостью
- с лихорадкой
- с необъяснимой потерей веса
Врач обычно может диагностировать боль в спине, спросив о симптомах и проведя физический осмотр.
Визуализация и другие тесты могут потребоваться, если:
- Боль в спине возникает в результате травмы
- может быть основная причина, требующая лечения
- боль сохраняется в течение длительного периода
Рентген , МРТ или компьютерная томография могут дать информацию о состоянии мягких тканей спины.
- Рентгеновские лучи могут показать выравнивание костей и обнаружить признаки артрита или перелома костей, но они не могут выявить повреждения мышц, спинного мозга, нервов или дисков.
- МРТ или КТ могут выявить грыжи межпозвоночных дисков или проблемы с тканями, сухожилиями, нервами, связками, кровеносными сосудами, мышцами и костями.
- Сканирование костей позволяет обнаружить опухоли костей или компрессионные переломы, вызванные остеопорозом. В вену вводят радиоактивное вещество или индикатор. Индикатор собирается в костях и помогает врачу обнаружить проблемы с костями с помощью специальной камеры.
- Электромиография или ЭМГ измеряет электрические импульсы, производимые нервами в ответ на мышцы.Это может подтвердить компрессию нерва, которая может возникнуть при грыже межпозвоночного диска или стенозе позвоночника.
Врач также может назначить анализ крови при подозрении на инфекцию.
Другие виды диагностики
- Хиропрактик диагностирует прикосновение или пальпацию, а также визуальный осмотр. Хиропрактика известна как прямой подход с упором на исправление суставов позвоночника. Хиропрактик также может захотеть увидеть результаты сканирования изображений и любых анализов крови и мочи.
- Остеопат также ставит диагноз путем пальпации и визуального осмотра. Остеопатия включает медленное и ритмичное растяжение, известное как мобилизация, давление или непрямые техники, а также манипуляции с суставами и мышцами.
- Физиотерапевт специализируется на диагностике проблем в суставах и мягких тканях тела.
Хроническая или острая боль?
Боль в спине подразделяется на два типа:
- Острая боль начинается внезапно и длится до 6 недель.
- Хроническая или длительная боль развивается в течение длительного периода, продолжается более 3 месяцев и вызывает постоянные проблемы.
Если у человека случаются как периодические приступы более сильной боли, так и довольно продолжительная легкая боль в спине, врачу может быть трудно определить, есть ли у него острая или хроническая боль в спине.
Боль в спине обычно проходит с помощью покоя и домашних средств, но иногда необходимо лечение.
Домашнее лечение
Безрецептурные обезболивающие, обычно нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен, могут уменьшить дискомфорт.Наложение горячего компресса или пакета со льдом на болезненный участок также может уменьшить боль.
Отдых от напряженной деятельности может помочь, но движение ослабит скованность, уменьшит боль и предотвратит ослабление мышц.
Лечение
Если домашние процедуры не снимают боли в спине, врач может порекомендовать следующие лекарства, физиотерапию или и то, и другое.
Лекарство : Боль в спине, которая плохо поддается лечению безрецептурными обезболивающими, может потребовать рецепта на НПВП.Кодеин или гидрокодон, являющиеся наркотическими средствами, могут быть назначены на короткий период времени. Это требует тщательного наблюдения врача. В некоторых случаях можно использовать миорелаксанты.
Антидепрессанты, такие как амитриптилин, могут быть прописаны, но исследования их эффективности продолжаются, и доказательства противоречивы.
Физическая терапия: Применение тепла, льда, ультразвука и электростимуляции, а также некоторых методов расслабления мышц спины и мягких тканей может помочь облегчить боль.
По мере уменьшения боли физиотерапевт может предложить некоторые упражнения на гибкость и силу для мышц спины и живота. Также могут помочь методы улучшения осанки.
Пациенту будет рекомендовано регулярно практиковать эти техники даже после того, как боль утихнет, чтобы предотвратить повторение боли в спине.
Инъекции кортизона: Если другие варианты не эффективны, их можно вводить в эпидуральное пространство вокруг спинного мозга. Кортизон — противовоспалительный препарат.Это помогает уменьшить воспаление вокруг нервных корешков. Уколы также можно использовать для онемения участков, которые, как считается, вызывают боль.
Ботокс : Ботокс (токсин ботулизма), согласно некоторым ранним исследованиям, как полагают, уменьшает боль, парализуя растянутые мышцы в спазме. Эти инъекции эффективны примерно от 3 до 4 месяцев.
Traction : Для растяжения спины используются шкивы и грузы. Это может привести к тому, что грыжа межпозвоночного диска вернется на место. Он также может облегчить боль, но только при вытяжке.
Когнитивно-поведенческая терапия (КПТ): КПТ может помочь справиться с хронической болью в спине, поощряя новые способы мышления. Он может включать техники расслабления и способы поддержания позитивного настроя. Исследования показали, что пациенты с КПТ, как правило, становятся более активными и выполняют упражнения, что снижает риск рецидива боли в спине.
Дополнительные методы лечения
Дополнительные методы лечения могут использоваться наряду с традиционными методами лечения или сами по себе.
Хиропрактика, остеопатия, шиацу и иглоукалывание могут помочь облегчить боль в спине, а также дать пациенту возможность расслабиться.
- Остеопат специализируется на лечении скелета и мышц.
- Хиропрактик лечит суставы, мышцы и кости. Основное внимание уделяется позвоночнику.
- Шиацу , также известный как терапия давлением пальцев, представляет собой вид массажа, при котором давление прикладывается вдоль энергетических линий в теле. Терапевт шиацу оказывает давление пальцами, большими пальцами и локтями.
- Иглоукалывание происходит из Китая. Он состоит из введения тонких игл и определенных точек на теле.Иглоукалывание может помочь организму высвободить естественные обезболивающие — эндорфины, а также стимулировать нервные и мышечные ткани.
- Йога включает определенные позы, движения и дыхательные упражнения. Некоторые из них могут помочь укрепить мышцы спины и улучшить осанку. Необходимо следить за тем, чтобы упражнения не усиливали боли в спине.
Исследования дополнительных методов лечения дали неоднозначные результаты. Некоторые люди испытали значительную пользу, а другие — нет. При рассмотрении альтернативных методов лечения важно использовать квалифицированного и зарегистрированного терапевта.
Чрескожная электрическая стимуляция нервов (ЧЭНС) — популярная терапия для пациентов с хронической болью в спине. Аппарат TENS подает небольшие электрические импульсы в тело через электроды, размещенные на коже.
Эксперты полагают, что TENS стимулирует организм вырабатывать эндорфины и может блокировать сигналы боли, возвращающиеся в мозг. Исследования TENS дали смешанные результаты. Некоторые не показали никаких преимуществ, в то время как другие указали, что это может быть полезно для некоторых людей.
Аппарат TENS следует использовать под руководством врача или медицинского работника.
Он не должен использоваться кем-либо, кто:
TENS считается «безопасным, неинвазивным, недорогим и удобным для пациентов» и, по-видимому, уменьшает боль, но необходимы дополнительные доказательства, чтобы подтвердить его эффективность в повышении уровня активности.
Хирургия
Операции по поводу боли в спине очень редки. Если у пациента есть грыжа межпозвоночного диска, операция может быть вариантом, особенно при постоянной боли и сдавлении нерва, что может привести к мышечной слабости.
Примеры хирургических процедур:
- Fusion : два позвонка соединены вместе, между ними вставлен костный трансплантат. Позвонки сшивают металлическими пластинами, винтами или клетками. Риск развития артрита в соседних позвонках значительно выше.
- Искусственный диск : Вставлен искусственный диск; он заменяет подушку между двумя позвонками.
- Дискэктомия: Часть диска может быть удалена, если она раздражает или давит на нерв.
- Частичное удаление позвонка: Небольшой участок позвонка может быть удален, если он ущемляет спинной мозг или нервы.
Внедрение клеток для регенерации дисков позвоночника: ученые из Университета Дьюка, Северная Каролина, разработали новые биоматериалы, которые могут доставить бустерную дозу репаративных клеток в пульпозное ядро, эффективно устраняя боль, вызванную дегенеративным заболеванием диска.
Шаги по снижению риска развития боли в спине состоят в основном из устранения некоторых факторов риска.
Упражнение : Регулярные упражнения помогают наращивать силу и контролировать массу тела. Аэробные упражнения с небольшой нагрузкой под руководством могут улучшить здоровье сердца, не напрягая и не дергая спину. Перед началом любой программы упражнений посоветуйтесь с врачом.
Есть два основных типа упражнений, которые люди могут выполнять, чтобы снизить риск боли в спине:
- Укрепляющие упражнения работают на мышцы живота и спины, помогая укрепить мышцы, защищающие спину.
- Тренировка на гибкость направлена на улучшение гибкости кора, включая позвоночник, бедра и верхнюю часть ног.
Диета : Убедитесь, что в вашем рационе достаточно кальция и витамина D, так как они необходимы для здоровья костей. Здоровая диета также помогает контролировать массу тела.
Курение : значительно более высокий процент курильщиков страдает болями в спине по сравнению с некурящими того же возраста, роста и веса.
Масса тела : Вес, который люди несут и где они несут, влияет на риск развития боли в спине.Разница в риске возникновения боли в спине между людьми с ожирением и нормальным весом значительна. Люди, которые переносят свой вес в области живота, а не в области ягодиц и бедер, также подвержены большему риску.
Поза стоя : Убедитесь, что у вас нейтральное положение таза. Встаньте прямо, голова должна быть обращена вперед, спина прямая, и равномерно распределите вес на обеих ногах. Ноги держите прямо, а голову на уровне позвоночника.
Поза в сидячем положении : Хорошее сиденье для работы должно иметь хорошую опору для спины, подлокотники и поворотное основание.Сидя, старайтесь держать колени и бедра на одном уровне, а ступни — на полу, или используйте подставку для ног. В идеале вы должны уметь сидеть прямо, опираясь на поясницу. Если вы используете клавиатуру, убедитесь, что ваши локти расположены под прямым углом, а предплечья — горизонтально.
Подъем : При подъеме вещей используйте ноги, а не спину.
Держите спину как можно более прямой, ноги расставлены, одна нога немного вперед, чтобы сохранять равновесие.Сгибайтесь только в коленях, удерживайте вес близко к телу, а ноги выпрямляйте, при этом как можно меньше меняя положение спины.
Изначально сгибание спины неизбежно, но когда вы сгибаете спину, старайтесь не сутулиться и обязательно напрягите мышцы живота так, чтобы ваш таз был втянут. Самое главное, не выпрямляйте ноги перед подъемом, иначе вы будете использовать спину для большей части работы.
Не поднимайте и не поворачивайте одновременно: Если что-то особенно тяжелое, подумайте, сможете ли вы поднять его с кем-нибудь.Во время подъема смотрите прямо вперед, а не вверх или вниз, так чтобы задняя часть шеи напоминала непрерывную прямую линию от позвоночника.
Перемещение вещей: Для вашей спины лучше толкать предметы по полу, используя силу ног, а не тянуть их.
Обувь: Туфли на плоской подошве меньше нагружают спину.
Вождение автомобиля : Важно иметь надлежащую поддержку для спины. Убедитесь, что боковые зеркала заднего вида установлены правильно, чтобы их не нужно было поворачивать.Педали должны быть прямо перед вашими ногами. Если вы отправляетесь в долгое путешествие, делайте много перерывов. Выйдите из машины и прогуляйтесь.
Кровать: У вас должен быть матрас, который держит ваш позвоночник прямым и в то же время поддерживает вес ваших плеч и ягодиц. Используйте подушку, но не ту, которая заставляет шею наклоняться под крутым углом.
Что делать, если тревога вызывает боль в ногах
Тревога может вызывать симптомы, которые иногда кажутся необъяснимыми.Поскольку некоторые симптомы нелегко понять в том, как они связаны с тревогой, многие люди в конечном итоге думают, что страдают от дополнительной проблемы или проблемы со здоровьем.
Боль в ногах — яркий тому пример. Большинству людей сложно понять, как и почему боль в ногах связана с тревогой, но на самом деле эта связь вполне реальна. Хотя боль в ногах затрагивает не всех, кто испытывает беспокойство, на некоторых она может оказать значительное влияние.
Как тревога вызывает боль в ногах?
Боль в ногах ни в коем случае не является обычным симптомом беспокойства.Но некоторые люди действительно испытывают этот симптом, особенно те, у кого есть приступы паники. Основные причины боли в ногах и тип боли могут отличаться от человека к человеку. Вот некоторые из наиболее распространенных случаев:
- Гипервентиляционные спазмы Гипервентиляционные спазмы — наиболее частая причина боли в ногах у людей с тревогой. Хотя это может произойти в любое время, это особенно вероятно во время панических атак, когда люди более склонны к гипервентиляции. Мышцы истощают правильный баланс углекислого газа, вызывая спазмы.
- Мышечное напряжение Мышечное напряжение также является довольно частой причиной боли в ногах у людей с тревогой. Когда человек испытывает высокий уровень стресса, мышцы имеют тенденцию становиться напряженными, и это напряжение в течение длительного периода времени может вызывать боль в ногах.
- Мучительный сон Те, кто живет с тревогой, часто испытывают трудности со сном, и в конечном итоге они ворочаются и ворочаются всю ночь. Это увеличивает вероятность того, что вы окажетесь в положениях, которые создают значительную нагрузку на ноги и суставы.
- Воспринимаемая боль Общей проблемой для людей, живущих с тревогой, является гиперчувствительность к боли из-за проблем, которые являются нормальными / естественными. Ваше тело каждый день испытывает очень маленькие боли и боли. Некоторые из этих болей настолько легкие или естественные, что те, кто не беспокоится, часто даже не замечают боли. Но люди с тревогой могут быть более чувствительны к боли, что приводит к более сильному ощущению боли.
Это лишь некоторые из способов, которыми тревога может привести к болям в ногах и ногах.
Опасна ли боль в ноге от беспокойства?
Когда боль в ноге вызвана беспокойством, опасности для здоровья нет. Несмотря на то, насколько неприятно это может быть, боль в ногах, связанная с тревогой, — это просто реакция на то, как ваше тело испытывает стресс. Важно найти способы справиться с болью в ногах и облегчить ее.
Тем не менее, по-прежнему рекомендуется обратиться к врачу и убедиться, что боль в ноге связана с беспокойством. Только врач может исключить другие проблемы с болью в ногах.
Как уменьшить боль в ноге от беспокойства
Когда боль в ноге вызвана беспокойством, может быть полезно узнать, как уменьшить беспокойство, и, в свою очередь, боль в ноге должна исчезнуть. Есть несколько вещей, которые могут сделать в данный момент люди, страдающие от боли в ногах, вызванной тревогой, в том числе:
- Восстановление баланса CO2 Беспокойство и паника могут привести к гипервентиляции, которая возникает при нарушении баланса кислорода / CO2. Гипервентиляция часто приводит к судорогам в ногах.Таким образом, чтобы избежать этого, человек должен научиться замедлять свое дыхание (как на вдохе, так и на выдохе) и делать глубокие вдохи животом.
- Отвлекающие факторы Поскольку люди, страдающие тревогой, часто усиливают интенсивность боли в ногах из-за распространенных негативных стереотипов мышления, отвлечение может оказаться большим подспорьем. Может оказаться полезным любое отвлечение, которое поглощает чувства (по сути, отвлекает от мыслей), например чтение или звонок другу.
- Комфортное лежание Хотя это и не однозначное лекарство от боли в ногах, лежание в течение нескольких минут и закрытие глаз может утешить и снять часть физического напряжения с ног. Удобство лежания в мягком месте также может расслабить ваше беспокойство.
Ни один из этих способов не является постоянным средством или лечением, поскольку тревога не обязательно излечима. Тем не менее, изучение способов справиться с тревогой может помочь облегчить связанную с ней боль в ногах и другие симптомы, поэтому они не будут иметь такого значительного воздействия.


 Отличительной чертой патологии является место локализации воспалительного процесса ‒ крестец. Боль постепенно переходит в поясницу, а затем в ягодицу и дальше в бедро. Болевой синдром обостряется при поднятии тжести.
Отличительной чертой патологии является место локализации воспалительного процесса ‒ крестец. Боль постепенно переходит в поясницу, а затем в ягодицу и дальше в бедро. Болевой синдром обостряется при поднятии тжести. Очень часто встречается в людей старшего возраста. Боль стреляющая, может отдаваться в любую ногу. Нередко становится причиной обездвиживания человека.
Очень часто встречается в людей старшего возраста. Боль стреляющая, может отдаваться в любую ногу. Нередко становится причиной обездвиживания человека.
 В тёплую воду добавляют морскую соль (200 г), лимонный сок (50 г) и несколько капель лавандового масла. Ванна принимается 20 минут.
В тёплую воду добавляют морскую соль (200 г), лимонный сок (50 г) и несколько капель лавандового масла. Ванна принимается 20 минут.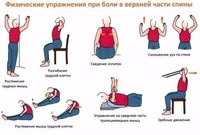
 Особенно при компрессионном переломе, вызванном хрупкостью костной ткани.
Особенно при компрессионном переломе, вызванном хрупкостью костной ткани. Он вызывает нервное и мышечное напряжение, которое затем проявляется болевым синдромом неясного генеза.
Он вызывает нервное и мышечное напряжение, которое затем проявляется болевым синдромом неясного генеза.
 Занятия проходят под контролем специалиста.
Занятия проходят под контролем специалиста. В результате его истончения позвонки сближаются, что вызывает воспалительный процесс и болевой синдром. Если при этом будут затронуты нервы, боль в спине будет отдавать в одну или обе ноги. Также подобное возможно в ответ на приступ боли (люмбалгии), поскольку он вызывает рефлекторный мышечный спазм, что может приводить к компрессии нервов уже самими мышцами.
В результате его истончения позвонки сближаются, что вызывает воспалительный процесс и болевой синдром. Если при этом будут затронуты нервы, боль в спине будет отдавать в одну или обе ноги. Также подобное возможно в ответ на приступ боли (люмбалгии), поскольку он вызывает рефлекторный мышечный спазм, что может приводить к компрессии нервов уже самими мышцами.
 Каждый человек, который когда-нибудь отлёживал ногу или руку, может представить, как ощущается онемение в ноге. Невозможность ощущать давление, холод и тепло очень расстраивает. В отличие от непродолжительного онемения в том случае, если Вы отлежали ногу, онемение, вызванное проблемами с поясничным отделом позвоночника, может быть практически постоянным и значительным образом отражается на качестве жизни. Например, пациент с онемением в ноге или стопе с трудом может (или же не может вообще) ходить или водить машину. Типичные симптомы варьируются от лёгкого покалывания до полного онемения в ноге и стопе;
Каждый человек, который когда-нибудь отлёживал ногу или руку, может представить, как ощущается онемение в ноге. Невозможность ощущать давление, холод и тепло очень расстраивает. В отличие от непродолжительного онемения в том случае, если Вы отлежали ногу, онемение, вызванное проблемами с поясничным отделом позвоночника, может быть практически постоянным и значительным образом отражается на качестве жизни. Например, пациент с онемением в ноге или стопе с трудом может (или же не может вообще) ходить или водить машину. Типичные симптомы варьируются от лёгкого покалывания до полного онемения в ноге и стопе; Этот тип боли обычно ощущается в ягодичной области, поэтому технически это не боль в ноге, хотя боль в ягодице может сопровождаться болью в ноге или стопе. Это также может быть боль, иррадиирующая от ягодиц в ногу. Этот тип обычно описывается как нервная боль в противовес острой или пульсирующей боли.
Этот тип боли обычно ощущается в ягодичной области, поэтому технически это не боль в ноге, хотя боль в ягодице может сопровождаться болью в ноге или стопе. Это также может быть боль, иррадиирующая от ягодиц в ногу. Этот тип обычно описывается как нервная боль в противовес острой или пульсирующей боли. Это происходит по той причине, что из-за дегенерации межпозвонковой диск уменьшается в размере и начинает двигаться. В результате места для нервных корешков становится недостаточно. Это состояние называется фораминальным стенозом. Боль в ноге от сдавленного или воспалённого нерва обычно ощущается как стреляющая.
Это происходит по той причине, что из-за дегенерации межпозвонковой диск уменьшается в размере и начинает двигаться. В результате места для нервных корешков становится недостаточно. Это состояние называется фораминальным стенозом. Боль в ноге от сдавленного или воспалённого нерва обычно ощущается как стреляющая.


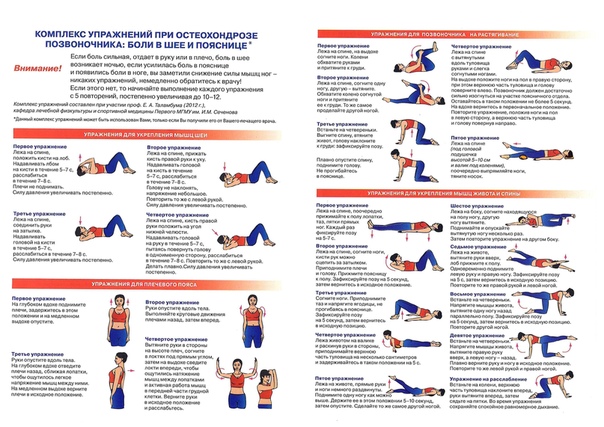 Причина – тяжелый физический труд. Обычно проходит самостоятельно через несколько дней.
Причина – тяжелый физический труд. Обычно проходит самостоятельно через несколько дней.

