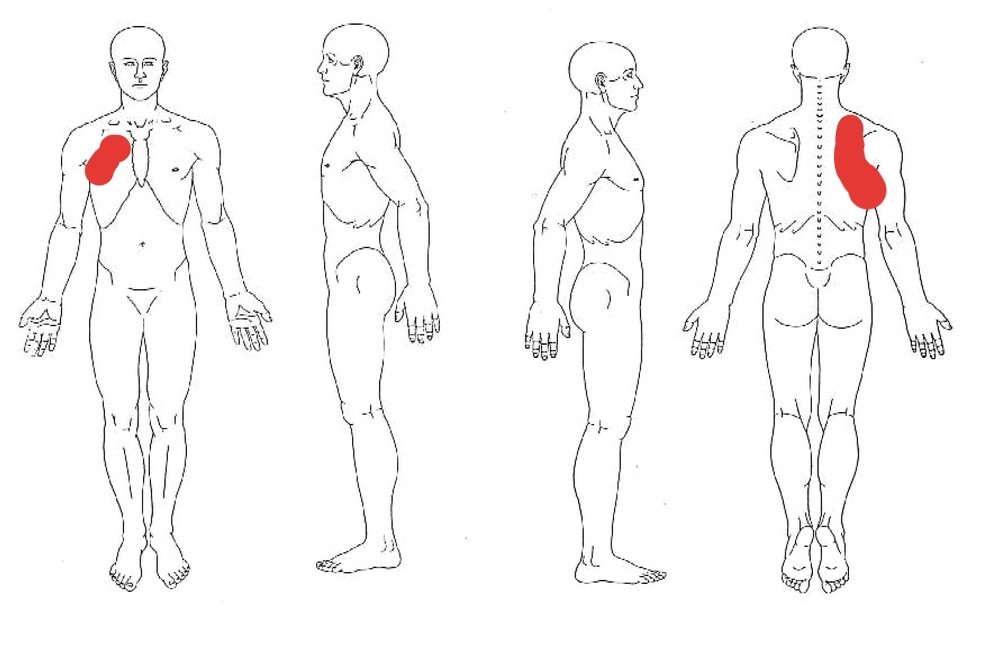
Боль, отдающая в плечо или лопатку
Когда боль в шее начинает распространяться на лопатку, плечо, мы склонны беспокоиться по этому поводу гораздо больше, чем из-за привычных болей в шее. И это совершенно правильно. Распространение боли на другие области тела показывает, что мы имеем дело не с приходящим болевым синдромом, а с более серьезным болезненным состоянием. Такая боль сигнализирует о том, что необходимо своевременно провести диагностику и лечение заболевания для исключения возможных осложнений.
Боль, отдающая в плечо и лопатку, может быть осложнением заболевания, вызывающего боли в шее, в грудном отделе позвоночника – остеохондроза, грыжи позвоночного диска, спондилеза и т.п. В таких случаях распространение боли может быть симптомом вовлечения в процесс корешков спинномозговых нервов, иногда сопровождается нарушением чувствительности в руках, в области лопатки. Давление на корешки спинномозговых нервов может быть вызвано и опухолевым процессом, что требует более серьезного внимания к подобным болям.
Появление болей в лопатке и плече может быть и проявлением заболеваний внутренних органов. Так, например, боли в лопатке, плече слева требуют исключения острого инфаркта миокарда, они могут проявляться и при стенокардии. Боли слева также могут быть отражением болезней желудка, например, язвы. Распространение болей на правое плечо, лопатку может быть симптомом заболевания печени, желчного пузыря, поджелудочной железы. Заболевания почек, межреберная невралгия также нередко проявляются болями в области лопатки. Своевременность выявления заболеваний напрямую влияет на эффективность лечения и восстановление работоспособности.
Клиника «Элеос» предлагает услуги специалистов – врачей высокой квалификации – для оперативной диагностики и эффективного лечения заболеваний позвоночника и внутренних органов. Возможность получить в клинике консультации невролога, терапевта, кардиолога, травматолога, оперативно провести необходимое обследование является важным преимуществом для назначения адекватного и эффективного лечения, для проведения полноценной реабилитации.
Боль под лопаткой — лечение, симптомы, причины, диагностика
Видео
-
Боль под лопаткой. Вопрос-ответ.
Тематика: Вопрос-ответ -
Боль под лопаткой
Тематика: Энциклопедия заболеваний
Боль под лопаткой довольно распространенная жалоба у пациентов и нередко представляет трудности, как для диагностики, так и для лечения. Боль может локализоваться как под левой, так и под правой лопаткой.
Боль под левой лопаткой
Боль под левой лопаткой может доставлять большой дискомфорт и влиять на качество жизни. Любая боль под левой лопаткой заслуживает внимания и требует посещения врача, так как причины болей под левой лопаткой довольно разнообразны и среди них могут быть серьезные состояния, иногда с угрозой для жизни человека.
Причины болей под левой лопаткой
- Травмы. Травмы лопатки встречаются достаточно часто и могут возникать как после тяжелых происшествий (например, при падениях, или ДТП), так и при подъеме и переносе тяжестей. Инволюционные изменения в костной ткани также могут приводить к повреждению лопатки из-за ослабления костной ткани и повреждения могут возникать даже при незначительных травмах
- Неправильное положение во время сна. Неправильное положение во время сна является наиболее частой причиной болей в плече и под левой лопаткой.
- ОРЗ или грипп. Одним из первых признаков острой вирусной инфекции является боль в мышцах и в теле, в том числе и под левой лопаткой.
- Дислокация плеча. Вывихи плеча могут быть достаточно болезненными и проявляться болями в плече и под лопаткой
- «Замороженное» плечо. Недостаток синовиальной жидкости вокруг плечевого сустава может приводить к ограничению движений и склеротическим изменениям в суставной капсуле и болям под лопаткой.
- Перелом. Перелома плеча является одной из самых болезненных причин болей в плече и под лопаткой.

- Бурсит. Воспаление суставной сумки нередко бывает причиной болей в плече и под лопаткой.
- Разрыв вращательной манжеты плеча. Чрезмерные нагрузки, вывихи могут приводить к повреждению вращательной манжеты, что также может быть причиной боли под лопаткой.
- Компрессия нервов. При компрессии нервов в области плеча при различных состояниях возможны болевые проявления под лопаткой и в руке.
- Триггерные точки. Триггерные точки при миофасциальном болевом синдроме могут быть источником болей под лопаткой. Как правило, для триггерных точек характерна значительная локальная болезненность этих точек.
- Подлопаточное воспаление. Подлопаточная мышца, участвует в ротации руки против часовой стрелки и вовнутрь. Достаточно часто эта мышца повреждается у спортсменов, что приводит к воспалению этой мышцы и болям под лопаткой.
- Импинджмент синдром. Это заболевание возникает при избыточной нагрузке на лопатку и происходит воспаление сухожилий и суставных сумок. Импинджмент сидром может привести к повреждению вращательной манжеты.
- Другие причины:
- Заболевания желчного пузыря могут быть причиной болей под лопаткой, как правило, под правой, но иногда под левой лопаткой. Воспалительные процессы в поджелудочной железе, плевре или перикарде могут давать болевые проявления как под лопаткой слева, так и справа.
- Язвенная болезнь желудка также может давать отраженную боль под левую лопатку.
- Заболевания сердца (миокардиты, пороки, ИБС) могут быть причиной болей под левой лопаткой. Приступы стенокардии также иногда проявляются болями под левой лопаткой.
- Воспалительные заболевания легких (например, пневмония) или легочная эмболия могут вызватьболь под лопаткой.
Боли под правой лопаткой
Боли под правой лопаткой являются обычным явлением, но самодиагностика, как и при болях под левой лопаткой достаточно проблематична. Боли под правой лопаткой могут быть признаком опасных для жизни состояний, и только врач может адекватно исключить серьезные причины болевого синдрома.
Боли под правой лопаткой могут быть признаком опасных для жизни состояний, и только врач может адекватно исключить серьезные причины болевого синдрома.
Причины болей под правой лопаткой.
- Холецистит. Желчнокаменная болезнь или острый холецистит могут приводить к появлению острых болей под правой лопаткой. Боль также может отдавать в правое плечо. Как правило, при желчнокаменной болезни необходимо оперативное лечение (удаление желчного пузыря).
- Инфаркт миокарда (стенокардия) могут давать боли в плече, под правую лопатку, в правое плечо, в шею. При аневризме аорты боль может иррадиировать в спину. Боли при таких состояниях, как правило,острые,интенсивные и требуют экстренной госпитализации.
- Заболевания печени
- Воспалительные процессы, инфекции печени, а также другие повреждения печени могут приводить к появлению болей под правой лопаткой. Бактериальные инфекции могут приводить к образованию карманов гноя в печени, и это будет сопровождаться не только болями, но и температурой и общим недомоганием. Рак печени также нередко приводит к появлению болей под правой лопаткой и в плече. Цирроз печени, особенно декомпенсированный, может приводить к накоплению жидкости в брюшной полости и приводить к болям под лопаткой и плече.
- Рак молочной железы
- Рак молочной железы является одним из наиболее распространенных видов рака и нередко является причиной болей как в правой, так и в левой подлопаточной областях.
- Артрит плечевого сустава может быть причиной болей под правой лопаткой.
- Биомеханические причины. Нарушения осанки или длительные статические нагрузки, такие как работа, за компьютером, особенно в неправильной позе, могут стать причиной мышечного спазма, который будет проявляться болями под правой лопаткой.
Симптомы, требующие экстренного обращения за медицинской помощью
- Наличие деформации, покраснения, отека в области плеча или лопатки, интенсивная боль, наличие недавно перенесенной травмы.

- Наличие острого болевого синдрома, сопровождающегося нарушением дыхания, сердцебиением, чувством нехватки воздуха.
- Наличие кровотечения или признаки перелома костных тканей.
- Боль, сопровождающаяся головокружением, обморок.
- Нарушение дыхания
Диагностика
Учитывая, что боли как под правой, так и левой лопаткой могут быть признаком серьезных угрожающих жизни состояний, то врачу, в первую очередь, необходимо исключить соматический, травматический и другой генез этих болей. Диагностика начинается с изучения истории болезни и физикального осмотра, который позволяет назначить необходимый план обследования. Применяются как лабораторные исследования, так и инструментальные (рентгенография, КТ, МРТ, сцинтиграфия, ЭНМГ УЗИ).
Лечение
Лечение напрямую зависит от генеза болей. Если исключены серьезные соматические (травматические причины болей под лопаткой), то лечение болей, связанных с заболеваниями опорно-двигательного аппарата, проводится с использованием как медикаментозных так немедикаментозных методов лечения.
Отдых. Иногда достаточно полноценного отдыха для того, чтобы мышцы восстановились и болевые ощущения, связанные с перенапряжением мышц, исчезли.
Медикаментозное лечение включает в себя применение препаратов НПВС (мовалис, вольтарен, целебрекс), особенно когда речь идет о наличии воспалительных заболеваний. Возможно применение миорелаксантов при мышечном спазме, антидепрессантов при хронических болевых проявлениях, которые, как правило, сопровождаются депрессивными состояниями.
Физиотерапия позволяет уменьшить воспалительные явления в различных тканях, снизить болевые проявления, улучшить регенерацию.
Мануальная терапия позволяет снять мышечные блоки, улучшить мобильность двигательных сегментов.
ИРТ. Воздействие на биологически активные точки позволяет уменьшить болевые проявления, восстановить нормальную проводимость по нервным волокнам.
Массаж хорошо снимает мышечный спазм, помогает улучшить кровообращение и общее самочувствие.
Симптомы-обманщики
На большинство нарушений и сбоев организм реагирует болью и другими неприятными ощущениями. Первая реакция на них однозначная — больное место указывает на саму болезнь.
Комментарий для журнала «Домашний очаг» дал Евгений Аветисов, врач общей практики, медицинский директор Европейского медицинского центра.Или, к примеру, сердечная аритмия, а также депрессия, нарушение пищеварения, бессонница, избыточное потоотделение, выпадение волос, нарушение роста ногтей, изменения кожи могут быть вызваны нарушением функций щитовидной железы. С этим заболеванием вообще очень сложная ситуация, потому что щитовидная железа влияет на все обменные процессы, может коснуться любого органа. Именно с этим связано такое разнообразие проявлений в виде самых различных симптомов, которые могут маскировать или имитировать множество заболеваний.
О некоторых симптомах, которые могут вводить нас (но только не внимательных врачей!) в заблуждение, мы и расспросили эксперта.
Симптом: Боль в груди
На первый взгляд: проблемы с сердцем.
На самом деле: очень часто проблемы с сердцем вызывают боль вовсе не в груди, а например, в левом плече, в левом локте, в левой кисти, с левой стороны шеи и др. А настоящие боли в груди могут оказаться следствием межреберной невралгии. Или заболеваний легких — если резкая боль в груди сопровождается одышкой, это может быть признаком пневмоторакса, когда внезапный разрыв легкого происходит без видимых оснований. Человек может жить, не подозревая об особенности строения своих легких, и внезапно — после активных занятий спортом или сильного приступа кашля — появляются резкая боль в груди, кашель, одышка — ощущение нехватки воздуха. Одно легкое перестает функционировать.
Человек может жить, не подозревая об особенности строения своих легких, и внезапно — после активных занятий спортом или сильного приступа кашля — появляются резкая боль в груди, кашель, одышка — ощущение нехватки воздуха. Одно легкое перестает функционировать.
Острую боль в груди может вызывать синдром Титце — это воспаление соединений ребер с грудиной. Такое недомогание встречается довольно часто, оно не опасно для здоровья, хотя и сопровождается болезненными ощущениями, в этом случае диагноз, как правило, ставится легко.
Боль в середине грудины иногда указывает на проблемы с пищеводом — его воспалением, повреждением острой косточкой, например, рыбной, а также на грыжу пищеводного отверстия диафрагмы.
Симптом: Боль в пояснице
Самое очевидное: радикулит («прострел»).
На самом деле: может быть признаком болезни почек, например, пиелонефрита, гинекологического заболевания у женщин, чаще всего такую боль вызывают проблемы с позвоночником или мышечными спазмами. Есть даже такой специальный диагноз — боль внизу спины.
Симптом: Боль в верхней части живота
Самое очевидное: заболевания желудка (гастрит), особенно если боль связана с приемом пищи, сходным же образом проявляются симптомы язвы 12-перстной кишки.
На самом деле: такая боль может быть признаком инфаркта, если процесс развивается в определенных участках сердца, боль «перенаправляется» в область желудка. Это также может быть признаком заболевания желчного пузыря, редко — воспаления поджелудочной железы (панкреатита) или кишечника. А еще — проявлением радикулита или нижнедолевой пневмонии. Для постановки диагноза врачу нужно учитывать другие дополнительные проявления.
Симптом: Боль в плече
Самое очевидное: заболевание самого плеча — повреждение сустава, связок из-за перегрузок или травм.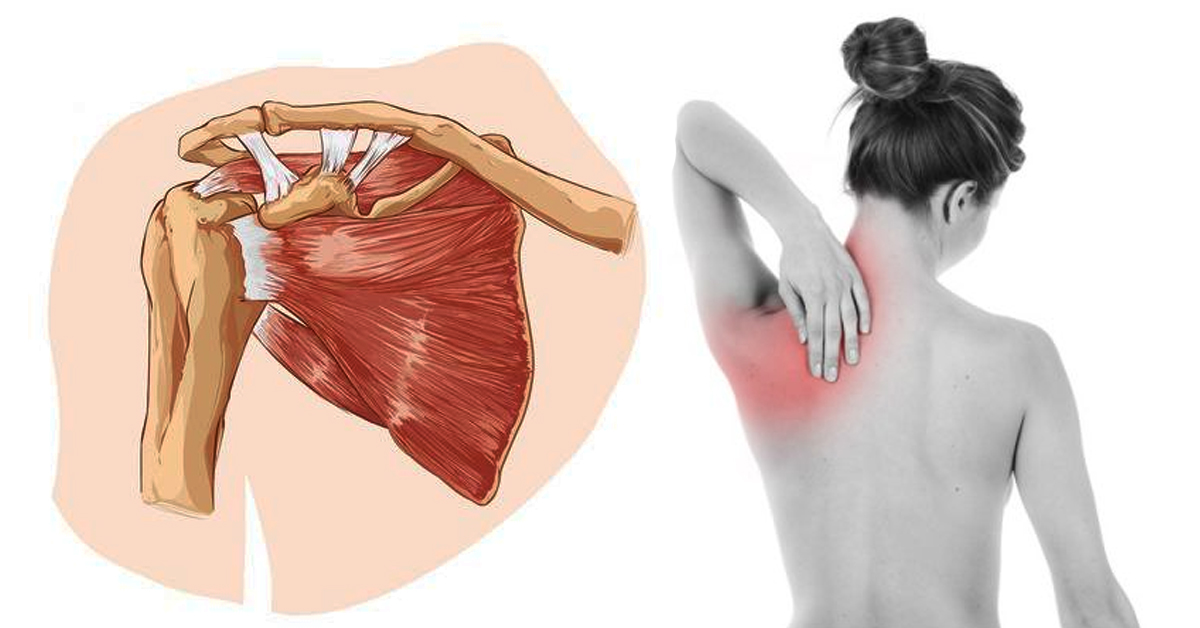
На самом деле: боль в плече вызывают повреждения шейного отдела позвоночника. А еще такая боль может быть признаком заболевания сердца или легкого. Кстати, боли в шейном отделе позвоночника иногда имитируют инфаркт — они способны вызвать сильнейшие боли в сердце.
Изменения в шейном отделе помогает точно диагностировать МРТ.
Если говорить о правом плече, то редко, но бывает — когда боль указывает на проблему с желчным пузырем,который дает иррадиацию в правый плечевой сустав. А боль в левом плече — возможная иррадиация боли ли желудка или легких.
Симптом: Головная боль
Самое очевидное: повысилось артериальное давление, проблема с сосудами, мигрень.
На самом деле: в 90% случаев причинно-следственные связи здесь тоже нарушены. Давление поднимается при любом дискомфорте — головной боли, особенно сильной, тем более если человек встревожен; оно повышается, потому что голова болит, а не наоборот! Надо знать, что головная боль из-за повышенного давления возникает, только когда цифры очень высокие. При давлении 140/90 головной боли может и не быть.
Гораздо чаще головная боль возникает из-за проблем с верхним отделом позвоночника, невралгия затылочного нерва связана с его выходом в первые позвонки. Очень часто это дает головные боли, особенно в области затылка, висков.
Воспаление пазух — гайморит, фронтит — также вероятные виновники головной боли, которая локализуется в районе лба, глазниц и скул. Головная боль может быть вызвана вирусным инфекционным заболеванием, например, герпесным поражением нервов: затылочного, тройничного.
Проблемы со зрением также провоцируют головную боль — у людей с близорукостью и астигматизмом, особенно выраженным, часто возникает сильная боль в районе лба и висков, когда они вынуждены много читать, работать за компьютером, вследствие зрительной перегрузки.
Головная боль может быть связана с анемией (недостатком гемоглобина), но это редкое явление.
Что касается повышения внутричерепного давления, у нас этот диагноз ставится довольно часто: для того чтобы его поставить, на самом деле нужно вставлять зонд либо делать спинномозговую пункцию.
Симптом: Боль в суставах
Самое очевидное: воспаление суставов (артроз).
На самом деле: с одной стороны, действительно, боль нередко вызвана дегенерацией суставного хряща. А также воспалительным процессом, развивающимся прямо в суставе.
Но она может быть и признаком реактивных изменений, когда инфекция развивается в другом месте, например, в мочеполовых органах или в ЖКТ. Вследствие работы иммунной системы это воспаление никак не проявляется в кишечнике (нет ни диареи, ни нарушений), а боль «переносится» в суставы. В этом случае лечить только суставы просто бессмысленно — это поможет лишь снимать на время симптомы, а потом процесс возобновляется.
Боль в суставах иногда вызывает хламидийная инфекция, сальмонелла, шигелла — разные возбудители, которые «окапываются» в разных местах, даже не вызывая классических симптомов своего заболевания – шигеллеза или сальмонеллеза.
Комментарий психотерапевта
Камень на сердце
Ощущения физического дискомфорта, которые, как кажется человеку, вызваны соматическим заболеванием, на самой деле могут быть вызваны невротическими состояниями или психическим напряжением. Вероятная причина — это депрессия. Один из симптомов депрессии средней и тяжелой степени — загрудинная боль, ощущение тяжести в области сердца. Нередко данные симптомы путают с заболеваниями сердца, проявлениями стенокардии. Как объяснить эту связь? При депрессии возникают такие состояния, как душевная тоска, и она дает это ощущение, которое в быту мы называем «камень на сердце». Нередко такие переживания могут сопровождаться ощущением физической боли в области сердца. Боль — субъективное ощущение. Человек действительно ее чувствует и испытывает страдания.
Нередко такие переживания могут сопровождаться ощущением физической боли в области сердца. Боль — субъективное ощущение. Человек действительно ее чувствует и испытывает страдания.
Нередко боли в животе и дискомфорт могут быть вызваны невротическими ситуациями, стрессом, в любом случае подобные симптомы требуют полного медицинского обследования. И лишь когда заболевания ЖКТ исключены, мы можем говорить о психоэмоциональных причинах подобных состояний. Соматический дискомфорт, вызванный эмоциональными факторами, требует в первую очередь анализа факторов, провоцирующих подобные симптомы, и подбора индивидуального, адекватного психотерапевтического лечения.
Из-за чего возникает боль под лопаткой слева
Утенышев Алексей
У многих было такое – идёшь, идёшь по улице, и тут резко стреляет в левую лопатку, приходится останавливаться, и ты не понимаешь, почему это с тобой случилось. Обычно мы просто ждём, пока всё само проходит, и идём дальше, вспоминая об этом снова, только тогда, когда опять заболит. А ведь это болит не просто так, нужно выяснять причину. И в этой статье мы расскажем вам, почему у вас под лопаткой болит.
Если вы водитель, машинист, швея или представитель другой профессии, в которой руки постоянно напряжены, то, скорее всего, боль здесь является не опасным симптомом, а сигналом мышц о том, что они находятся в постоянном напряжении и нуждаются в отдыхе. Эта боль самая безобидная.Много хуже, когда данное раздражение является симптомом, какого-либо заболевания. Беда в том, что боль под лопаткой не симптом какого-то конкретного заболевания, а нескольких, поэтому поставить диагноз бывает сложно. Рассмотрим самые частые случаи подобных заболеваний.
Если кроме лопатки у вас ещё болит левая рука и левая часть шеи, а боль режет, сжимает или давит, то возможно это инфаркт миокарда. Провоцирует его эмоциональное перенапряжение, поэтому старайтесь в этом случае сохранять покой. Также бывают случаи, когда инфаркт нестандартно проявляет себя, отдавая болью в желудке.
Провоцирует его эмоциональное перенапряжение, поэтому старайтесь в этом случае сохранять покой. Также бывают случаи, когда инфаркт нестандартно проявляет себя, отдавая болью в желудке.
Если боль возникает во время приёма пищи, то скорее всего причиной является язвенная болезнь желудка. Боль снимается тёплой грелкой или лекарствами. Болезненные ощущения могут появиться не только в левой лопатке, но и в грудном отделе позвоночника, а также за грудиной. Боль может быть недолгой и утихать после того, как желудок всё переварил. Она может возникать сразу после еды и, наоборот, через 5-6 часов после приёма пищи. Если обычная язва разовьётся до перфоративной, то боль будет много сильнее, ею будет сопровождаться каждое движение.
Если боль нападает на вас с утра, то возможно у вас остеохондроз, ведь именно это заболевание является самым частым проявителем данного симптома. Также боль может отдаваться в шею и руку. Происходит это из-за того, что в позвоночнике защемляются нервы. Боль можно унять приняв теплый душ, так как в тепле боль отступает. Боль может усиливаться при движении, тем самым препятствуя вашему перемещению.
Следующий случай – истинная болезнь XXI века, ведь её причины: стрессы, недосыпы, держание эмоций себе, гиподинамия, сбитый режим питания. Называется она – психогенная язва – болезнь работников офисов, которая из морального недомогания человека переходит в физическое заболевание. Больному кажется, что его грудь сдавливают, колют, нагревают, также вы можете почувствовать боли в шее, руках и под лопаткой. Нередко бывает ощущение того, что сердце «выскакивает» из груди, может появиться дрожь в коленях, сильное волнение, в горле словно комок появляется.
Как видите, такая мелочь, как боль под лопаткой, может оказаться симптомом опасных и тяжёлых заболеваний. Поэтому в следующий раз, когда у вас что-то заболит – не ждите, что пройдёт само, а сразу беритесь за лечение, а если прошло, то не забывайте об этом до того, пока опять не заболит. Боль – это сигнал организма к тому, что в нём что-то не в порядке, поэтому на эти сигналы всегда нужно откликаться, потому что легкомыслие может привести к тяжёлым последствиям. Заботьтесь о своём организме, и он позаботится о вас.
Заботьтесь о своём организме, и он позаботится о вас.
Утенышев Алексей
Синдром трапециевидной мышцы снять с помощью мануальной терапии в Москве
Синдром трапециевидной мышцы
Боль в трапециевидной мышце не всегда ограничивается только областью мышцы. Например, эта мышца способна вызывать боли уха, глаза или нижних зубов, а ещё — она служит частой причиной головной боли. Причём, все эти боли ощущаются не как отдающие из спины в голову или зубы, а как вполне самостоятельные зубная или головная боль. И, вообще, трапециевидная мышца — это, пожалуй, самый частый источник болей нашего тела. Связано это с тем, что мышца выполняет много различных функций и нередко перегружается.
Переутомление и перегрузка открывают дорогу болезни. Установлено, что боль в трапециевидной мышце обусловлена триггерными точками. По мнению Трэвелл и Симонс — авторов книги о миофасциальном синдроме, триггерные точки трапециевидной мышцы встречаются гораздо чаще, чем у других мышц [Дж. Трэвелл и Д. Симонс «Миофасциальные боли и дисфункции». Том I. С. 353].
Но причина боли трапециевидной мышцы не всегда лежит только в физической плоскости. Эта мышца, как ни одна другая, подвержена влиянию эмоциональных факторов. Однако о психосоматике трапециевидной мышцы и миофасциальном синдроме мы поговорим чуть ниже, в разделе «Симптомы…», а сейчас — анатомия.
Анатомия трапециевидной мышцы
Анатомия трапециевидной мышцы свидетельствует о том, что мышца, действительно, имеет форму трапеции. Если быть точным, трапециевидных мышц у нас две – левая и правая. Каждая, по отдельности — имеет форму треугольника, обращённого вершиной к плечевому суставу, а основанием – к позвоночнику. Соединяясь вместе, у позвоночника, они образуют трапецию. Напомним, что трапеция — это четырёхугольник, у которого две стороны параллельны, а две другие — нет. Кстати, по причине того, что мышц не одна, а две, возможны ситуации, когда трапециевидная мышца болит слева, справа, или с обеих сторон.
Анатомия трапециевидной мышцы предполагает деление мышцы на три части: верхнюю, среднюю и нижнюю. Верхнюю часть, обычно, называют трапециевидной мышцей шеи, а среднюю и нижнюю – трапециевидной мышцей спины. Но, сразу поясним, что это разделение не официальное – для документов, а разговорное – для удобства использования в речи. Вообще, трапециевидная мышца – это одна из наиболее крупных мышц. Начинаясь от затылка, она простирается до нижнего грудного позвонка, при этом, охватывая сверху надплечья, доходит до ключиц.
Функции трапециевидной мышцы
Функции трапециевидной мышцы обеспечивают движения и статику плеча, лопатки и шеи. Например, мы задействуем эту мышцу, если хотим расправить плечи и выпрямить шею или, когда сводим лопатки вместе и запрокидываем голову или, когда двигаем плечами вверх-вниз и вперёд-назад. Во время ходьбы мы размахиваем руками, и мышца работает в динамике, а, если мы сидим за компьютером — в статике. И даже, когда мы просто стоим, опустив руки — мышца тоже работает, чтобы обеспечить антигравитационный эффект. Кстати, именно для того, чтобы снять напряжение и разгрузить трапециевидную мышцу, мы, машинально, складываем руки на груди или кладём их в карманы.
Говоря об антигравитационной функции трапециевидной мышцы, становится ясно, почему, работая за столом, нужно следить, чтобы локти не находились на весу — иначе вес рук будет вызывать перегрузку. А, если это будет повторяться изо дня в день и продолжаться по многу часов, то появления боли не избежать. Это — к вопросу о причине боли трапециевидной мышцы. То же самое можно сказать и в отношении поездок за рулём — локти не должны быть на весу.
«Шейная» функция трапециевидной мышцы обеспечивает повороты и наклоны головы. Поэтому экран монитора и телевизора должны располагаться прямо перед нами. Это тоже предотвратит развитие боли и патологии. И, кстати, привычка придерживать телефон ухом, тоже служит причиной боли трапециевидной мышцы.
Симптомы синдрома трапециевидной мышцы
Симптомы трапециевидной мышцы носят, в основном, болевой характер, это связано с тем, что синдром трапециевидной мышцы является миофасциальным, по своей сути.
Миофасциальный синдром трапециевидной мышцы – это патология, при которой в мышечной ткани образуются небольшие болезненные участки – триггерные точки. Длительное время они могут никак не проявляться, оставаясь в латентном состоянии. Но стоит их активировать, как тут же возникает боль. Фактором активации может стать неудобная поза, резкое движение, перегрузка, состояние голода, переохлаждение или стресс. Кстати, боль, сопряжённая со стрессом и эмоциями, это и есть психосоматика трапециевидной мышцы.
Механизм психосоматических реакций проще понять на примере животных. Черепаха, при опасности, втягивает голову в панцирь, а большинство других — просто, вжимают голову в плечи. Тем самым животные защищают своё самое уязвимое место — шею. Нам тоже, эволюция сохранила этот биологический рефлекс. Именно он, в ответ на стресс, вызывает у нас напряжение многих мышц, но, в первую очередь — трапециевидной. Нетрудно догадаться, что у тех людей, которые испытывают постоянную эмоциональную нагрузку, психосоматика трапециевидной мышцы будет только нарастать. Но, вернёмся к триггерным точкам.
Мы уже говорили, что в трапециевидной мышце триггерные точки возникают чаще, чем в других. При этом существует удивительная закономерность. В 95 % случаев триггерные точки локализуются исключительно в верхней части – в трапециевидной мышце шеи и только 5% — в трапециевидной мышце спины.
Кроме того, у абсолютного большинства людей точки возникают в одних и тех же местах; и таких мест – семь. Это — семь классических триггерных точек трапециевидной мышцы. При этом одни из них могут вызывать боль только в спине и шее, а другие — помимо спины и шеи – ещё и головную боль. Но, давайте перечислим все симптомы синдрома трапециевидной мышцы.
Перечисление симптомов трапециевидной мышцы начнём с шеи. Ведь синдром трапециевидной мышцы является основным источником шейных болей. Чаще всего, боль идёт по заднебоковой поверхности и доходит до черепа. С шеи боль может переходить на висок и боковую поверхность головы, а также — ощущаться позади глазницы или распространяться в затылок. Ещё миофасциальный синдром трапециевидной мышцы может вызвать отраженные боли в ушной раковине (но не в глубине уха), а также — рефлекторное головокружение и вегето-сосудистые кризы.
Следующий симптом трапециевидной мышцы – лицевая боль. Обычно она локализуется в углу нижней челюсти, области жевательных мышц и нижних зубов. Этот синдром хорошо знаком стоматологам.
Нередко боль от трапециевидной мышцы шеи активирует сателлитные триггерные точки, расположенные в других шейных мышцах. Это вызывает головную боль напряжения. Вообще, активация сателлитных точек весьма характерна для трапециевидной мышцы. Чаще всего это происходит с лестничными мышцами. А если активируются точки в мышце поднимающей лопатку и ременной мышце, то возникает симптом «неподвижной шеи», при котором невозможно повернуть голову.
Рассказывая о триггерных точках трапециевидной мышцы нужно обратить особое внимание на очень коварную точку, находящуюся внизу, между позвоночником и лопаткой. Коварство её заключается в том, что она способна вызывать повторное формирование триггерных точек наверху — в трапециевидной мышце шеи. На этой проблеме часто «спотыкаются» неопытные врачи. Устранив все триггеры в шее и верхней части спины, такой врач никак не может понять, почему боль не проходит. А причина, чаще всего, именно в этой точке.
Также для синдрома трапециевидной мышцы характерны боли в области надплечий и верхушки плечевого сустава. И тогда, всё, что давит на плечи, причиняет особую боль и неудобства. Это и бретельки бюстгальтера, и тяжелая верхняя одежда, и сумка через плечо и т. д. Также нужно отметить, что в этой области расположена точка, вызывающая неприятные ощущения по типу «гусиной кожи». Ещё одним симптомом трапециевидной мышцы является жгучая боль в межлопаточной области или вдоль позвоночного края лопатки.
д. Также нужно отметить, что в этой области расположена точка, вызывающая неприятные ощущения по типу «гусиной кожи». Ещё одним симптомом трапециевидной мышцы является жгучая боль в межлопаточной области или вдоль позвоночного края лопатки.
Вообще, нужно сказать, что многие люди искренне не понимают, почему у них болит трапециевидная мышца. Ведь, по их мнению, для этого нет никаких причин. Чтобы разъяснить этот вопрос, нужно сказать, что боль в трапециевидной мышце часто является следствием наших привычек. Ведь то, что мы считаем обычной привычкой, на поверку оказывается хронической микротравмой. Например, при синдроме трапециевидной мышцы симптомы могут появиться из-за привычки удерживать телефон ухом или спать на животе, повернув голову в одну и ту же сторону. Привычно располагая руки на вершине руля или сопровождая свою речь активной жестикуляцией, мы тоже вызываем перегрузку мышцы. Такая же незаметная перегрузка формирует симптомы трапециевидной мышцы из-за привычки постоянно откидывать волосы со лба резким движением головы. А подпирая руками подбородок, мы перегружаем трапециевидную мышцу спины. В общем, капля за каплей — вода камень точит. Так и хроническая микротравма — коварна своей незаметностью. Кстати, для этого и существует профилактика — чтобы вовремя устранять накопившиеся перегрузки.
Касаясь вопросов статистики, нужно отметить, что слева трапециевидная мышца болит чаще, чем справа. Хотя, если следовать логике – должно быть наоборот. Ведь у большинства людей рабочая рука правая. Следовательно, и болеть должно чаще справа. Однако факт остаётся фактом. Скорее всего, всё дело в компенсаторной перегрузке, которая возникает в противовес работающей конечности. Так часто бывает – компенсирующий участок перегружается сильнее основного. Что касается медицины, тут нет никакой разницы — болит трапециевидная мышца справа или слева – методы лечения одни и те же.
Лечение трапециевидной мышцы
Лечение трапециевидной мышцы можно разделить на основное и вспомогательное. Основным – является мягкая мануальная терапия. Она кардинально отличается от обычной мануальной не только своей мягкостью и безопасностью, но и более высокой эффективностью. И это неудивительно, ведь мягкая мануальная терапия на 90% состоит из мышечных и фасциальных техник. Даже при лечении грыжи диска и других заболеваний позвоночника, мягкая мануальная терапия действует не как обычная – резко и с хрустом вправляя позвонки, а, через, так называемый, мягкий мышечный «рычаг», который полностью исключает любую опасность.
Основным – является мягкая мануальная терапия. Она кардинально отличается от обычной мануальной не только своей мягкостью и безопасностью, но и более высокой эффективностью. И это неудивительно, ведь мягкая мануальная терапия на 90% состоит из мышечных и фасциальных техник. Даже при лечении грыжи диска и других заболеваний позвоночника, мягкая мануальная терапия действует не как обычная – резко и с хрустом вправляя позвонки, а, через, так называемый, мягкий мышечный «рычаг», который полностью исключает любую опасность.
Вспомогательным лечением трапециевидной мышцы служат физиопроцедуры, массаж и лекарственная терапия, которая, по нашему мнению, уместна лишь в крайних случаях острой боли. И, в завершение темы, несколько слов о профилактике.
Выполняйте один раз в 3-6 месяцев по одному профилактическому сеансу мягкой мануальной терапии, и вы забудете, как болит трапециевидная мышца.
Боль в спине: 7 тревожных симптомов. Рассказывает профессор РАН Наталья Супонева
8 из 10 человек на протяжении жизни испытывают боли в спине. Конечно, нет необходимости при малейших проблемах бежать к врачу и проходить обследование, да это и не нужно. Корреспондент whealth.ru поговорил с врачом-неврологом о том, в каких случаях боль в спине нельзя игнорировать.Большая часть неприятных ощущений – легкие и непродолжительные боли в области поясницы, которые не имеют патологической основы и вызваны обычным перенапряжением мышц. Нас интересуют случаи, когда причина кроется в болезнях позвоночника.
Боль долго не проходит
Обычно болевые ощущения в спине исчезают после непродолжительного отдыха или приема обезболивающего. Если в течение месяца нет никаких улучшений, боли мешают обычной ежедневной активности, стоит пойти к врачу.
Боль распространяется на руку или ногу
Если помимо области спины боль переходит на какую-либо конечность – это признак раздражения корешка спинного мозга или даже наличия межпозвоночной грыжи.
Наталья Супонева добавляет: «Этот симптом может и не говорить о серьезном поражении межпозвоночного диска, но все равно стоит посоветоваться с неврологом: есть много нехирургических способов лечения. Могут помочь массаж, физиотерапия, мануальная терапия, гимнастика для укрепления мышечного корсета, растяжка, лекарственная блокада или кинезиотейпирование (наложение специального эластичного пластыря). Тактика подбирается индивидуально. Можно рассчитывать на положительный результат при своевременном обращении за квалифицированной медицинской помощью».
Появление онемения, покалывания или слабости в руке или ноге
«Долго не проходящие нарушения чувствительности в конечностях (ощущение онемения или одеревенения кожи, покалывания иголочками) говорят о стойком повреждении нервного волокна. Снижение мышечного тонуса в нижних конечностях или возникновение хромоты также грозный симптом, указывающий на нарушение двигательных функций», – говорит эксперт.
Читать подробнее…
Диагностика рака молочной железы – клиника «Семейный доктор».
Молочная железа является органом, в котором весьма часто развиваются опухоли как доброкачественные, так и злокачественные, причем последние встречаются значительно чаще.
Среди всех злокачественных опухолей у женщин рак молочной железы занимает одно из первых мест. При этом, по данным большинства современных клинико-статистических исследований, частота заболеваний раком молочной железы во всем мире возрастает.
Увеличение числа больных раком молочной железы нельзя отнести лишь за счет улучшения ранней диагностики, более совершенного учета больных с предраковым состоянием и эффективного санитарного просвещения.
Известно, что железистый (молочный) эпителий, вследствие нейро-эндокринных влияний, постоянно меняется в периоды менструального цикла, беременности, менопаузы. При этом деятельность молочной железы находится в тесной гормональной связи с яичниками, гипофизом, надпочечниками. Роль гормональных факторов в возникновении рака молочной железы подтверждается клинико-статистическими исследованиями. Так известно, что рак молочной железы редко возникает до полового созревания, т.е. примерно до 18 лет. С возрастом, по мере старения организма женщины, частота рака значительно увеличивается. Наконец, рак молочной железы встречается чаще среди небеременевших и нерожавших женщин, а также рожавших, но не кормивших грудью.
Роль гормональных факторов в возникновении рака молочной железы подтверждается клинико-статистическими исследованиями. Так известно, что рак молочной железы редко возникает до полового созревания, т.е. примерно до 18 лет. С возрастом, по мере старения организма женщины, частота рака значительно увеличивается. Наконец, рак молочной железы встречается чаще среди небеременевших и нерожавших женщин, а также рожавших, но не кормивших грудью.
Особенно заметна связь гормональных нарушений с появлением в молочной железе различных форм доброкачественных опухолей, фиброзно-кистозной мастопатии. Последние, равно как и фиброаденомы относятся к дисгормональным предраковым заболеваниям молочной железы. Частота перерождения доброкачественных дисгормональных опухолей в рак, по данным разных авторов колеблется в пределах от 0,8-1,8 до 15-52,4%. К особенно неблагоприятным в этом отношении новообразованиям следует отнести узловые формы фиброзно-кистозной мастопатии и пролиферирующие цистаденомы.
Патологоанатомические исследования показывают многообразие форм рака молочной железы. Почти все они, кроме рака Педжета, возникают в толще органа на различной глубине, чаще по наружному краю молочной железы. Постепенно увеличиваясь в размерах и разрастаясь, опухоль захватывает окружающие ткани, в первую очередь близлежащую клетчатку и молочные ходы. С течением времени в раковый процесс вовлекаются мышцы, фасции, кожа.
Скорость роста раковой опухоли различна и зависит от множества факторов.
У молодых женщин рост, распространение и метастазирование опухоли происходит значительно быстрее. Различают 2 основных направления ближайшего (регионарного) метастазирования: подмышечное и загрудинное (парастернальное). Первое из них основное, поскольку подмышечные лимфатические узлы пропускают лимфу, оттекающую из всех отделов молочной железы. Далее она следует через под- и надключичные лимфатические узлы.
Именно эти перечисленные коллекторы поражаются метастазами в первую очередь, особенно при локализации первичной раковой опухоли в наружных квадрантах молочной железы и при центральном (околососковом) её расположении. Опухоли, растущие во внутренних секторах железы способны поражать метастазами парастернальные лимфатические узлы.
Опухоли, растущие во внутренних секторах железы способны поражать метастазами парастернальные лимфатические узлы.
Единых правил или законов метастазирования нет. Как ближайшие, так и отдаленные метастазы могут появляться в любые сроки до и после радикального лечения. Отдаленные метастазы поражают наиболее часто легкие, печень, кости скелета. Описаны поражения отдаленными метастазами почти всех без исключения других органов и систем.
ПРИ РАКЕ МОЛОЧНОЙ ЖЕЛЕЗЫ в начальном периоде его возникновения клинические симптомы и жалобы, как правило, ОТСУТСТВУЮТ.
Наиболее часто уплотнение в молочной железе впервые обнаруживается случайно самой пациенткой или врачом, порой при исследовании других органов, проведении ЭКГ и т.д.
Следует принимать во внимание наличие в прошлом «ушиба груди», поскольку имеется немало наблюдений когда возникновению раковой опухоли в железе предшествовала её травма.
ПРИ ОБНАРУЖЕНИИ ОПУХОЛИ МОЛОЧНОЙ ЖЕЛЕЗЫ СЛЕДУЕТ НЕМЕДЛЕННО ОБРАТИТЬСЯ К ВРАЧУ!!!
ЧТО НЕЛЬЗЯ ДЕЛАТЬ НИ В КОЕМ СЛУЧАЕ:
Никогда на обращайтесь за советом по поводу опухоли молочной железы к знахаркам, бабкам и «религиозным» деятелям. Подобные обращения часто, а практически всегда стоят человеческой жизни.
Не смотря на обилие информации о лечебных центрах, сейчас, уже в 21 веке, к нам на прием приходили женщины, которые по совету, мягко говоря, несведущих людей, а если выражаться юридическим языком, то преступников доводили свою болезнь до неизлечимых стадий. Удивительно, но в 2005г. обратилась женщина, которая пол года лечила небольшую опухоль молочной железы салом с керосином по совету соседки. Когда она обратилась к врачу, метастазами были поражены все близлежащие лимфоузлы и позвоночник. Обратилась она только потому, что опухоль не смотря на «лечение», становилась больше, а на «препарат» появилась «кожная аллергия», которая при осмотре оказалась вовлечением кожи в раковый процесс (читай- 4-я стадия). Соседку даже под суд не отдашь, так как она не является даже незаконным врачевателем, а женщина погибла. Необходимо помнить, что рак излечим, НО если заболевание обнаружено врачом на начальной стадии.
Соседку даже под суд не отдашь, так как она не является даже незаконным врачевателем, а женщина погибла. Необходимо помнить, что рак излечим, НО если заболевание обнаружено врачом на начальной стадии.
Церковь же считает врачевание богоугодным делом и, как правило, православные священники всегда дают благословение на операцию и лечение. Если это не происходит, значит, как говориться, здесь что-то не то.
ПЕРЕЧИСЛЕННЫЕ НИЖЕ СИМПТОМЫ ГОВОРЯТ О БОЛЕЕ ДАЛЕКО ЗАШЕДШЕМ ПРОЦЕССЕ:
БОЛЬ — болевых ощущений в начальных стадиях рака молочной железы почти нет. В ряде случаев умеренные боли появляются впервые в подмышечной области, где при ощупывании определяется «пакет» плотных лимфатических узлов.
Выраженные боли, особенно колющего или пульсирующего характера чаще сопутствуют различным доброкачественным заболеваниям молочных желез, преимущественно воспалительного происхождения.
В запущенных случаях рака молочной железы, сдавливающих крупные нервные стволы появляются интенсивные мучительные боли отдающие в спину, лопатку , руку. Резчайшие изнуряющие боли в спине отмечаются при метастатическом поражении позвоночника.
ИЗМЕНЕНИЕ ФОРМЫ МОЛОЧНОЙ ЖЕЛЕЗЫ – при раке молочной железы, как правило, отмечаются различного рода деформации, тем более выраженные, чем длительнее и запущеннее заболевание. Так, уменьшение в размерах, сморщивание, смазанность обычной округлой конфигурации (за счет участка западения) характерно для скиррозной формы рака. Железа при этом смещается в сторону опухоли. Наоборот при диффузно-инфильтративных раках пораженная железа увеличена( больше здоровой), отечна, конфигурация ее нарушена, отмечается опущение её ниже границы здоровой железы.
ИЗМЕНЕНИЕ КОЖИ – кожные покровы при раке молочной железы при раке претерпевают выраженные изменения, особенно при более поверхностно расположенных опухолях. Кожа и подкожная клетчатка над раковым узлом теряют свою эластичность и подвижность, уплотняются, не столь легко захватываются в складки. Со временем этот участок становится вначале плоским, затем приобретает мелкую складчатую сморщенность, напоминая рисунок «лимонной корки».
Со временем этот участок становится вначале плоским, затем приобретает мелкую складчатую сморщенность, напоминая рисунок «лимонной корки».
ИЗМЕНЕНИЕ СОСКА – изменения со стороны соска носят различный характер, в начальной фазе развития опухоли сосок может отклоняться или западать на сторону поражения. По мере роста опухоли сосок уплощается, а затем втягивается. Особое внимание следует обратить на наличие кровянистых выделений из соска.
ЧТО ДЕЛАТЬ ЕСЛИ …
Первое – обратиться к врачу. Многие исследователи указывают на то, что многие женщины избегают обследования молочной железы из-за страха её потерять.
В начале 1980-х годов только четверть женщин в США знали о том, что после мастэктомии (удаления молочной железы) грудь можно восстановить. Сегодня уже более широко известно, что современная пластическая хирургия может создать новую грудь на месте удаленной. Многие женщины утверждают, что если бы больше знали о возможности восстановления груди, то большая их часть прошла бы обследование на ранней стадии. Ранний диагноз улучшает прогноз.
Раньше полагали, что женщине надо дать погоревать по поводу потери молочной железы, чтобы лучше оценить новую, так как грудь никогда не восстанавливали одновременно с удалением опухоли. И сейчас еще принято восстанавливать молочную железу спустя долгое время после операции по удалению опухоли, хотя исследования показали, что 96,6 % женщин предпочли бы, чтобы это было сделано немедленно.
ПСИХИКА ЖЕНЩИНЫ И ЗЛОКАЧЕСТВЕННЫЙ ДИАГНОЗ
Само установление диагноза: рак молочной железы и последующее её удаление приводит к психическим расстройствам у 96,1% женщин. В послеоперационном периоде у больных после удаления молочной железы и поведения химиотерапии наблюдается социальная дезадаптация, которая может выражаться в потере работы или выходе на инвалидность, распаде семьи, эмоциональной изоляции, приобщении к религиозным организациям, приобретении пагубных привычек. Причем, чем больше времени проходит после удаления молочной железы, тем больше эти психические расстройства нарастают.
Причем, чем больше времени проходит после удаления молочной железы, тем больше эти психические расстройства нарастают.
Поэтому одномоментная операция по удалению опухоли и восстановление молочной железы является средством психологической защиты женщины.
УДАЛЕНИЕ МОЛОЧНОЙ ЖЕЛЕЗЫ И НАРУШЕНИЕ ОСАНКИ
После удаления молочной железы естественно возникает нарушение осанки, причем чем больше размер оставшейся молочной железы ,тем естественно большая нагрузка на позвоночник. Это нарушение ведет к появлению болей в грудном и шейном отделах позвоночника, часто с появлением неврологических симптомов со стороны рук.
ВЫБОР ОПЕРАЦИИ
Даже информированность женщины о возможном восстановлении молочной железы на диагностическом этапе включает механизмы психологической защиты
В процессе лечения рака молочной железы приходится решать две противоречивые задачи. С одной стороны , спасение жизни и излечение больной от смертельно опасного заболевания с другой стороны сохранение эстетически значимого органа. По этому стратегия должна исходить из одновременного решения двух задач: обеспечения максимальной онкологической радикальности и наилучшего эстетического результата.
Существуют несколько способов восстановления молочной железы: при помощи имплантов и при помощи собственных перемещенных тканей. Последний конечно более травматичный и оставляет после себя ещё и дополнительные рубцы на животе или спине. Выбор операции в каждом конкретном случае строго индивидуален.
Так как рак молочной железы является системным заболеванием, т.е заболеванием поражающим все органы и системы, то порой мастэктомия не является единственной операцией в лечении рака молочной железы. Необходимое в некоторых случаях удаление яичников выполняется лапароскопически (т.е. без разреза). Так же без калечащего разреза грудной клетки мы выполняем удаление загрудинных лимфатических узлов при их поражении ( торакоскопическая лимфодиссекция).
ОПЕРАЦИЯ
При небольших опухолях молочной железы возможно выполнение РАДИКАЛЬНОЙ РЕЗЕКЦИИ.
Операция заключается в удалении сектора молочной железы в одном блоке с лимфатическими узлами подключично-подмышечно-подлопаточной зоны.
Обычно после операции проводится химио-лучевое лечение.
МАСТЭКТОМИЯ
В зависимости от расположения опухоли, размеров и формы молочной железы, наличия предшествующей биопсии возможно выполнение мастэктомии с сохранением кожи.
Операция включает в себя обязательное удаление сосково-ареолярного комплекса и удаления регионарных лимфатических узлов.
Как показывает анализ социально-психологического статуса, потеря молочной железы является для женщины серьезной психологической травмой, которая оказывает решающее воздействие на ее поведение в быту и в обществе. Смириться с потерей молочной железы не могут около 30% этих женщин. Для преодоления этих проблем возможно выполнение операции с ОДНОМОМЕНТНОЙ или ОТСРОЧЕННОЙ РЕКОНСТРУКЦИЕЙ МОЛОЧНОЙ ЖЕЛЕЗЫ.
Боль в лопатке | Госпиталист
Случай
67-летняя женщина была направлена на лечение в связи с двухнедельной болью в левом плече, из-за которой она не могла спать и двигать рукой, а также мешала работе машинистки. Боль локализовалась в задней части плеча, медиальнее лопатки, распространялась вниз по левой руке и носила позиционный характер. Она не заметила уменьшения диапазона движений.
После отказа от стероидов и НПВП ее направили к мануальному терапевту, который не уменьшил боль в плече.Когда она встала из-за стола, она заметила, что у нее с обеих сторон грудины на уровне первого и второго ребер возникают давящие боли в груди с обеих сторон. С тех пор она принимала значительные дозы опиатов и пероральных стероидов, но без боли.
Физический осмотр
Осмотр плеча выявил двусторонний нормальный диапазон движений без крепитации.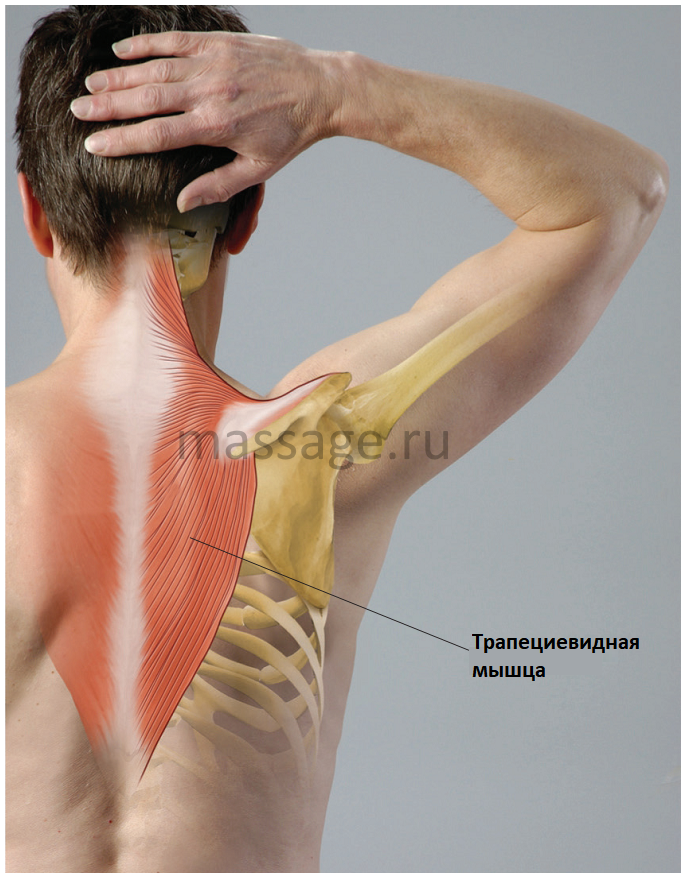 Голова пациентки слегка наклонена, спина повернута вбок. На медиальной стороне левой лопатки была ощутимая болезненная масса.Пальпация ромбовидной мышцы вызвала сильную острую боль, которая распространялась вниз по руке и воспроизводила ее симптомы (см. Образцы фотографий 1 и 2).
Голова пациентки слегка наклонена, спина повернута вбок. На медиальной стороне левой лопатки была ощутимая болезненная масса.Пальпация ромбовидной мышцы вызвала сильную острую боль, которая распространялась вниз по руке и воспроизводила ее симптомы (см. Образцы фотографий 1 и 2).
Ромбовидный спазм
Этиология: Растяжение или спазм ромбовидной мышцы обычно вызвано чрезмерным использованием плеча и руки, особенно во время повторяющихся действий над головой, таких как подача теннисного мяча или попытка положить предметы на высокую полку. Это также может быть результатом таких действий, как длительное использование компьютера, проблема, с которой сталкивается этот пациент.
Анатомия: Ромбовидные кости берут начало на последнем (седьмом) шейном и первых пяти грудных позвонках и прикрепляются к медиальному краю лопатки. Они работают с поднимающими лопатками и верхней трапециевидной мышцей, чтобы поднимать и втягивать лопатку. Спазмы ромбовидных мышц относятся к боли в локальной и ограниченной области, а также вниз по боковой поверхности руки и часто сопровождаются триггерными точками в поднимающих лопатках, трапециевидных мышцах и большой и малой грудных мышцах. (См. Фото 3a, 3b и 4).
Лечение
Ромбовидный спазм следует лечить путем местной инъекции лидокаина и депо кортикостероидов в ромбовидную мышцу. Лидокаин обеспечивает прямой эффект уменьшения текущего спазма, а противовоспалительный эффект стероида уменьшает рецидивы.
Ромбовидная инъекция
Для введения ромбовидной инъекции сначала найдите ромбовидную мышцу медиальнее лопатки на заднем плече. Ромбовидная мышца в спазме часто представляет собой болезненное пальпируемое образование.Затем определите область точечной болезненности. Введите лидокаин и кортикостероид. Правильное расположение будет подтверждено немедленным обезболиванием; однако для облегчения боли при приеме стероида может потребоваться до недели.
Трехмесячное наблюдение
Пациентка вернулась через три месяца после того, как ее ромбовидная мышца была инъецирована лидокаином и препаратом депо-стероидов. Она возобновила работу машинисткой и выполняет упражнения по профилактике ромбовидного спазма. Она хорошо спит и без боли может двигать рукой.Она активна в повседневных делах и любит делать покупки с друзьями.
Она возобновила работу машинисткой и выполняет упражнения по профилактике ромбовидного спазма. Она хорошо спит и без боли может двигать рукой.Она активна в повседневных делах и любит делать покупки с друзьями.
Профилактика
Профилактика может быть достигнута с помощью следующих ромбовидных упражнений:
- Сядьте, вытянув ноги перед собой. Согните правое колено и поставьте правую ногу слева / снаружи от левого колена. Правой рукой возьмитесь за правую лодыжку и держитесь за нее. Держась за правую лодыжку, откиньтесь назад. (См. 5A.)
- Ключ: прижмите правый локоть к правому колену и направьте / толкните правое плечо к полу перед собой.(См. 5B.)
- Встаньте, расставив руки по бокам. Вытяните одну руку поперек тела и другой рукой потяните к себе. (См. 5C.)
- Сядьте на стул, твердо поставленный на пол. Поднимите правую ногу и положите правую щиколотку на колено левой ноги. Обхватите правую лодыжку правой рукой и положите правый локоть на правое колено. Левой рукой возьмитесь за спинку стула и поверните туловище влево, чтобы посмотреть через левую руку. (См. 5D.)
Доктор Фикалора — доцент медицины в Медицинском колледже клиники Майо, а Герхарт — студент третьего курса медицинского колледжа Клиники Майо, Рочестер, Миннесота.
Боль в плече — лучше Health Channel
Боль в плече — обычное дело в нашем сообществе.
У молодых людей боль в плече чаще возникает из-за несчастного случая или травмы. Однако с возрастом происходит естественный износ плечевого сустава и сухожилия вращательной манжеты.Со временем это может стать стойкой болью.
Хорошая новость заключается в том, что при соответствующем лечении боль в плече уменьшится, и вы сможете вернуться к занятиям, которые вам нравятся.
Плечо
Плечо — сложная, высокомобильная структура, состоящая из нескольких компонентов. В плече два сустава:
- плечевой сустав, где верхняя кость руки (плечевая кость) соединяется с лопаткой,
- акромиально-ключичный сустав, где верхняя часть лопатки встречается с ключицей.

Капсула плеча образует крепкая соединительная ткань. Это удерживает головку плечевой кости в суставной впадине. Суставная капсула выстлана синовиальной оболочкой. Он производит синовиальную жидкость, которая смазывает и питает суставы.
Крепкие сухожилия, связки и мышцы также поддерживают плечо и делают его устойчивым.
Что вызывает боль в плече?
Есть много причин боли в плече, и не все из них связаны с проблемами плечевых суставов или связанных с ними структур.
Остеоартрит
Хрящ — это гладкая, мягкая ткань, покрывающая концы костей в местах их соединения в суставе. Здоровый хрящ помогает вашим суставам плавно двигаться. Со временем хрящ может изнашиваться или повредиться в результате травмы или несчастного случая, что приведет к развитию остеоартрита.
Воспаление капсулы плеча
Может воспаляться синовиальная оболочка плеча — это называется «синовитом». Синовит может возникнуть в результате другого состояния (например, ревматоидного артрита), или он может возникнуть в результате травмы, или причина может быть неизвестна.
Замороженное плечо («адгезивный капсулит») — это состояние, которое возникает, когда капсула плеча утолщается, воспаляется и стягивается. Также может быть меньше синовиальной жидкости для смазки сустава. В результате становится трудно двигать плечом.
Замороженное плечо может возникнуть в результате другого состояния, если плечо иммобилизовано (например, в результате операции или травмы). Иногда причина боли в плече может быть неизвестна.
Воспаленная бурса
Боль, связанная с воспаленной сумкой, также часто встречается в плече.
Бурса — это небольшой наполненный жидкостью мешок, который уменьшает трение между двумя структурами, такими как кость, мышцы и сухожилия. В плече бурса, расположенная между сухожилием вращающей манжеты и костным концом плеча (акромион), может воспаляться, чаще всего при повторяющихся движениях.
Травмы и растяжения
Связки — это мягкие ткани, соединяющие кости с костями. Они обеспечивают устойчивость плеча, удерживая кости там, где они должны быть. Если связки повреждены или растянуты, это может вызвать кратковременную боль.Это может быть результатом частичного выхода плечевой кости из суставной впадины (подвывих) или полного выхода плечевой кости (вывих).
Они обеспечивают устойчивость плеча, удерживая кости там, где они должны быть. Если связки повреждены или растянуты, это может вызвать кратковременную боль.Это может быть результатом частичного выхода плечевой кости из суставной впадины (подвывих) или полного выхода плечевой кости (вывих).
Гибкая ткань, которая помогает удерживать плечевой сустав (верхняя губа), может порваться. Это называется «губной слезой». Это может произойти в результате травмы (например, падения на вытянутую руку) или повторяющихся действий (например, из-за занятий спортом, включающим метание, например, в крикет).
Прямой удар по плечу может привести к растяжению акромиально-ключичного сустава («AC-сустав»).Этот тип травмы часто возникает у людей, занимающихся контактными видами спорта, например, футболом, которые получают удар в плечо. Это также может произойти в результате падения.
Группа сухожилий и мышц, которые удерживают плечо в стабильном и правильном положении для движения плеча и руки, называется вращающей манжетой. Разрывы сухожилий вращательной манжеты плеча могут возникнуть в результате травмы (например, падения или перелома ключицы) или со временем, когда мы стареем.
Шея и верхняя часть спины
Проблемы с суставами и связанными с ними нервами шеи и верхней части спины также могут быть источником боли в плече.Боль в шее и верхней части спины часто ощущается в задней части плечевого сустава и распространяется за пределы плеча.
Травма подмышечного нерва
Этот нерв может быть поврежден в результате вывиха плеча или перелома плечевой кости и вызвать слабость при движении руки наружу от тела.
Условная боль
Боль в плече также может быть вызвана проблемами, затрагивающими брюшную полость (например, камни в желчном пузыре), сердце (например, стенокардия или сердечный приступ) и легкие (например, пневмония).
Примечание. Если вы чувствуете боль в плече, которая распространяется вниз по руке, или чувствуете стеснение в груди и одышку, немедленно наберите 000.
Признаки и симптомы боли в плече
Боль в плече может быть многих причин. У каждого из них есть свой уникальный набор симптомов.
Люди с болью в плече могут испытывать боль глубоко в плечевом суставе, в задней или передней части плеча и в верхней части руки.Иногда боль в плече можно описать как «схватывающую боль». Местоположение и тип боли, вероятно, связаны с структурой, вызывающей боль.
В некоторых случаях движения могут быть ограничены, а движение плеча может вызвать боль. Также часто встречается ощущение слабости плеча / плеча.
В зависимости от состояния может возникнуть ощущение, что сустав выскальзывает и возвращается обратно в суставную впадину, или плечо может полностью смещаться (вывихиваться).Некоторые люди могут испытывать ощущение покалывания иглами (покалывание) и жгучую боль. Это, скорее всего, связано с нервами от шеи, чем с самим плечевым суставом.
Отсутствие движений после вывиха плеча обычно связано с болью. Полные разрывы вращающей манжеты и повреждение подмышечного нерва вызывают слабость при движении руки от тела. Эти проблемы требуют тщательного клинического исследования.
Диагностика боли в плече
Практикующие врачи, занимающиеся лечением боли в плече, обучены исследовать и определять точную причину состояния или травмы, вызывающей боль.Они сделают это следующим образом:
- спросят о вашей боли в плече, включая возможные причины (например, недавние травмы или другие проблемы со здоровьем), если у вас раньше была боль в плече, вещи, которые усугубляют вашу боль, вещи, которые облегчают ее
- проводит тщательный медицинский осмотр.
На основе этой информации они могут определить вероятность поражения определенных структур в области плеча. Иногда они предполагают, что могут потребоваться исследования или тесты.
Важно знать, что многие исследования показывают «изменения» вашего плеча, которые, вероятно, отражают нормальный ход времени (даже к 45 годам), а не «повреждение» вашего плеча. Опытный практикующий врач может помочь вам понять разницу.
Опытный практикующий врач может помочь вам понять разницу.
Рентген
Рентген позволяет получать изображения костей и суставов. Они могут показать любые изменения, вызванные артритом плечевого сустава (например, костные шпоры или сужение суставной щели) или переломы. Однако рентген не показывает никаких изменений или проблем с мягкими тканями, такими как мышцы и сухожилия.
Ультразвук
Ультразвук обычно используется для исследования сухожилия вращательной манжеты плеча на предмет воспаления, разрывов или разрывов. Хотя это может быть полезным инструментом и может дать подсказки для определения источника вашей боли, диагноз не может быть поставлен с помощью одного только ультразвука.
Если заказано УЗИ, то будет и рентген. Оба теста вместе предоставят более полную информацию о состоянии суставов и сухожилий.
КТ и МРТ
Компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) обычно не первые тесты, используемые для исследования боли в плече.Их можно использовать при подозрении на перелом или при несчастном случае. Это сканирование поможет определить степень травмы и необходимость дальнейшего обследования и лечения хирургом.
Лечение боли в плече
Есть много способов лечения боли в плече.
Физиотерапия
Один из первых подходов к лечению боли в плече включает физиотерапию и изменение действий, которые усиливают боль.
Физиотерапевтические упражнения направлены на устранение таких проблем, как скованность и слабость.Это также будет включать в себя переобучение движений или действий, связанных с вашим спортом, работой или повседневной деятельностью, которые ухудшали ваше плечо, чтобы вы, где это возможно, могли вернуться к тому, что вы делали.
Эрготерапия
Если боль в плече затрудняет повседневную деятельность, может быть полезно обратиться к эрготерапевту. Они могут помочь вам научиться лучше выполнять повседневные действия, такие как купание, одевание, работа или вождение. Они также могут предоставить вспомогательные средства и оборудование, облегчающие повседневную деятельность.
Они также могут предоставить вспомогательные средства и оборудование, облегчающие повседневную деятельность.
Тепловые и холодные компрессы
Тепловые и холодные компрессы могут помочь вам временно облегчить боль и скованность.
Лекарства
Лекарства, такие как парацетамол и противовоспалительные средства в низких дозах, могут помочь контролировать боль, пока вы работаете над поддержанием и восстановлением движения и функций. Если у вас высокое кровяное давление или заболевание сердца или почек, обязательно проконсультируйтесь с врачом перед применением этих лекарств.
Лекарства не должны рассматриваться как долгосрочное решение боли в плече.Если боль не исчезнет, обсудите с врачом другие варианты лечения.
При постоянной боли врач может порекомендовать инъекцию кортикостероидов. Хотя важно понимать, что все лекарства имеют побочные эффекты, большинство людей хорошо переносят инъекции, помогающие уменьшить боль во время выздоровления. Инъекцию можно повторить один или два раза, в зависимости от ваших обстоятельств. Ведение дневника боли поможет вам отслеживать, насколько он эффективен и требуются ли другие формы лечения.
При замороженном плече может быть предложена гидродилатация. Это инъекция жидкости (физиологического раствора и стероида) в сустав. Существуют доказательства в поддержку этого лечения для облегчения симптомов и улучшения диапазона движений. Было показано, что физиотерапия в дни после лечения обеспечивает дальнейшее улучшение.
Хирургия
У большинства людей боль в плече со временем уменьшится при соответствующем консервативном лечении. Однако в некоторых случаях может потребоваться операция.
Работа, которую вы уже проделали, чтобы попытаться избавиться от боли в плече (например, физиотерапия), важна перед операцией на плече. Получение информации и поддержание силы мышц и диапазона движений приводит к лучшим результатам после операции. Послеоперационная реабилитация также важна для хороших результатов.
Операция может потребоваться при следующих состояниях:
- повторяющиеся или частые вывихи
- острые разрывы вращательной манжеты (разрывы, недавно возникшие в результате травмы)
- хронические разрывы вращательной манжеты (разрывы, возникающие в результате износа с возрастом)
- серьезное повреждение суставов в результате остеоартрита и ревматоидного артрита.
Хирургия замороженного плеча требует тщательного рассмотрения, поскольку это состояние обычно проходит естественным путем со временем и поддается лечению нехирургическим путем. Боль и скованность нередко сохраняются после операции по поводу этого состояния.
Самостоятельное лечение боли в плече
Большинство людей, страдающих болью в плече, выздоравливают. Вам может помочь программа реабилитации, основанная на физических упражнениях. Также может потребоваться внести изменения в образ жизни и методы работы, которые усугубляют боль в плече.Поговорите с физиотерапевтом и эрготерапевтом за советом.
Когда следует беспокоиться о боли в плече
Для того, чтобы боль в плече исчезла, может потребоваться некоторое время, возможно, недели или месяцы. В общем, если боль в плече не начала уменьшаться через неделю или две или со временем усиливается, возможно, стоит обратиться к опытному врачу или практикующему врачу.
Если вы обнаружите, что вам нужно более сильное лекарство от боли в плече, обсудите это со своим врачом.Возможно, вам понадобится направление к специалисту.
Примечание. Боль в плече или дискомфорт в передней части одного или обоих плеч могут быть признаком сердечного приступа. Его часто описывают как боль, тяжесть или ощущение давления, распространяющееся от груди к плечам. Это требует немедленной медицинской помощи. Немедленно позвоните по номеру 000, если вы испытываете эти симптомы.
Долгосрочная перспектива боли в плече
Большинство людей с болью в плече обнаруживают, что со временем их состояние проходит. Работа с вашей медицинской бригадой и использование методов самоуправления приведет к наилучшим результатам. Для этого лечения может потребоваться опытный физиотерапевт, который проведет вас через комплексную программу реабилитации.
Работа с вашей медицинской бригадой и использование методов самоуправления приведет к наилучшим результатам. Для этого лечения может потребоваться опытный физиотерапевт, который проведет вас через комплексную программу реабилитации.
Куда обратиться за помощью
Соавторы
Выражаю благодарность следующим организациям, чьи эксперты по боли помогали создавать и проверять этот контент.
Синдром соударения плеча: причины, симптомы и лечение
Обзор
Одной из причин синдрома соударения плеча являются костные шпоры.Костные шпоры сужают пространство вокруг вращательной манжеты, заставляя ее тереться об акромион.Что такое синдром соударения плеча?
Удар плеча возникает, когда верхний внешний край вашей лопатки, называемый акромионом, трется о («ударяется») или зажимает под ней вращательную манжету, вызывая боль и раздражение.
Что такое моя ротаторная манжета и для чего она нужна?
Как видно на рисунке, вращающая манжета представляет собой группу из четырех мышц, которые берут начало на лопатке и прикрепляются как «манжета» из сухожилия к кости руки (плечевой кости).
Вы используете вращающую манжету, чтобы поднять руку над головой и повернуть руку к телу и от него. На иллюстрации вы заметите, что вращающая манжета находится в небольшом пространстве между двумя костями плеча (акромион и плечевая кость). Такое расположение делает вращающую манжету чувствительной к защемлению или «соударению» между этими костями, что приводит к так называемому «синдрому соударения».
Вращательная манжета — это группа мышц, которая находится в небольшом пространстве между акромионом и плечевой костью.
Как развивается синдром соударения плеча?
Когда ваша ротаторная манжета раздражена или повреждена, она раздувается почти так же, как и ваша лодыжка при растяжении связок. Однако, поскольку вращательная манжета окружена костью, отек вызывает другие события. Отек уменьшает пространство вокруг вращательной манжеты, что приводит к трению об акромион. Подобно порочному кругу, трение сухожилий вращательной манжеты приводит к отеку, который еще больше сужает пространство под акромионом.В некоторых случаях костные шпоры на акромиальной кости могут способствовать соударению, вызывая еще большее сужение пространства, в котором находится вращающая манжета
Однако, поскольку вращательная манжета окружена костью, отек вызывает другие события. Отек уменьшает пространство вокруг вращательной манжеты, что приводит к трению об акромион. Подобно порочному кругу, трение сухожилий вращательной манжеты приводит к отеку, который еще больше сужает пространство под акромионом.В некоторых случаях костные шпоры на акромиальной кости могут способствовать соударению, вызывая еще большее сужение пространства, в котором находится вращающая манжета
Кто получил удар в плечо?
Синдром соударения плеча чаще всего наблюдается у людей, которые занимаются спортом и другими видами деятельности с большим количеством вращательных движений над головой — например, плаванием, бейсболом, волейболом и теннисом, а также такими вещами, как мытье окон и покраска.
Удар плеча также может быть результатом травмы, например падения на вытянутую руку или непосредственно на плечо.
Насколько часто встречается удар плеча?
Считается, что синдром соударения в плече является причиной от 44% до 65% всех жалоб на боль в плече.
Симптомы и причины
Что вызывает удар плеча?
Сухожилие вращающей манжеты проходит через пространство под акромионом.Акромион — это костный кончик внешнего края вашей лопатки (лопатки), который отходит от верхней части тыльной стороны этой кости. Он встречается с концом ключицы (ключицы) у плеча. Удар плеча возникает, когда сухожилие трется об акромион.
Причины этого столкновения включают:
- Ваше сухожилие разорвано или опухло. Это может быть связано с чрезмерным использованием из-за повторяющейся активности плеча, травмы или возрастного износа.
- Ваша бурса раздражена и воспалена.Бурса — это наполненный жидкостью мешок между сухожилием и акромионом.
 Бурса помогает мышцам и сухожилиям скользить по костям. Бурса может воспалиться из-за чрезмерной нагрузки на плечо или травмы.
Бурса помогает мышцам и сухожилиям скользить по костям. Бурса может воспалиться из-за чрезмерной нагрузки на плечо или травмы. - Акромион не плоский (таким вы родились) или на акромионе образовались возрастные костные шпоры.
Каковы симптомы синдрома соударения плеча?
Симптомы синдрома соударения плеча включают:
- Боль, когда руки вытянуты над головой.
- Боль при поднятии руки, опускании руки из поднятого положения или при достижении.
- Боль и нежность в передней части плеча.
- Боль, которая перемещается от передней части плеча к боковой стороне руки.
- Боль при лежании на пораженном боку.
- Боль или недомогание по ночам, которые влияют на вашу способность спать.
- Боль при попадании руки за спину, как если бы вы залезли в задний карман или застегнули молнию.
- Слабость и скованность в плече и / или руке.
Симптомы обычно развиваются постепенно в течение недель или месяцев.
Падение плеча тесно связано с другими распространенными источниками боли в плече, называемыми бурситом и тендинитом вращательной манжеты плеча. Эти условия могут возникать по отдельности или в сочетании. Боль в плече также может быть признаком более серьезной травмы вращательной манжеты плеча, небольшого разрыва или отверстия, называемого разрывом вращательной манжеты. Если ваша вращательная манжета полностью разорвана, вы, вероятно, сильно ослаблены и не сможете поднять руку против силы тяжести.Кроме того, у вас может быть разрыв (разрыв) сухожилия двуглавой мышцы как часть этого продолжающегося процесса соударения.
Диагностика и тесты
Как диагностируется синдром соударения плеча?
Ваш лечащий врач изучит вашу историю болезни и проведет физический осмотр, чтобы проверить наличие боли и болезненности. Ваш врач также оценит диапазон движений вашего плеча и силу вашей руки / плеча. Они спросят, участвуете ли вы в повторяющихся действиях, требующих движения руки над головой, какие средства вы пытались облегчить, какие ранее были травмы пораженной руки / плеча и какие-либо подробности о том, что могло вызвать боль в плече и когда она началась.
Ваш врач также оценит диапазон движений вашего плеча и силу вашей руки / плеча. Они спросят, участвуете ли вы в повторяющихся действиях, требующих движения руки над головой, какие средства вы пытались облегчить, какие ранее были травмы пораженной руки / плеча и какие-либо подробности о том, что могло вызвать боль в плече и когда она началась.
Рентген помогает исключить артрит и может показать повреждение вращательной манжеты плеча. Могут быть костные шпоры или изменения нормального контура кости в том месте, где обычно прикрепляется вращающая манжета.Магнитно-резонансная томография (МРТ) и ультразвук могут выявить разрывы сухожилий вращательной манжеты и воспаление бурсы.
Диагноз синдрома соударения может быть поставлен, если небольшое количество анестетика (болеутоляющего), введенное в пространство под акромионом, облегчит вашу боль.
Ведение и лечение
Как лечится синдром соударения плеча?
Целью лечения синдрома соударения плеча является уменьшение боли и восстановление функции плеча.Лечение синдрома соударения включает отдых, лед, безрецептурные противовоспалительные препараты, инъекции стероидов и физиотерапию.
- Физиотерапия является наиболее важным методом лечения синдрома соударения плеча. В большинстве случаев вам понадобится всего один или два визита в офис, чтобы узнать, как продолжать заниматься физиотерапией дома самостоятельно. Вы научитесь упражнениям на растяжку, чтобы улучшить диапазон движений плеча. Когда боль утихнет, вы можете приступить к укрепляющим упражнениям, чтобы улучшить мышцы вращательной манжеты.
- Ice следует прикладывать к плечу на 20 минут один или два раза в день. (Подойдет также пакет замороженного гороха или кукурузы).
- Если ваш лечащий врач одобрит, ибупрофен или напроксен можно принимать по мере необходимости для облегчения боли.
 При более сильной боли можно прописать более сильное противовоспалительное средство или сделать инъекцию кортизона в сумку под акромионом.
При более сильной боли можно прописать более сильное противовоспалительное средство или сделать инъекцию кортизона в сумку под акромионом. - Разумный подход к деятельности полезен. Избегайте занятий, при которых вам нужно часто дотягиваться до головы или за спиной.Эти движения обычно ухудшают плечи с синдромом соударения. Прекратите занятия, связанные с этими движениями, до тех пор, пока боль не улучшится.
Хирургический
Операция считается хирургической, если нехирургические методы лечения не снимают боль. Одна операция, называемая субакромиальной декомпрессией или артроскопической декомпрессией плеча, удаляет часть акромиона, чтобы освободить больше места для вращающей манжеты. Эту процедуру можно проводить артроскопически, то есть через небольшие порезы (надрезы) на плече.Во время операции можно исправить и другие проблемы с плечом, включая артрит плеча, воспаление сухожилия двуглавой мышцы и частичный разрыв вращательной манжеты плеча. Еще один вариант — открытая операция, операция с большим порезом на передней части плеча.
Перспективы / Прогноз
Какой исход (прогноз) можно ожидать, если у меня удар плеча?
Если вы будете следовать своему плану лечения, включающему отдых, лед, противовоспалительные препараты, физиотерапию и инъекции кортизона, ваше плечо может улучшиться через несколько недель или месяцев.Около 60% людей, которые следуют этим консервативным методам лечения, сообщают об удовлетворительных результатах в течение двух лет.
Если ваша боль не уменьшится с помощью консервативных методов лечения, может быть рекомендовано хирургическое вмешательство.
Боль и проблемы в плече | Johns Hopkins Medicine
Что такое плечо?
Плечо состоит из нескольких слоев, в том числе следующих:
Кости.
 Ключица (ключица), лопатка (лопатка) и кость плеча (плечевая кость).
Ключица (ключица), лопатка (лопатка) и кость плеча (плечевая кость).Соединения. Облегчить передвижение, в том числе:
Грудно-ключичный сустав (в месте соединения ключицы с грудиной)
Акромиально-ключичный (AC) сустав (где ключица встречается с акромионом)
Плечевой сустав (плечевой сустав).Шаровидный шарнир, облегчающий движение плеча вперед, по кругу и назад.
Связки. Белая блестящая гибкая полоса из волокнистой ткани, которая связывает суставы и соединяет различные кости и хрящи, в том числе следующие:
Суставная капсула. Группа связок, которые соединяют плечевую кость с впадиной плечевого сустава на лопатке для стабилизации плеча и предотвращения его смещения.
Связки, прикрепляющие ключицу к акромиону
Связки, соединяющие ключицу с лопаткой, прикрепляясь к клювовидному отростку
Акромион. Крыша (самая высокая точка) плеча, образованная частью лопатки.
Сухожилия. Прочные тканевые шнуры, соединяющие мышцы с костями.Сухожилия вращающей манжеты — это группа сухожилий, которые соединяют самый глубокий слой мышц с плечевой костью.
Мышцы (для поддержки и вращения плеча во многих направлениях)
Бурса. Замкнутое пространство между 2 движущимися поверхностями, внутри которого находится небольшое количество смазочной жидкости; расположен между слоем мышц вращающей манжеты плеча и внешним слоем крупных, объемных мышц.
Поворотная манжета.
 Состоящая из сухожилий, вращающая манжета (и связанные с ней мышцы) удерживает шарнир плечевого сустава в верхней части кости плеча (плечевой кости).
Состоящая из сухожилий, вращающая манжета (и связанные с ней мышцы) удерживает шарнир плечевого сустава в верхней части кости плеча (плечевой кости).
Боль в плече может локализоваться в определенной области или может распространяться на области вокруг плеча или вниз по руке.
Что вызывает проблемы с плечом?
Хотя плечо является наиболее подвижным суставом в организме, он также является нестабильным суставом из-за диапазона движений. Поскольку шарнир плеча больше, чем впадина плеча, он подвержен травмам.Плечевой сустав также должен поддерживаться мышцами мягких тканей, сухожилиями и связками, которые также подвержены травмам, чрезмерной нагрузке и недоиспользованию.
Дегенеративные состояния и другие заболевания тела также могут способствовать возникновению проблем с плечом или вызывать боль, которая распространяется по нервам к плечу.
- Перелом. Перелом — это частичная или полная трещина или перелом кости, который обычно возникает в результате травмы от удара.
Как диагностируются проблемы с плечом?
В дополнение к полному анамнезу и физическому осмотру (для определения диапазона движений, локализации боли и уровня нестабильности / стабильности сустава) диагностические процедуры для проблем с плечом могут включать следующее:
Рентген. Диагностический тест, использующий невидимые лучи электромагнитной энергии для создания изображений внутренних тканей, костей и органов на пленке.
Магнитно-резонансная томография (МРТ). Диагностическая процедура, которая использует комбинацию больших магнитов, радиочастоты и компьютера для получения подробных изображений органов и структур внутри тела; часто может определять повреждение или заболевание окружающей связки или мышцы.
Компьютерная томография (также называемая компьютерной томографией или компьютерной томографией).
 Диагностическая процедура визуализации, при которой используется комбинация рентгеновских лучей и компьютерных технологий для получения горизонтальных или осевых изображений (часто называемых срезами) тела. Компьютерная томография показывает подробные изображения любой части тела, включая кости, мышцы, жир и органы. КТ более детализирована, чем обычная рентгенография.
Диагностическая процедура визуализации, при которой используется комбинация рентгеновских лучей и компьютерных технологий для получения горизонтальных или осевых изображений (часто называемых срезами) тела. Компьютерная томография показывает подробные изображения любой части тела, включая кости, мышцы, жир и органы. КТ более детализирована, чем обычная рентгенография.Электромиограмма (ЭМГ). Тест для оценки функции нервов и мышц.
УЗИ. Диагностический метод, использующий высокочастотные звуковые волны для создания изображения внутренних органов.
Лабораторные исследования (чтобы определить, могут ли другие проблемы быть причиной)
Артроскопия. Малоинвазивная процедура диагностики и лечения суставов. В этой процедуре используется небольшая светящаяся зрительная трубка (артроскоп), которая вводится в сустав через небольшой разрез в суставе.Изображения внутренней части сустава проецируются на экран; используется для оценки любых дегенеративных и / или артритных изменений сустава; для выявления заболеваний и опухолей костей; для определения причины боли и воспаления в костях.
Лечение проблем с плечом
Специфическое лечение проблем с плечом определит ваш врач на основании:
Ваш возраст, общее состояние здоровья и история болезни
Размер условия
Ваша переносимость определенных лекарств, процедур или методов лечения
Ожидания по ходу состояния
Ваше мнение или предпочтение
Лечение может включать:
Модификация деятельности
Остальное
Физиотерапия
Лекарства
Хирургия
Руководство по физиотерапии при синдроме защемления лопатки
Руководство по выбору PT
Синдром защелкивания лопатки — это состояние, при котором кости и ткани в области лопатки (лопатки) при поднятии и перемещении руки трескаются, растираются или «ломаются». Симптомы щелчка могут быть болезненными и иногда издавать звук. Синдром щелчка лопатки чаще всего встречается у молодых активных людей, которые совершают повторяющиеся движения над головой. Такие занятия, как хранение полок или такие виды спорта, как тяжелая атлетика, плавание или бейсбол, могут вызвать синдром. Другие причины могут включать заболевания лопатки или грудной клетки, такие как переломы, мышечная слабость или опухоли.
Симптомы щелчка могут быть болезненными и иногда издавать звук. Синдром щелчка лопатки чаще всего встречается у молодых активных людей, которые совершают повторяющиеся движения над головой. Такие занятия, как хранение полок или такие виды спорта, как тяжелая атлетика, плавание или бейсбол, могут вызвать синдром. Другие причины могут включать заболевания лопатки или грудной клетки, такие как переломы, мышечная слабость или опухоли.
Синдром защемления лопатки обычно является результатом чрезмерного использования руки, неправильной осанки во время занятий спортом или неправильных движений в суставах.Но также это может быть вызвано единичным эпизодом травмы в области лопатки. Физиотерапевты лечат боль, мышечную слабость, потерю подвижности и отек мягких тканей, которые могут возникнуть при синдроме щелчка лопатки.
Физиотерапевты — это эксперты в области движения, которые улучшают качество жизни за счет практического ухода, обучения пациентов и предписанных движений. Вы можете напрямую связаться с физиотерапевтом для оценки. Чтобы найти физиотерапевта в вашем районе, посетите раздел «Поиск терапевта».
Найдите ПТ рядом с вами!
Что такое синдром защелкивания лопатки?
Синдром защелкивания лопатки — это состояние, при котором при поднятии и перемещении руки происходит треск, скрежет или «треск» костей и тканей в области лопатки.Это может быть вызвано несколькими проблемами с костями или мягкими тканями.
- Кости могут быть деформированы с рождения или сломаны, что приведет к их деформации. Когда лопатка движется, она может натолкнуться на деформированную кость, когда скользит по ней. Это создает ощущение скрежета или скрежета или звука.
- Мышцы между лопаткой и грудной клеткой могут стать напряженными, сморщенными, покрытыми рубцами, воспаленными или слабыми. В результате лопатка окажется слишком близко к грудной клетке. Это может привести к болезненному трению ребер о ребра во время движения руки.

- Бурсы — это мешочки, заполненные жидкостью, которые действуют как подушки. Эти подушки обычно уменьшают трение между лопаткой и грудной клеткой или между лопаткой и мышцами. Лопатка может натирать подушечку бурсы и раздражать ее. Щелчки или треск могут произойти, когда бурса воспаляется, перекатывается во время движения плеча или не снижает трение должным образом.
Синдром щелчка лопатки может быть вызван:
- Повторяющиеся действия, например, достижение над головой или бросание мяча.
- Неправильные методы спортивной тренировки, например перетренированность или тренировка без достаточного предварительного усиления.
- Неправильная осанка.
- Слабость в области плеча.
- Мышечное напряжение в области груди, шеи, плеча или лопатки.
- Состояние шеи.
- Проблемы с плечевым суставом.
- Опухоли.
- Незажившие переломы ребер или лопатки.
- Воспаление мышц или бурсы.
- Повреждение нерва в области плеча.
Полное выздоровление от синдрома щелчка лопатки иногда может занять много месяцев. Но вы можете почувствовать улучшение уже через несколько недель. Время заживления зависит от причины и серьезности заболевания, а также от уровня физической подготовки и целей каждого человека.
Каково это?
Человек с синдромом щелчка лопатки может испытать:
- Боль в спине или верхней части плеча при поднятии руки над головой или пожимании плечами.
- Ощущение щелчка, скрежета, царапания или хлопка или звука в области лопатки при поднятии руки.
- Чувство слабости в руке.
- «Крыло» лопатки, при котором лопатка выглядит так, как будто один край ее выступает из тела.
- Затруднения при выполнении движений рукой над головой из-за боли или слабости в области лопатки.
- Видимая разница в том, как двигается болезненная лопатка.
Как это диагностируется?
Если вы сначала обратитесь к физиотерапевту, он проведет тщательное обследование.Это будет включать сбор вашего медицинского анамнеза. Ваш физиотерапевт также задаст вам подробные вопросы о вашей травме, например:
- Как и когда вы впервые заметили боль?
- Вы слышите или чувствуете хлопки, скрипы или щелчки при движении руки? Какие действия вы выполняете, когда слышите или чувствуете эти симптомы?
- Есть ли у вас боль или скованность в шее?
- Вы чувствуете слабость или «усталость» в области плеча?
Ваш физиотерапевт проведет специальные тесты, чтобы определить, есть ли у вас синдром щелчка лопатки.Они также определят, исходит ли ваша боль в шее, плечевом суставе или других областях, или она ограничивается лопаткой.
Чтобы поставить диагноз, ваш физиотерапевт может объединиться с врачом-ортопедом или другим поставщиком медицинских услуг. Они могут заказать визуализацию, такую как рентген, чтобы подтвердить диагноз и исключить другие повреждения позвоночника, ребер и лопатки. Рентген нужен не во всех случаях.
Чем может помочь физиотерапевт?
Ваш физиотерапевт вместе с вами разработает специальную программу лечения, которая ускорит ваше выздоровление.Он будет включать упражнения и процедуры, которые вы можете выполнять дома. Лечебная физкультура поможет вам безопасно вернуться к привычному образу жизни и занятиям.
Первые 24–48 часов
Ваш физиотерапевт может посоветовать вам:
- Обеспечьте отдых в этой области, не поднимая руку над головой и не выполняя других движений, вызывающих боль.
- Каждые два часа прикладывайте пакеты со льдом к области лопатки на 15–20 минут.
- Убедитесь, что вы держите позвоночник в вертикальном положении, когда сидите или стоите.
- Проконсультируйтесь с врачом для получения дополнительных услуг, например, приема лекарств или диагностических тестов.
Ваш физиотерапевт будет работать с вами по телефону:
Уменьшить боль. Ваш физиотерапевт может использовать различные виды лечения и технологии для контроля и уменьшения боли и симптомов. Они могут включать лед, тепло, диатермию, ультразвук, лазерное лечение, электрическую стимуляцию, тейпирование, упражнения, практическую терапию, такую как массаж, и другие виды лечения.
Улучшение движения. Ваш физиотерапевт выберет определенные занятия и процедуры, которые помогут восстановить нормальную подвижность плеча, шеи и позвоночника. Они могут начинаться с «пассивных» движений, которые физиотерапевт выполняет для вас, чтобы мягко двигать рукой, плечом, шеей и лопаткой, и переходить к активным упражнениям и растяжкам, которые вы делаете сами.
Повышение гибкости. Синдром защемления лопатки часто связан с напряжением мышц грудной стенки, плеча и шеи.Ваш физиотерапевт определит, напряжены ли эти или другие мышцы. Они научат вас аккуратно их растягивать. Ваш физиотерапевт может применить практические методы, такие как массаж и снятие триггерной точки, чтобы расслабить и растянуть мышцы.
Увеличивает время восстановления силы и скорости. Специальные упражнения помогут заживлению на каждом этапе выздоровления. Ваш физиотерапевт выберет и научит вас правильным упражнениям и оборудованию, чтобы неуклонно восстанавливать вашу силу и ловкость (способность двигаться быстро и легко).Ваш физиотерапевт выберет правильные методы лечения и занятия, которые помогут вам выздороветь, вернуться к здоровому образу жизни и достичь своих целей быстрее, чем вы могли бы сделать самостоятельно.
Вернуться к деятельности. Ваш физиотерапевт обсудит с вами ваши цели. Они будут работать с вами, чтобы определить ваши рабочие, спортивные и семейные цели восстановления. Ваша программа лечения поможет вам достичь этих целей самым безопасным, быстрым и эффективным способом.
Предотвратить будущие травмы. Ваш физиотерапевт может порекомендовать программу домашних упражнений, чтобы предотвратить травмы в будущем. Эти упражнения помогут укрепить и растянуть мышцы плеча и руки. Они могут включать упражнения на силу и гибкость для мышц шеи, плеч, рук и лопатки.
Если операция необходима
При синдроме щелчка лопатки хирургическое вмешательство часто не требуется. Если требуется операция, вы будете следовать программе восстановления после операции, которая длится несколько недель под руководством вашего физиотерапевта.Они помогут вам минимизировать боль, восстановить движения и силы, а также как можно быстрее вернуться к нормальной деятельности.
Можно ли предотвратить эту травму или состояние?
Чтобы предотвратить повторение травмы, ваш физиотерапевт может посоветовать вам:
- Сохраняйте прямую осанку и избегайте сутулости.
- Поддерживайте силу мышц лопатки и плечевого сустава.
- Используйте правильную спортивную технику при занятиях видами спорта, требующими движений рук над головой.
Какой физиотерапевт мне нужен?
Все физиотерапевты подготовлены на основе образования и опыта для лечения синдрома щелчка лопатки. Однако вы можете принять во внимание:
- Физиотерапевт, имеющий опыт лечения людей с ортопедическими травмами.Некоторые физиотерапевты имеют практику с ортопедической направленностью.
- Физиотерапевт, имеющий статус клинического специалиста, прошедший ординатуру или стажировку в области ортопедии или спортивной физиотерапии. Этот физиотерапевт обладает передовыми знаниями, опытом и навыками, которые могут применяться в вашем состоянии.
Вы можете найти физиотерапевта с этими и другими полномочиями с помощью Find a PT, онлайн-инструмента, созданного Американской ассоциацией физиотерапии.Ищите физиотерапевтов по местонахождению и опыту.
Общие советы при поиске физиотерапевта (или любого другого поставщика медицинских услуг):
- Получите рекомендации от семьи, друзей или других поставщиков медицинских услуг.
- Когда вы обращаетесь в физиотерапевтическую клинику для записи на прием, спросите об опыте физиотерапевтов в оказании помощи людям с травмой вашего типа.
- Во время вашего первого посещения физиотерапевта будьте готовы описать свои симптомы как можно подробнее и сказать, что их усугубляет.
Найдите ПТ рядом с вами!
Дальнейшее чтение
Американская ассоциация физиотерапии считает, что потребители должны иметь доступ к информации, которая могла бы помочь им принимать решения в области здравоохранения, а также подготовить их к посещению их поставщика медицинских услуг.
В следующих статьях представлены одни из лучших научных данных, касающихся физиотерапевтического лечения синдрома щелчка лопатки.В статьях сообщается о последних исследованиях и дается обзор стандартов практики как в Соединенных Штатах, так и за рубежом. Статьи связаны с рефератом статьи PubMed *, который также может содержать бесплатный полный текст, чтобы вы могли прочитать его или распечатать копию и принести с собой к своему врачу.
Акар Н. Низкоэнергетическая и среднеэнергетическая экстракорпоральная ударно-волновая терапия для лечения щелкающего бурсита лопатки. Pak J Med Sci. 2017; 33 (2): 335–340. Резюме статьи на PubMed.
Merolla G, Cerciello S, Paladini P, Porcellini G. Синдром защелкивания лопатки: обзор современных концепций консервативного и хирургического лечения. Мышцы Связки Сухожилия J. 2013; 3 (2): 80–90. Резюме статьи на PubMed.
Гаскилл Т., Миллетт П.Дж. Синдром щелчка лопатки: диагностика и лечение. J Am Acad Orthop Surg. 2013. 21 (4): 214–224. Резюме статьи на PubMed.
Conduah AH, Baker CL III, Baker CL Jr. Клиническое лечение лопатно-грудного бурсита и щелчка лопатки.Спортивное здоровье. 2010. 2 (2): 147–155. Резюме статьи на PubMed.
Kuhne M, Boniquit N, Ghodadra N, Romeo AA, Provcher MT. Щелкающая лопатка: диагностика и лечение. Артроскопия. 2009. 25 (11): 1298–1311. Резюме статьи на PubMed.
* PubMed — это бесплатный онлайн-ресурс, разработанный Национальным центром биотехнологической информации. PubMed содержит миллионы ссылок на биомедицинскую литературу, включая ссылки из базы данных MEDLINE Национальной медицинской библиотеки.
Отредактировано в 2020 году Андреа Аврускин, PT, DPT, и рассмотрено Джеймсом Э.Захазевский, физический врач, врач-терапевт, сертифицированный клинический специалист по спортивной физиотерапии, от имени Американской академии спортивной физиотерапии (2020). Автор: Андреа Аврускин, PT, DPT, 2014 г.
Проблемы и травмы плеча | HealthLink BC
У вас есть травма плеча или другая проблема с плечом?
Да
Проблема с плечом или травма
Нет
Проблема с плечом или травма
Сколько вам лет?
Менее 5 лет
Менее 5 лет
5 лет и старше
5 лет и старше
Вы мужчина или женщина?
Почему мы задаем этот вопрос?
Медицинская оценка симптомов основана на имеющихся у вас частях тела.
- Если вы трансгендер или небинарный, выберите пол, который соответствует вашим частям тела (например, яичникам, семенникам, простате, груди, пенису или влагалищу), которые у вас сейчас в районе, где у вас есть симптомы .
- Если ваши симптомы не связаны с этими органами, вы можете выбрать свой пол.
- Если у вас есть органы обоих полов, вам может потребоваться дважды пройти через этот инструмент сортировки (один раз как «мужской», а второй — как «женский»). Это гарантирует, что инструмент задает вам правильные вопросы.
Переносили ли вы операцию на плече в последний месяц?
Если причиной проблемы являются гипсовая повязка, шина или скоба, следуйте полученным инструкциям по их ослаблению.
Да
Операция на плече за последний месяц
Нет
Операция на плече за последний месяц
Были ли у вас серьезные травмы за последние 2–3 часа?Да
Серьезная травма за последние 2–3 часа
Нет
Серьезная травма за последние 2–3 часа
Были ли у вас травмы плеча за последний месяц?
Да
Травма плеча в прошлом месяце
Нет
Травма плеча в прошлом месяце
Есть ли у вас проблемы с перемещением плеча?
Боль и отек могут ограничивать движение.
Да
Трудности с движением плеча
Нет
Трудности с движением плеча
Можно ли вообще двигать плечом?
Да
Плечо может двигаться
Нет
Плечо невозможно сдвинуть
Были ли у вас проблемы с перемещением более 2 дней?
Да
Затруднения при движении более 2 дней
Нет
Затруднения при перемещении более 2 дней
Были ли у вас онемение, покалывание или слабость в руке, кисти или запястье более часа?
Слабость — это невозможность нормально пользоваться рукой, как бы вы ни старались.Боль или припухлость могут затруднить движение, но это не то же самое, что слабость.
Да
Онемение, покалывание или слабость более 1 часа
Нет
Онемение, покалывание или слабость более 1 часа
Плечо или ключица потеряли форму или вышли из своей нормальной позиция?
Да
Плечо вышло из нормального положения
Нет
Плечо вышло из нормального положения
Теперь плечо снова на месте?
Да
Плечо снова на месте
Плечо раньше выскакивало?
Да
Вывих в анамнезе
Повлияла ли внезапная сильная слабость или сильное онемение на всю руку или всю кисть?
Слабость — это невозможность нормально пользоваться рукой, как бы вы ни старались.Боль или припухлость могут затруднить движение, но это не то же самое, что слабость.
Да
Сильное или внезапное онемение или слабость во всей руке или кисти
Нет
Сильное или внезапное онемение или слабость во всей руке или кисти
Есть ли у вас проблемы с движением плеча?
Боль и отек могут ограничивать движение.
Да
Трудности с движением плеча
Нет
Трудности с движением плеча
Сложно или трудно двигаться?
«Очень сложно» означает, что вы не можете двигать его в любом направлении, не вызывая сильной боли.«Скорее сильно» означает, что вы можете двигать им хотя бы немного, хотя при этом может возникнуть некоторая боль.
Очень сложно
Очень трудно двигать
Довольно сложно
Довольно сложно двигаться
Как долго у вас были проблемы с перемещением плеча?
Менее 2 дней
Затруднения при движении плеча менее 2 дней
От 2 дней до 2 недель
Затруднения при движении плеча от 2 дней до 2 недель
Более 2 недель
Затруднения при движении плеча более 2 недель
Была ли потеря движения:
Становится хуже?
Трудности с передвижением ухудшаются
Остаться примерно такими же (не лучше или хуже)?
Сложность передвижения не изменилась
Становится лучше?
Сложность движений уменьшается
Рука синяя, очень бледная или холодная и отличается от другой руки?Если рука в гипсе, шине или бандаже, следуйте полученным инструкциям о том, как ее ослабить.
Да
Рука синяя, очень бледная или холодная и отличается от другой руки
Нет
Рука синяя, очень бледная или холодная и отличается от другой руки
Есть ли боль в плече?
Боль:
Стало хуже?
Боль усиливается
Остались примерно такими же (не лучше и не хуже)?
Боль не изменилась
Стало лучше?
Боль утихает
Кажется, ваш ребенок защищает руку или не использует ее как обычно?
Да
Предпочитает руку или не использует ее обычно
Нет
Предпочитает руку или не использует ее обычно
Есть ли у вас боль в плече?
Насколько сильна боль по шкале от 0 до 10, если 0 — это отсутствие боли, а 10 — наихудшая боль, которую вы можете себе представить?от 8 до 10: сильная боль
сильная боль
от 5 до 7: умеренная боль
умеренная боль
от 1 до 4: легкая боль
легкая боль
Как долго длилась боль?
Менее 2 полных дней (48 часов)
Боль менее 2 дней
От 2 дней до 2 недель
Боль от 2 дней до 2 недель
Более 2 недель
Боль более 2 недель
Имеет боль:
Стало хуже?
Боль усиливается
Остались примерно такими же (не лучше и не хуже)?
Боль не изменилась
Стало лучше?
Боль утихает
Считаете ли вы, что проблема плеча могла быть вызвана жестоким обращением?
Да
Проблема с плечом могла быть вызвана жестоким обращением
Нет
Проблема плеча могла быть вызвана жестоким обращением
Как вы думаете, проблема может быть причиной лихорадки?
Некоторые проблемы с костями и суставами могут вызывать жар.
Есть ли красные полосы, отходящие от пораженного участка, или вытекающий из него гной?
У вас диабет, ослабленная иммунная система, заболевание периферических артерий или какое-либо хирургическое оборудование в этом районе?«Аппаратное обеспечение» включает в себя такие вещи, как искусственные суставы, пластины или винты, катетеры и медицинские насосы.
Да
Диабет, проблемы с иммунитетом, заболевание периферических артерий или хирургическое оборудование в пораженной области
Нет
Диабет, проблемы с иммунитетом, заболевание периферических артерий или хирургическое оборудование в пораженной области
Как долго у вас были проблемы с плечо?
Менее 1 недели
Симптомы менее 1 недели
От 1 до 2 недель
Симптомы от 1 до 2 недель
Более 2 недель
Симптомы более 2 недель
Многие факторы могут повлиять на то, как организм реагирует на симптом и какой уход может вам понадобиться.К ним относятся:
- Ваш возраст . Младенцы и пожилые люди, как правило, быстрее заболевают.
- Ваше общее состояние здоровья . Если у вас есть такое заболевание, как диабет, ВИЧ, рак или болезнь сердца, вам, возможно, придется уделять больше внимания определенным симптомам и как можно скорее обратиться за помощью.
- Лекарства, которые вы принимаете . Некоторые лекарства и натуральные продукты для здоровья могут вызывать симптомы или усугублять их.
- Недавние события со здоровьем , такие как операция или травма.Подобные события могут впоследствии вызвать симптомы или сделать их более серьезными.
- Ваши привычки в отношении здоровья и образ жизни , такие как привычки в еде и физических упражнениях, курение, употребление алкоголя или наркотиков, половой анамнез и путешествия.
Попробуйте домашнее лечение
Вы ответили на все вопросы. Судя по вашим ответам, вы сможете решить эту проблему дома.
- Попробуйте домашнее лечение, чтобы облегчить симптомы.
- Позвоните своему врачу, если симптомы ухудшатся или у вас возникнут какие-либо проблемы (например, если симптомы не улучшаются, как вы ожидали).Вам может потребоваться помощь раньше.
Когда область становится синей, очень бледной или холодной , это может означать, что произошло внезапное изменение кровоснабжения этой области. Это может быть серьезно.
Есть и другие причины изменения цвета и температуры. Синяки часто выглядят синими. Конечность может посинеть или побледнеть, если вы оставите ее в одном положении слишком долго, но ее нормальный цвет вернется после того, как вы ее переместите. То, что вы ищете, — это изменение внешнего вида области (она становится синей или бледной) и ощущения (она становится холодной на ощупь), и это изменение никуда не денется.
Симптомы инфекции могут включать:
- Усиление боли, отека, тепла или покраснения в области или вокруг нее.
- Красные полосы, ведущие с территории.
- Гной вытекает из области.
- Лихорадка.
Определенные состояния здоровья и лекарства ослабляют способность иммунной системы бороться с инфекциями и болезнями. Вот некоторые примеры для взрослых:
- Заболевания, такие как диабет, рак, болезни сердца и ВИЧ / СПИД.
- Длительные проблемы с алкоголем и наркотиками.
- Стероидные лекарства, которые можно использовать для лечения различных состояний.
- Химиотерапия и лучевая терапия рака.
- Другие лекарства, применяемые для лечения аутоиммунных заболеваний.
- Лекарства, принимаемые после трансплантации органов.
- Отсутствие селезенки.
Боль у взрослых и детей старшего возраста
- Сильная боль (от 8 до 10) : Боль настолько сильна, что вы не можете выдержать ее дольше нескольких часов, не можете спать и не можете делать ничего, кроме как сосредоточиться на боли.
- Умеренная боль (от 5 до 7) : боль достаточно сильная, чтобы нарушить вашу нормальную деятельность и ваш сон, но вы можете терпеть ее часами или днями. Умеренная также может означать боль, которая приходит и уходит, даже если она очень сильная.
- Легкая боль (от 1 до 4) : вы замечаете боль, но ее недостаточно, чтобы нарушить ваш сон или деятельность.
Серьезная травма — это любое событие, которое может привести к очень серьезной травме, например:
- Падение с высоты более трех.1 м (10 футов) [более 1,5 м (5 футов) для детей младше 2 лет и взрослых старше 65 лет].
- Автокатастрофа, в которой любой вовлеченный автомобиль проезжал со скоростью более 32 км (20 миль) в час.
- Любое событие, которое вызывает сильное кровотечение, которое вы не можете контролировать.
- Любое событие, достаточно мощное, чтобы сильно сломать большую кость (например, кость руки или ноги).
При сильном кровотечении , может быть правдой любое из них:
- Кровь выкачивается из раны.
- Кровотечение не останавливается и не замедляется при надавливании.
- Кровь быстро просачивается через повязку за повязкой.
С умеренным кровотечением , может быть правдой любое из них:
- Кровотечение замедляется или останавливается при надавливании, но начинается снова, если вы снимаете давление.
- Кровь может просочиться через несколько повязок, но это не быстро и не выходит из-под контроля.
При легком кровотечении может быть истинным любой из следующих вариантов:
- Кровотечение останавливается само по себе или под давлением.
- Кровотечение останавливается или замедляется до жидкой или тонкой струйки через 15 минут надавливания. Он может сочиться или просачиваться до 45 минут.
Боль у детей младше 3 лет
Трудно сказать, насколько сильно болит ребенок или малыш.
- Сильная боль (от 8 до 10) : Боль настолько сильна, что ребенок не может спать, не может чувствовать себя комфортно и постоянно плачет, что бы вы ни делали. Ребенок может пинаться, сжиматься в кулаке или гримасничать.
- Умеренная боль (от 5 до 7) : ребенок очень суетлив, сильно цепляется за вас и может плохо спать, но реагирует, когда вы пытаетесь его или ее утешить.
- Легкая боль (от 1 до 4) : ребенок немного суетлив и немного цепляется за вас, но реагирует, когда вы пытаетесь его или ее утешить.
Боль у детей от 3 лет
- Сильная боль (от 8 до 10) : Боль настолько сильна, что ребенок не может терпеть ее более нескольких часов, не может спать и не может делать ничего, кроме как сосредоточиться на боли.Никто не может терпеть сильную боль дольше нескольких часов.
- Умеренная боль (от 5 до 7) : Боль достаточно сильная, чтобы нарушить нормальную активность ребенка и его сон, но ребенок может терпеть ее часами или днями.
- Легкая боль (от 1 до 4) : ребенок замечает боль и может жаловаться на нее, но ее недостаточно, чтобы нарушить его или ее сон или деятельность.
Шок — это опасное для жизни состояние, которое может быстро возникнуть после внезапной болезни или травмы.
Взрослые и дети старшего возраста часто имеют несколько симптомов шока. К ним относятся:
- Обморок (потеря сознания).
- Чувство сильного головокружения или дурноты, как будто вы можете потерять сознание.
- Чувство сильной слабости или проблемы со стоянием.
- Отсутствие бдительности или способности ясно мыслить. Вы можете быть сбиты с толку, беспокоиться, бояться или быть не в состоянии отвечать на вопросы.
Шок — это опасное для жизни состояние, которое может быстро возникнуть после внезапной болезни или травмы.
Младенцы и маленькие дети часто имеют несколько симптомов шока. К ним относятся:
- Обморок (потеря сознания).
- Сильная сонливость или трудно просыпаться.
- Не отвечает, когда к нему прикасаются или говорят.
- Дыхание намного быстрее обычного.
- Действующий запутался. Ребенок может не знать, где он находится.
Симптомы сердечного приступа могут включать:
- Боль или давление в груди или странное ощущение в груди.
- Потоотделение.
- Одышка.
- Тошнота или рвота.
- Боль, давление или странное ощущение в спине, шее, челюсти или верхней части живота, либо в одном или обоих плечах или руках.
- Головокружение или внезапная слабость.
- Учащенное или нерегулярное сердцебиение.
Чем больше у вас этих симптомов, тем больше вероятность сердечного приступа. Боль в груди или давление — наиболее распространенный симптом, но некоторые люди, особенно женщины, могут не замечать их в такой степени, как другие симптомы.У вас может вообще не быть боли в груди, а вместо этого появиться одышка, тошнота или странное ощущение в груди или других областях.
Назначить встречу
Судя по вашим ответам, проблема не может быть улучшена без медицинской помощи.
- Запишитесь на прием к врачу в ближайшие 1-2 недели.
- Если возможно, попробуйте лечение в домашних условиях, пока вы ждете приема.
- Если симптомы ухудшатся или у вас возникнут какие-либо проблемы, позвоните своему врачу.Вам может потребоваться помощь раньше.
Обратитесь за помощью сейчас
Основываясь на ваших ответах, вам может потребоваться немедленная помощь . Без медицинской помощи проблема может усугубиться.
- Позвоните своему врачу, чтобы обсудить симптомы и организовать лечение.
- Если вы не можете связаться со своим врачом или у вас его нет, обратитесь за помощью в течение следующего часа.
- Вам не нужно вызывать скорую помощь, кроме случаев, когда:
- Вы не можете безопасно передвигаться, ведя машину самостоятельно или попросив кого-то другого отвезти вас.
- Вы находитесь в зоне с интенсивным движением транспорта или другими проблемами, которые могут замедлить работу.
Обратитесь за помощью сегодня
На основании ваших ответов, вам может скоро потребоваться медицинская помощь . Проблема, вероятно, не исчезнет без медицинской помощи.
- Позвоните своему врачу сегодня, чтобы обсудить симптомы и организовать лечение.
- Если вы не можете связаться со своим врачом или у вас его нет, обратитесь за помощью сегодня.
- Если сейчас вечер, наблюдайте за симптомами и обращайтесь за помощью утром.
- Если симптомы ухудшаются, скорее обратитесь за помощью.
Позвоните 911 сейчас
Судя по вашим ответам, вам нужна неотложная помощь.
Позвоните 911 или в другую службу экстренной помощи сейчас .
Непосредственно надавливайте на рану, пока не прибудет помощь. По возможности держите область приподнятой.
Иногда люди не хотят звонить в службу 911. Они могут подумать, что их симптомы несерьезны или что они могут просто попросить кого-нибудь их водить.Но, судя по вашим ответам, самый безопасный и быстрый способ получить необходимую помощь — это позвонить в службу 911, чтобы доставить вас в больницу.
Позвоните 911 сейчас
Судя по вашим ответам, вам нужна неотложная помощь.
Позвоните 911 или в другую службу экстренной помощи сейчас .
Иногда люди не хотят звонить в службу экстренной помощи. Они могут думать, что их симптомы несерьезны или что они могут просто попросить кого-нибудь их водить. Но, судя по вашим ответам, самый безопасный и быстрый способ получить необходимую помощь — это позвонить в службу 911, чтобы доставить вас в больницу.
Позвоните 911 сейчас
Судя по вашим ответам, вам нужна неотложная помощь.
Позвоните 911 или в другую службу экстренной помощи сейчас .
После того, как вы позвоните в службу 911, оператор может посоветовать вам разжевать 1 таблетку аспирина для взрослых (325 мг) или от 2 до 4 низких доз (81 мг) аспирина . Ждите скорую. Не пытайтесь водить машину самостоятельно.
Иногда люди не хотят звонить в службу 911. Они могут подумать, что их симптомы несерьезны или что они могут просто попросить кого-нибудь их водить.Но, судя по вашим ответам, самый безопасный и быстрый способ получить необходимую помощь — это позвонить в службу 911, чтобы доставить вас в больницу.
Послеоперационные проблемы
Боль в шее и руке | Джошуа Ли, доктор медицины, доктор философии
Взято из http://orthoinfo.org/topic.cfm?topic=A00332
Радикулопатия шейки матки (защемление нерва)
Информация о шейной радикулопатии также доступна на испанском языке: Radiculopatía cervical (nervio pinzado) .
Шейная радикулопатия, обычно называемая «защемлением нерва», возникает, когда нерв на шее сдавливается или раздражается там, где он разветвляется от спинного мозга. Это может вызвать боль, которая излучается в плечо, а также мышечную слабость и онемение, которые распространяются вниз по руке в кисть.
Цервикальная радикулопатия часто вызывается «износом» изменений позвоночника с возрастом, например, артритом. У молодых людей это чаще всего вызвано внезапной травмой, которая приводит к грыже межпозвоночного диска.
В большинстве случаев радикулопатия шейки матки хорошо поддается консервативному лечению, которое включает медикаменты и физиотерапию.
Шейная радикулопатия чаще всего возникает из-за дегенеративных изменений позвоночника с возрастом или из-за травмы, которая вызывает грыжу или выпуклость межпозвоночного диска.
Дегенеративные изменения. По мере того как диски в позвоночнике стареют, они теряют высоту и начинают выпирать. Также они теряют влагу, начинают сохнуть и становятся жестче.Эта проблема вызывает засорение или коллапс дискового пространства и потерю высоты дискового пространства.
( Left ) Вид сбоку здорового шейного позвонка и диска. ( Правый ) Диск, который выродился и разрушился.
По мере того, как диски теряют высоту, позвонки сближаются. Тело реагирует на сжатие диска, образуя больше кости — так называемых костных шпор — вокруг диска, чтобы укрепить его. Эти костные шпоры способствуют укреплению позвоночника. Они также могут сузить отверстие — маленькие отверстия на каждой стороне позвоночника, где выходят нервные корешки, — и защемить нервный корешок.
Дегенеративные изменения дисков часто называют артритом или спондилезом . Эти изменения нормальны и случаются у всех. Фактически, почти у половины всех людей среднего и старшего возраста изношены диски и защемлены нервы, которые не вызывают болезненных симптомов. Неизвестно, почему у некоторых пациентов появляются симптомы, а у других — нет.
Грыжа межпозвоночного диска (вид сбоку и в разрезе)
Грыжа межпозвоночного диска. Грыжа диска возникает, когда его студенистый центр (ядро) прижимается к его внешнему кольцу (кольцу).Если диск сильно изношен или поврежден, ядро может полностью сдавиться. Когда грыжа межпозвоночного диска выпячивается в направлении позвоночного канала, она оказывает давление на чувствительный нервный корешок, вызывая боль и слабость в области, которую нерв снабжает.
Грыжа межпозвоночного диска часто возникает при подъеме, вытягивании, сгибании или скручивании.
Симптомы
В большинстве случаев боль при шейной радикулопатии начинается с шеи и распространяется вниз по руке в области, обслуживаемой поврежденным нервом.Эта боль обычно описывается как жгучая или острая. Определенные движения шеи — например, вытягивание, растяжение шеи или поворот головы — могут усилить боль. Другие симптомы включают:
- Покалывание или ощущение «иголок» в пальцах или руке
- Слабость в мышцах руки, плеча или кисти
- Потеря чувствительности
Некоторые пациенты сообщают, что боль уменьшается, когда они кладут руки на голову. Это движение может временно уменьшить давление на нервный корешок.
Осмотр врача
Медицинский осмотр
После обсуждения вашей истории болезни и общего состояния здоровья ваш врач спросит вас о ваших симптомах. Затем он или она осмотрит вашу шею, плечо, руки и кисти на предмет мышечной слабости, потери чувствительности или любых изменений в ваших рефлексах.
Ваш врач может также попросить вас выполнить определенные движения шеи и рук, чтобы попытаться воссоздать и / или облегчить ваши симптомы.
Тесты
На этом МРТ-изображении показаны выпуклые диски, давящие на спинной мозг (красные стрелки).
Воспроизведено из Boyce R, Wang J: Оценка боли в шее, радикулопатии и миелопатии: визуализация, консервативное лечение и хирургические показания. Лекции учебного курса 52. Роузмонт, Иллинойс, Американская академия хирургов-ортопедов, 2003 г., стр. 489-495.
Рентгеновские снимки. Обеспечивают изображения плотных структур, например костей. Рентген покажет расположение костей на шее. Он также может выявить сужение отверстия и повреждение дисков.
Компьютерная томография (КТ). Более детальная, чем обычный рентген, компьютерная томография может помочь вашему врачу определить, есть ли у вас костные шпоры возле отверстия в шейном отделе позвоночника.
Магнитно-резонансная томография (МРТ). Эти исследования позволяют лучше визуализировать мягкие ткани тела. МРТ шеи может показать, вызвано ли сдавление нерва повреждением мягких тканей, например выпуклостью или грыжей межпозвоночного диска. Это также может помочь вашему врачу определить, есть ли повреждение спинного мозга или нервных корешков.
Электромиография (ЭМГ). Электромиография измеряет электрические импульсы мышц в состоянии покоя и во время сокращений. Исследования нервной проводимости часто проводятся вместе с ЭМГ, чтобы определить, нормально ли функционирует нерв. Вместе эти тесты могут помочь вашему врачу определить, вызваны ли ваши симптомы давлением на корешки спинномозговых нервов и повреждением нервов или другим заболеванием, которое вызывает повреждение нервов, например диабетом.
Лечение
Важно отметить, что большинство пациентов с шейной радикулопатией со временем выздоравливают и не нуждаются в лечении.У некоторых пациентов боль проходит относительно быстро — за несколько дней или недель. Для других это может занять больше времени.
Это также обычное явление для шейной радикулопатии, которая улучшилась, чтобы вернуться в какой-то момент в будущем. Даже когда это происходит, обычно становится лучше без какого-либо специального лечения.
Однако в некоторых случаях радикулопатия шейки матки не проходит. Эти пациенты нуждаются в обследовании и лечении.
Нехирургическое лечение
Первоначальное лечение шейной радикулопатии нехирургическое.Варианты консервативного лечения включают:
Мягкий шейный воротник. Это мягкое кольцо, которое оборачивается вокруг шеи и удерживается на липучке. Ваш врач может посоветовать вам носить мягкий шейный воротник, чтобы мышцы шеи отдыхали и ограничивали движения шеи. Это может помочь уменьшить защемление нервных корешков, сопровождающих движение шеи. Мягкий воротник следует носить только в течение короткого периода времени, поскольку длительное ношение может снизить силу мышц шеи.
Физиотерапия. Специальные упражнения могут помочь облегчить боль, укрепить мышцы шеи и улучшить диапазон движений. В некоторых случаях можно использовать вытяжение, чтобы мягко растянуть суставы и мышцы шеи.
Лекарства. В некоторых случаях лекарства могут помочь улучшить ваши симптомы.
- Нестероидные противовоспалительные препараты (НПВП). НПВП, включая аспирин, ибупрофен и напроксен, могут облегчить боль, если ваша боль вызвана раздражением или воспалением нервов.
- Пероральные кортикостероиды. Короткий курс пероральных кортикостероидов может помочь облегчить боль за счет уменьшения отека и воспаления вокруг нерва.
Инъекция в фасеточный сустав в шейный отдел позвоночника.
- Стероидные инъекции. В этой процедуре стероиды вводятся рядом с пораженным нервом, чтобы уменьшить местное воспаление. Инъекция может быть помещена между пластинками (эпидуральная инъекция), в отверстие (избирательная нервная инъекция) или в фасеточный сустав.Хотя инъекции стероидов не снимают давление на нерв, вызванное узким отверстием, выпуклостью или грыжей межпозвоночного диска, они могут уменьшить отек и облегчить боль на достаточно долгое время, чтобы позволить нерву восстановиться.
- Наркотики. Эти лекарства предназначены для пациентов с сильной болью, которая не купируется другими способами. Наркотики обычно назначают только на ограниченный срок.
Хирургическое лечение
Если после определенного периода времени консервативное лечение не помогает облегчить симптомы, врач может порекомендовать операцию.Существует несколько хирургических процедур для лечения радикулопатии шейки матки. Процедура, которую рекомендует ваш врач, будет зависеть от многих факторов, включая симптомы, которые вы испытываете, и расположение пораженного нервного корешка.


 Бурса помогает мышцам и сухожилиям скользить по костям. Бурса может воспалиться из-за чрезмерной нагрузки на плечо или травмы.
Бурса помогает мышцам и сухожилиям скользить по костям. Бурса может воспалиться из-за чрезмерной нагрузки на плечо или травмы. При более сильной боли можно прописать более сильное противовоспалительное средство или сделать инъекцию кортизона в сумку под акромионом.
При более сильной боли можно прописать более сильное противовоспалительное средство или сделать инъекцию кортизона в сумку под акромионом. Ключица (ключица), лопатка (лопатка) и кость плеча (плечевая кость).
Ключица (ключица), лопатка (лопатка) и кость плеча (плечевая кость).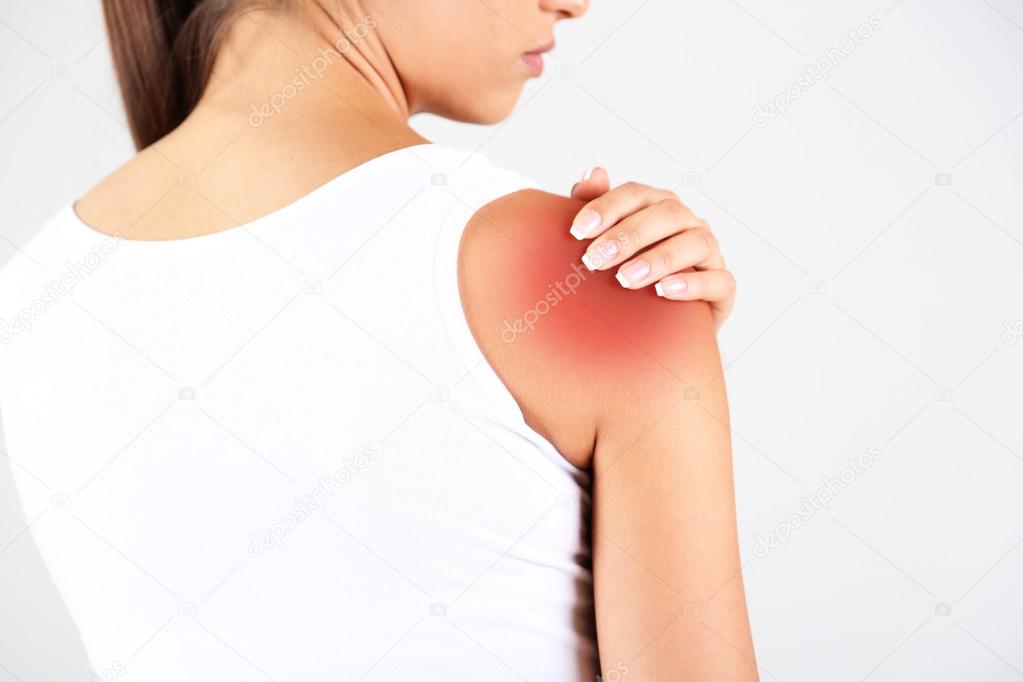 Состоящая из сухожилий, вращающая манжета (и связанные с ней мышцы) удерживает шарнир плечевого сустава в верхней части кости плеча (плечевой кости).
Состоящая из сухожилий, вращающая манжета (и связанные с ней мышцы) удерживает шарнир плечевого сустава в верхней части кости плеча (плечевой кости). Диагностическая процедура визуализации, при которой используется комбинация рентгеновских лучей и компьютерных технологий для получения горизонтальных или осевых изображений (часто называемых срезами) тела. Компьютерная томография показывает подробные изображения любой части тела, включая кости, мышцы, жир и органы. КТ более детализирована, чем обычная рентгенография.
Диагностическая процедура визуализации, при которой используется комбинация рентгеновских лучей и компьютерных технологий для получения горизонтальных или осевых изображений (часто называемых срезами) тела. Компьютерная томография показывает подробные изображения любой части тела, включая кости, мышцы, жир и органы. КТ более детализирована, чем обычная рентгенография.