Тянет низ живота при беременности: все причины и рекомендации
Тянущая боль внизу живота во время беременности всегда вызывает страх и ужас у женщин в положении. Да, потерять беременность, особенно долгожданную, или получить критические осложнения, чреватые нарушениями развития малыша, — невеселая перспектива.
И порой разобраться, в чем же причина такого симптома и насколько это опасно, даже специалисту весьма сложно.
Поэтому беременные с такими проявлениями должны обязательно говорить о данной жалобе гинекологу. А врач в свою очередь должен обследовать пациентку и исключить патологическое течение беременности.
Врач целенаправленно опросит будущую мамочку о характере болей, их интенсивности, точной локализации. Уточнит обязательно, с чем связывает появление боли сама беременная.
Например, боль внизу живота может возникать после физического или эмоционального перенапряжения, сильных переживаний. Возможно появление болевых ощущений даже при кашле, чихании или глубоком вдохе.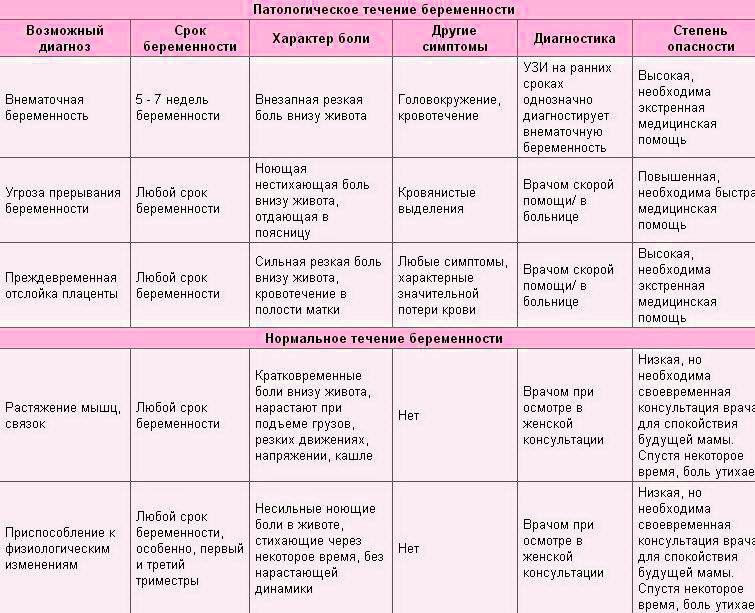
Так как тянущие боли могут возникать и при патологии смежных с маткой органов, то специалист уточнит, есть ли связь между этими симптомами и работой кишечника или мочевыделительной системы.
Причины
Выше я перечислила неполный перечень ситуаций, при которых у беременных может заболеть живот. Но это не причины, а внешние проявления, симптомы этих причин. О самих причинах речь пойдет ниже.
Среди причин тянущих болей в нижней части живота можно выделить две группы — физиологические и патологические.
Физиологическими можно назвать причины, которые закономерно возникают в организме всех без исключения женщин, вынашивающих ребенка. Ведь организм женщины в этот период претерпевает массу изменений.
Например, само увеличение матки уже может вызывать дискомфорт внизу живота.
Это вполне закономерное изменение. Как правило, оно не влечет за собой никаких негативных последствий для организма будущей мамы и малыша. Хотя дискомфорт, естественно, создает. Проходят такие боли сами собой и не требуют никакого лечения.
Патологические причины включат в себя те изменения в организме женщины в положении, которые могут привести к ухудшению здоровья матери или плода. И тут важно не прозевать опасную ситуацию и вовремя обратиться за помощью к специалисту.
Физиологические изменения, вызывающие боль на ранних сроках
Да, тянущая боль внизу живота, особенно на ранних сроках, может быть связана с некоторыми физиологическими процессами в организме беременной. Но совсем не обязательно, что она появится.
Болезненные ощущения в начале беременности при определенной физиологической ситуации могут быть, а могут и не быть. У каждой женщины начинается и заканчивается беременность по-своему. Все процессы индивидуальны.
Здесь стоит упомянуть и про болевой порог, уровень которого у каждого человека свой. То есть, каждый человек по-своему чувствует боль.
Например, женщины с низким болевым порогом более восприимчивы к любым болезненным ощущениям, дискомфорту и потягиванию живота. В то же время женщины с высоким болевым порогом на нерегулярную монотонную тянущую боль в нижней части живота и вовсе не обращают внимание.
Итак, перейдем к физиологическим изменениям в организме беременной женщины, которые могут спровоцировать болевые ощущения внизу живота на ранних стадиях беременности.
С наступлением беременности форма матки меняется с грушевидной на яйцевидную. Также усиливается кровоснабжение этого детородного органа, что может спровоцировать потягивание внизу живота.
На седьмые сутки после зачатия оплодотворенная яйцеклетка (зигота), спустившись по маточной трубе в полость матки, как будто пробуравливает себе место в маточной стенке, чтобы там зафиксироваться. При этом чувствительные женщины могут ощутить боли, подобные менструальным.
В некоторых случаях это может сопровождаться скудными кровянистыми или сукровичными выделениями из влагалища, которые женщины могут воспринять как начало менструации раньше времени.
Во время беременности меняется гормональный фон, который способствует расслаблению мышц и связок, особенно мышц малого таза.
Расслаблению мышц способствует гормон прогестерон. Еще его называют гормоном, сохраняющим беременность, так как он препятствует избыточному тоническому сокращению (гипертонусу) мышц в организме беременной. В том числе это касается мышц главного мышечного органа – матки.
Еще его называют гормоном, сохраняющим беременность, так как он препятствует избыточному тоническому сокращению (гипертонусу) мышц в организме беременной. В том числе это касается мышц главного мышечного органа – матки.
Под воздействием прогестерона и еще одного важного вещества, релаксина, происходит разрыхление связок суставов, хрящей сочленений тазовых костей.
Тазовые кости немного расходятся, подстраиваясь под увеличивающуюся нагрузку увесистой матки. Объем таза увеличивается, что обеспечивает более легкое прохождение малыша по родовым путям.
Но при этом расслабляется не только мускулатура матки, но и мышечный слой кишечника. Это приводит к нарушениям перистальтики кишечника у беременных. Как следствие — метеоризм или неустойчивый стул (то запор, то понос) – частые спутники беременности.
Такие явления, как правило, всегда дают о себе знать симптомами распирания, тяжести и потягивания нижнего сегмента живота.
Следовательно, дискомфорт в нижнем сегменте живота у беременных не всегда может быть связан с изменениями органов малого таза.
Физиологические изменения, вызывающие боль на поздних сроках
Второй триместр принято считать самым спокойным периодом в течение всей беременности. Но и в это время могут тянущие боли потревожить беременную женщину.
Дело в том, что для этого времени характерны наиболее интенсивный рост и высокая двигательная активность малыша. Матка также интенсивно растет и сильно перерастягивается. Дополнительно мышечные волокна матки реагируют сокращением на двигательную активность плода.
Как следствие действия всех этих процессов в комплексе, редкое неинтенсивное потягивание нижнего сегмента живота в середине беременности и на поздних сроках имеет место быть.
И встречается это у будущих мамочек довольно часто. На поздних сроках беременности, начиная примерно с 37-й недели, непродолжительная и умеренная тянущая боль внизу живота считается вполне нормальным явлением.
Так организм женщины уже готовится к родам. Матка начинает периодически сокращаться. Появляются так называемые тренировочные схватки.
Такой этап «тренировки» или, иначе говоря, «разминки» очень важен в процессе подготовки к родам. Ведь роды – это не спонтанный процесс, как может показаться на первый взгляд. Запуск родовой деятельности происходит поэтапно и не быстро.
Если срок беременности больше 37 недель, беременность считается доношенной. Поэтому, когда на таком сроке тянущая боль нарастает и переходит в схваткообразную, пора собираться в роддом.
Как отличить физиологические причины тянущей боли внизу живота?
Для этого необходимо внимательно прислушаться к характеру боли, проследить ее связь с другими признаками нарушения функций внутренних органов (например, кишечника).
Очевидно, что двух одинаковых беременностей не бывает. У всех каждый ее этап протекает по-разному. Но можно выделить несколько признаков не требующей медицинского вмешательства тянущей боли внизу живота.
К ним можно отнести:
- Боль не постоянная, не интенсивная, монотонная, а не схваткообразная или острая.

- Боль проходит после кратковременного отдыха в горизонтальном положении.
- Боль не нарастает и не мешает в повседневных делах женщины (не нарушает резко ее привычный образ жизни).
- При этом нет сукровичных или кровянистых выделений из влагалища.
- Отсутствуют другие признаки нарушения функции внутренних органов. Например, нет признаков расстройства органов пищеварения или мочеиспускания (диареи, тошноты, рвоты, общего недомогания, расстройства мочеиспускания).
- Прием одной таблетки Но-шпы или другого спазмолитика (если нет противопоказаний) стойко снимает тянущую боль внизу живота.
- Кроме боли, нет других признаков нарушения самочувствия.
То есть, нет снижения артериального давления, учащенного сердцебиения, повышенного потоотделения или холодного липкого пота, помутнения сознания или предобморочного состояния. Эти признаки являются проявлениями опасных патологий, которые требуют срочного медицинского вмешательства (например, разрыв маточной трубы при внематочной беременности).
Патологические причины тянущей боли внизу живота
В этом блоке статьи мы рассмотрим причины так называемых акушерских болей, связанных с прерыванием беременности, внематочной беременностью и др. Поговорим также о причинах тянущей боли, связанных с какой-либо хирургической патологией беременности (аппендицит, кишечная непроходимость и др.).
Акушерские боли: как распознать и как обследоваться?
Внематочная беременность
Тянущая боль внизу живота может свидетельствовать о внематочной беременности. При внематочной беременности закрепление эмбриона происходит не в полости матки, как обычно, а в самой маточной трубе.
Гораздо реже, но встречаются случаи, когда оплодотворенная яйцеклетка может имплантироваться даже в брюшной полости.
При внематочной беременности женщину в таких случаях беспокоят регулярные сильные боли. Характерна односторонняя локализация боли (со стороны прикрепленного эмбриона в маточной трубе).
Боль, как правило, нарастает по мере роста эмбриона. Нередко боль усиливается при надавливании или при физической нагрузке. Характерна также иррадиация боли в поясницу, задний проход или ноги.
Нередко боль усиливается при надавливании или при физической нагрузке. Характерна также иррадиация боли в поясницу, задний проход или ноги.
К пятой-седьмой неделям беременности эмбрион занимает значительную часть маточной трубы. Поэтому в это время существует реальная угроза разрыва трубы и массивного кровотечения.
Появляются мажущие кровянистые выделения из влагалища. При этом присоединяются симптомы общего недомогания: головокружение, головная боль, слабость, снижается артериальное давление.
При внематочной беременности тест положительный, но содержание ХГЧ (хорионического гонадотропина человека) в крови снижено. В диагностике данного состояния помогает УЗИ.
При ранней диагностике есть возможность спасти маточную трубу, проведя своевременно операцию. Но внематочная беременность с точки зрения ее продолжения всегда обречена на провал.
Угроза прерывания беременности
При угрозе прерывания беременности женщину беспокоят тянущие боли внизу живота, не утихающие даже в спокойном состоянии. Любая физическая активность вызывают усиление болей.
Любая физическая активность вызывают усиление болей.
Характерно появление кровянистых выделений различной интенсивности. Женщина ощущает общую слабость, вялость. Нередко появляется потемнение или «мушки» в глазах, головокружение. На поздних сроках беременности такие симптомы могут сопровождаться схваткообразными болями.
Такое состояние требует неотложной помощи, нужно экстренно обратиться в медучреждение.
Госпитализация при угрозе прерывания беременности обязательна. Не пытайтесь избежать ее, так как и ребенок, и мать нуждаются в постоянном наблюдении и комплексном лечении.
Возникновение угрозы прерывания беременности часто вызвано нервными перенапряжениями, физическими нагрузками, стрессами, инфекционными заболеваниями, изменением гормонального фона.
Нередко угрозе прерывания беременности предшествует гипертонус матки. Женщины, помимо тянущей боли, ощущают резкое напряжение матки. Они описывают это чувство, что у них как бы «каменеет живот».
Нельзя к такому симптому относиться без должного внимания. Ведь повышенный тонус матки может спровоцировать выкидыш.
Ведь повышенный тонус матки может спровоцировать выкидыш.
При своевременном выявлении и грамотной терапии эта патология имеет благоприятный прогноз.
Замершая беременность
Еще одной причиной тянущей боли внизу живота при беременности является замершая беременность. Причинами, по которым эмбрион прекращает развиваться, могут являться сбои на генном уровне, гормональный дисбаланс, неправильный образ жизни родителей. Также существует высокий риск «замирания эмбриона» при искусственном оплодотворении.
Выделяют так называемые критические периоды течения беременности, когда эмбрион особенно уязвим. Их несколько: сначала это 3-4 недели беременности, потом — 8-11 недели и 16-18 недели внутриутробного развития.
Иногда у женщин при замершей беременности могут вообще отсутствовать какие-либо жалобы. Но чаще присутствует какой-то дискомфорт или периодически чувствуется тянущая боль в нижнем сегменте живота.
Диагностика такого состояния заключается в проведении УЗИ-исследования.
Диагноз замершей беременности подтверждается, если во время УЗИ не определяется сердцебиение ребенка.
Также для подтверждения диагноза определяют уровень ХГЧ в венозной крови беременной. При замершей беременности отсутствует нарастание концентрации этого гормона в крови.
Преждевременная отслойка плаценты
Преждевременная отслойка плаценты может происходить на любом сроке беременности. Причинами отслойки плаценты могут быть травмы, резкие перепады артериального давления, перенесенное инфекционное заболевание, физические нагрузки, эмоциональное перенапряжение, короткая пуповина плода.
При преждевременной отслойке плаценты женщина ощущает резкие или схваткообразные боли внизу живота. Для того, чтобы как-то облегчить состояние, женщина часто занимает вынужденное положение. То есть, она пытается найти наиболее удобное положение и оставаться в таком положении надолго.
Далее присоединяются симптомы общего недомогания, слабость, головокружение.
Матка сильно напряжена, становится болезненной. Внутри матки происходит разрыв сосуда, в результате которого открывается кровотечение. Кровотечение может быть различной степени интенсивности. Происходит нарастание плацентарной гематомы (кровоподтека).
Внутри матки происходит разрыв сосуда, в результате которого открывается кровотечение. Кровотечение может быть различной степени интенсивности. Происходит нарастание плацентарной гематомы (кровоподтека).
Главная опасность отслойки плаценты — нарушение питания плода (кислородное голодание). При значительной степени отслойки существует угроза внутриутробной гибели плода.
Таким образом, отслойка плаценты является поводом для экстренной госпитализации и, если позволяет срок беременности, оперативного родоразрешения путем кесарева сечения.
Боли, не связанные с развитием беременности
Достаточно часто у женщины появляются тянущие боли внизу живота, не связанные с развитием плода. Но состояния, о которых пойдет речь дальше, являются не менее опасными в отношении здоровья будущей мамы и ее малыша.
Нередко, вследствие снижения иммунной защиты, у беременной женщины развивают различные воспалительные заболевания мочеполовой системы или обостряются уже существующие хронические заболевания.
Так, некоторые инфекции, включая и те, которые передаются половым путем, обостряются во время беременности. Они также способны вызывать дискомфорт и болевые ощущения внизу живота.
Для исключения острых или хронических воспалительных процессов беременной женщине при постановке на учет в женской консультации необходимо пройти полное обследование.
У беременных достаточно часто наблюдаются различные инфекции почек и мочеполовой системы. Самой распространенной инфекцией во время беременности, которая может давать тянущую боль в нижней части живота, является острый цистит (воспаление мочевого пузыря).
При цистите, помимо боли, женщину беспокоит учащенное и/или болезненное мочеиспускание, «ложные» позывы или мочеиспускание малыми порциями, чувство неполного опорожнения мочевого пузыря. Моча мутнеет из-за примесей белка, лейкоцитов, слизи, солей, а иногда и крови.
Без специфического лечения в таком случае не обойтись. Поэтому необходимо обратиться к врачу для обследования и лечения этого неприятного недуга.
Тянущую боль внизу живота также могут спровоцировать проблемы с пищеварением.
О расслабляющем действии прогестерона на кишечник я уже писала выше. Вследствие этого практически каждая женщина страдает в той или иной степени от нарушений работы желудочно-кишечного тракта во время беременности (запоры, диарея, метеоризм, изжога, тошнота).
Существуют препараты, которые способствуют нормализации перистальтики кишечника и борются с повышенным газообразованием. Но назначать их имеет право только врач, знающий все нюансы протекающей беременности.
Но любая терапия для нормализации работы пищеварительной системы результат даст лишь отчасти, временно погасит симптомы расстройства. Ведь вышеописанные проблемы с пищеварением вызывают вполне естественные изменения в организме беременной (гормональный фон).
Представьте, что будет, если к этим закономерным изменениям прибавятся еще и погрешности в питании беременной! Правильно, проблем с болевыми ощущениями станет больше, и они станут острее.
Я намеренно заостряю внимание на этом моменте, так как по опыту знаю, что практически никто из беременных не воспринимают всерьез рекомендации врача о здоровом образе жизни.
Многие себя оправдывают традиционно сложившимся стереотипом, что беременная не должна себе ни в чем отказывать. Мол, ребенку нужно, он требует.
Хотя, по сути, это самое «правильное питание» во время беременности — это не так уж и сложно. Нужно просто не переедать, есть часто, но дробными порциями, пить достаточно чистой воды, исключить фаст-фуд и вредные напитки. При этом никто не призывает беременную голодать или ограничивать себя в каких-либо продуктах.
Немного отвлеклась, вернемся непосредственно к теме.
Тянущую боль внизу живота могут спровоцировать различные хирургические патологии.
Нередко во время беременности у женщин воспаляется аппендикс. При этом из-за смещения беременной маткой внутренних органов и кишечника не всегда по локализации боли можно легко распознать аппендицит.
Для аппендицита характерна ноющая тупая боль, как правило, в правой подвздошной области или чуть выше. Также наблюдается повышение температуры в пределах 37-38оС, тошнота, чаще однократная рвота.
Приведенные признаки — это, несомненно, повод для вызова скорой помощи и госпитализации в стационар.
Спешу успокоить, что операция при данной патологии никак не скажется на развитии ребенка. А вот промедление с такими симптомами может привести к массивному воспалению внутри брюшной полости — перитониту.
Достаточно редко, но встречаются случаи и кишечной непроходимости у беременных женщин. Боль при кишечной непроходимости резкая схваткообразная, разлитая, с четко повторяющимися приступами каждые 10-15 минут (как идет перистальтическая волна по кишечнику).
При этом, помимо боли в животе, будет задержка кала и газов. Живот вздут ассиметрично, аппетит снижен, имеется ощущение слабости. С течением времени появятся более грозные признаки патологии, в частности, многократная неукротимая рвота, которая приводит к быстрому обезвоживанию организма.
В случае кишечной непроходимости показано экстренное хирургическое вмешательство.
На заметку!
Подводя итог, выделю несколько критических симптомов, с которыми срочно необходимо обращаться за медицинской помощью.
- Регулярные боли внизу живота резкие и нарастающие.
- Боли не проходят после отдыха в горизонтальном положении.
- Схваткообразные боли внизу живота, вне зависимости от их интенсивности.
- Выделения из влагалища (кровянистые, сукровичные, мажущие).
- Расстройства со стороны пищеварительной системы (тошнота, рвота, изменение стула).
- Усиливающаяся боль при надавливании в месте болезненных ощущений, вне зависимости от локализации боли.
Несомненно, причин, из-за которых во время беременности тянет низ живота, достаточно много. Вероятно, мне не удалось описать их все, что-то упустила. Но это не так важно.
Важно, чтобы вы из этой статьи сделали главный вывод: в любом случае нужно относиться внимательно к себе, прислушиваться к новым ощущениям, чтобы не прозевать опасную ситуацию и вовремя обратиться за медицинской помощью
И пусть вы даже лишний раз обратитесь к врачу, наблюдающему вашу беременность, по несерьезному поводу, чем пропустите что-либо серьезное.
Почему тянет низ живота при беременности?
14 September 2015
Просмотров: 4087
Что делать, если тянет низ живота при беременности? В первую очередь, необходимо обратиться с этой проблемой к врачу. Дело в том, что тянущие боли могут носить оповещающий характер, то есть давать женщине сигнал о том, что малыш скоро захочет появиться на свет (тренировочные схватки). Очень важным является период, в котором появляется данный симптом. Если такого рода боль беспокоит не в третьем триместре, то это может сигнализировать об опасности, вплоть до выкидыша.
Отчего может тянуть внизу живота?
Если при беременности тянет живот, то это может говорить о проблемах с внутренними органами. Основными причинами такого симптома могут служить следующие состояния:
- нарушение функциональности желудочно-кишечного тракта, как следствие – проблемы с дефекацией, развитие дисбактериоза (который угрожает перейти в хроническую форму) и глистной инвазии;
- воспаление аппендикса или острое состояние панкреатита;
- проблемы с мочеиспускательной системой – почечные заболевания, дисфункции мочевого пузыря, матки или яичников;
- внематочная беременность;
- сигнал об угрозе выкидыша или преждевременные роды;
- отслойка плаценты.

Но необходимо отличать тянущие боли, которые требуют немедленного реагирования,от ощущений, которые являются нормой. Не стоит беспокоиться, если:
- тянет не постоянно, а только время от времени, а боль прекращается, если принять горизонтальное положение и расслабиться;
- ощущения имеют тупой и ноющий характер;
- кроме боли, никаких других симптомов, которые могли сигнализировать о заболеваниях желудочно-кишечного тракта, не наблюдается;
- отсутствуют кровянистые выделения;
- прием но-шпы или папавериновых свечей помогает избавиться от боли;
- боль вполне терпима и не имеет тенденции к возрастанию;
- дискомфорт локализуется только в нижней части живота и никуда не отдает;
- пульс и давление имеют допустимые значения;
- женщину не тошнит.
Но специалисты все же настаивают на том, что при любых дискомфортных ощущениях стоит показываться гинекологу. Так как может сложиться такая ситуация, что болезнь даст о себе знать изначально легкой болью, а потом резко обостриться.
Почему тянет живот при беременности в І и II триместре?
Самый важный период в беременности – первый триместр. В это время формируется плод и все жизненно необходимые функции. Поэтому если боль возникает именно в этот период, то женщина обязательно должна прислушаться к своим ощущениям. Когда такая ситуация наблюдается на 26-28 неделе, то медицинская помощь обязательна, так как это может говорить об угрозе выкидыша или внематочной беременности.
Следует насторожиться, если:
- боль отдается в поясничный отдел, причем при любой физической деятельности начинает усиливаться;
- кроме боли, наблюдаются выделения с кровянистыми включениями;
- общее состояние ухудшается – появляются слабость, головные боли с головокружениями.
Если проблема заключается во внематочной беременности, то наблюдаются следующие симптомы:
- боль возникает резко, причем сначала она тупая, но может внезапно перейти в острую и колющую;
- женщину постоянно тошнит, причем такое состояние может закончиться рвотными позывами, она чувствует себя слабо, может пропасть аппетит;
- показатели артериального давления ниже нормы, из-за чего наблюдаются обморочные состояния, а если померить пульс, то он будет с частым ритмом, кожа приобретает бледный оттенок;
- есть кровянистые выделения в больших объемах, а если произойдет разрыв маточной трубы, то их станет еще больше.

Все приведенные моменты опасны для жизни, поэтому женщина обязана обратиться за помощью к врачу, и чем быстрее она это сделает, тем для нее и малыша будет лучше.
Тянет ли живот при беременности в III триместре?
Что касается поздних сроков, то тут такой симптом может говорить и о близких родах, и о наличии каких-либо заболеваний в организме. Здесь очень важно конкретизировать причину такого состояния.
В третьем триместре беременной необходимо медицинское наблюдение в любом случае, будь то боли кратковременного или долгосрочного характера. Обычно на 30-32 недели тянущие ощущения возникают на фоне вздутия или изжоги. Соответственно, пациентке проводят корректировку питания, дабы в дальнейшем избежать таких ситуаций. Если малыш решил резко нагнать свои показатели по росту и весу, то это обязательно отразится на ощущениях матери. Поэтому мышцам приходится резко перестраиваться и растягиваться, а это не всегда приятно. К такой ситуации стоит быть готовым, если ультразвуковое исследование показывает, что плод несколько крупнее, чем положено по средним показателям.
Чтобы облегчить состояние, беременной рекомендуется посещать гимнастику для рожениц либо ознакомиться с упражнениями и выполнять их на дому.
Такая зарядка направлена на развитие гибкости мышечных тканей, а также помогает их укрепить. Оптимальным вариантом будет йога, бассейн, фитбол или пилатес. Дискомфорт на 32-34 недели, который возникает внезапно и сопровождается отвердением живота, может сигнализировать о приближении родов. В этой ситуации необходимо вызвать скорую помощь или самостоятельно добраться до роддома.
Особого внимания требуют выделения
Если неожиданно обнаруживается жидкость на нижнем белье с кровянистыми включениями, то без скорой помощи не обойтись. Обычно в таких случаях кладут в стационар, иначе на позднем сроке могут случиться преждевременные роды, причем ребенок не выживет, ведь у него еще не до конца сформировалась легочная система. Поэтому такое состояние требует тщательного контроля со стороны медицинских сотрудников.
В случае схваткообразных болей есть вероятность, что процесс отслоения плаценты уже начался. Такая ситуация часто наблюдается, если женщина по каким-то причинам получила травму в области живота, а также из-за проблем с давлением, активной физической деятельности или в случае гипоксии плода.
Лучше всего под рукой всегда иметь мобильный телефон с номером лечащего гинеколога. В случае возникновения нестандартных ситуаций, беременная должна позвонить специалисту, четко изложить суть проблемы и внимательно выслушать все рекомендации. Ни в коем случае нельзя откладывать такой звонок. Дело в том, что вовремя не среагировав, можно не спасти жизнь малышу. Если наблюдаются кровотечения, то для беременной это самая опасная ситуация. Чтобы спасти жизнь ребенка, женщина должна в срочно вызвать скорую, после чего ее доставят в медицинское учреждение и проведут кесарево сечение. Иначе жизнь ребенка не спасти.
Поэтому не стоит ждать запланированного визита к врачу, если возникает боль или другие дискомфортные ощущения в животе, следует самостоятельно обращаться за помощью. Но хочется сказать, что будущая мать не должна впадать в панику ни в коем случае. во-первых, это помешает сосредоточиться и скоординировать свои действия, а во-вторых, ребенок почувствует состояние матери и сам начнет «волноваться».
Но хочется сказать, что будущая мать не должна впадать в панику ни в коем случае. во-первых, это помешает сосредоточиться и скоординировать свои действия, а во-вторых, ребенок почувствует состояние матери и сам начнет «волноваться».
Стоит знать, что такие состояния вполне нормальны на поздних сроках, ведь плод растет, ему становиться мало места и он уже хочет побыстрее выйти наружу.
https://www.youtube.com/watch?v=ANI4AR0HhRo
Кроме того, не стоит забывать, что начиная с 20 недели, малыш всячески старается напомнить своим родителям о своем существовании, а каждое его «напоминание» в виде удара по одному из внутренних органов, может отразиться потом тянущей болью внизу живота.
Поэтому, чтобы зря не волноваться, но и не упустить момент, роженица должна внимательно контролировать свое здоровье и строго выполнять все наставления своего врача. Придерживаться правильного образа жизни, здорового питания, заниматься гимнастикой для беременных. Если помнить про все эти моменты, то беременность и роды принесут только приятные ощущения и воспоминания.
Автор:
Иван Иванов
Поделись статьей:
Оцените статью:
Похожие статьи
Почему тянет низ живота при беременности и когда это опасно
Тянущие боли внизу живота
Вряд ли есть хоть одна мама, которая не задавалась бы вопросом «почему тянет низ живота при беременности», стоит ли этого опасаться или это является нормальным явлением?
Чтобы будущим родителям быть спокойнее и не нервничать лишний раз, рекомендуется детально изучить причины, которые могут вызвать неприятные ощущения внизу живота.
Опасность либо норма? В чем кроется причина данного явления?
Первое, о чем стоит задуматься при появлении болевых ощущений, это почему тянет низ живота? Ведь это может быть нормой, а может свидетельствовать о серьезном недуге или быть предвестником прерывания беременности.
В целом, специалисты выделяют две большие группы причин тянущих ощущений:
- физиологические – не требуют медицинской помощи, поскольку не оказывают влияния на развитие малыша и ситуацию в целом
- патологические – оказывают влияние на течение беременности, могут привести к преждевременному прерыванию
Последняя группа в свою очередь разделяется на акушерские и не акушерские боли. Первые напрямую зависят от процесса вынашивания малыша, а вторые могут быть одним из симптомов заболеваний, которые не имеют ничего общего с зачатием и вынашиванием дитя.
Акушерский тип требует отдельного внимания, поскольку может быть связан с такими неприятными и опасными явлениями как:
- внематочная беременность
- угроза прерывания вынашивания
- преждевременная отслойка плаценты, которая, по классификации может быть как полной, так и частичной
- а также другими явлениями
Не акушерские боли могут являться предпосылкой заболеваний, совершенно не связанными с вынашиваем малютки:
- проблемы с пищеварительным трактом
- аппендицит
- растяжение мышц нижнего и среднего пресса
- смещение внутренних органов
В каких случаях это является нормой
Беременность: сложно представить наиболее ответственный, волнительный и в то же время физиологически тяжелый период. Наряду с наибольшим счастьем тут и там появляются тревожные симптомы и множество разнообразных дискомфортных ощущений. В частности, и тянущие боли, которые локализуются в нижней части животика мамочки.
Наряду с наибольшим счастьем тут и там появляются тревожные симптомы и множество разнообразных дискомфортных ощущений. В частности, и тянущие боли, которые локализуются в нижней части животика мамочки.
Первоначально, многих волнует вопрос «почему тянет низ живота при беременности на ранних сроках?». Хотя, в большинстве случаев, это напрямую связано с глобальной перестройкой, повышением чувствительности и подготовительными «мероприятиями» организма к вынашиванию и родам.
В данном случае это нормальное явление и не должно вызывать опасений. К тому же, если будущая мама ощущала тянущие боли каждый цикл перед наступлением месячных, то и в ожидании дитя этого явно не избежать.
Важный вопрос – порог чувствительности. В первый триместр, когда организм женщины перестраивается, порог может быть повышен или понижен. Это зависит от индивидуальных физиологических особенностей. Соответственно, женщины с пониженным болевым порогом будут чувствовать изменения и болевые ощущения более остро.
Детальный анализ физиологических причин
Среди физиологических причин тянущих болей выделяют следующие:
- В самом начале тянущие боли могут быть связаны с процессом прохода оплодотворенной яйцеклетки по фаллопиевым трубам. Они могут быть и предвестником беременности. Это не 100% показатель, однако, многие женщины говорят о наличии этого фактора.
- После завершения своего пути по фаллопиевым трубам, яйцеклетка должна пройти процесс имплантации. Она внедряется в ткани матки, вследствие чего происходит увеличение прилива крови (иногда при имплантации может наблюдать небольшое кровотечение, которое можно спутать со скудными менструальными выделениями) и увеличение размеров самой матки.
- После процесса имплантации плод начинает очень быстро расти и развиваться. Вместе с ним растут и растягиваются мышцы матки, что ведет к появлению тянущих болей, особенно на первых неделях беременности.
- Изменение формы, размеров, структуры некоторых мышц, связок и костей.
 Это происходит из-за того что плацента вырабатывает особое вещество – релаксин. Оно пропитывает и разрыхляет хрящи, связки суставов, а также крестцовые и лобковые сочленения. Это нормальный физиологический процесс, который обеспечивает раздвижение лобковой кости и увеличение объема таза для облегчения процесса родов. Это изменение готовит организм к будущим нагрузкам.
Это происходит из-за того что плацента вырабатывает особое вещество – релаксин. Оно пропитывает и разрыхляет хрящи, связки суставов, а также крестцовые и лобковые сочленения. Это нормальный физиологический процесс, который обеспечивает раздвижение лобковой кости и увеличение объема таза для облегчения процесса родов. Это изменение готовит организм к будущим нагрузкам. - Тонус матки – это понятия слышали 99 беременных женщин из 100. Матка – это мышечный орган и его сокращение вполне нормальная ситуация. Однако, это явление должно быть периодическим и не должно перевоплощаться в гипертонус матки, который требует особого внимания со стороны врачей.
Вышеперечисленные причины относятся к нормальным физиологическим процессам и не требуют срочной медицинской помощи.
Физиология и триместры: чего ожидать в зависимости от срока
Если рассматривать причины в зависимости от времени их появления, то их можно дифференцировать следующим образом:
- первый триместр: тянущие ощущения в основном появляются из-за перестройки организма, гормонального сбоя
- второй триместр: жалобы могут быть связаны с быстрым ростом размеров матки и растяжении мускулатуры вокруг нее, чрезмерными физическими нагрузками, движениями малыша
- третий триместр: живот обычно тянет уже под конец срока беременности, когда организм начинает постепенно готовиться к родовому процессу
Некоторые мамы вовсе не замечали таких симптомов беременности, когда другие постоянно консультировались со специалистами.
Если ощущения не становятся сильными и резкими, не сопровождаются другими симптомами (в том числе кровянистыми выделениями), то это можно отнести к норме. Однако при посещении врача об этом симптоме обязательно нужно рассказать.
Акушерские боли
Наиболее частыми причинами возникновения акушерских болей являются:
- внематочная беременность
- угроза выкидыша
- замершая беременность
- отслойка плаценты
Каждая из вышеперечисленных причин требует детального рассмотрения, поскольку они ведут к серьезным проблемам со здоровьем.
Внематочная беременность
Внематочная беременность
В некоторых случаях, оплодотворенная яйцеклетка может закрепить не в матке, а в маточной трубе.
Немало представительниц прекрасного пола тряслись перед первым УЗИ из-за возможности такого явления.
Изначально это может не вызывать никаких дополнительных симптомов.
Но примерно с 5-7 недели, женщина может жаловаться на недомогание, головокружение, болевые ощущения в ноге, подреберной области или в заднем проходе.
Таким симптомы появляются в связи с тем, что оплодотворенная яйцеклетка, которая прикрепилась не совсем «правильно» (в маточной трубе), растет и развивается, что приводит к повреждению тех слоев ткани, где она расположена.
Это, в свою очередь, приводит к тому, что беременная чувствует резкие и достаточно сильные боли внизу живота, которые также могут сопровождаться характерными выделениями красного либо коричневого цвета.
Если у беременной есть задержка, тест показывает положительный результат, показатели ХГЧ по анализам растут и наблюдаются перечисленные выше симптомы, необходимо незамедлительно обратиться к врачу для обследования. Чтобы исключить внематочную беременность специалисты проводят ультразвуковое исследование, которое покажет, где прикрепилась яйцеклетка.
Угроза выкидыша
Угроза прерывания беременности часто встречается у будущих мам на ранних, так и на поздних сроках. Обычно она сопровождается тянущими ощущениями внизу живота, схваткообразными болями, которые могут отдавать в поясничную область, а также светлыми или темными коричневыми выделениями. Они могут быть вызваны:
Они могут быть вызваны:
- стрессовыми ситуациями
- инфекциями
- патологиями
- чрезмерными физическими нагрузками
Характерной особенностью болевых ощущений в данном случае является то, что они имеют разную интенсивность и интервал. Но, безусловно, это требует тщательного обследования, поскольку может привести к тому, что шейка матки укоротится и это приведет к самопроизвольному аборту или преждевременным родам.
Обычно врачи рекомендуют беременной соблюдать постельный режим, а также сдать необходимые анализы (для проверки гормонального фона, наличия инфекций и патологий), сделать ультразвуковое исследование.
Замершая беременность
Это явление чаще всего наблюдается в сроки с 3 по 4, с 8 по 11 и с 16 по 18 недели. По данным специалистов замершая беременность чаще наблюдается в тех случаях, когда зачатие происходило не естественным, а искусственным путем.
Помимо этого, она может быть при генетическом сбое либо наличии гормональных нарушений в организме матери.
В некоторых случаях может наблюдаться такое явление как «пустое плодное яйцо». При этом, оплодотворение произошло, однако яйцо не прикрепилось к матке. Таким образом, у беременной могут наблюдаться все признаки беременности, но эмбрион не развивается. Формируются лишь плодные оболочки.
Как о пустом плодном яйце, так и о замершей беременности, женщина может даже не подозревать. В таких ситуациях признаки беременности сохраняются некоторое время, а также имеются жалобы на тянущие боли внизу живота, повышенной чувствительности.
Отслойка плаценты
Преждевременная отслойка плаценты обычно вызывает наиболее сильные болевые ощущения в области низа живота. Происходить это может как следствие серьезной травмы, сильного удара в живот, чрезмерных физических нагрузок.
Помимо причин физического характера, это явление может быть, если у мамы короткая пуповина либо, если она перенесла какое-либо серьезное заболевание (в частности, это может быть гипертония, закупоривание сосудов).
На данное явление следует обратить внимание, если будущие мамы задаются вопросом «почему тянет низ живота при беременности на поздних сроках». При преждевременной отслойке тянущие боли перерастают в режущие. Женщина при этом будет чувствовать себя очень некомфортно.
Помимо острых болезненных ощущений происходит внутреннее кровотечение, которое не всегда проявляется наружно в виде выделений.
Если тянущие боли перерастают в сильные режущие, рекомендуется незамедлительно обратиться к врачу, поскольку вместе с болями образовывается плацентарная гематома. В противном случае возможен худший вариант – гибель плода.
Не акушерские боли
Зачастую, беременность сопровождается изменениями в еще одной системе организме – ЖКТ. Это то, что следует за беременными «по пятам». Не зря же, каждый гинеколог дает советы и в области питания.
Из-за того, что в организме происходит множество процессов по перестройке, традиционные блюда могут вызвать у беременной такие неприятные симптомы как запор, дисбактериоз, вздутие и метеоризм.
Домашнее взвешивание продуктов
Во время беременности прием продуктов, а также их количество, необходимо контролировать более тщательно.
Обычно врачи рекомендуют придерживаться определенных диет.
При этом в последствие это может привести к печальным последствиям – угрозе прерывания беременности.
Дискомфорт можно почувствовать и при растягивании пресса.
Это связано с тем, что малютка в утробе матери постоянно растет и ему требуется все больше и больше пространства.
Он оказывает давление на внутренние органы и мышцы пресса, которые в свою очередь растягиваются, что и проявляется тянущими ощущениями.
А как детки могут пинаться, прочувствовала каждая мама и помнит что это такое. Такие ощущения не должны приносить существенного дискомфорта даже при низком болевом пороге.
На последних сроках вынашивания тянущие боли могут быть вызваны и тем, что тазовые кости начнут немного расходиться. Этот процесс является нормой и происходит в качестве подготовки к родам.
К более серьезным проблемам, которые могут быть причинами ноющих и тянущих болей внизу живота, относятся такие заболевания:
- аппендицит
- панкреатит
- непроходимость кишечника и некоторые другие
Однако, помимо того, что тянет низ живота, беременная обычно жалуется на рвоту, плохой аппетит, повышенную температуру тела, слабость, диарею и т. п. При таких признаках рекомендуется незамедлительно обратиться за медицинской помощью.
Рекомендованные лекарственные препараты
Во время вынашивания малыша прием любых лекарственных средств должен быть оговорен со специалистом. Ведь большая часть медикаментов противопоказана к приему при вынашивании или кормлении грудью малыша.
Если у беременной наблюдаются тянущие боли внизу живота, врачи рекомендуют принимать лекарственные средства на растительной основе. Традиционным препаратом является Нош-па. Также, популярными являются свечи Папаверин.
Но, не смотря на то, что некоторые лекарственные препараты разрешены в период беременности, употреблять их бесконтрольно и без консультации с врачом не рекомендуется. Если болевые ощущения не прекратились в течение одного часа с момента приема таблетки, можно принять повторную дозировку. Однако, если боли только усилились, рекомендуется обратиться к врачу.
Если болевые ощущения не прекратились в течение одного часа с момента приема таблетки, можно принять повторную дозировку. Однако, если боли только усилились, рекомендуется обратиться к врачу.
Также стоит понимать, что прием слишком сильных препаратов может привести к не четкой картине при обследовании и в результатах анализа. Чтобы снять тянущие боли можно принимать более удобные позы либо соблюдать постельный режим.
Тянет низ животика – вот что слышит гинеколог практически от каждой представительницы прекрасного пола, когда та ожидает дитя. В некоторых случаях это не предвещает беды, а в других – может быть предпосылкой серьезной патологии или недуга.
Чтобы разобраться в себе, необходимо внимательно прислушиваться к организму, понимать, что происходит с ним в данный «особый» период и не пренебрегать посещением врача.
Почему болит низ живота при беременности — на видео:
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Обследование беременных | почтиadoctor
Введение
- Представьтесь пациенту и объясните процедуру. Используйте сопровождающего.
- Попросите пациентку обнажить живот. Вам нужно обнажить ее до линии роста волос, чтобы в дальнейшем она могла правильно упасть.
- Вымой руки
Формат экзамена соответствует обычному шаблону:
- Осмотр
- Пальпация
- Перкуторно 0 Перкуторно 0 9000
Осмотр
Ищите:
- Рубцы — e.грамм. рубец после кесарева сечения ( Pfannenestiel scar)
- Linea Nigra — темная линия на коже, идущая вниз от пупка. Он присутствует примерно в 75% всех беременностей и обычно имеет ширину около 1 см. Обычно он появляется во втором триместре и регрессирует после рождения, хотя может никогда не исчезнуть полностью.
 Это может повториться после пребывания на солнце. Считается, что это результат избыточного производства меланина (гиперпигментация , ) в результате высокого уровня эстрогена во время беременности.
Это может повториться после пребывания на солнце. Считается, что это результат избыточного производства меланина (гиперпигментация , ) в результате высокого уровня эстрогена во время беременности. - Striae Gravidarum — растяжки
- Шевеления плода — видны ли?
- Комментарий по размеру / форме / внешнему виду живота — например это равномерно растянутый живот, соответствующий беременности
Пальпация
Спросите, не испытывает ли женщина в первую очередь боли! Вы также можете спросить, не мочилась ли она в последнее время, так как вы собираетесь давить на эту область, и это может быть неудобно.Как обычно, при пальпации наблюдайте за лицом матери, чтобы узнать, не болит ли она.
Высота дна
Высота дна дна можно использовать для оценки срока беременности. После 20 недель беременности высота дна дна (в см) примерно соответствует неделям беременности (26-36 недель [± 2 см], 36 + недель [± 3 см])
- Пальпируйте глазное дно.
 Обычно это относительно легко почувствовать. Есть несколько способов почувствовать; некоторым нравится использовать «рубящее» действие — используя боковую сторону мизинца, но, вероятно, более точным будет просто хорошо пощупать ладонями обеими руками.
Обычно это относительно легко почувствовать. Есть несколько способов почувствовать; некоторым нравится использовать «рубящее» действие — используя боковую сторону мизинца, но, вероятно, более точным будет просто хорошо пощупать ладонями обеими руками. - Теперь найдите верхнюю доску лонного симфиза, и измерьте расстояние между ней и верхней частью глазного дна. Лучше всего измерять «вслепую» — шкала должна находиться на чистой стороне ленты, чтобы случайно не повлиять на показания.
- Обычно матку нельзя пальпировать до 12 недель. В 16 недель он находится примерно на ½ пути между симфизом лобка и пупком. На 36 неделе глазное дно может оказаться под ребрами, особенно у первородящих.Через 36 недель высота дна матки может немного снизиться, поскольку головка могла опуститься в таз.
Оценка плода
При сроке беременности> 32 недель вы должны оценить ложь и предлежание, а также пощупать голову.
Lie — это положение длинной оси плода по отношению к матери. При пальпации живота попробуйте нащупать спину и конечности малыша. Спина будет казаться гладкой, в то время как конечности будут казаться неровными и обычно нечеткими.
При пальпации живота попробуйте нащупать спину и конечности малыша. Спина будет казаться гладкой, в то время как конечности будут казаться неровными и обычно нечеткими.
- Продольное положение — позвоночник плода перпендикулярен ( или на линии ) матери
- Поперечно — позвоночник расположен на 90 ° к матери. Обычно это нижняя часть, а конечности — верхняя. Связан с тазовым предлежанием и обычно требует кесарева сечения.
- Oblique — описывает ложь, при которой позвоночник не перпендикулярен и не находится под углом 90 футов к матери.
Презентация
Это определяется ложью плода и представляющей частью
- Головной — ложь обычно нормальная (хотя может быть
- Ягодица — относится к когда ягодицы / ступни присутствуют первыми
- Другие презентации
- Плечо предлежания — обычное при поперечном положении
- Представление лица
- Брови предлежания
- Ягодичное предлежание по-прежнему описывается как продольное положение (т.
 е.грамм. — см. Изображение). Язвенное предлежание встречается в 3-4% всех беременностей.
е.грамм. — см. Изображение). Язвенное предлежание встречается в 3-4% всех беременностей.
Положение
Описывает положение головки плода по отношению к тазу, например:
- Левый затылочно-передний (LOA) — то есть, затылок плода находится на матери левый / передний
- Передний правый затылок (ПЗО)
- Передний затылок (OT)
- Поперечный левый затылок (LOT) — затылок плода слева от матери
- Поперечный правый затылок (ROT)
- Direct Occipito Posterior (OP) — затылок плода находится на спине матери
- Left Occipito Posterior (LOP) — затылок плода направлен по диагонали назад влево
- Задний правый затылок (ROP)
- Тазовые положения — Задний правый крестец ( RSP) — крестец плода направлен по диагонали назад, вправо от матери
Помолвка
В нормальном положении и при предъявлении это позволяет оценить, насколько далеко голова опустилась в таз. Мы описываем это, отмечая, как могут пальпироваться «пятые части» головы, например:
Мы описываем это, отмечая, как могут пальпироваться «пятые части» головы, например:
- Вся голова пальпируется — « голова 5/5 тыс. пальпируется»
- Пальпируется только челюсть — 1/5 th пальпируется
- У первородящих голова обычно захватывается на 37 -й неделе. При последующих беременностях обычно не наступает до родов.
- Голова находится в положении « задействована », когда самая широкая часть проходит через тазовый край — таким образом, примерно равна 2 или 3/5 тысяч пальпируемых.
Перкуссия
С перкуссией особо нечего делать. Некоторые могут рекомендовать перкуссию, чтобы приблизительно определить объем амниотической жидкости. Положите ладонь одной руки на левую сторону живота. Другой рукой проведите по правой стороне живота и почувствуйте вибрации ладонью левой руки. Это известно как «жидкий азарт ». Нормальный объем околоплодных вод составляет 500 мл — 1 л
- Олигогидрамнион — Низкий объем околоплодных вод.
 Нормальный плод будет пить околоплодные воды и мочиться обратно в жидкость, сохраняя стабильный объем. Уменьшение объема может быть результатом проблемы с почками плода.
Нормальный плод будет пить околоплодные воды и мочиться обратно в жидкость, сохраняя стабильный объем. Уменьшение объема может быть результатом проблемы с почками плода. - Многоводие — большой объем амниотической жидкости. Связан с материнским диабетом (любого типа: например, типа I, типа II, гестационного).
Аускультация
Вы должны прислушиваться к сердцебиению плода. К настоящему времени вы должны были идентифицировать ложь ребенка и, таким образом, определить , где находится плечо.
Стетоскоп Pinard — поместите колокольчик на место, которое вы определили как плечо ребенка. Поднесите ухо к наушнику, а затем отпустите стетоскоп (не держите его рукой во время прослушивания, просто используйте ухо, чтобы удерживать его на месте). Вы должны слышать сердцебиение плода (в норме от 12 до 160 ударов в минуту). Подсчитать скорость может быть сложно, но прокомментируйте:
- Норма ли скорость?
- Это штатно?
- Стетоскопы Pinard позволяют слышать сердцебиение плода только с 24 недель.
Допплеровский монитор плода (он же Sonicaid ) — чаще используется в клинической практике, чем Pinard, поскольку он позволяет матери также слышать сердцебиение. Может появиться в ОБСЕ, поэтому убедитесь, что вы знаете, как он его использует. В основном, просто нанесите немного геля на область плеча плода, затем наденьте датчик на гель и включите его.
- Вопреки тому, что вам говорят акушерки — нет никакой связи между ЧСС и полом плода!
- Позволяет слышать тоны сердца в течение 10-12 недель
Окончание
Вы можете:
- Взять BP — для проверки на преэклампсию
- Измерительный щуп для определения мочи — для проверки
- Белок — преэклампсия
- Лейкоциты — инфекция
- глюкоза (даже кетоны) — диабет
- Рекордный вес матери — нормальная беременность имеет прибавку в весе около 24 фунтов
Представление
Опишите:
- Осмотр — было ли что-нибудь видно?
- Ли (e.грамм. продольный)
- Представление (например, головной или тазовый)
- Положение (например, LOP)
- Частота сердечных сокращений плода — например, было слышно — примерно xxxbpm, и регулярно
Ссылки
Подробнее о наших источниках
Статьи по теме
Медицинская терминология для беременных — значения общеупотребительных терминов и сокращений, с которыми вы можете столкнуться во время беременности
Беременные женщины иногда могут стать завалены всей медицинской терминологией.Вот некоторые из наиболее употребительных слов, терминов и сокращений, с которыми вы можете столкнуться, читая свои заметки или слыша разговоры людей.Аборт:
Любая беременность, завершившаяся до 24 недель. Выкидыш иногда называют «самопроизвольным абортом».Отслойка плаценты:
Частичное или полное отделение плаценты от матки перед родами. Это происходит в 0,8 — 1,0% всех беременностей и имеет высокую частоту рецидивов. Обычно присутствуют схватки.Кровотечение также присутствует примерно у 80% пациентов. Факторы, которые были связаны с отслойкой беременности, включают материнскую гипертензию, преклонный возраст матери, курение матери, употребление кокаина и тупую внешнюю травму матери.Окружность живота (AC):
Расстояние вокруг живота плода. Окружность живота измеряется сонограммой от внешней поверхности кожи до внешней поверхности кожи на уровне, где пупочная вена входит в печень.AFP (альфа-фетапротеин):
Белок, продуцируемый печенью и желточным мешком плода, который может быть обнаружен в крови беременных женщин.Уровни альфа-фетопротеина постепенно повышаются на протяжении большей части беременности и стабилизируются в ближайшем будущем. Уровни явно выше или ниже нормы могут указывать на необходимость дальнейших тестов. Высокий уровень альфа-фетопротеина связан с более поздней беременностью, чем ожидалось, многоплодной беременностью, смертью плода (включая исчезнувшего близнеца), отверстием в позвоночнике (spina bifida), отверстием в голове (анэнцефалия) или отверстием в брюшной стенке (гастрошизис). Низкие уровни могут быть связаны с синдромом Дауна, трисомией 18 и некоторыми случаями синдрома Тернера.AH:
Assisted Hatching — Используется при лечении ЭКО — Ранний эмбрион окружен белковой оболочкой, zona pellucidae. Эмбрион должен вырваться из этой оболочки (вылупиться), прежде чем прикрепиться к стенке матки. Вспомогательная штриховка включает создание зазора в этой внешней оболочке (химическим или механическим способом), который потенциально может способствовать прикреплению.ALB:
Альбумин, белковое вещество. Ваша моча проверяется на альбумин, поскольку это может быть признаком преэклампсии. Это одна из форм пренатального тестирования.Ультразвук помогает определить, в каком положении находится ребенок, и, пока за ним наблюдают, длинная полая игла берет часть жидкости и проверяет ее на любые отклонения.Амниотическая жидкость:
Это жидкость, которая окружает ребенка и защищает его, пока он находится в матке. Амниотическая жидкость — это почти вся моча плода с небольшим количеством жидкости, поступающей из легких. Когда у женщины выделяется вода, выделяются околоплодные воды, готовясь к рождению ребенка.Антенатально:
До родов.Антенатальные стероиды:
Стероиды (бетаметазон или дексаметазон), назначаемые для более быстрого созревания легких и других органов плода. Антенатальные стероиды назначают, когда преждевременные роды ожидаются на сроке от 24 до 34 недель с неповрежденными плодными оболочками и на сроках от 24 до 32 недель с разрывом плодных оболочек.Анти-D-антитело (резус-сенсибилизация, резус-инфекция):
Белок, вырабатываемый иммунной системой, который связывается с молекулой, называемой D-антигеном, обнаруженной на поверхности красных кровяных телец.Антиген D является частью системы группы крови резус, которая состоит из нескольких антигенов. Антитело ускоряет удаление антигена D (и чужеродных клеток крови) из организма. Антитела Anti-D способны проникать через плаценту и вызывать ТЯЖЕЛУЮ анемию у плода и гемолитическую болезнь новорожденного.Оценка по шкале Апгар:
Оценка физического состояния младенца после рождения, проведенная доктором Вирджинией Апгар. Оценка основана на сочетании сердцебиения, дыхания, цвета кожи, раздражительности и мышечного тонуса.Баллы складываются, чтобы получить общий балл от 0 до 10 через одну минуту после рождения. Оценка повторяется через пять минут после рождения.APH:
Дородовое кровотечение, кровотечение до рождения.Прекращение опускания плода:
Отсутствие опускания плода через 1 час во время активных родов.Прекращение расширения:
Отсутствие изменения шейки матки через 2 часа во время активных родов.ART (Вспомогательные репродуктивные технологии):
Процедуры сбора, в которых используются технологии для достижения оплодотворения и беременности.Общие примеры включают IVF, GIFT, ET, ED, FET и GS, и это лишь некоторые из них. ↑ наверх
Двурогая матка:
Аномалия матки, возникающая до рождения. Частичное или полное вертикальное деление тела матки. Двурогий означает «двурогий».Анализы на беременность в крови:
Анализы крови можно сдавать немного раньше, чем анализы мочи, но они занимают намного больше времени. Как и анализы мочи, анализы крови выявляют ХГЧ для подтверждения беременности.«Кровавое зрелище»:
Слизь светло-красноватого или коричневого цвета, выделяющаяся из области шейки матки. Это всего лишь признак подготовки к труду.BR:
Казенник. Ребенок, лежащий дном или ногами в матке (положение большинства детей до поздней беременности).Схватки Брэкстона-Хикса: Ложные схватки или практические схватки, которые могут происходить на протяжении всей беременности. Они не расширяют шейку матки, поэтому безопасны и не опасны.
Тазовое предлежание:
Когда ребенок находится в положении нижним первым, а не головой вперед при рождении. ↑ верхняя
CEPH:
головной. Положение ребенка, лежащего в матке головой вниз.Кесарево сечение:
Обычно называется «кесарево сечение». Хирургическая процедура при родах. В это время вводится эпидуральная анестезия (обезболивающее) и делается разрез в очень нижней части живота женщины.Кломид:
Фирменное наименование перорального препарата, используемого для индукции овуляции.Цитрат кломифена:
Общее название кломида и серофена.Используется для стимуляции овуляции.Сокращение: Когда матка сжимается так, что шейка матки истончается и расширяется, давая возможность ребенку пройти через родовые пути.
Зачатие:
Когда яйцеклетка доступна для оплодотворения и 350 миллионов сперматозоидов выделяется во влагалище женщины или рядом с ней, около 200 сперматозоидов достигают яйцеклетки. Из этих 200 сперматозоидов только один действительно проникнет в яйцеклетку, что приведет к зачатию.Спазмы:
Когда женщины забеременеют, они вскоре могут почувствовать повторяющиеся боли, похожие на боли во время менструального цикла.Во втором триместре женщины также могут чувствовать спазмы из-за растяжения мышц живота. ↑ верх
Диафрагма:
Мышца, расположенная поперек верхней части живота, под легкими (активная при выталкивании ребенка наружу). ↑ наверх
Внематочная беременность:
беременность, которая развивается где-то помимо матки, обычно в маточной трубе. Беременность необходимо прервать, так как это опасно для матери.EDD:
Ожидаемая дата доставки. Также известен как срок родов или EDCЭндометрий:
Выстилка матки, через которую эмбрион получает питательные вещества.Электронный фетальный монитор:
Прибор, используемый для регистрации сердцебиения будущего ребенка, а также сокращений матери.ENG:
Занято. Означает, что голова ребенка наибольшего диаметра прошла через край таза.Эпизиотомия:
Разрез, сделанный в промежности (кожа между влагалищем и анусом), чтобы ребенок мог родиться быстрее.Эстроген:
Гормон, отвечающий за создание среды, подходящей для оплодотворения, имплантации и питания раннего эмбриона. ↑ наверх
FASD:
Расстройства алкогольного спектра плода. Одним из наиболее серьезных последствий употребления алкоголя во время беременности является алкогольный синдром плода (ФАС). ФАС — одна из основных известных предотвратимых причин умственной отсталости и врожденных дефектов. Если женщина употребляет алкоголь во время беременности, ее ребенок может родиться с ФАС, пожизненным заболеванием, которое вызывает физические и умственные нарушения.FET:
Перенос замороженных эмбрионов . Эмбрионы, замороженные после цикла свежего ЭКО, размораживают и затем переносят в матку.Плод:
Медицинский термин, обозначающий ребенка до его рождения, т. Е. Когда он еще находится в матке.FH:
Сердце плода . Вы можете увидеть в своих записях «FH слышал» или «FHH». Это означает, что сердцебиение вашего ребенка было услышано.Миома:
Опухоли мышечной стенки матки. Они не являются злокачественными, но потенциально могут вызвать выкидыш, проблемы с ростом ребенка и проблемы при родах.Миома также иногда бывает болезненной.FM:
Движение плода . Вы можете увидеть на своих записях «FM-сукно» или «FMF». Это означает, что ваш ребенок начал двигаться.ФСГ:
Фолликулостимулирующий гормон, стимулирует рост и созревание фолликулов в яичниках.Глазное дно:
Верхняя часть матки. Высота дна матки — это длина между верхушкой матки и лобковой костью. Это помогает датировать беременность и оценить рост ребенка. ↑ наверх
Беременность:
Как далеко продвинулся плод, определяется началом последней менструации у матери.Младенцы обычно рождаются на 40 неделе, но считаются доношенными с 37 недель и доживают до 42 недель.ПОДАРОК:
Перенос гамет внутрь фаллопиевых — Лапароскоп используется для помещения неоплодотворенных яйцеклеток и сперматозоидов (гамет) в маточные трубы женщины через небольшие разрезы в ее брюшной полости. ↑ наверх
HB:
Гемоглобин. Индикация уровня железа в крови. Если он слишком низкий, это может указывать на анемию.ХГЧ:
Гормон хорионический гондаотропин человека, обнаруженный с помощью тестов на беременность после зачатия.HPT: домашние тесты стельности
обнаруживают гормон стельности hCG в моче беременных женщин.Гипертония:
Высокое кровяное давление.Гипотония:
Низкое артериальное давление. ↑ top
ICSI:
Отдельный изолированный сперматозоид набирается в специально разработанную пипетку. Пипетка вставляется в центр яйцеклетки (цитоплазму), и сперматозоиды выпускаются. Этот метод оплодотворения применяется в парах с мужским бесплодием.IUI:
Внутриматочная инсеминация, сперма помещается в полость матки во время овуляции.IVF:
Экстракорпоральное оплодотворение. ↑ наверх
LH:
Уровень лютеинизирующего гормона повышается, когда яйцеклетка доступна для оплодотворения.LH:
Лютеинизирующий гормон, действует с ФСГ, вызывая овуляцию зрелых фолликулов.LIE:
Положение ребенка в матке. Вы можете увидеть «длинную ложь» или «LL», что означает продольное лежание (ребенок в матке находится прямо вверх и вниз). ↑ наверх
Выкидыш:
Когда обстоятельства заставляют организм матери реагировать на проблему во время беременности. Это может вызвать кровотечение, спазмы и, в конечном итоге, привести к прерыванию беременности.Монозиготный:
Идентичные близнецы возникают, когда одно яйцо оплодотворяется с образованием одной зиготы (монозиготной), которая затем разделяется на два отдельных эмбриона.Multigravida:
Женщина, у которой была хотя бы одна беременность.Multipara:
Иногда называется «multip».Женщина, которая раньше хотя бы раз рожала. «Grand multipara» — это женщина, у которой было не менее четырех детей. ↑ наверх
NAD:
«Ничего ненормального не обнаружено», пишется, когда врач или акушерка не находят проблем. ↑ наверх
OHSS:
Синдром гиперстимуляции яичников. СГЯ — это медицинское осложнение, которое может возникнуть после использования гонадотропинов, как и при ЭКО.Occipito Anterior:
Задняя часть головы ребенка обращена к вам вперед.В заметках вы можете увидеть «LOA» или «ROA», что означает «левый (или правый) передний затылок». Это указывает, находится ли затылок влево или вправо. LOA обычно является лучшим вариантом для более коротких родов и более легких родов.Задний затылок:
Задняя часть головы ребенка направлена к вашей спине. «LOP» и «ROP» описывают положение как левое или правое.Отек:
Задержка жидкости, вызывающая отек лодыжек, пальцев и других участков.Овуляция:
Происходит за две недели, в среднем за 14 дней до начала менструации.У женщины повышается уровень лютеинизирующего гормона (ЛГ), когда яйцеклетка доступна для оплодотворения. Это наиболее вероятные сроки, чтобы забеременеть. ↑ наверхПальпация:
Когда акушерка или врач чувствуют ребенка, перемещая руки по вашему животу.Промежность:
Область кожи между влагалищем и анусом.PIH:
Гипертензия, вызванная беременностью.Плацента:
Ткань, соединяющая мать с ребенком.Плацента Praevia:
(также известная как низколежащая плацента) — это осложнение беременности, когда плацента находится в нижней части матки и покрывает часть или всю шейку матки.Послеродовой:
После родов.Презентация:
Положение ребенка по отношению к «предлежанию», то есть той части тела, которая родится первой (обычно макушка или затылок).Недоношенные:
Отсчет с первого дня последней менструации женщины, недоношенность — до 40 недель.Primigravida:
Первая беременная женщина.Primipara:
Иногда называют «примитивным» или «первичным». Женщина, рожающая впервые.Прогестерон:
Стероидный гормон, обычно вырабатываемый яичниками после овуляции и плацентой во время беременности. ↑ наверх
Ускорение:
Первые движения ребенка, которые вы можете почувствовать. ↑ наверх
Синглтон:
Один только плод в утробе матери называется одиночным.Сонограмма:
Также называется ультразвуком. Использует звуковые волны для обнаружения будущего ребенка и наблюдения за ним. Сонограмму можно использовать, чтобы дать точный ответ на срок беременности ребенка.Пятна:
Выглядит как выделения коричневого или красноватого оттенка. Не должно быть таким тяжелым, как полный цикл. Это когда эндометрий (слизистая оболочка матки) начинает отделяться от матки, ожидая месячный период, прежде чем понять, что есть беременность.Шовный материал:
Пространства между костями в голове ребенка. ↑ top
Срок:
40 недель (или около того) с первого дня последней менструации.Перевязка маточных труб:
процедура стерилизации, при которой маточные (фаллопиевы) трубы перевязываются и разрезаются.TTC:
Попытка зачать ребенка.Триместр:
Слово «триместр» означает «три месяца». Продолжительность беременности разбивается на три периода по три месяца каждый. ↑ наверх
Ультразвук:
Иногда также называется сонограммой.Использует звуковые волны для обнаружения будущего ребенка и наблюдения за ним. Обычно точный ответ на срок вынашивания малыша может дать УЗИ.Тесты на беременность в моче:
Тест на беременность, в котором моча используется для определения гормона, называемого хорионическим гондаотропином человека или ХГЧ. Анализ мочи на беременность проводится через две недели после зачатия или в любое время после задержки менструации. Большинство женщин могут найти эти тесты в своей местной аптеке. ↑ наверх
VE:
Вагинальное исследование.Ventouse:
Вакуумная экстракция.VX:
Vertex. Корона детской головы. ↑ top
(ZIFT) — Внутрифаллопиевый перенос зиготы:
Яйцеклетки женщины оплодотворяются в лаборатории, а затем с помощью лапароскопа переносятся оплодотворенные яйцеклетки (зиготы) в ее фаллопиевы. трубки.↑ наверх
Внематочная беременность — причины, симптомы, лечение, диагностика
Факты
Внематочная беременность возникает, когда оплодотворенная яйцеклетка имплантируется вне матки. Внематочная беременность обычно происходит в маточной трубе ( трубная беременность ). Иногда яйцеклетка может застревать в яичнике, реже — в цервикальном канале, брюшной или тазовой полостях. Оплодотворенная яйцеклетка обычно не превращается в узнаваемый эмбрион и не может быть трансплантирована в матку.
При нормальной беременности яйцеклетка оплодотворяется в маточной трубе. Маленькие волоски в маточной трубе перемещают яйцо вниз в матку, где оно имплантируется.Если в фаллопиевой трубе есть рубцовая ткань или она заблокирована по какой-либо другой причине, оплодотворенная яйцеклетка не может попасть в матку, и плод начнет расти за пределами матки. Женщине с внематочной беременностью необходимо удалить беременность, потому что плод не может развиваться должным образом за пределами матки, и это может стать чрезвычайно опасным для здоровья женщины. На внематочную беременность приходится около 9% случаев смерти женщин, связанных с беременностью.
Хотя в последние годы они становятся все более распространенными, внематочная беременность, как правило, встречается редко.Около 2% беременностей протекают внематочной.
Причины
Если у вас была инфекция в области таза (например, воспалительное заболевание органов малого таза), операция на органах малого таза, или если вы родились с заболеванием, которое привело к сужению маточных труб, у вас больше шансов на внематочную беременность. Предыдущая внематочная беременность также может увеличить риск второй внематочной беременности. Неудачная перевязка маточных труб, процедура стерилизации, при которой фаллопиевы трубы перерезаются или блокируются, могут способствовать риску внематочной беременности.
В редких случаях внематочная беременность также была связана с использованием противозачаточных таблеток, содержащих только прогестерон, и таблеток на следующее утро. Женщины, использующие внутриматочные спирали (ВМС, вид противозачаточных средств), особенно содержащие прогестерон, имеют более высокий риск внематочной беременности, если они все же забеременеют, несмотря на использование ВМС. Использование определенных вспомогательных репродуктивных технологий также может увеличить риск внематочной беременности, равно как и наличие нескольких сексуальных партнеров, увеличение возраста и курение сигарет.
Симптомы и осложнения
Нерегулярное вагинальное кровотечение, боль в области таза или задержка менструации могут быть признаком внематочной беременности, хотя у некоторых женщин с внематочной беременностью продолжаются менструации. Большинство внематочных беременностей обнаруживаются еще до того, как женщина узнает о своей беременности.
Растущий плод может повредить или разорвать ткани вокруг репродуктивных органов, вызывая внутреннее кровотечение и сильную боль. Если ткань беременных становится слишком большой, это может повредить стенки маточной трубы.Возникающее кровотечение может быть болезненным и вызывать чувство распирания в животе. Это кровотечение может начаться медленно или сразу стать серьезным. Сильное кровотечение может привести к падению артериального давления у женщины до уровня, при котором у нее проявляются симптомы шока, включая бледность, потливость, слабость и обморок.
При внематочной беременности стенка маточной трубы обычно разрывается на 6-8 неделе после последней менструации. Внематочная беременность, которая имплантируется частично в фаллопиевы трубы и частично в матку, обычно разрывается позже, между 12 и 16 неделями беременности.Женщина, у которой произошел разрыв маточной трубы, почувствует резкую боль, которая возникает внезапно, и часто теряет сознание из-за массивного внутреннего кровотечения в брюшной полости. Разрыв, который происходит на более поздних сроках беременности, очень опасен и может привести к летальному исходу.
Как сделать диагноз
Врач проведет тазовое обследование, анализы крови и УЗИ, чтобы проверить наличие внематочной беременности. Если анализы крови или мочи показывают, что вы беременны, но ваша матка не увеличивается в размерах, возможно, у вас внематочная беременность.Анализы крови, которые показывают низкий уровень хорионического гонадотропина (ХГЧ) человека или более медленное, чем обычно, повышение ХГЧ, могут указывать на внематочную беременность.
Затем будет проведено ультразвуковое сканирование, чтобы проверить, пуста ли матка. Сканирование также может показать кровь в брюшной или тазовой полости. Волоконно-оптическая трубка, прикрепленная к камере, называемая лапараскопом , может быть вставлена через брюшную полость, чтобы врач мог заглянуть внутрь матки.
Лечение и профилактика
При возникновении внематочной беременности врач должен удалить плод и плаценту из маточной трубы или другой области, в которую она была имплантирована. Это можно сделать с помощью лекарственного средства метотрексат или лапароскопической хирургии.
Лекарство метотрексат используется для лечения ранней трубной беременности в тех случаях, когда считается, что внематочная беременность имеет низкий риск прерывания. Это вызывает прерывание беременности и реабсорбцию. Метотрексат эффективен более чем в 85% случаев.
Лапароскопическая хирургия также используется в качестве метода лечения внематочной беременности , если состояние здоровья женщины нестабильно, если есть причины не использовать метотрексат, или в случаях внематочной беременности вне трубы, поздних трубных беременностей или трубных беременностей где существует значительный риск разрыва.В этой процедуре врач вводит тонкую трубку через небольшие разрезы в брюшную полость. К трубке прикреплены камера и хирургические инструменты.
Если беременность наступила в фаллопиевой трубе, труба разрезается и оставляется для естественного заживления, , чтобы рубцовая ткань из раны не перекрывала фаллопиеву трубу. Закупорка фаллопиевой трубы может затруднить беременность женщине. Во многих случаях маточная труба должна быть удалена, поскольку она серьезно повреждена в результате внематочной беременности.Женщина, у которой есть только одна маточная труба, все еще может забеременеть. Если было сильное кровотечение, может потребоваться переливание крови.
Хотя невозможно предотвратить все формы внематочной беременности, есть несколько вещей, которые вы можете сделать, чтобы снизить риск трубной внематочной беременности (внематочная беременность, протекающая в маточной трубе), которая является наиболее распространенным типом внематочной беременности. беременность. Воспалительные заболевания органов малого таза (ВЗОМТ) и инфекции, передаваемые половым путем (ИППП) — частые причины трубной внематочной беременности.И то, и другое можно предотвратить. Поговорите со своим врачом о способах снизить риск ВЗЗ и ИППП, например об использовании презервативов и быстром поиске лечения любых инфекций половых органов, брюшной полости или мочевого пузыря.




 Это происходит из-за того что плацента вырабатывает особое вещество – релаксин. Оно пропитывает и разрыхляет хрящи, связки суставов, а также крестцовые и лобковые сочленения. Это нормальный физиологический процесс, который обеспечивает раздвижение лобковой кости и увеличение объема таза для облегчения процесса родов. Это изменение готовит организм к будущим нагрузкам.
Это происходит из-за того что плацента вырабатывает особое вещество – релаксин. Оно пропитывает и разрыхляет хрящи, связки суставов, а также крестцовые и лобковые сочленения. Это нормальный физиологический процесс, который обеспечивает раздвижение лобковой кости и увеличение объема таза для облегчения процесса родов. Это изменение готовит организм к будущим нагрузкам.
 Это может повториться после пребывания на солнце. Считается, что это результат избыточного производства меланина (гиперпигментация , ) в результате высокого уровня эстрогена во время беременности.
Это может повториться после пребывания на солнце. Считается, что это результат избыточного производства меланина (гиперпигментация , ) в результате высокого уровня эстрогена во время беременности. Обычно это относительно легко почувствовать. Есть несколько способов почувствовать; некоторым нравится использовать «рубящее» действие — используя боковую сторону мизинца, но, вероятно, более точным будет просто хорошо пощупать ладонями обеими руками.
Обычно это относительно легко почувствовать. Есть несколько способов почувствовать; некоторым нравится использовать «рубящее» действие — используя боковую сторону мизинца, но, вероятно, более точным будет просто хорошо пощупать ладонями обеими руками. е.грамм. — см. Изображение). Язвенное предлежание встречается в 3-4% всех беременностей.
е.грамм. — см. Изображение). Язвенное предлежание встречается в 3-4% всех беременностей. Нормальный плод будет пить околоплодные воды и мочиться обратно в жидкость, сохраняя стабильный объем. Уменьшение объема может быть результатом проблемы с почками плода.
Нормальный плод будет пить околоплодные воды и мочиться обратно в жидкость, сохраняя стабильный объем. Уменьшение объема может быть результатом проблемы с почками плода.