Артериальная гипертензия: определение и основные виды
В настоящее время под артериальной гипертензией или гипертонией (АГ) понимают стойкое повышение артериального давления до уровней выше 140/90 мм ртутного столба (рт.ст.).
Первая цифра в этом показателе (140) означает систолическое давление или давление крови в крупных сосудах, возникающее в момент сокращения левого желудочка сердца (в систолу).
Вторая цифра (90) — это диастолическое давление, давление во время расслабления левого желудочка (в диастолу), которое поддерживается тонусом сосудистой стенки.
Для диагностики артериальной гипертензии не обязательно, чтобы повышенными были оба показателя. Иногда, например у пожилых людей, повышается только систолическое давление — в этом случае говорят о систолической АГ.
Обязательным условием для диагностики артериальной гипертензии является стабильность повышенного давления.
Это означает, что у людей с таким диагнозом, не получающих специальную антигипертензивную терапию, артериальное давление на уровнях, превышающих 140/90 мм рт.
Иногда при повторных измерениях уровень артериального давления оказывается ниже 130/85 мм рт.ст. или колеблется в диапазоне 130/85-140/90 мм рт.ст.- в первом случае давление считается нормальным, что исключает диагноз артериальной гипертензии, во втором больному ставится диагноз предгипертензия или предгипертония.
Существует целый ряд классификаций артериальной гипертензии, отражающих выраженность повышения артериального давления, тяжесть поражения органов-мишеней, а также причину развития гипертензии.
Согласно последней классификации, принято делить все случаи АГ на первичную или эссенциальную гипертензию (другое название гипертоническая болезнь), которое является самостоятельным заболеванием, возникшим по неуточненным причинам, и вторичную гипертензию, при которой АГ является проявлением заболевания другого органа или системы, например сердца, почек или эндокринных желез.
На долю первичной артериальной гипертензии припадает 95 % всех случаев повышенного артериального давления, а на вторичную АГ – 5%. В общей популяции распространенность артериальной гипертензией составляет около 20 %, а среди людей в возрасте 65 лет – свыше 50 %, при этом у пожилых пациентов чаще диагностируется вторичная гипертензия, а у молодых — гипертоническая болезнь.
Артериальная гипертензия — это признанное существенное заболевание сердечнососудистой системы, фактор риска других болезней и причина развития тяжелых осложнений.
Причины артериальной гипертензии
Основными средовыми факторами риска (они же причины первичной артериальной гипертензии) являются:
- Чрезмерное употребление хлорида натрия (повареной соли). Избыток повареной соли в организме приводит к увеличению объема крови, циркулирующей в сосудах, отеку стенок сосудов и повышению их чувствительности к суживающему влиянию нервной системы. Это самый распространенный фактор риска АГ, поскольку современный человек употребляет до 15 г поваренной соли в сутки, при норме 3,5 г, то есть потребление более чем в 4 раза превышает норму.

- Недостаточное поступление кальция и магния с пищей и водой, что влияет на уровень активности нервной системы, эластичность стенок аорты, активность синтеза энергетических фосфатов и другие процессы.
- Курение. Известно, что под воздействием никотина повышается активность нервной системы и тонус кровеносных сосудов, что создает предпосылки для развития АГ.
- Злоупотребление алкоголем. Роль алкоголя в развитии артериальной гипертензии заключается в негативном влиянии на почки, нарушении работы разнообразных ферментов, возбуждении компонентов центральной нервной системы, нарушении нейрогуморальной регуляции артериального давления.
- Избыточный вес и ожирение. Этот фактор относится к основным и самым тревожным факторам риска развития АГ, поскольку распространенность ожирения растет, а каждое увеличение массы тела на каждые 4,5 кг приводит к увеличению артериального давления на 4,5 мм рт ст. По подсчетам ученых, артериальная гипертензия имеется у 70% мужчин и 61% женщин с ожирением и избыточной массой тела.

- Недостаточная физическая активность, гиподинамия. Отсутствие физических нагрузок ведет к увеличению массы тела, а также способствует нарушению процесса адаптации организма к разнообразным стрессам.
- Психоэмоциональное напряжение, стресс
Количество причин вторичной гипертензии значительно меньше. Вторичная артериальная гипертензия, в основном, бывает обусловлена:
- заболеваниями почек и их сосудов,
- эндокринными заболеваниями (болезни надпочечников, щитовидной железы),
- заболеваниями нервной системы,
- приемом некоторых лекарственных препаратов.
Степени и стадии АГ
Артериальная гипертензия является прогрессирующим заболеванием, что выражается не только в неуклонном росте артериального давления, но и в постепенном вовлечении в патологический процесс различных органов-мишеней гипертонии, таких как почки, глаза, головной мозг и крупные сосуды. В зависимости от этих характеристик принято выделять следующие степени и стадии АГ.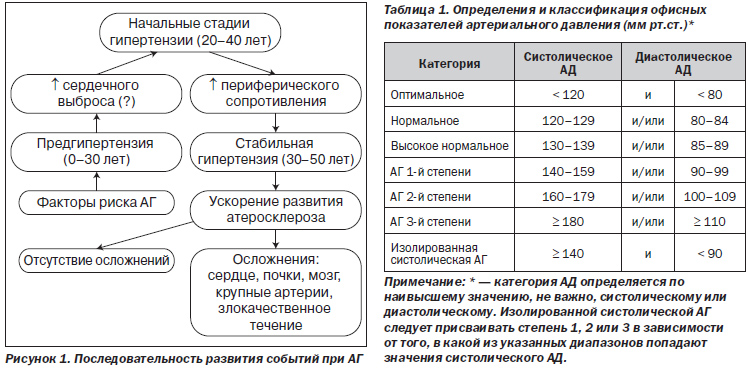
- АГ 1 степени — уровень АД в диапазоне 140-159/90-99 мм рт. ст.
- АГ 2 степени — уровень АД в диапазоне 160-179/100-109 мм рт. ст.
- АГ 3 степени — уровень АД от 180/110 мм рт. ст. и выше.
Отдельно выделяют систолическую артериальную гипертензию, для которой характерно повышение систолического АД (≥140 мм рт.ст.) при нормальных или даже пониженных значениях диастолического давления (≤90 мм рт. ст.).
В зависимости от наличия и степени поражения органов-мишеней выделяют
3 стадии артериальной гипертензии.
- I стадия — отсутствие поражений органов-мишеней.
- II стадия – наличие одного из признаков поражения органов-мишеней: увеличение массы миокарда левого желудочка (гипертрофия левого желудочка), сужение артерий сетчатки (ретинопатия), атеросклероз крупных артерий, появление белка в моче или умеренное повышение содержания креатинина в плазме крови (признаки поражения почек — нефропатии).

- III стадия – развитие осложнений, связанных с поражением органов-мишеней, включая ишемическую болезнь сердца (стенокардия или инфаркт миокарда), сердечную недостаточность, энцефалопатию или ишемию мозга (в виде транзиторной ишемической атаки или инсульта), отслойку сетчатки глаза, почечную недостаточность.
Симптомы артериальной гипертензии
Основным симптомом артериальной гипертензии является повышенное артериальное давление. Иногда высокое АД является единственным проявлением болезни, но чаще помимо него встречаются другие симптомы,. К таким симптомам относятся:
- головная боль,
- головокружение,
- неустойчивость при ходьбе,
- нарушение зрения и мелькание мушек перед глазами,
- ощущение заложенности или шум в ушах,
- боли в области сердца,
- ощущение учащенного и/или неритмичного сердцебиения,
- невротические нарушения (раздражительность, плаксивость, подавленность, депрессия, астения).

Еще одним симптомом артериальной гипертензии является гипертонический криз — резкое и, как правило, выраженное повышение артериального давления, которое сопровождается значительным ухудшение состояния пациента и может привести к развитию таких осложнений как инфаркт миокарда или мозговой инсульт.
Лечение артериальной гипертензии
Каждый случай артериальной гипертензии требует лечения. Довольно редко (молодой пациент, небольшое превышение нормальных показателей АД, нормальное общее состояние, готовность точно следовать инструкциям врача) артериальную гипертензию лечат в применением исключительно немедикаментозного подхода. В этом случае лечение включает:
- Нормализацию массы тела,
- Ограничение потребления алкоголя,
- Ограничение потребления поваренной соли,
- Полный отказ от курения,
- Регулярные физические нагрузки,
- Психотерапию и борьбу со стрессами.
В некоторых случаях в схему лечения легкой гипертензии включают такие вспомогательные методы лечения как фитотерапия, рефлексотерапия, физиотерапия и точечный массаж.
Однако в большинстве случаев применения немедикаментозных методов терапии артериальной гипертензии недостаточно, поэтому врач подбирает индивидуальную схему лечения, состоящую из антигипертензивных препаратов.
Артериальная гипертензия: стадии и риски
Слово «гипертензия» в буквальном смысле переводится с латинского как «сверхнапряжение». Какие стадии и степени есть у гипертензии и сколько факторов риска влияет на ее развитие — подробно в нашей статье.
Врачи различают три степени и три стадии заболевания. Эти понятия часто путают, однако между ними есть существенная разница.
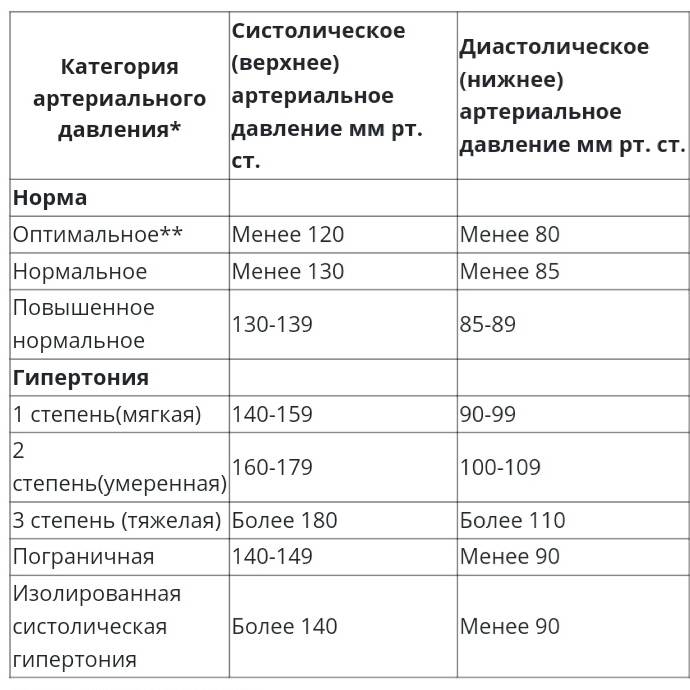
Степени артериальной гипертензии
Это классификация по уровням артериального давления (АД): верхнего (систолического) и нижнего (диастолического).
Расширенная классификация уровней артериального давления (в соответствии с Национальными клиническими рекомендациями по лечению гипертонии). Считать кровяное давление «чисто техническим показателем» ошибочно: чем выше его постоянный уровень, тем серьезнее ситуация
Стадии артериальной гипертензии
Здесь деление на категории идет уже по серьезности изменений в организме: насколько выражены эти изменения и как сильно страдают органы-мишени — кровеносные сосуды, сердце и почки. Их поражение — отдельный критерий для оценки риска.
Их поражение — отдельный критерий для оценки риска.
Термин «гипертоническая болезнь» предложен Г.Ф.Лангом в 1948 г. и соответствует термину «эссенциальная гипертензия» (гипертония), который используется в зарубежных странах.
На любой из стадий заболевания давление также может соответствовать любой степени — от первой до третьей. Это очень индивидуально, поэтому, помимо показателей на тонометре, следует ориентироваться на данные обследования. Конкретные показатели всегда принимаются во внимание при назначении терапии, рекомендациях и прогнозах.
Артериальная гипертензия Ⅰ стадии
При регулярном посещении врача и соблюдении правил жизни гипертоника не требует серьезного медицинского вмешательства, если нет ухудшения здоровья.
Прогноз зависит от уровня АД и количества факторов риска: курение, ожирение, уровень холестерина и т.д.
Артериальная гипертензия Ⅱ стадии
Если вовремя не скорректировать процесс лекарственными препаратами, болезнь может прогрессировать и перейти в третью стадию.
 Избежать этого можно лишь одним способом: контролировать состояние своей сердечно-сосудистой системы и регулярно проходить обследование.
Избежать этого можно лишь одним способом: контролировать состояние своей сердечно-сосудистой системы и регулярно проходить обследование.
Артериальная гипертензия Ⅲ стадии
В этом состоянии требуются препараты не только для снижения давления, но и для лечения сопутствующих заболеваний. Рекомендация актуальна и для первых двух стадий гипертонической болезни, если у пациента диагностирован диабет, болезни почек или другие патологии.
Артериальная гипертензия — 4 группы риска
Чтобы уберечь сердце и сосуды от поражения и не пропустить состояние, когда будет уже поздно, нужно знать, от каких факторов зависит течение болезни.
4 группы факторов риска:
низкий риск;
умеренный;
высокий;
очень высокий.
Между факторами риска и классификацией по тяжести заболевания есть прямая связь.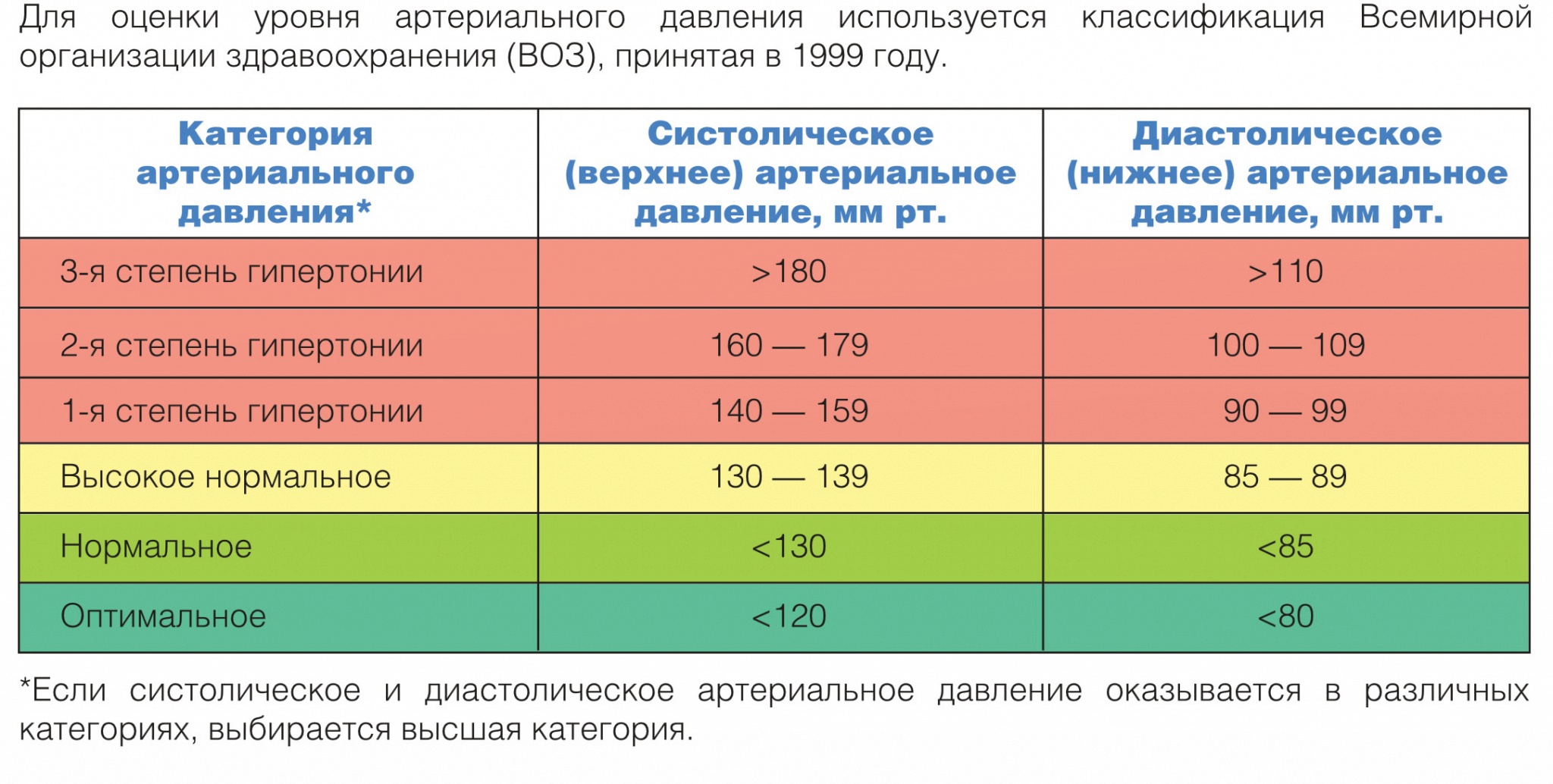 Наглядно она показана в Национальных Клинических Рекомендациях Минздрава РФ «Артериальная гипертония у взрослых».
Наглядно она показана в Национальных Клинических Рекомендациях Минздрава РФ «Артериальная гипертония у взрослых».
Для определения своей группы риска нужно знать уровень АД и стадию заболевания.
Группы высокого и очень высокого риска
Эти состояния считаются самыми серьезными и требуют особого внимания.
При сочетании более трех факторов риска и артериальной гипертензии 2 степени пациент попадает в группу высокого риска. Также к ней относятся все, у кого существенно выражен хотя бы один показатель из следующих:
повышение уровня общего холестерина от 8 ммоль/л (310 мг/дл),
гипертония третьей степени (систолическое артериальное давление выше или равно 180 мм рт. ст., диастолическое — выше 110 мм рт.ст.),
хроническая болезнь почек третьей стадии,
гипертрофия левого желудочка,
сахарный диабет без поражения органов-мишеней.

К группе очень высокого риска относят пациентов с любым из следующих факторов:
Атеросклеротические заболевания сердца и сосудов, подтвержденные клинически или в ходе визуализирующих исследований (АССЗ). Это может быть стабильная стенокардия, коронарная реваскуляризация (аортокоронарное шунтирование и другие процедуры реваскуляризации артерий), инсульт и транзиторные ишемические атаки, ранее перенесенный острый коронарный синдром (инфаркт или нестабильная стенокардия), а также заболевание периферических артерий. Обязательно учитываются результаты визуализирующих исследований, значимые для прогноза клинических событий: значительный объем бляшек на коронарных ангиограммах или сканах компьютерной томографии (многососудистое поражение коронарных артерий со стенозом двух основных эпикардиальных артерий более чем на 50 %) или по результатам УЗИ сонных артерий.
Сахарный диабет с поражением органов-мишеней, или наличием как минимум трех значимых факторов риска из указанных в следующей части статьи, сюда же приравнивается сахарный диабет первого типа ранней манифестации и длительного течения (более 20 лет).

Тяжелая хроническая болезнь почек (рСКФ < 30 мл/мин/1,73 м2).
Семейная гиперхолестеринемия с АССЗ или с другим значимым фактором риска.
Степень артериальной гипертонии при этом может быть первой, второй или третьей.
При любых провоцирующих факторах (например, при курении или злоупотреблении алкоголем) угроза для здоровья и жизни в таком состоянии возрастает.
Если вы обнаружили себя в группе высокого или умеренно высокого риска — стоит как можно быстрее обратиться к врачу-кардиологу
Общие факторы сердечно-сосудистого риска при гипертензии
Мужской пол.
Возраст более 55 лет у мужчин и более 65 лет у женщин.
Курение и чрезмерное употребление алкоголя.
Дислипидемии — повышенный уровень жиров в крови (принимается во внимание каждый показатель липидного обмена).
Уровень общего холестерина более 4,9 ммоль/л (190 мг/дл).

Альтернативные показатели: уровень холестерина липопротеинов низкой плотности свыше 3,0 ммоль/л (115 мг/дл) и/или уровень холестерина липопротеинов высокой плотности у мужчин менее 1,0 ммоль/л (40 мг/дл), у женщин менее 1,2 ммоль/л (46 мг/дл).
Триглицериды более 1,7 ммоль/л (150 мг/дл).
Повышенный уровень глюкозы в крови натощак: 5,6–6,9 ммоль/л при исследовании натощак (101–125 мг/дл) или н.
Нарушение толерантности к глюкозе: при проведении теста насторожить должны показатели глюкозы от 7,8 ммоль/л до 11,0 ммоль/л.
Ожирение: индекс массы тела, равный 30 кг/м2 или выше, окружность талии более 102 см у мужчин, более 88 см у женщин.
Наличие родственников, у которых сердечно-сосудистые заболевания проявились раньше 55 лет, если говорить о мужчинах, или раньше 65 лет, если говорить о женщинах.
По данным Европейского общества кардиологов, вероятность развития гипертонии у мужчин выше, чем у женщин — особенно после достижения 55 лет
Самые опасные состояния при артериальной гипертензии
Диагностированные заболевания сердца: инфаркт миокарда, фибрилляция предсердий, сердечная недостаточность, стенокардия.

Заболевания сосудов: острый коронарный синдром, коронарная реваскуляризация или артериальная реваскуляризация любой другой локализации, инсульт, транзиторные ишемические атаки, аневризма аорты, патологии периферических артерий.
Наличие атеросклеротических бляшек в сосудах при визуализации.
Сахарный диабет с поражением органов-мишеней или сочетание его с основными провоцирующими факторами.
Тяжелая хроническая болезнь почек.
В любом из этих случаев пациенту нужна терапия под контролем врача
Если вы нашли себя в одной из категорий риска, необходимо:
каждый день измерять артериальное давление и записывать результаты;
даже при первой степени заболевания — обратиться к врачу, чтобы установить причины артериальной гипертензии;
контролировать состояние здоровья — например, не нарушать принципы питания при диабете;
проанализировать, какой образ жизни рекомендуется в вашем состоянии, и следовать этим правилам.

При выполнении всех рекомендаций врача и контроле своего самочувствия можно избежать критических последствий даже в группе высокого риска. Если исключить вредные привычки и пересмотреть образ жизни, давление может начать снижаться уже через 1-2 недели. При гипертонии первой степени такие меры, принятые вовремя, позволяют затормозить развитие болезни и в ряде случаев — уменьшить необходимость медикаментозной терапии.
Мониторинг артериального давления в домашних условиях
Как пользоваться домашним тонометром
- Молчать. Не курите, не пейте напитки с кофеином и не занимайтесь спортом в течение 30 минут до измерения артериального давления. Опорожнить мочевой пузырь и обеспечить не менее 5 минут спокойного отдыха перед измерениями.
- Сядьте правильно. Сядьте с прямой спиной и опорой (на обеденный стул, а не на диван). Ваши ступни должны стоять на полу, ноги не должны быть скрещены.
 Ваша рука должна опираться на плоскую поверхность (например, на стол) так, чтобы плечо было на уровне сердца. Убедитесь, что нижняя часть манжеты находится прямо над сгибом локтя. Обратитесь к инструкциям вашего монитора, чтобы найти иллюстрацию, или попросите вашего лечащего врача показать вам, как это сделать.
Ваша рука должна опираться на плоскую поверхность (например, на стол) так, чтобы плечо было на уровне сердца. Убедитесь, что нижняя часть манжеты находится прямо над сгибом локтя. Обратитесь к инструкциям вашего монитора, чтобы найти иллюстрацию, или попросите вашего лечащего врача показать вам, как это сделать. - Измеряйте в одно и то же время каждый день. Важно снимать показания в одно и то же время каждый день, например, утром и вечером. Лучше всего снимать показания ежедневно, однако в идеале начинать через 2 недели после изменения лечения и в течение недели до следующего визита.
- Проведите несколько измерений и запишите результаты .
Каждый раз при измерении делайте два или три измерения с промежутком в одну минуту и записывайте результаты с помощью трекера для печати (в формате PDF). Если ваш монитор имеет встроенную память для хранения показаний, берите его с собой на встречи. Некоторые мониторы также позволяют загружать показания на безопасный веб-сайт после регистрации профиля.

- Не измеряйте одежду.
Загрузите лист в формате PDF, в котором показано, как правильно измерять артериальное давление. Также доступно на испанском и китайском языках.
Знайте свои цифры
Узнайте, что означают цифры в показаниях артериального давления.
| КАТЕГОРИЯ АРТЕРИАЛЬНОГО ДАВЛЕНИЯ | СИСТОЛИЧЕСКОЕ мм рт. ст. (верхнее число) | и/или | ДИАСТОЛИЧЕСКОЕ мм рт. ст. (нижнее число) |
|---|---|---|---|
| НОРМАЛЬНЫЙ | МЕНЬШЕ 120 | и | МЕНЬШЕ 80 |
| ПОВЫШЕННЫЙ | 120 – 129 | и | МЕНЬШЕ 80 |
| ВЫСОКОЕ КРОВЯНОЕ ДАВЛЕНИЕ (ГИПЕРТОНИЯ) СТАДИЯ 1 | 130 – 139 | или | 80 – 89 |
| ВЫСОКОЕ КРОВЯНОЕ ДАВЛЕНИЕ (ГИПЕРТОНИЯ) СТАДИЯ 2 | 140 ИЛИ ВЫШЕ | или | 90 ИЛИ ВЫШЕ |
| ГИПЕРТОНИЧЕСКИЙ КРИЗ (немедленно обратитесь к врачу) | ВЫШЕ 180 | и/или | ВЫШЕ 120 |
Примечание. Диагноз высокого кровяного давления должен быть подтвержден врачом. Врач также должен оценить любые необычно низкие показатели артериального давления.
Диагноз высокого кровяного давления должен быть подтвержден врачом. Врач также должен оценить любые необычно низкие показатели артериального давления.
Скачать эту диаграмму: Английский Jpeg | Английский PDF | Испанский JPEG | Испанский PDF | Традиционный китайский Jpeg | Традиционный китайский (PDF)
Если вы получили высокое значение артериального давления
- Одно высокое значение не является немедленным поводом для беспокойства. Если вы получаете показания, которые немного или умеренно выше нормы, измерьте артериальное давление еще несколько раз и проконсультируйтесь со своим лечащим врачом, чтобы проверить, есть ли проблемы со здоровьем или могут быть какие-либо проблемы с вашим монитором.
- Если ваши показания артериального давления внезапно превышают 180/120 мм рт. ст., подождите пять минут и повторите измерение. Если ваши показания по-прежнему необычно высоки, немедленно обратитесь к врачу. Возможно, у вас гипертонический криз.
- Если ваше кровяное давление выше 180/120 мм рт.
 если ваше давление упадет само по себе. Звоните 911.
если ваше давление упадет само по себе. Звоните 911.
Рекомендация AHA
Американская кардиологическая ассоциация рекомендует домашний мониторинг всем людям с высоким кровяным давлением, чтобы помочь медицинскому работнику определить, работает ли лечение. Домашний мониторинг (самостоятельное измерение артериального давления) не заменяет регулярных визитов к врачу. Если вам прописали лекарство для снижения артериального давления, не прекращайте принимать его, не посоветовавшись с врачом, даже если во время домашнего мониторинга ваши показатели артериального давления находятся в пределах нормы.
Выбор домашнего тонометра
Американская ассоциация кардиологов рекомендует автоматический тонометр на бицепс (плечо) в виде манжеты.
- Наручные и пальцевые мониторы не рекомендуются, поскольку они дают менее надежные показания.
- Выберите проверенный монитор. Если вы не уверены, обратитесь за советом к своему врачу или фармацевту или найдите варианты на сайте validatebp.
 org(ссылка открывается в новом окне).
org(ссылка открывается в новом окне). - При выборе тонометра для пожилых людей, беременных женщин или детей убедитесь, что они сертифицированы для этих условий.
- Убедитесь, что манжета вам подходит — измерьте обхват плеча и выберите монитор, который поставляется с манжетой соответствующего размера.
После того, как вы приобрели монитор, принесите его на следующий прием.
Попросите вашего врача проверить, правильно ли вы используете его и получаете ли вы те же результаты, что и оборудование в офисе. Планируйте приносить свой монитор раз в год, чтобы убедиться, что показания точны.
Мониторинг артериального давления в домашних условиях может быть особенно полезен для:
- Любой, у кого диагностировано высокое кровяное давление (HBP или гипертония).
- Лица, начинающие лечение высокого кровяного давления, чтобы определить его эффективность.
- Люди, требующие более тщательного наблюдения, особенно лица с факторами риска высокого кровяного давления и/или состояниями, связанными с высоким кровяным давлением.

- Беременные женщины с гипертензией, вызванной беременностью, и/или преэклампсией.
- Оценка потенциально ложных показаний, таких как:
- Люди, у которых высокие показатели только на приеме у врача («гипертония белого халата»).
- Люди, у которых высокие показатели только дома, но не в кабинете врача («маскированная» гипертония).
- ПРИМЕЧАНИЕ. Людям с фибрилляцией предсердий или другими аритмиями может быть неподходящим кандидатом для домашнего мониторинга, поскольку домашние электронные устройства для измерения артериального давления могут не обеспечивать точные измерения. Попросите своего врача порекомендовать метод мониторинга, который вам подходит.
Артериальное давление на левой руке и на правой руке
Было проведено несколько исследований, чтобы определить нормальную разницу между правой и левой рукой. В целом, любая разница в 10 мм рт. ст. или меньше считается нормальной и не является поводом для беспокойства.
Зачем вести журнал артериального давления?
Одно измерение артериального давления похоже на снимок. Он только показывает, какое у вас артериальное давление в данный момент. Запись показаний, сделанных с течением времени, дает «покадровую» картину вашего артериального давления, которая может помочь вам сотрудничать с вашим врачом , чтобы убедиться, что ваши методы снижения высокого кровяного давления (ГАД или гипертония) работают.
Написано редакцией Американской кардиологической ассоциации и проверено консультантами по науке и медицине. Ознакомьтесь с нашей редакционной политикой и персоналом.
Последнее рассмотрение: 30 ноября 2017 г.
Связанные статьи
Управление кровяным давлением с помощью здоровой для сердца диеты
Набор инструментов для измерения артериального давления
Диастола и систола: в чем разница?
Термины диастола и систола относятся к расслаблению и сокращению сердечной мышцы. Баланс между диастолой и систолой определяет кровяное давление человека.
Баланс между диастолой и систолой определяет кровяное давление человека.
Сердце — это насос, который снабжает все ткани и органы тела богатой кислородом кровью. Сердцебиение вызвано расслаблением и сокращением сердечной мышцы.
Во время этого цикла период расслабления называется диастолой, а период сокращения называется систолой.
В этой статье мы объясним, как диастола и систола связаны с артериальным давлением. Мы также обсудим, что такое нормальное кровяное давление, а также факторы риска и осложнения, связанные с высоким кровяным давлением (гипертонией) и низким кровяным давлением (гипотонией).
Поделиться на PinterestДиастола — это когда сердечная мышца расслабляется, а систола — когда сердечная мышца сокращается.Диастола определяется следующими характеристиками:
- Диастола – это расслабление сердечной мышцы.
- Когда сердце расслабляется, камеры сердца наполняются кровью, и артериальное давление человека снижается.
Систола определяется следующими характеристиками:
- Систола – это сокращение сердечной мышцы.

- Когда сердце сокращается, оно выталкивает кровь из сердца в крупные кровеносные сосуды системы кровообращения. Отсюда кровь идет ко всем органам и тканям тела.
- Во время систолы у человека повышается артериальное давление.
Сердце представляет собой насос, состоящий из четырех камер. Он разделен посередине на правую и левую сторону, а каждая сторона далее делится на две камеры — верхнюю и нижнюю.
В две верхние камеры сердца, называемые предсердиями, поступает кровь, поступающая в сердце. Две нижние камеры называются желудочками. Они перекачивают кровь из сердца в остальные части тела.
Чтобы перекачивать кровь по телу, сердце снова и снова сокращается, а затем расслабляется в цикле, называемом сердечным циклом. Цикл начинается, когда два предсердия сокращаются, что выталкивает кровь в желудочки. Затем желудочки сокращаются, что выталкивает кровь из сердца.
Дезоксигенированная кровь, возвращающаяся из организма в правую часть сердца, затем прокачивается через легкие, где она насыщается кислородом. Насыщенная кислородом кровь затем перемещается в левую часть сердца и перекачивается к остальным частям тела.
Насыщенная кислородом кровь затем перемещается в левую часть сердца и перекачивается к остальным частям тела.
Диастола и систола по-разному влияют на артериальное давление человека, а именно:
- Когда сердце проталкивает кровь по всему телу во время систолы, давление на сосуды увеличивается. Это называется систолическим давлением.
- Когда сердце расслабляется между ударами и наполняется кровью, кровяное давление падает. Это называется диастолическим давлением.
Поделиться на PinterestНормальное артериальное давление будет ниже 120/80 мм рт.ст.
Когда человек получит результаты своего кровяного давления, он увидит два числа, которые представляют измерения диастолы и систолы. Эти измерения даны в миллиметрах ртутного столба (мм рт. ст.).
Первое число — это систолическое давление, а второе — диастолическое давление.
В соответствии с обновленными рекомендациями Американского колледжа кардиологов (ACC) от 2017 года, текущие категории артериального давления:
- Нормальное артериальное давление : менее 120/80 мм рт.
 столическое давление между 120-129 и диастолическое давление ниже 80
столическое давление между 120-129 и диастолическое давление ниже 80 - Гипертония 1 стадии : систолическое давление между 130-139или диастолическое давление между 80 и 89 мм рт. категория гипертонии.
Артериальное давление всегда измеряется в состоянии покоя и в течение нескольких дней. Его измерения также называют показаниями артериального давления.
Артериальное давление человека может стать слишком высоким или слишком низким по многим причинам. Как высокое, так и низкое кровяное давление могут привести к серьезным последствиям для здоровья, если их не лечить.
Высокое кровяное давление
Поделиться на PinterestПол и возраст могут увеличить риск высокого кровяного давления.
Высокое кровяное давление или гипертония — это когда у человека аномально высокое давление на стенки кровеносных сосудов. Это состояние развивается постепенно в течение многих лет и может долгое время оставаться незамеченным, так как часто не имеет симптомов.

Следующие факторы риска повышают риск высокого кровяного давления у человека:
- Возраст 9 лет0007 . Артериальное давление обычно выше с возрастом.
- Пол . Мужчины чаще имеют высокое кровяное давление в возрасте до 55 лет, но женщины чаще, чем мужчины, имеют это состояние после 55 лет.
- Раса . Высокое кровяное давление чаще встречается у афроамериканцев, чем у белых или латиноамериканцев.
- История семьи . Наличие члена семьи с высоким кровяным давлением увеличивает риск развития у человека высокого кровяного давления в будущем.
- Ожирение . У человека с избыточным весом или ожирением чаще развивается высокое кровяное давление. Это связано с тем, что больший объем крови циркулирует по кровеносным сосудам, чтобы снабжать клетки кислородом и питательными веществами. Поскольку циркулирует больше крови, на стенки сосудов оказывается более высокое давление.

- Образ жизни . Отсутствие физической активности, курение табака (включая пассивное курение), употребление слишком большого количества алкоголя, потребление слишком большого количества соли (натрия) или слишком малого количества калия, а также стресс могут увеличить риск.
- Определенные хронические состояния . Заболевания почек, диабет и апноэ во сне могут увеличить риск высокого кровяного давления.
- Беременность . В некоторых случаях беременность может вызвать высокое кровяное давление.
При отсутствии лечения высокое кровяное давление может вызвать осложнения и, в конечном итоге, серьезные проблемы со здоровьем, такие как:
- Сердечный приступ . Блокировка притока богатой кислородом крови к участку сердца, не позволяющая этой части сердца получать кислород.
- Ход . Инсульт случается, когда происходит блокировка притока богатой кислородом крови к мозгу, что не позволяет этой части мозга получать кислород.

- Сердечная недостаточность . Неспособность сердца перекачивать достаточное количество крови для удовлетворения потребностей организма, вызванное повышенным давлением на сосуды.
- Болезнь периферических артерий . Это сужение кровеносных сосудов, кроме тех, которые снабжают сердце или головной мозг, чаще всего ног. Нарушается приток крови к этой части тела.
- Аневризма . Аневризма представляет собой патологическое выпячивание стенки кровеносного сосуда, которое может давить на другие органы, блокировать кровоток или в конечном итоге лопнуть.
- Хроническая болезнь почек . Заболевание почек может быть вызвано сужением кровеносных сосудов в почках, что препятствует их нормальной работе.
Низкое кровяное давление
Низкое кровяное давление или гипотензия возникает, когда у человека аномально низкое кровяное давление на стенки кровеносных сосудов.
Факторы риска, повышающие вероятность развития заболевания, включают:
- Возраст .
 Люди старше 65 лет чаще испытывают падение артериального давления, когда встают или после еды. Дети и молодые люди чаще испытывают быстрое падение артериального давления, сопровождающееся головокружением, нечеткостью зрения и обмороками, что известно как гипотензия, опосредованная нервными окончаниями.
Люди старше 65 лет чаще испытывают падение артериального давления, когда встают или после еды. Дети и молодые люди чаще испытывают быстрое падение артериального давления, сопровождающееся головокружением, нечеткостью зрения и обмороками, что известно как гипотензия, опосредованная нервными окончаниями. - Некоторые лекарства . Лекарства от высокого кровяного давления, включая диуретики, могут вызывать гипотонию.
- Некоторые болезни . Такие состояния, как болезнь Паркинсона, диабет и некоторые сердечные заболевания, повышают риск низкого кровяного давления.
- Прочие факторы . Беременность, стояние в жару или стояние на месте в течение длительного периода времени также могут вызвать низкое кровяное давление.
Человек с умеренным пониженным артериальным давлением может испытывать усталость, обмороки или головокружение.
Более тяжелые формы низкого кровяного давления могут нарушить приток богатой кислородом крови к основным органам тела, включая мозг.






 Избежать этого можно лишь одним способом: контролировать состояние своей сердечно-сосудистой системы и регулярно проходить обследование.
Избежать этого можно лишь одним способом: контролировать состояние своей сердечно-сосудистой системы и регулярно проходить обследование.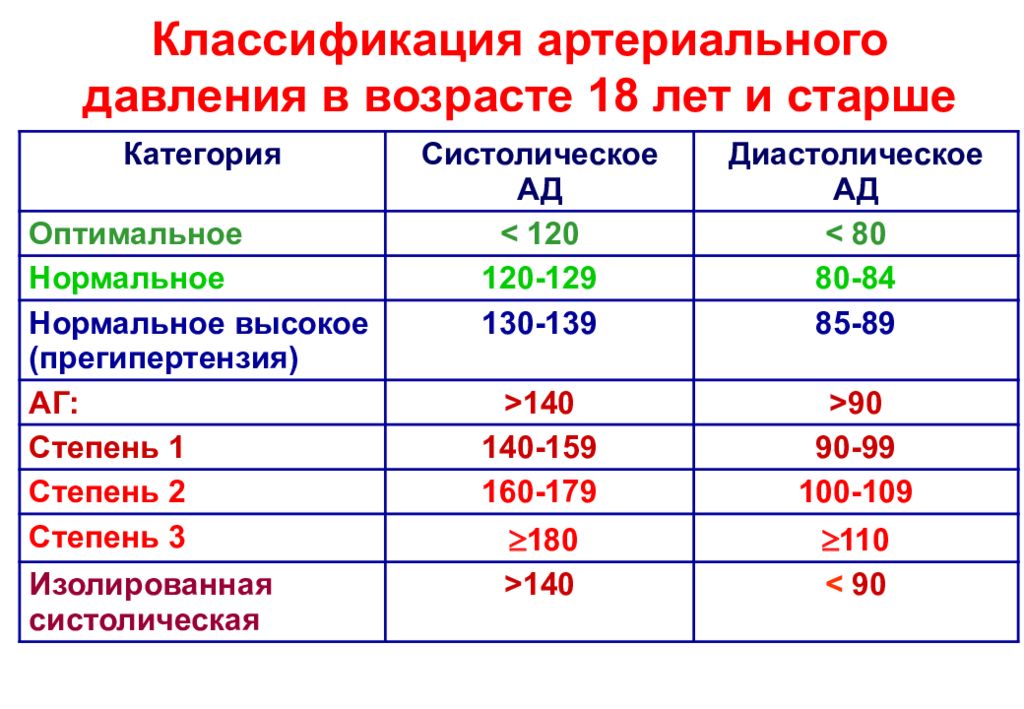




 Ваша рука должна опираться на плоскую поверхность (например, на стол) так, чтобы плечо было на уровне сердца. Убедитесь, что нижняя часть манжеты находится прямо над сгибом локтя. Обратитесь к инструкциям вашего монитора, чтобы найти иллюстрацию, или попросите вашего лечащего врача показать вам, как это сделать.
Ваша рука должна опираться на плоскую поверхность (например, на стол) так, чтобы плечо было на уровне сердца. Убедитесь, что нижняя часть манжеты находится прямо над сгибом локтя. Обратитесь к инструкциям вашего монитора, чтобы найти иллюстрацию, или попросите вашего лечащего врача показать вам, как это сделать.
 если ваше давление упадет само по себе. Звоните 911.
если ваше давление упадет само по себе. Звоните 911. org(ссылка открывается в новом окне).
org(ссылка открывается в новом окне).

 столическое давление между 120-129 и диастолическое давление ниже 80
столическое давление между 120-129 и диастолическое давление ниже 80


 Люди старше 65 лет чаще испытывают падение артериального давления, когда встают или после еды. Дети и молодые люди чаще испытывают быстрое падение артериального давления, сопровождающееся головокружением, нечеткостью зрения и обмороками, что известно как гипотензия, опосредованная нервными окончаниями.
Люди старше 65 лет чаще испытывают падение артериального давления, когда встают или после еды. Дети и молодые люди чаще испытывают быстрое падение артериального давления, сопровождающееся головокружением, нечеткостью зрения и обмороками, что известно как гипотензия, опосредованная нервными окончаниями.
