Как распознать аппендицит при беременности
Получить результаты анализов
- Главная
- Как распознать болезнь
- Беременность и роды
- Аппендицит при беременности
Подробнее о враче
Аппендицит при беременности — это острый или хронический воспалительный процесс, поражающий червеобразный отросток. Данную патологию относят к распространенным хирургическим заболеваниям.
При этом во время беременности ее развитие наблюдается у 0,1% женщин.
Причины аппендицита при беременности
Основной причиной развития аппендицита при беременности является активация патогенной или условно—патогенной флоры. В качестве часто встречающихся возбудителей выделяют анаэробных неспорообразующих бактерий, таких как кокки.
К предрасполагающим факторам, запускающим процесс воспаления, относят:
- Изменение анатомического расположения слепой кишки и аппендикса.
 Данный механизм связан с активным ростом матки и сдавлением рядом расположенных органов. В результате происходит подъем кишечника, на фоне которого высока вероятность пережатия червеобразного отростка, нарушения кровотока и опорожнения.
Данный механизм связан с активным ростом матки и сдавлением рядом расположенных органов. В результате происходит подъем кишечника, на фоне которого высока вероятность пережатия червеобразного отростка, нарушения кровотока и опорожнения. - Склонность к запорам. Изменение гормонального фона приводит к снижению перистальтики кишечника. Регулярные запоры провоцируют застой каловых масс и рост бактериальной флоры, которая может приобретать патогенные свойства.
- Изменение кислотности желудочного сока. Обострение гипоацидного гастрита приводит к тому, что желудочный сок перестаёт выполнять свои функции. В результате большая часть флоры, которая проявляет патогенные свойства не уничтожается.
- Снижение иммунитета. Перестройка работы иммунной системы повышает уязвимость организма к действию патогенной флоры.
Симптомы и первые признаки
Симптоматика, характерная для аппендицита, может меняться в зависимости триместра беременности. В первом триместре развитие аппендицита носит типичный характер. Развитие внезапной режущей боли в правой подвздошной области, иррадиирующей в поясницу или нижние отделы живота, является наиболее характерным симптомом. В некоторых случаях аппендицит может начинаться с появления болевого синдрома в эпигастральной области. Появляется тошнота, рвота, вздутие кишечника и расстройство стула. Температура может носить субфебрильный характер.
В первом триместре развитие аппендицита носит типичный характер. Развитие внезапной режущей боли в правой подвздошной области, иррадиирующей в поясницу или нижние отделы живота, является наиболее характерным симптомом. В некоторых случаях аппендицит может начинаться с появления болевого синдрома в эпигастральной области. Появляется тошнота, рвота, вздутие кишечника и расстройство стула. Температура может носить субфебрильный характер.
Во втором и третьем триместрах симптоматика может изменяться. Болевой синдром локализуется в правой половине живота с иррадиацией в подреберье. Характерно появление симптома Бартомье—Михельсона и Образцова. Также отмечается незначительное повышение температуры, однократная рвота или тошнота.
Методы диагностики
Диагностика аппендицита при беременности, как правило, затруднительна. В большинстве случаев, в процессе физикального осмотра сложно обнаружить патологический очаг. Диагноз подтверждают после выполнения дополнительных методов исследования.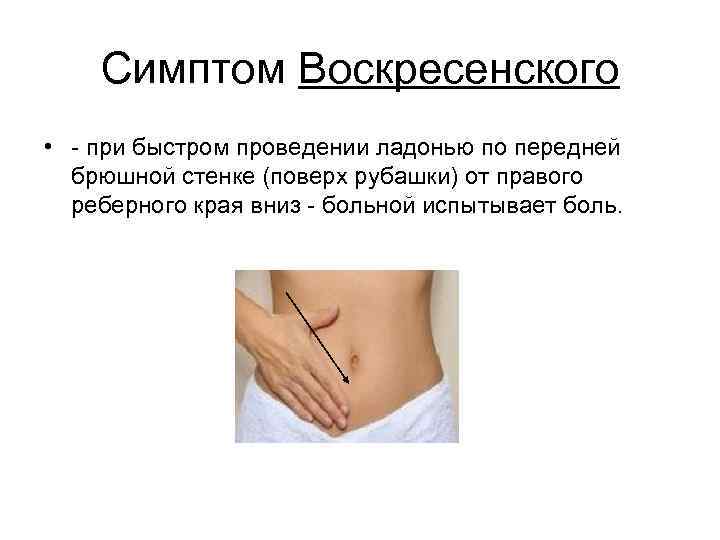 Среди них выделяют:
Среди них выделяют:
- Общий анализ крови. Для воспаления аппендикса характерно развитие лейкоцитоза и повышение скорости оседания эритроцитов. Поскольку повышение данных показателей может носить физиологический характер, важно оценивать их в динамике. При аппендиците происходит быстрое их увеличение.
- Ультразвуковое исследование брюшной полости. В норме аппендикс не визуализируется. При воспалении удаётся увидеть данный участок кишечника в виде гипоэхогенного образования, лишенного перистальтики.
- Диагностическую лапароскопию. Инвазивный метод исследования наиболее часто применяется в сроке до 18 недель или после родов. В третьем триместре визуализация аппендикса может быть затруднительна из-за увеличенной матки.
Лечение
При постановке диагноза аппендицита, беременной женщине показана срочная госпитализация. Основным способом лечения является оперативное вмешательство. В сроке до 18 недель и после рождения ребёнка, предпочтение отдаётся лапароскопии, как наиболее щадящему методу.
С целью профилактики осложнений применяются:
- Антибактериальные препараты с широким спектром действия.
- Спазмолитики и токолитики. Данные препараты помогают снять тонус миометрия, профилактория угрозу выкидыша или преждевременных родов.
Ранее выявление заболевания позволяет избежать тяжёлых осложнений, которые могут привести к угрозе прерывания беременности.
Аппендицит при беременности — симптомы, признаки, удаление
Аппендицитом врачи называют воспаление аппендикса – или червеобразного отростка, полого органа, отходящего от слепой кишки. Смело можно сказать, что аппендицит является самым распространённым острым заболеванием органов брюшной полости.
Причины
Отмечено, что такое сочетание, как аппендицит и беременность, встречается несколько чаще, чем это же заболевание у небеременных женщин.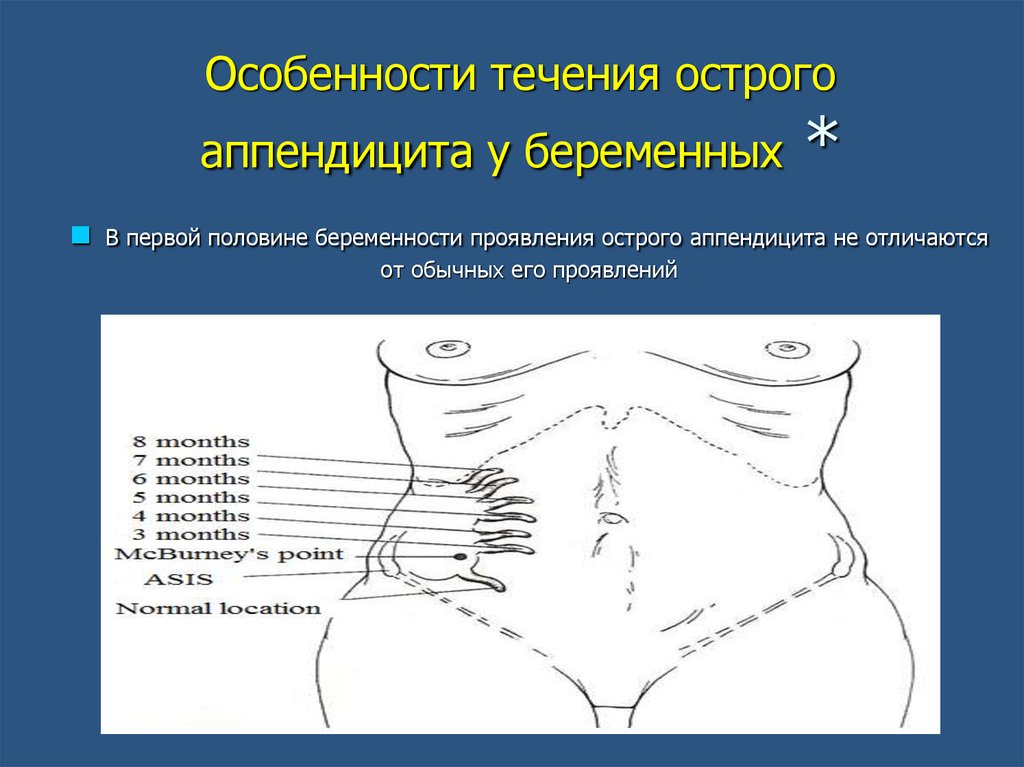 С чем это связано? Сказать трудно, так как причины развития заболевания до сих пор точно не установлены. Самая распространенная теория утверждает, что воспаление аппендикса связано с закупоркой прохода между червеобразным отростком и слепой кишкой.
С чем это связано? Сказать трудно, так как причины развития заболевания до сих пор точно не установлены. Самая распространенная теория утверждает, что воспаление аппендикса связано с закупоркой прохода между червеобразным отростком и слепой кишкой.
Например, закупорка может произойти из-за формирования копролитов – мелких каловых камней. Как следствие, ухудшается кровообращение в аппендиксе, начинается его воспаление. Соответственно, во время вынашивания ребенка добавляется еще один фактор риска: увеличивающаяся матка смещает и оказывает давление на практически все органы брюшной полости, в том числе и червеобразный отросток. Итогом может стать нарушение кровоснабжения и условия для нарушенной эвакуации содержимого аппедикса.
Этапы болезни
Главная опасность этого заболевания заключается в стремительном развитии. Всего 2 суток занимает развитие от легкой стадии до полного разрушения аппендикса. Выделяют четыре стадии заболевания:
- катаральную, когда поражается только слизистая оболочка органа;
- флегмонозную, когда поражение достигает внутренних слизистых слоев, а также частично задевает мышечные слои;
- гангренозную, когда речь уже идет об отмирании (некрозе) всех слоев органа;
- в случае долгого отсутствия медицинской помощи может наступить перфорация органа (разрушение стенки аппендикса), из-за которой содержимое аппендикса попадает в брюшную полость.

Признаки заболевания
Признаки аппендицита при беременности должна знать каждая женщина, и при их обнаружении, как можно быстрее обратиться к врачу. Ситуация осложняется тем, что на фоне «интересного» положения признаки могут быть выражены недостаточно ярко.
Кроме того, ощущения женщины будут напрямую зависеть от срока беременности, степени поражения органа и его расположения в брюшной полости. Растущая матка неизбежно смещает отросток с его привычного места – правой подвздошной области. Как правило, в начальной стадии аппендицит при беременности имеет следующие проявления: боль в верхней части живота с постепенным смещением в правую подвздошную область. Характерны для этого состояния также тошнота и рвота. Скорее всего, в положении лежа на правом боку боли будут усиливаться.
Допустим, вы заподозрили у себя аппендицит при беременности, что делать? Следует немедленно вызывать скорую!
Вопросы диагностики
Диагностировать аппендицит при беременности довольно сложно. Существует не так уж много достоверных методов исследования. Осмотр всегда начинается с пальпации, которая позволяет установить локализацию боли.
Существует не так уж много достоверных методов исследования. Осмотр всегда начинается с пальпации, которая позволяет установить локализацию боли.
Затем делают анализ крови на лейкоциты, СОЭ. Наличие воспалительного процесса всегда выражается повышением лейкоцитов. Впрочем, так выражается абсолютно любое воспаление, поэтому однозначного ответа этот анализ не дает. Это же касается и исследования мочи. Дело в том, что на результат этого анализа могут повлиять патологические изменения в почках или мочевом пузыре.
Более или менее точные результаты может дать УЗИ, при условии, что аппендикс удастся разглядеть. Однако более чем у половины женщин сделать этого не получается. Остается только один метод – лапароскопия. В этом случае делают прокол брюшной стенки и в брюшную полость вводят лапароскоп – тонкий, от 3 до 5 мм в диаметре, инструмент с оптической системой, которный подключен к видеокамере. Он позволяет детально осмотреть любой орган, при необходимости, в брюшную полость через такие же проколы вводят инструменты для выполнения операции.
Лечение
Хирургическое удаление воспаленного органа при беременности – это единственный возможный метод лечения. Делается это либо через разрез, либо, что гораздо лучше, методом лапароскопии. Плюсы этой операции в меньшей болезненности, меньшем времени восстановления, да и с косметической точки зрения три небольших прокола образуют куда меньшие шрамы, чем большой разрез.
Квалифицированное удаление аппендицита при беременности – одна из услуг центра «Папа, мама и малыш». Опытные специалисты проконсультируют по любым вопросам.
Аппендицит при беременности. Медицинская помощь крайне необходима, когда беременная женщина жалуется на новые боли в животе.
Аппендицит во время беременности можно не заметить. По сути, это одно из самых распространенных неакушерских хирургических заболеваний при беременности. Из-за неспецифических симптомов, связанных с нормальной беременностью, таких как боль в животе, тошнота и рвота, аппендицит у беременных очень трудно диагностировать. Вследствие диагностических трудностей частота перфораций выше у беременных, что сказывается как на здоровье будущих матерей, так и на здоровье плода. Если это не лечится быстро, шансы на потерю плода могут значительно возрасти.
Вследствие диагностических трудностей частота перфораций выше у беременных, что сказывается как на здоровье будущих матерей, так и на здоровье плода. Если это не лечится быстро, шансы на потерю плода могут значительно возрасти.
Аппендицит у беременных
Аппендицит — это инфекция или воспаление аппендикса, который представляет собой пальцеобразный мешочек, выступающий из толстой кишки в нижней правой части живота. На самом деле это может поразить любого человека в любом возрасте, включая беременных женщин. Аппендицит во время беременности связан с повышенным риском серьезных осложнений и заболеваемости по сравнению с общей популяцией. Вследствие диагностических трудностей частота перфораций выше у беременных, что влияет на здоровье как матери, так и плода. Заболеваемость аппендицитом во время беременности, по-видимому, значительно выше в течение первых 6 месяцев (первый и второй триместры). Если его не лечить быстро, это может в конечном итоге привести к разрыву аппендикса и инфекции внутри брюшной полости (известной как перитонит). Эти опасные для жизни осложнения повышают вероятность преждевременных родов и потери плода.
Эти опасные для жизни осложнения повышают вероятность преждевременных родов и потери плода.
Признаки и симптомы аппендицита при беременности
Боль в животе часто встречается при беременности. Обычно это вызвано расширением матки и растяжением связок. Тем не менее, неспецифические симптомы, связанные с нормальной беременностью, такие как боль в животе, тошнота и рвота, затрудняют точную диагностику аппендицита. По мере роста матки во время беременности происходит смещение кишечника и перемещение аппендикса. Боль в животе может быть не выявлена при осмотре брюшной полости. При увеличении гестационного возраста боль может иррадиировать в верхнюю правую часть живота, а расположение аппендикса может измениться. По сравнению с обычными пациентами с болями в нижней правой части живота, для правильной диагностики аппендицита у беременных требуются высококвалифицированные и специализированные врачи. Помимо болей в животе, другие симптомы могут включать тошноту, потерю аппетита, метеоризм и болезненность в животе.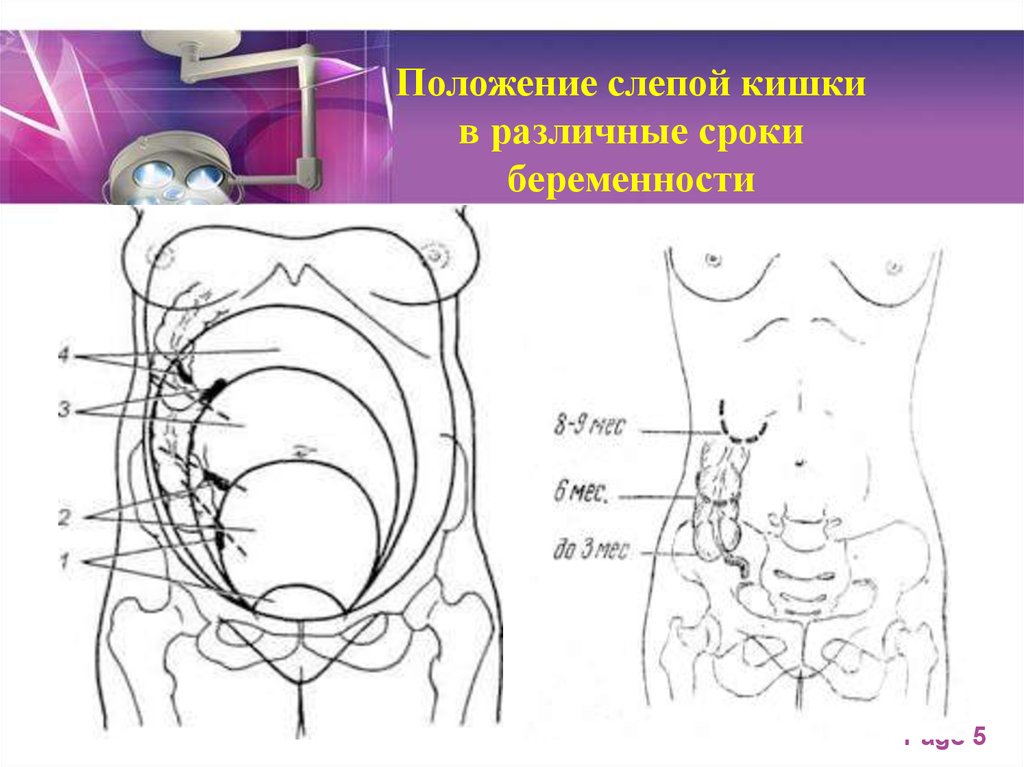 Дифференциальный диагноз должен быть сделан для выявления других возможных состояний. Если аппендикс инфицируется, развиваются лихорадка и озноб. При отсутствии лечения воспаленный аппендикс в конечном итоге лопается или перфорирует и выбрасывает инфекционные материалы в брюшную полость, вызывая сильную боль в животе. При подозрении на аппендицит во время беременности необходимо срочно обратиться за медицинской помощью.
Дифференциальный диагноз должен быть сделан для выявления других возможных состояний. Если аппендикс инфицируется, развиваются лихорадка и озноб. При отсутствии лечения воспаленный аппендикс в конечном итоге лопается или перфорирует и выбрасывает инфекционные материалы в брюшную полость, вызывая сильную боль в животе. При подозрении на аппендицит во время беременности необходимо срочно обратиться за медицинской помощью.
Подготовка к лечению
При появлении болей в животе и подозрении на аппендицит необходимо немедленно оказать медицинскую помощь. Следует строго избегать самолечения, такого как прием лекарств и употребление большего количества продуктов и напитков для временного облегчения боли. В экстренных случаях и показании операции требуется ограничение пищи и воды.
Диагностика аппендицита при беременности
Анализы и процедуры, используемые для диагностики аппендицита у беременных, включают:
- Сбор анамнеза для дифференциации признаков и симптомов других возможных состояний.

- Полное физикальное обследование и обследование брюшной полости, включая ригидность и тенденцию брюшной полости. Экспертиза специализированных врачей имеет важное значение для определения аномалии аппендикса.
- Анализы крови (CBC: общий анализ крови) для проверки уровня лейкоцитов. Более высокий уровень может указывать на инфекцию. Однако беременные женщины обычно имеют более высокие, чем обычно, уровни лейкоцитов.
- Анализ мочи (анализ мочи) для определения наличия эритроцитов и лейкоцитов в моче, которые обычно обнаруживаются при инфекциях мочевыводящих путей.
- Визуализирующие исследования, такие как УЗИ верхних отделов брюшной полости. МРТ может потребоваться дополнительно для диагностики аппендицита у беременных женщин, особенно когда другие тесты не могут поставить подтверждающий диагноз.
После подтверждения аппендицита у беременных в большинстве случаев показано хирургическое удаление аппендикса. Работая в рамках междисциплинарного подхода, хирурги совместно с акушерами и гинекологами планируют хирургическое лечение, чтобы обеспечить наилучшие возможные результаты лечения аппендицита при сохранении беременности. Кроме того, в большинстве случаев кесарево сечение не требуется. Тем не менее, план лечения варьируется у разных людей, в зависимости от тяжести, осложнений и состояния здоровья пациентов.
Работая в рамках междисциплинарного подхода, хирурги совместно с акушерами и гинекологами планируют хирургическое лечение, чтобы обеспечить наилучшие возможные результаты лечения аппендицита при сохранении беременности. Кроме того, в большинстве случаев кесарево сечение не требуется. Тем не менее, план лечения варьируется у разных людей, в зависимости от тяжести, осложнений и состояния здоровья пациентов.
Так как у беременных женщин выше вероятность развития разрыва аппендикса, что приводит к выбросу инфекционного содержимого в брюшную полость и вызывает сепсис, необходимо немедленно провести экстренную операцию.
Хирургическое лечение по удалению аппендикса называется аппендэктомией. Существует два типа аппендэктомии: открытая аппендэктомия и лапароскопическая аппендэктомия. Последний все чаще используется из-за его превосходных преимуществ. По сравнению с открытой аппендэктомией, при которой требуется открытый разрез, лапароскопический аппендицит представляет собой минимально инвазивную операцию по удалению аппендикса через небольшие разрезы. Хирурги, акушеры и гинекологи оперируют через эти небольшие разрезы, вставляя хирургический инструмент и хирургическую камеру (лапароскоп), наблюдая за увеличенными изображениями внутренних органов на мониторе. Лапароскопическая аппендэктомия обычно является предпочтительным методом из-за меньших разрезов, меньшей кровопотери, меньшей боли и рубцов, более быстрого времени восстановления, а также снижения риска послеоперационных осложнений, таких как снижение частоты инфекций.
Хирурги, акушеры и гинекологи оперируют через эти небольшие разрезы, вставляя хирургический инструмент и хирургическую камеру (лапароскоп), наблюдая за увеличенными изображениями внутренних органов на мониторе. Лапароскопическая аппендэктомия обычно является предпочтительным методом из-за меньших разрезов, меньшей кровопотери, меньшей боли и рубцов, более быстрого времени восстановления, а также снижения риска послеоперационных осложнений, таких как снижение частоты инфекций.
Передовые хирургические технологии играют решающую роль в достижении наилучших хирургических результатов. Усовершенствованная 3D-лапароскопическая хирургия позволяет хирургам выполнять операции с большей скоростью и точностью, а также улучшать хирургические результаты. К лапароскопической камере прикреплены 2 объектива высокой четкости. Благодаря использованию новейшей 3D-лапароскопической хирургической системы хирурги в 3D-очках могут наблюдать за ходом операции на видеомониторе высокого разрешения с Full HD, естественным 3D-зрением и восприятием глубины. Благодаря достижениям в лапароскопическом инструменте с разрешением 4K Ultra High Definition, он позволяет хирургам четко визуализировать операционное поле в брюшной полости, включая внутренние органы, кровеносные сосуды и нервы, которые отображаются на 55-дюймовом экране хирургического монитора. Как следствие, по сравнению с предыдущей версией Full HD, она помогает повысить хирургическую точность и повысить безопасность окружающих областей. Однако сложность лапароскопической процедуры в основном определяется положением червеобразного отростка и наличием осложнений. Что еще более важно, наилучшие возможные результаты могут быть достигнуты с помощью вспомогательных технологий и опыта хирургов с междисциплинарным подходом.
Благодаря достижениям в лапароскопическом инструменте с разрешением 4K Ultra High Definition, он позволяет хирургам четко визуализировать операционное поле в брюшной полости, включая внутренние органы, кровеносные сосуды и нервы, которые отображаются на 55-дюймовом экране хирургического монитора. Как следствие, по сравнению с предыдущей версией Full HD, она помогает повысить хирургическую точность и повысить безопасность окружающих областей. Однако сложность лапароскопической процедуры в основном определяется положением червеобразного отростка и наличием осложнений. Что еще более важно, наилучшие возможные результаты могут быть достигнуты с помощью вспомогательных технологий и опыта хирургов с междисциплинарным подходом.
Аппендицит во время беременности поражает как будущих мам, так и младенцев. Если его не лечить быстро, серьезные осложнения могут привести к опасным для жизни состояниям. Аппендицит нельзя игнорировать у беременных женщин. При подозрении на аппендицит настоятельно рекомендуется немедленная медицинская помощь для получения точного диагноза и своевременного лечения.
Аппендицит при беременности | Американский совет семейной медицины
Обзорная статья Клинический обзор
Патрисия А. Пасторе, Дайэнн М. Лумис и Джон Сорет
Журнал Американского совета по делам семьи Медицина, ноябрь 2006 г., 19 (6) 621-626; Doi: https://doi.org/10.3122/jabfm.19.6.621
- Статья
- Рисунки и данные
- Список практика имела два документированных случая аппендицита во время беременности в течение 24-часового периода с двумя уникальными исходами, которые вызвали запрос. Аппендицит при беременности встречается относительно редко, но имеет значительную заболеваемость и является причиной материнской и младенческой смертности. Боль в животе является наиболее распространенным симптомом, и следует учитывать множественные патологические расстройства. Точная диагностика аппендицита во время беременности является самой большой проблемой, поскольку признаки и симптомы могут варьироваться в зависимости от триместра, в котором находится пациентка.

Методы: Мы провели систематический обзор англоязычных статей с 1975 по 2005 год с использованием ключевых слов «аппендицит» и «беременность» с использованием баз данных MEDLINE, CINAHL и Cochrane Controlled Trials Register.
Результаты и выводы: Точная диагностика аппендицита во время беременности требует высокого уровня настороженности и клинических навыков, а не только опоры на классические признаки и диагностические тесты. Поставщики первичной медико-санитарной помощи играют важную роль в распознавании потенциальных признаков и симптомов аппендицита во время беременности, чтобы инициировать немедленные действия и уменьшить негативные исходы для матери и плода.
Случай 1
22-летняя девочка G1P0, 16 недель беременности, проснулась около полуночи от болей в околопупочной области живота и доставлена в больницу для обследования. Физикальное обследование показало умеренную болезненность в животе, а УЗИ показало жизнеспособный плод.
 Больной выписан из стационара с диагнозом: боль в круглой связке. Постоянная боль в околопупочной области и правом нижнем квадранте (RLQ) побудила ее обратиться за помощью в поликлинику. Она сообщила о тошноте, но отрицала рвоту, выделения из влагалища, кровотечение, лихорадку или запор. При осмотре выявлен беременный живот 16 недель, болезненность и настороженность в RLQ. Полный анализ крови, полный метаболический профиль, анализ мочи и посев мочи были отправлены в лабораторию. Пациентка была направлена на повторное УЗИ, которое было отрицательным на аппендицит и показало жизнеспособность плода в 16 недель. Позже в тот же день пациент позвонил в офис из-за усиливающихся болей в животе. Она была направлена обратно в отделение неотложной помощи с основной жалобой на усиливающуюся боль, локализованную в RLQ. Теперь у нее были тошнота и рвота, но лихорадка, озноб, запор или диарея отрицались.
Больной выписан из стационара с диагнозом: боль в круглой связке. Постоянная боль в околопупочной области и правом нижнем квадранте (RLQ) побудила ее обратиться за помощью в поликлинику. Она сообщила о тошноте, но отрицала рвоту, выделения из влагалища, кровотечение, лихорадку или запор. При осмотре выявлен беременный живот 16 недель, болезненность и настороженность в RLQ. Полный анализ крови, полный метаболический профиль, анализ мочи и посев мочи были отправлены в лабораторию. Пациентка была направлена на повторное УЗИ, которое было отрицательным на аппендицит и показало жизнеспособность плода в 16 недель. Позже в тот же день пациент позвонил в офис из-за усиливающихся болей в животе. Она была направлена обратно в отделение неотложной помощи с основной жалобой на усиливающуюся боль, локализованную в RLQ. Теперь у нее были тошнота и рвота, но лихорадка, озноб, запор или диарея отрицались.При осмотре: температура 37,6°С, ЧСС 117, АД 133/76. Физикальное обследование выявило беременный живот с болезненностью RLQ при глубокой пальпации наряду с защитной, но без рикошетной болезненности.
 Соответствующие лабораторные результаты: количество лейкоцитов 17,5; гемоглобин, 13; гематокрит 37; тромбоциты 191 000; фибриноген, 446 (170–410), печеночные пробы в норме; электролиты в норме; анализ мочи в норме. Были получены акушерские и хирургические консультации. УЗИ показало нормальный аппендикс и внутриматочную беременность в 16 недель. Она была госпитализирована для наблюдения, где у нее усилились боли и субфебрильная температура. Повторное УЗИ утром показало аппендицит. Выполнена открытая аппендэктомия под общей анестезией, показывающая остро воспаленный неперфорированный аппендикс. Послеоперационное течение первоначально ничем не примечательно, присутствовали тоны сердца плода. Однако через 7 дней после выписки у нее начались роды с преждевременными родами и самопроизвольными вагинальными родами нежизнеспособного плода.
Соответствующие лабораторные результаты: количество лейкоцитов 17,5; гемоглобин, 13; гематокрит 37; тромбоциты 191 000; фибриноген, 446 (170–410), печеночные пробы в норме; электролиты в норме; анализ мочи в норме. Были получены акушерские и хирургические консультации. УЗИ показало нормальный аппендикс и внутриматочную беременность в 16 недель. Она была госпитализирована для наблюдения, где у нее усилились боли и субфебрильная температура. Повторное УЗИ утром показало аппендицит. Выполнена открытая аппендэктомия под общей анестезией, показывающая остро воспаленный неперфорированный аппендикс. Послеоперационное течение первоначально ничем не примечательно, присутствовали тоны сердца плода. Однако через 7 дней после выписки у нее начались роды с преждевременными родами и самопроизвольными вагинальными родами нежизнеспособного плода.Случай 2
39-летняя G7P6 на 20-й неделе беременности обратилась в городскую больницу скорой помощи с жалобами на боли в животе около пупка, которые начались примерно за 9 часов до этого.
 Боль усиливалась в течение дня, с локализацией в правой подвздошной области. У нее была ассоциированная тошнота и небольшая лихорадка. Она отрицала какую-либо рвоту, дизурию, учащенное мочеиспускание, диарею или вагинальные симптомы, включая нерегулярные вагинальные кровотечения или боли в спине. Ее предыдущая история болезни ничем не примечательна, за исключением шести доношенных вагинальных родов. У пациентки не было хирургического анамнеза или аллергии, и она принимала пренатальные витамины и препараты железа для лечения анемии.
Боль усиливалась в течение дня, с локализацией в правой подвздошной области. У нее была ассоциированная тошнота и небольшая лихорадка. Она отрицала какую-либо рвоту, дизурию, учащенное мочеиспускание, диарею или вагинальные симптомы, включая нерегулярные вагинальные кровотечения или боли в спине. Ее предыдущая история болезни ничем не примечательна, за исключением шести доношенных вагинальных родов. У пациентки не было хирургического анамнеза или аллергии, и она принимала пренатальные витамины и препараты железа для лечения анемии.При поступлении температура 36,3°С, ЧСС 102, ЧДД 16/мин, АД 121/63. Она оказалась в состоянии средней степени тяжести. При физическом осмотре голова, уши, глаза, нос и горло были нормальными; шея упругая; легкие чистые; частота сердечных сокращений регулярная; беременный живот; высота дна 21 см; шумы гипоактивного кишечника, болезненность RLQ при легкой пальпации, положительный отскок, поясничная мышца и произвольная защита. Тазовое исследование было нормальным.
 Лаборатория показала лейкоциты 13,7, нейтрофилы 11,3, ед с бактериями 26–100, эпителиальные клетки и следы гематурии. Сонограмма показала гестационный возраст в 20 недель, 6 дней, соответствующих последней менструации, адекватные сердечные тоны плода и сомнительные признаки острого аппендицита.
Лаборатория показала лейкоциты 13,7, нейтрофилы 11,3, ед с бактериями 26–100, эпителиальные клетки и следы гематурии. Сонограмма показала гестационный возраст в 20 недель, 6 дней, соответствующих последней менструации, адекватные сердечные тоны плода и сомнительные признаки острого аппендицита.Хирург проконсультировался и решил, что она должна быть переведена в местную больницу, специализирующуюся на педиатрии и акушерстве, для экстренной аппендэктомии, вторичной по истории болезни и медицинскому осмотру. Акушерская консультация была согласована, и операция была запланирована на следующее утро. Второе УЗИ показало острый аппендицит, но боль немного уменьшилась. Открытую лапаротомию под общей анестезией выполняли на следующий день после появления симптомов. Патология установила острый гнойный аппендицит. Послеоперационное восстановление прошло гладко, и пациентка родила здорового ребенка в срок без осложнений.
Методы
Электронный обзор литературы с 1975 по 2005 год с использованием баз данных MEDLINE, CINAHL и Кокрановского регистра контролируемых испытаний был проведен двумя семейными медсестрами и семейным врачом с использованием ключевых слов «аппендицит» и «беременность».
 Исследования, включенные в этот обзор, были на английском языке и применимы к клинической практике в США. Не было найдено статей, специально посвященных аппендициту у беременных в учреждениях первичной медико-санитарной помощи. Библиографии всех включенных статей были просмотрены и отобраны для включения. Эти тематические исследования были одобрены Институциональным наблюдательным советом медицинских наук Университета штата Нью-Йорк в Буффало.
Исследования, включенные в этот обзор, были на английском языке и применимы к клинической практике в США. Не было найдено статей, специально посвященных аппендициту у беременных в учреждениях первичной медико-санитарной помощи. Библиографии всех включенных статей были просмотрены и отобраны для включения. Эти тематические исследования были одобрены Институциональным наблюдательным советом медицинских наук Университета штата Нью-Йорк в Буффало.Эпидемиология
Хотя аппендицит встречается редко, он является одной из наиболее частых причин острого живота у беременных, встречаясь примерно в 1 случае на 1500 беременностей1,2. по-видимому, нет никаких различий в небеременной популяции.3,4 В одном сообщении о снижении заболеваемости аппендицитом во время беременности предполагается возможный защитный эффект, а средний возраст составляет 28 лет.5
Показатели заболеваемости в первом триместре колеблются от 19 лет.% до 36%.2,3,6,7 Частота аппендицита выше во втором триместре, от 27% до 60%.
 2,3,6 Хотя заболеваемость снижается с 15% до 33% в третий триместр; в некоторых исследованиях сообщается о 59% заболеваемости в третьем триместре.2,3,6,7 Частота перфораций у беременных достигает 55% случаев по сравнению с 4–19% в общей популяции.3,8 ,9
2,3,6 Хотя заболеваемость снижается с 15% до 33% в третий триместр; в некоторых исследованиях сообщается о 59% заболеваемости в третьем триместре.2,3,6,7 Частота перфораций у беременных достигает 55% случаев по сравнению с 4–19% в общей популяции.3,8 ,9Из-за отсутствия специфичности предоперационной оценки; патологический диагноз аппендицита подтверждается только в 30-50% случаев.2,6,7 Первый триместр дает большую точность, но более чем у 40% пациенток во втором и третьем триместре аппендикс будет нормальным. 10 В целом нормальная гистология составляет от 11% до 50%.11,12 Аппендицит был правильно диагностирован в 50-86% случаев.3,6,7,11 Риск задержки в диагностике связан с более высоким риском осложнения, такие как перфорация, инфекция, преждевременные роды и риск потери плода или матери.6,8 Сообщалось о материнской смертности от нуля до 2%.2,3,6,7 9%, в то время как этот показатель увеличивается до 36% при перфорации.2,6,13
Риск перфорации увеличивается с гестационным возрастом, а перфорация в третьем триместре часто приводит к преждевременным родам.
 3 Отсрочка хирургического вмешательства влечет за собой повышенную потерю плода .14 Риск преждевременных родов наиболее высок в течение первой недели после операции. Однако материнская смертность очень низка.2,6,7 Это может быть связано с быстрым введением антибиотиков, тщательным периоперационным мониторингом, улучшенным сотрудничеством между общими хирургами, акушерами и анестезиологами и улучшенным периоперационным уходом.
3 Отсрочка хирургического вмешательства влечет за собой повышенную потерю плода .14 Риск преждевременных родов наиболее высок в течение первой недели после операции. Однако материнская смертность очень низка.2,6,7 Это может быть связано с быстрым введением антибиотиков, тщательным периоперационным мониторингом, улучшенным сотрудничеством между общими хирургами, акушерами и анестезиологами и улучшенным периоперационным уходом.Диагноз
Наиболее частые симптомы включают анорексию, тошноту, рвоту и боль в правом нижнем квадранте. , а также диарея.1,3,6 Считается, что аппендикс меняет свое расположение во время беременности со смещением вверх к краю реберной дуги на более поздних сроках беременности (рис. 1).16,17 с болью в правом подреберье или всей правосторонней болью, хотя перемещение аппендикса на более поздних сроках беременности и боль в правом подреберье не воспроизводились у некоторых пациенток. заболеваемость достигает 55%.3
Рисунок 1.

Изменения положения аппендикса по мере развития беременности (МО, месяц, ПП, послеродовой период). В редакции Baer и соавт. С разрешения компании McGraw-Hill.
Важно отметить, что не существует одного надежного признака или симптома, который мог бы помочь в диагностике аппендицита у беременных, а классические признаки аппендицита, такие как положительный симптом Ровсинга и симптом поясничной мышцы, не имеют клинического значения. при диагностике острого аппендицита у беременных. Могут отмечаться ректальная боль и болезненность влагалища, особенно в первом триместре.
Дифференциальный диагноз
Как акушерские, так и гинекологические состояния могут проявляться болью в животе и имитацией аппендицита6,8,15 (таблица 1). Тщательный сбор анамнеза и тщательное физикальное обследование должны привести оценивающего врача к постановке дифференциального диагноза, подходящего для данного пациента. Неакушерские/негинекологические заболевания включают гастроэнтерит, инфекции мочевыводящих путей, пилеонефрит, холецистит, желчнокаменную болезнь, панкреатит, почечнокаменную болезнь, грыжу, кишечную непроходимость, рак толстой кишки, брыжеечный аденит и гематому прямой кишки, легочную эмболию, правостороннюю нижнедолевую пневмонию и серповидноклеточная анемия.
 18,19Гинекологические и акушерские состояния включают кисту яичника, перекрут придатков, сальпингит, отслойку плаценты, хориоамнионит, дегенеративную миому, внематочную беременность, преэклампсию, синдром круглой связки и преждевременные роды. кисты яичников, мезентериальный аденит, фибромиома матки, варикозное расширение вен в параметрии, кишечная непроходимость, сальпингит и перекрут были другими выявленными патологиями.2
18,19Гинекологические и акушерские состояния включают кисту яичника, перекрут придатков, сальпингит, отслойку плаценты, хориоамнионит, дегенеративную миому, внематочную беременность, преэклампсию, синдром круглой связки и преждевременные роды. кисты яичников, мезентериальный аденит, фибромиома матки, варикозное расширение вен в параметрии, кишечная непроходимость, сальпингит и перекрут были другими выявленными патологиями.2Таблица 1.
Акушерско-гинекологическая дифференциальная диагностика RLQ Боли при беременности
Диагностическое тестирование
Точное выявление острого аппендицита у беременных может быть диагностической дилеммой. Нежелание оперировать во время беременности усугубляет задержки, однако методы диагностической визуализации продемонстрировали многообещающие возможности для облегчения и подтверждения диагноза. УЗИ с компрессией показало высокую чувствительность и специфичность, хотя и в меньшей степени после гестационного возраста 35 недель из-за технических трудностей.
 Эта неинвазивная процедура должна быть рассмотрена в первую очередь при подозрении на острый аппендицит.20 Хотя соображения, касающиеся техники выполнения операции, большой габитус тела и возможное затемнение кишечника и газа, могут не позволить поставить окончательный предоперационный диагноз.21,
Эта неинвазивная процедура должна быть рассмотрена в первую очередь при подозрении на острый аппендицит.20 Хотя соображения, касающиеся техники выполнения операции, большой габитус тела и возможное затемнение кишечника и газа, могут не позволить поставить окончательный предоперационный диагноз.21,Селективная визуализация аппендикса с использованием спиральной компьютерной томографии недавно показала себя как безопасный и потенциально надежный инструмент для точного выявления изменений аппендикса при аппендиците. Радиационное облучение при использовании этого теста составляет 300 мрад, что ниже принятого безопасного уровня радиационного облучения при беременности в 5 рад. Опора на рентгенографические исследования может быть экономически невыгодной и может отпугнуть от тщательных и своевременных последовательных медицинских осмотров.22
Рентгенограмма грудной клетки может быть полезна для выявления правосторонней нижнедолевой пневмонии вследствие аппендицита у беременных с правосторонней болью в животе.
 Обычная рентгенограмма брюшной полости может быть использована для определения уровня жидкости в воздухе или свободного воздуха, но имеет небольшую диагностическую ценность. Радиационное воздействие на плод составляет менее 300 мрад.
Обычная рентгенограмма брюшной полости может быть использована для определения уровня жидкости в воздухе или свободного воздуха, но имеет небольшую диагностическую ценность. Радиационное воздействие на плод составляет менее 300 мрад.Лабораторная оценка может быть бесполезной, и на нее нельзя полагаться.11 Лейкоцитоз во время беременности может достигать 16 000 клеток/мл с наличием бандемии и по-прежнему считается вариантом нормы, а не явным показателем аппендицита. Во время родов он может повышаться до 30 000 клеток/мл, и не у всех беременных с аппендицитом отмечается лейкоцитоз. Это ненадежный маркер, так как до 33% случаев может иметь число лейкоцитов выше 15 000/мкл4,8
Ведение и лечение
Было показано, что раннее хирургическое вмешательство с задержкой менее 24 часов имеет жизненно важное значение для сведения к минимуму заболеваемости и смертности как матери, так и плода. Хирургические задержки более чем на 24 часа с момента обращения были связаны с перфорацией аппендикса и значительной потерей плода и случаями материнской смертности.
 8,14 Различные токолитические средства используются профилактически при раздражении матки; однако их эффективность не была продемонстрирована.2,6
8,14 Различные токолитические средства используются профилактически при раздражении матки; однако их эффективность не была продемонстрирована.2,6Использование антибиотиков во время или после операции может подвергать развивающийся плод воздействию потенциально тератогенных веществ.10 Связанные с беременностью фармакодинамические изменения приводят к снижению уровня антибиотиков в плазме матери.23 Гентамицин и родственные аминогликозиды были связаны с нефротоксичностью и ототоксичностью, в то время как тетрациклины могут вызывать изменение цвета постоянных зубов и пороки развития длинных костей. Фторхинолоны могут вызывать дисплазию хрящей и артропатии у детей, поэтому в настоящее время их применение при беременности не рекомендуется. При наличии перфорации, перитонита или гангренозного аппендикса целесообразно назначение антибиотиков широкого спектра действия с анаэробным эффектом, таких как цефалоспорины второго поколения.12 Периоперационные (профилактические) антибиотики вводили 9 пациентам.
 4% пациентов, подвергшихся аппендэктомии, из которых 60% были цефалоспоринами второго поколения.9 Ампициллин или цефалоспорины используются в комбинации с метронидазолом в случаях перфорации или гангренозного аппендикса.6
4% пациентов, подвергшихся аппендэктомии, из которых 60% были цефалоспоринами второго поколения.9 Ампициллин или цефалоспорины используются в комбинации с метронидазолом в случаях перфорации или гангренозного аппендикса.6Лапаротомия по сравнению с лапароскопической хирургией
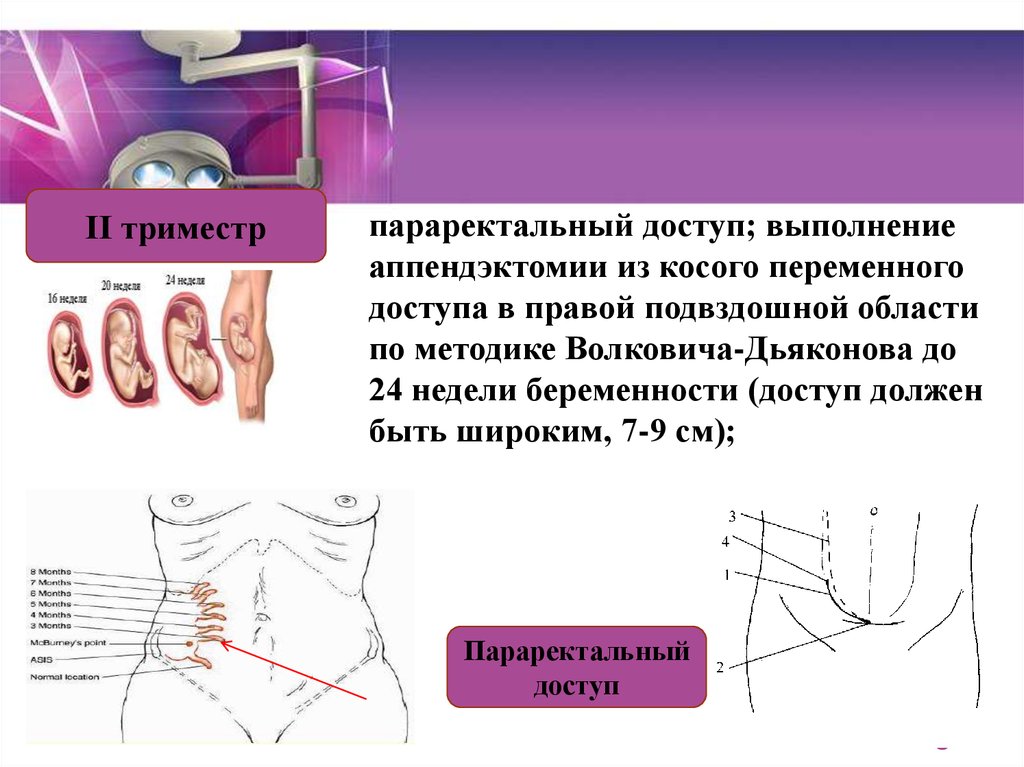
от гестационного возраста, так как аппендикс постепенно перемещается. Обычно это точка МакБерни, а затем поднимающаяся над гребнем подвздошной кости примерно в середине беременности, затем вверх к желчному пузырю. Точка МакБерни — это точка, расположенная примерно на одной трети расстояния между правой передне-верхней остью подвздошной кости и пупком. Эта область обеспечивает эффективный доступ для аппендэктомии на протяжении всей беременности, даже в третьем триместре.24
Беременность не считается противопоказанием для лапароскопического доступа к аппендэктомии.25 Здоровье плода усложняет ведение беременных с острой болью в животе. При подозрении на аппендицит необходима своевременная акушерская и общехирургическая консультация.
 Лапароскопическая хирургия у беременных не получила широкого распространения в конце второго и третьем триместре из-за опасений, связанных с потерей плода, воздействием углекислого газа на развивающийся плод и долгосрочными последствиями этого воздействия. Лапароскопические процедуры занимают приблизительно На 50% дольше, при этом противоречивые исследования показывают сокращение продолжительности пребывания в стационаре и госпитализации9.,27 Возникают вопросы относительно риска снижения маточного кровотока из-за повышения внутрибрюшного давления из-за инсуффляции и возможности поглощения углекислого газа плодом.28 Использование пневмоперитонеума закисью азота рекомендуется,25 хотя возникают технические трудности при беременной матке. Слепое введение иглы Вереша, или первичного порта, привело к прокалыванию и последующему пневмоамниону. заболеваемость.29В послеоперационном периоде ранняя мобилизация предпочтительна для предотвращения тромбоэмболии, поскольку частота возникновения тромбоза глубоких вен выше во время беременности.
Лапароскопическая хирургия у беременных не получила широкого распространения в конце второго и третьем триместре из-за опасений, связанных с потерей плода, воздействием углекислого газа на развивающийся плод и долгосрочными последствиями этого воздействия. Лапароскопические процедуры занимают приблизительно На 50% дольше, при этом противоречивые исследования показывают сокращение продолжительности пребывания в стационаре и госпитализации9.,27 Возникают вопросы относительно риска снижения маточного кровотока из-за повышения внутрибрюшного давления из-за инсуффляции и возможности поглощения углекислого газа плодом.28 Использование пневмоперитонеума закисью азота рекомендуется,25 хотя возникают технические трудности при беременной матке. Слепое введение иглы Вереша, или первичного порта, привело к прокалыванию и последующему пневмоамниону. заболеваемость.29В послеоперационном периоде ранняя мобилизация предпочтительна для предотвращения тромбоэмболии, поскольку частота возникновения тромбоза глубоких вен выше во время беременности. Ранняя мобилизация также снижает вероятность появления шрамов после разреза, грыж и уменьшает депрессию плода, вторичную по отношению к боли и применению наркотиков.30
Ранняя мобилизация также снижает вероятность появления шрамов после разреза, грыж и уменьшает депрессию плода, вторичную по отношению к боли и применению наркотиков.30Выводы
по классическим признакам и диагностическому тестированию. Отсрочка операции коррелирует с более воспалительными изменениями в аппендиксе и более высокой частотой осложнений у матери и плода. Важно раннее хирургическое вмешательство. Случаи с подозрением на это состояние требуют серийных медицинских осмотров, а также общих хирургических и акушерских консультаций, поскольку они наиболее квалифицированы для оценки всех аспектов беременной пациентки и физиологии матери. Остается определить, какой диагностический тест лучше всего подходит для облегчения или уточнения диагноза острого аппендицита у беременных, и часто правильный диагноз устанавливается только при хирургическом вмешательстве. Поставщики первичной медико-санитарной помощи должны взять на себя ответственную роль в распознавании потенциальных признаков и симптомов аппендицита во время беременности и принять незамедлительные меры для уменьшения негативных последствий.

Благодарности
Мы благодарим Анжелу Хенке за помощь в подготовке этой рукописи. Мы также благодарим доктора Марка Лема, доктора Ким Грисволд и доктора Джона Брюэра за их опыт и рекомендации.
- Принята к публикации 30 марта 2006 г.
- Принята к публикации 17 апреля 2006 г.
Список литературы противоречит давним клиническим представлениям. Am J Obstet Gynecol 2000; 182: 1027–1029.
- ↵
Хи П., Виктруп Л. Диагноз аппендицита во время беременности и исходы для матери и плода после аппендэктомии. Int J Gynaecol Obstet 1999; 65: 129–35.
- ↵
Трейси М., Флетчер Х.С. Аппендицит при беременности. Ам Сург 2000; 66: 555–9: обсуждение 559–60.
- ↵
Liu C, McFadden D. Острый живот и аппендикс. В: Хирургия: научные принципы и практика, 2-е изд.
 Под редакцией Греннфилда Л., Малхолланда М., Олдхэма К. Филадельфия: Липпинкотт-Рэйвен 1997; п. 1246–61.
Под редакцией Греннфилда Л., Малхолланда М., Олдхэма К. Филадельфия: Липпинкотт-Рэйвен 1997; п. 1246–61. - ↵
Andersson RE, Lambe M. Заболеваемость аппендицитом во время беременности. Международный журнал «Эпидемиол», 2001 г.; 30: 1281–1285.
- ↵
Аль-Мульхим АА. Острый аппендицит при беременности. Обзор 52 дел. Международный сург 1996; 81: 295–7.
- ↵
Андерсен Б., Нильсен Т.Ф. Аппендицит при беременности: диагностика, лечение и осложнения. Acta Obstet Gynecol Scand 1999; 78: 758–62.
- ↵
Тамир И.Л., Бонгард Ф.С., Кляйн С.Р. Острый аппендицит у беременной. Ам Дж. Сург 1990; 160: 571-6.
- ↵
Хейл Д.А., Моллой М., Перл Р.Х. и др. Аппендэктомия: современная оценка. Энн Сург, 1997 г .; 225: 252–61.
- ↵
Стоун К. Острые абдоминальные неотложные состояния, связанные с беременностью. Clin Obstet Gynecol 2002; 45: 553–61.

- ↵
Масловитц С., Гутман Г., Лессинг Дж. Б., et. Значение клинических признаков и показателей крови для диагностики аппендицита при беременности. Гинекол Обстет Инвест 2003; 56: 188–91.
- ↵
Musselman RC, Nunnelee JD, Ware DB. Аппендицит во время беременности. Clin Excell Nurse Pract 1998; 2: 338–42.
- ↵
Аль-Фозан Х., Туланди Т. Безопасность и риски лапароскопии при беременности. Curr Opin Obstet Gynecol 2002; 14: 375-9.
- ↵
Horowitz MD, Gomez GA, Santiesteban R, Burkett G. Острый аппендицит во время беременности. Диагностика и управление. Арч Сург 1985; 120: 1362–1367.
- ↵
Наннели Д.Д., Массельман Р., Спанер С.Д. Аппендэктомия во время беременности и после родов: анализ данных крупной частной больницы. Clin Excell Nurse Pract 1999; 3: 298–301.
- ↵
Baer J, Reis R, Arens R. Аппендицит при беременности с изменением положения и оси нормального аппендикса при беременности.
 JAMA 98: 1359, 1932.
JAMA 98: 1359, 1932. - ↵
Натан Л., Хаддлстон Дж. Ф. Острая боль в животе при беременности. Акушерство Gynecol Clin North Am 1995; 22: 55–68.
- ↵
Коулман М.Т., Трианфо В.А., Рунд Д.А. Неакушерские неотложные состояния при беременности: травмы и хирургические состояния. Am J Obstet Gynecol 1997; 177: 497–502.
- ↵
Sharp HT. Хирургические заболевания желудочно-кишечного тракта во время беременности. Clin Obstet Gynecol 1994; 37: 306–15.
- ↵
Lim HK, Bae SH, Seo GS. Диагностика острого аппендицита у беременных: значение УЗИ. АЖД 1992; 159: 539–42.
- ↵
Нгуен Х., Ле К., Ле К. Сопутствующий разрыв внематочной беременности и аппендицит. J Am Board Fam Pract 2005; 18: 63–6.
- ↵
Олд Дж., Дусинг Р., Яп В., Диркс Дж. Визуализация при подозрении на аппендицит. Am Fam Phys 2005; 71: 71–8.
- ↵
Нибил Дж.


 Данный механизм связан с активным ростом матки и сдавлением рядом расположенных органов. В результате происходит подъем кишечника, на фоне которого высока вероятность пережатия червеобразного отростка, нарушения кровотока и опорожнения.
Данный механизм связан с активным ростом матки и сдавлением рядом расположенных органов. В результате происходит подъем кишечника, на фоне которого высока вероятность пережатия червеобразного отростка, нарушения кровотока и опорожнения.


 Больной выписан из стационара с диагнозом: боль в круглой связке. Постоянная боль в околопупочной области и правом нижнем квадранте (RLQ) побудила ее обратиться за помощью в поликлинику. Она сообщила о тошноте, но отрицала рвоту, выделения из влагалища, кровотечение, лихорадку или запор. При осмотре выявлен беременный живот 16 недель, болезненность и настороженность в RLQ. Полный анализ крови, полный метаболический профиль, анализ мочи и посев мочи были отправлены в лабораторию. Пациентка была направлена на повторное УЗИ, которое было отрицательным на аппендицит и показало жизнеспособность плода в 16 недель. Позже в тот же день пациент позвонил в офис из-за усиливающихся болей в животе. Она была направлена обратно в отделение неотложной помощи с основной жалобой на усиливающуюся боль, локализованную в RLQ. Теперь у нее были тошнота и рвота, но лихорадка, озноб, запор или диарея отрицались.
Больной выписан из стационара с диагнозом: боль в круглой связке. Постоянная боль в околопупочной области и правом нижнем квадранте (RLQ) побудила ее обратиться за помощью в поликлинику. Она сообщила о тошноте, но отрицала рвоту, выделения из влагалища, кровотечение, лихорадку или запор. При осмотре выявлен беременный живот 16 недель, болезненность и настороженность в RLQ. Полный анализ крови, полный метаболический профиль, анализ мочи и посев мочи были отправлены в лабораторию. Пациентка была направлена на повторное УЗИ, которое было отрицательным на аппендицит и показало жизнеспособность плода в 16 недель. Позже в тот же день пациент позвонил в офис из-за усиливающихся болей в животе. Она была направлена обратно в отделение неотложной помощи с основной жалобой на усиливающуюся боль, локализованную в RLQ. Теперь у нее были тошнота и рвота, но лихорадка, озноб, запор или диарея отрицались. Соответствующие лабораторные результаты: количество лейкоцитов 17,5; гемоглобин, 13; гематокрит 37; тромбоциты 191 000; фибриноген, 446 (170–410), печеночные пробы в норме; электролиты в норме; анализ мочи в норме. Были получены акушерские и хирургические консультации. УЗИ показало нормальный аппендикс и внутриматочную беременность в 16 недель. Она была госпитализирована для наблюдения, где у нее усилились боли и субфебрильная температура. Повторное УЗИ утром показало аппендицит. Выполнена открытая аппендэктомия под общей анестезией, показывающая остро воспаленный неперфорированный аппендикс. Послеоперационное течение первоначально ничем не примечательно, присутствовали тоны сердца плода. Однако через 7 дней после выписки у нее начались роды с преждевременными родами и самопроизвольными вагинальными родами нежизнеспособного плода.
Соответствующие лабораторные результаты: количество лейкоцитов 17,5; гемоглобин, 13; гематокрит 37; тромбоциты 191 000; фибриноген, 446 (170–410), печеночные пробы в норме; электролиты в норме; анализ мочи в норме. Были получены акушерские и хирургические консультации. УЗИ показало нормальный аппендикс и внутриматочную беременность в 16 недель. Она была госпитализирована для наблюдения, где у нее усилились боли и субфебрильная температура. Повторное УЗИ утром показало аппендицит. Выполнена открытая аппендэктомия под общей анестезией, показывающая остро воспаленный неперфорированный аппендикс. Послеоперационное течение первоначально ничем не примечательно, присутствовали тоны сердца плода. Однако через 7 дней после выписки у нее начались роды с преждевременными родами и самопроизвольными вагинальными родами нежизнеспособного плода. Боль усиливалась в течение дня, с локализацией в правой подвздошной области. У нее была ассоциированная тошнота и небольшая лихорадка. Она отрицала какую-либо рвоту, дизурию, учащенное мочеиспускание, диарею или вагинальные симптомы, включая нерегулярные вагинальные кровотечения или боли в спине. Ее предыдущая история болезни ничем не примечательна, за исключением шести доношенных вагинальных родов. У пациентки не было хирургического анамнеза или аллергии, и она принимала пренатальные витамины и препараты железа для лечения анемии.
Боль усиливалась в течение дня, с локализацией в правой подвздошной области. У нее была ассоциированная тошнота и небольшая лихорадка. Она отрицала какую-либо рвоту, дизурию, учащенное мочеиспускание, диарею или вагинальные симптомы, включая нерегулярные вагинальные кровотечения или боли в спине. Ее предыдущая история болезни ничем не примечательна, за исключением шести доношенных вагинальных родов. У пациентки не было хирургического анамнеза или аллергии, и она принимала пренатальные витамины и препараты железа для лечения анемии. Лаборатория показала лейкоциты 13,7, нейтрофилы 11,3, ед с бактериями 26–100, эпителиальные клетки и следы гематурии. Сонограмма показала гестационный возраст в 20 недель, 6 дней, соответствующих последней менструации, адекватные сердечные тоны плода и сомнительные признаки острого аппендицита.
Лаборатория показала лейкоциты 13,7, нейтрофилы 11,3, ед с бактериями 26–100, эпителиальные клетки и следы гематурии. Сонограмма показала гестационный возраст в 20 недель, 6 дней, соответствующих последней менструации, адекватные сердечные тоны плода и сомнительные признаки острого аппендицита. Исследования, включенные в этот обзор, были на английском языке и применимы к клинической практике в США. Не было найдено статей, специально посвященных аппендициту у беременных в учреждениях первичной медико-санитарной помощи. Библиографии всех включенных статей были просмотрены и отобраны для включения. Эти тематические исследования были одобрены Институциональным наблюдательным советом медицинских наук Университета штата Нью-Йорк в Буффало.
Исследования, включенные в этот обзор, были на английском языке и применимы к клинической практике в США. Не было найдено статей, специально посвященных аппендициту у беременных в учреждениях первичной медико-санитарной помощи. Библиографии всех включенных статей были просмотрены и отобраны для включения. Эти тематические исследования были одобрены Институциональным наблюдательным советом медицинских наук Университета штата Нью-Йорк в Буффало. 2,3,6 Хотя заболеваемость снижается с 15% до 33% в третий триместр; в некоторых исследованиях сообщается о 59% заболеваемости в третьем триместре.2,3,6,7 Частота перфораций у беременных достигает 55% случаев по сравнению с 4–19% в общей популяции.3,8 ,9
2,3,6 Хотя заболеваемость снижается с 15% до 33% в третий триместр; в некоторых исследованиях сообщается о 59% заболеваемости в третьем триместре.2,3,6,7 Частота перфораций у беременных достигает 55% случаев по сравнению с 4–19% в общей популяции.3,8 ,9 3 Отсрочка хирургического вмешательства влечет за собой повышенную потерю плода .14 Риск преждевременных родов наиболее высок в течение первой недели после операции. Однако материнская смертность очень низка.2,6,7 Это может быть связано с быстрым введением антибиотиков, тщательным периоперационным мониторингом, улучшенным сотрудничеством между общими хирургами, акушерами и анестезиологами и улучшенным периоперационным уходом.
3 Отсрочка хирургического вмешательства влечет за собой повышенную потерю плода .14 Риск преждевременных родов наиболее высок в течение первой недели после операции. Однако материнская смертность очень низка.2,6,7 Это может быть связано с быстрым введением антибиотиков, тщательным периоперационным мониторингом, улучшенным сотрудничеством между общими хирургами, акушерами и анестезиологами и улучшенным периоперационным уходом.
 18,19Гинекологические и акушерские состояния включают кисту яичника, перекрут придатков, сальпингит, отслойку плаценты, хориоамнионит, дегенеративную миому, внематочную беременность, преэклампсию, синдром круглой связки и преждевременные роды. кисты яичников, мезентериальный аденит, фибромиома матки, варикозное расширение вен в параметрии, кишечная непроходимость, сальпингит и перекрут были другими выявленными патологиями.2
18,19Гинекологические и акушерские состояния включают кисту яичника, перекрут придатков, сальпингит, отслойку плаценты, хориоамнионит, дегенеративную миому, внематочную беременность, преэклампсию, синдром круглой связки и преждевременные роды. кисты яичников, мезентериальный аденит, фибромиома матки, варикозное расширение вен в параметрии, кишечная непроходимость, сальпингит и перекрут были другими выявленными патологиями.2 Эта неинвазивная процедура должна быть рассмотрена в первую очередь при подозрении на острый аппендицит.20 Хотя соображения, касающиеся техники выполнения операции, большой габитус тела и возможное затемнение кишечника и газа, могут не позволить поставить окончательный предоперационный диагноз.21,
Эта неинвазивная процедура должна быть рассмотрена в первую очередь при подозрении на острый аппендицит.20 Хотя соображения, касающиеся техники выполнения операции, большой габитус тела и возможное затемнение кишечника и газа, могут не позволить поставить окончательный предоперационный диагноз.21, Обычная рентгенограмма брюшной полости может быть использована для определения уровня жидкости в воздухе или свободного воздуха, но имеет небольшую диагностическую ценность. Радиационное воздействие на плод составляет менее 300 мрад.
Обычная рентгенограмма брюшной полости может быть использована для определения уровня жидкости в воздухе или свободного воздуха, но имеет небольшую диагностическую ценность. Радиационное воздействие на плод составляет менее 300 мрад. 8,14 Различные токолитические средства используются профилактически при раздражении матки; однако их эффективность не была продемонстрирована.2,6
8,14 Различные токолитические средства используются профилактически при раздражении матки; однако их эффективность не была продемонстрирована.2,6 4% пациентов, подвергшихся аппендэктомии, из которых 60% были цефалоспоринами второго поколения.9 Ампициллин или цефалоспорины используются в комбинации с метронидазолом в случаях перфорации или гангренозного аппендикса.6
4% пациентов, подвергшихся аппендэктомии, из которых 60% были цефалоспоринами второго поколения.9 Ампициллин или цефалоспорины используются в комбинации с метронидазолом в случаях перфорации или гангренозного аппендикса.6