Спастическая абдоминальная боль в клинической практике
Резюме. Ведущую роль в структуре абдоминального болевого синдрома играет спастическая боль при различной патологии желудочно-кишечного тракта, являющаяся одним из наиболее частых поводов для вызова скорой медицинской помощи и госпитализации пациентов в хирургические и терапевтические отделения. При отсутствии необходимости экстренного хирургического вмешательства основным способом купирования спастической абдоминальной боли (как органического, так и функционального генеза) является введение анальгетиков и спазмолитических средств. В настоящее время с этой целью все чаще применяют комбинированные препараты, обеспечивающие быстрое и эффективное обезболивание и устранение спазма гладких мышц. Примером такой комбинации является препарат Спазмалгон («Sopharma», Болгария), широко применяющийся во многих странах мира для лечения пациентов с абдоминальной болью спастического происхождения.
Актуальность проблемы
Острую абдоминальную боль рассматривают как ургентную ситуацию: хирургическая оценка этого распространенного в клинической практике симптома необходима для опровержения или подтверждения острой хирургической патологии. В США из 5–10 млн человек, ежегодно обращающихся за медицинской помощью с жалобами на острую боль в животе, у 40% диагностируют признаки острого живота. В то же время у каждого четвертого отмечают «функциональную», или «неспецифическую» абдоминальную боль (Бабак О.Я., 2006).
В США из 5–10 млн человек, ежегодно обращающихся за медицинской помощью с жалобами на острую боль в животе, у 40% диагностируют признаки острого живота. В то же время у каждого четвертого отмечают «функциональную», или «неспецифическую» абдоминальную боль (Бабак О.Я., 2006).
Следует отметить, что функциональные расстройства (ФР) желудочно-кишечного тракта (ЖКТ) чрезвычайно распространены в популяции: у 20–30% населения земного шара отмечают те или иные их проявления. При этом большинство ФР сопровождается гиперкинетическими реакциями гладких мышц и развитием спазма (Вейн А.М. (ред.), 2000; Белоусова Е.А., 2002). По данным Э.П. Яковенко и соавторов (2009), почти у половины всех больных гастроэнтерологического профиля (в том числе с органической патологией органов пищеварения) отмечают симптомы гипермоторной, и в первую очередь — спастической, дискинезии гладких мышц ЖКТ.
Нередко спазм гладких мышц при ФР ЖКТ является ведущим проявлением заболевания и главной причиной боли. Так, функциональная дисфагия, функциональная боль за грудиной, пилороспазм, кишечные дисфункции (синдром раздраженного кишечника, функциональная диарея, функциональный запор, функциональная абдоминальная боль) в большинстве случаев проявляются нарушением кишечного транзита и спастической болью в животе.
Так, функциональная дисфагия, функциональная боль за грудиной, пилороспазм, кишечные дисфункции (синдром раздраженного кишечника, функциональная диарея, функциональный запор, функциональная абдоминальная боль) в большинстве случаев проявляются нарушением кишечного транзита и спастической болью в животе.
Нарушение эвакуации желчи и растяжение желчного пузыря (ЖП) при ФР его работы также сопровождается абдоминальной болью спастического характера. Среди факторов, способствующих развитию дисфункции ЖП, существует и ряд специфических причин (генетически обусловленная патология гладких мышц ЖП, дискоординация работы ЖП и пузырного или общего желчного протока, воспалительные изменения стенки ЖП и др.) (Белоусова Е.А., 2002).
По данным А.А. Ильченко (2004), 85–90% всех нарушений функции желчевыводящей системы возникает в результате развития органической билиарной патологии. При этом основными причинами боли являются спазм гладких мышц, перерастяжение стенки ЖП и желчных протоков в результате развития билиарной гипертензии, механическое раздражение стенки ЖП и протоковой системы билиарным сладжем или конкрементом.
Тесная анатомо-функциональная взаимосвязь билиарной системы и гастропанкреатодуоденальной зоны обусловливает смешанный характер боли при билиарной патологии. Так, дисфункция сфинктера печеночно-поджелудочной ампулы (сфинктера Одди) проявляется симптомами поражения билиарного тракта, поджелудочной железы или обоими симптомокомплексами. Нарушения работы сфинктерного аппарата также могут быть вызваны органическими нарушениями (стенозом сфинктера Одди или дистальной части общего желчного протока после холецистэктомии, опухолью большого дуоденального (Фатерова) соска).
Спастическая абдоминальная боль при органической патологии ЖКТ (пилороспазм при язвенной болезни, спазм шейки ЖП при желчнокаменной болезни и др.) имеет вторичный характер и усугубляет болевой синдром, вызванный основным деструктивным, воспалительным или неопластическим процессом (Белоусова Е.А., 2002).
Таким образом, в симптомокомплексе различных заболеваний ЖКТ спастическая висцеральная боль является ведущим клиническим проявлением органической и/или функциональной патологии.
Патофизиологические механизмы развития спастической висцеральной боли
В формировании абдоминальной боли участвуют висцеральные болевые рецепторы (ноцицепторы) и окончания чувствительных нервных волокон. Висцеральные ноцицепторы включают:
- высокопороговые механорецепторы (находятся в сердце, пищеводе, бронхах, желчевыводящих путях, тонкой и толстой кишке, мочеточнике, мочевом пузыре, матке), которые реагируют только на выраженный стимул (например чрезмерное сокращение и спазм полых органов), формируя острую боль;
- ноцицепторы «интенсивности» (находятся в сердце, пищеводе, толстой кишке, мочевом пузыре), возбуждающиеся в ответ на слабые механические стимулы;
- «немые», или «молчащие», ноцицепторы, которые активизируются только при повреждении клеток в результате воспаления, ишемии, некроза и обусловливают длительную диффузную боль (Баранская Е.К., 2009; Яковенко Э.П. и соавт., 2009).
Болевые рецепторы локализуются в мышечной и серозной оболочке стенок полых органов и капсуле паренхиматозных органов брюшной полости.
Истинно висцеральная боль возникает при возбуждении ноцицепторов в результате растяжения стенки полого органа (в комбинации с сокращением его гладких мышц) или капсулы паренхиматозного органа, натяжении брыжейки, сосудистых нарушениях. Таким образом, по механизму развития выделяют: спастическую (обусловленную спазмом гладких мышц ЖКТ), дистензионную (связанную с гипомоторной дискинезией гладких мышц и растяжением полого органа), перитонеальную (в основе которой лежит натяжение капсулы или висцерального листка брюшины) и сосудистую висцеральную боль (Садовникова И.И., 2009; Яковенко Э.П. и соавт., 2009).
Сообщение о ноцицептивном раздражении, воспринятое болевыми рецепторами, передается по различным каналам периферической нервной системы (в большинстве случаев проводниками висцеральной боли являются немиелинизированные С-волокна малого диаметра, обладающие низкой скоростью проведения импульса, при раздражении которых ощущается отсроченная тупая диффузная жгучая длительная боль) и затем обрабатывается в центральной нервной системе сложным нейрофизиологическим комплексом, включающим как специфические, так и неспецифические механизмы (Лиманский Ю.
Моторная функция ЖКТ контролируется многочисленными регулирующими влияниями со стороны центральной и периферической нервной системы, а также большой группой желудочно-кишечных пептидов и биоактивных молекул, действующих на уровне подслизистого (Мейснеровского) и межмышечного (Ауэрбаховского) нервных сплетений ЖКТ. Все компоненты этой системы поддерживают равновесие между стимулирующими и ингибирующими импульсами, что способствует поддержанию нормального тонуса и сократительной активности гладких мышц.
Вегетативная нервная система (внешняя иннервация двигательной функции ЖКТ) оказывает разнонаправленное сбалансированное действие: парасимпатическая стимуляция вызывает сокращение, симпатическая — расслабление гладких мышц. Таким образом, усиление парасимпатических или ослабление симпатических влияний способствует нарушению двигательной функции ЖКТ. Наличие интрамуральных нейронов в межмышечном сплетении (внутренняя иннервация) позволяет осуществлять автономный контроль двигательной активности ЖКТ (Белоусова Е.А., 2002; Садовникова И.И., 2009).
Наличие интрамуральных нейронов в межмышечном сплетении (внутренняя иннервация) позволяет осуществлять автономный контроль двигательной активности ЖКТ (Белоусова Е.А., 2002; Садовникова И.И., 2009).
Немаловажную роль в развитии спастической абдоминальной боли играет нарушение баланса нейротрансмиттеров и регуляторных пептидов, контролирующих основные кишечные функции.
Серотонин, активирующий несколько подтипов рецепторов (наиболее изучены 5-НТ3 и 5-НТ4), играет существенную роль в регуляции моторики ЖКТ, вызывая диаметрально противоположные эффекты. Так, его связь с рецепторами 5-НТ3 способствует расслаблению, с 5-НТ4 — сокращению мышечного волокна.
Определенная роль в регуляции моторной функции кишечника отводится эндогенным опиатам: при связывании их с μ- и δ-опиоидными рецепторами миоцитов происходит стимуляция, а с κ- рецепторами — замедление моторики ЖКТ.
Субстанция Р (группа тахикининов), связываясь с рецепторами миоцитов, повышает моторную функцию последних за счет прямой активации и выделения ацетилхолина.
Соматостатин может как стимулировать, так и ингибировать интрамуральные нейроны, что приводит к аналогичным изменениям моторики.
Непосредственное влияние полипептида мотилина на рецепторы мышечных клеток повышает тонус нижнепищеводного сфинктера, ускоряет опорожнение желудка и усиливает сократительную активность толстого кишечника.
Вазоактивный интестинальный пептид (преимущественная область секреции — подслизистое и межмышечное сплетения в толстом кишечнике) способствует расслаблению мышц нижнепищеводного сфинктера, фундальной части желудка, толстой кишки (Белоусова Е.А., 2002; Ивашкин В.Т. (ред), 2003; Садовникова И.И., 2009).
Таким образом, патогенез гладкомышечного спазма, независимо от уровня поражения, обусловлен нарушением взаимодействий между больным органом-мишенью и регуляторными системами, поскольку любой висцеральный орган и весь ЖКТ в целом находятся под контролем многочисленных регулирующих влияний (Белоусова Е.А., 2002).
Механизмы сокращения и расслабления гладких мышцСостояние сократительного аппарата гладкомышечных клеток находится в прямой зависимости от ионного состава, где главенствующую роль играют ионы кальция (Са 2+). Повышение их концентрации в цитоплазме миоцитов сопровождается сокращением, а снижение — релаксацией мышечного волокна.
Повышение их концентрации в цитоплазме миоцитов сопровождается сокращением, а снижение — релаксацией мышечного волокна.
Транспорт ионов Са2+ через клеточные мембраны осуществляется посредством специальных кальциевых, или медленных, каналов, которые представлены встроенными в мембрану клетки макромолекулярными белками, содержащими рецепторы, распознающие ионы Са2+. В регуляции транспорта ионов Са2+ участвует ряд нейрогенных медиаторов — ацетилхолин, катехоламины (норадреналин), серотонин, холецистокинин, мотилин и др. Так, связывание ацетилхолина с М-холинорецепторами способствует открытию натриевых каналов и вхождению ионов натрия в клетку, что сопровождается деполяризацией мембраны и открытием потенциалзависимых кальциевых каналов, через которые ионы Са2+
 Благодаря этому миозин приобретает способность к взаимодействию с другим двигательным белком — актином. В результате между актином и миозином устанавливаются «молекулярные мостики», благодаря которым они «сдвигаются» по отношению друг к другу, что приводит к укорочению клетки.
Благодаря этому миозин приобретает способность к взаимодействию с другим двигательным белком — актином. В результате между актином и миозином устанавливаются «молекулярные мостики», благодаря которым они «сдвигаются» по отношению друг к другу, что приводит к укорочению клетки.Одним из условий, необходимых для сокращения мышечного волокна, является высокая активность фермента фосфодиэстеразы, которая участвует в расщеплении циклического аденозинмонофосфата (цАМФ) и циклического гуанозинмонофосфата (цГМФ), молекулы которых снижают содержание ионов Са2+ в цитоплазме и тем самым способствуют снижению сократительной активности клетки (Ивашкин В.Т. (ред), 2003; Яковенко Э.П. и соавт., 2009).
Основной механизм снижения тонуса и сократительной активности гладких мышц зависит от импульсов со стороны симпатической нервной системы и стимуляции норадреналином α1-адренегических рецепторов наружной мембраны миоцитов, что приводит к открытию быстрых ионных каналов, утечке положительно заряженных ионов из клетки и ее гиперполяризации. В условиях нарастания мембранного потенциала медленные кальциевые каналы прекращают функционировать, концентрация цитозольного Са2+ резко падает и наступает релаксация мышечного волокна.
В условиях нарастания мембранного потенциала медленные кальциевые каналы прекращают функционировать, концентрация цитозольного Са2+ резко падает и наступает релаксация мышечного волокна.
Клиническая характеристика спастической абдоминальной боли
Классическое проявление висцеральной абдоминальной боли — колика (греч. kōlikē — кишечная болезнь) — характеризуется схваткообразной болью в животе высокой интенсивности, при которой периоды нарастания боли чередуются со «светлыми промежутками». Во время очередной «схватки» интенсивность боли быстро нарастает, затем наступает «плато» — период, когда выраженность боли максимальна по интенсивности (продолжается от 15 мин до нескольких часов), после чего боль постепенно стихает. Между приступами болевые ощущения полностью отсутствуют (Губергриц Н.Б., 2010).
Коликообразная боль, как правило, характеризуется высокой интенсивностью. На высоте боли пациенты беспокойны, часто меняют положение тела, мечутся либо принимают вынужденную позу, стараясь найти положение, которое уменьшит страдания.
При чрезмерной интенсивности импульса (например при прохождении камня) или анатомическом повреждении органа (например ущемлении кишки) возникает иррадиирующая боль в участках тела, имеющих общую корешковую иннервацию с пораженным органом (Бабак О.Я., 2006; Яковенко Э.П. и соавт., 2009).
Висцеральная боль характеризуется отсутствием четкой локализации — зоны восприятия ее, как правило, размыты. При повреждении пищевода, желудка, ЖП, билиарных протоков, поджелудочной железы боль локализуется в эпигастральной; при патологии тонкой, слепой кишки — мезогастральной; при поражении толстой кишки, органов малого таза — гипогастральной области. При этом боль ощущается ближе к срединной линии живота, поскольку внутренние органы имеют билатеральную иннервацию.
Абдоминальная боль редко отмечается как самостоятельный симптом и часто сопровождается тошнотой, рвотой, горечью во рту, изжогой, ощущением переполнения в желудке, метеоризмом, поносом, запором и другими симптомами. При острой висцеральной боли нередко отмечают сопутствующие вегетативные реакции (слабость, бледность, потливость, одышку и др. ), лихорадку рефлекторного генеза, локальное напряжение мышц передней брюшной стенки (Баранская Е.К., 2005; Садовникова И.И., 2009).
), лихорадку рефлекторного генеза, локальное напряжение мышц передней брюшной стенки (Баранская Е.К., 2005; Садовникова И.И., 2009).
Дифференциально-диагностические признаки различных типов висцеральной абдоминальной боли представлены в таблице.
Таблица. Характеристика висцеральной абдоминальной боли (Яковенко Э.П. и др., 2009)
| Показатель | Висцеральная боль, обусловленная | ||
|---|---|---|---|
| гипертонической (спастической) и гиперкинетической дискинезией полого органа | гипотонической дискинезией полого органа | растяжением капсулы, брыжейки органа | |
| Характер | Острая или тупая, приступообразная, жгучая | Давящая, тупая, монотонная | Острая, колющая, тянущая, сверлящая, режущая, кинжальная |
| Локализация | Разлитая, неопределенная, чаще по срединной линии | Разлитая, неопределенная, по срединной линии | Разлитая, но может соответствовать пораженному органу |
| Длительность | От минуты до месяцев | Длительная (от недели до месяцев) | Длительная (от недели до месяцев) |
Ритмичность (связь с приемом пищи, временем суток, актом дефекации и др. ) ) | Характерна (ритм может быть правильным и неправильным) | Неотчетлива | Усиливается при физических нагрузках, в определенных положениях тела, в ночные часы |
| Иррадиация | Возникает при интенсивном характере и соответствует пораженному органу | Отсутствует | Характерна и соответствует пораженному органу |
| Болезненность при пальпации | В месте локализации боли | В месте локализации боли | В месте локализации больного органа |
| Лекарственная терапия | Эффективны спазмолитические препараты | Эффективны прокинетики | Эффективны анальгетики (возможно сочетание с миотропными спазмолитиками) |
| Клинические примеры | Неосложненная язвенная болезнь, хронический обструктивный панкреатит, синдром раздраженного кишечника, желчная колика, функциональное нарушение сфинктера Одди, спастическая дискинезия толстой кишки, ассоциированная с любым заболеванием органов пищеварения (дивертикулярная болезнь, язвенный колит и др. ), тенезмы при патологии прямой кишки ), тенезмы при патологии прямой кишки | Гастродуоденостаз, гипомоторная дискинезия кишечника, функциональное расстройство ЖП гипомоторного типа | Острый панкреатит, хронический кальцифицирующий панкреатит, поражение лимфатических узлов, острый гепатит, опухоли органов брюшной полости |
Купирование спастической абдоминальной боли: Спазмалгон
Известно, что пациентам с неуточненным диагнозом и/или признаками острого живота введение анальгетиков противопоказано. Так, большинство авторов считают ошибочным решение купировать острую абдоминальную боль на догоспитальном этапе в связи с риском нивелирования картины острой хирургической патологии: обезболивание может затруднить диагностику и создать впечатление мнимого благополучия. Отличить в этот период острое хирургическое заболевание от нехирургических причин боли в животе трудно, поэтому при любых проявлениях острой абдоминальной боли от применения анальгетиков следует воздержаться (Бабак О. Я., 2006). В то же время клиническая практика свидетельствует, что в большинстве случаев приступ спастической абдоминальной боли сопровождается значительно выраженным болевым синдромом: страдания пациента в этот период настолько мучительны, что требуют обезболивания. Таким образом, при отсутствии необходимости экстренного оперативного вмешательства применение анальгетиков является необходимым компонентом лечения.
Я., 2006). В то же время клиническая практика свидетельствует, что в большинстве случаев приступ спастической абдоминальной боли сопровождается значительно выраженным болевым синдромом: страдания пациента в этот период настолько мучительны, что требуют обезболивания. Таким образом, при отсутствии необходимости экстренного оперативного вмешательства применение анальгетиков является необходимым компонентом лечения.
Спазмолитическая терапия не сопровождается непосредственным вмешательством в механизмы болевой чувствительности, не затрудняет диагностику острой хирургической патологии (Ивашкин В.Т. (ред.), 2003). Кроме того, применение спазмолитиков в данном случае является патофизиологически обоснованным. Так, с целью достижения релаксационного эффекта на периферическом уровне, снижения сократительной активности гладких мьшц, устранения спазма и восстановления нормального транзита показано применение релаксантов гладких мышц ЖКТ — холинолитиков и миотропных спазмолитиков, терапевтический эффект которых основан на вмешательстве в механизмы сокращения гладкомышечных клеток.
Антихолинергические средства обладают способностью блокировать мускариновые рецепторы клеточной мембраны, в результате чего снижается внутриклеточная концентрация ионов Са2+, что в конечном итоге приводит к расслаблению мышечного волокна. В настоящее время применение антихолинергических средств в купировании спастической боли считается абсолютно обоснованным и достаточно эффективным. В свою очередь, миотропные спазмолитики, являющиеся препаратами выбора для устранения спазма любого генеза и купирования боли (особенно при ФР), способствуют расслаблению гладких мышц, что сопровождается снижением тонуса полого органа и внутрипросветного давления, восстановлением пассажа содержимого и улучшением кровоснабжения стенки органа (Белоусова Е.А., 2002).
В настоящее время для купирования боли спастического характера все чаще применяют комбинированные препараты, активные компоненты которых обладают взаимодополняющими механизмами действия и способствуют быстрому и эффективному устранению и боли, и спазма.
Оптимальным примером такой комбинации является препарат Спазмалгон («Sopharma», Болгария). Согласно унифицированной анатомо-терапевтической и химической классификации лекарственных средств — классификационной системе АТС (Anatomical Therapeutic Chemical classification system), препарат относят к спазмолитическим средствам в комбинации с анальгетиками (код препарата — А03D А02) (Компендиум 2010 — лекарственные препараты, 2010). В его составе — три действующих вещества (ненаркотический анальгетик метамизол натрий, миотропный спазмолитик питофенона гидрохлорид и антихолинергическое средство фенпивериния бромид), оказывающих выраженный анальгезирующий и спазмолитический эффект.
Представитель нестероидных противовоспалительных препаратов (НПВП) группы производных пиразолона — метамизол натрий, входящий в состав препарата Спазмалгон, с 1922 г. известен клиницистам как лекарственное средство, обладающее мощным анальгезирующим и жаропонижающим эффектом в сочетании с менее выраженной противовоспалительной и спазмолитической активностью (Fendrich Z. , 2000). Отметим, что НПВП нашли широкое применение во всем мире и включены в алгоритмы обезболивающей терапии при болевом синдроме различной степени выраженности (Мазуренко О., 2006). За долгую историю применения фармакологические свойства метамизола натрия подробно изучены, а терапевтическая эффективность подтверждена многими исследованиями. В настоящее время препарат по-прежнему очень популярен во многих странах в качестве монокомпонента терапии и в комбинации со спазмолитиками.
, 2000). Отметим, что НПВП нашли широкое применение во всем мире и включены в алгоритмы обезболивающей терапии при болевом синдроме различной степени выраженности (Мазуренко О., 2006). За долгую историю применения фармакологические свойства метамизола натрия подробно изучены, а терапевтическая эффективность подтверждена многими исследованиями. В настоящее время препарат по-прежнему очень популярен во многих странах в качестве монокомпонента терапии и в комбинации со спазмолитиками.
По сути метамизол натрий является пролекарством — предшественником лекарственного средства, который превращается в организме в активную форму. Хорошо всасываясь в пищеварительном тракте, он гидролизируется с образованием активного метаболита, 50–60% которого связывается с белками плазмы крови.
Механизм противовоспалительного, анальгезирующего и жаропонижающего действия метамизола натрия обусловлен ингибированием фермента циклооксигеназы и блокированием синтеза простагландинов из арахидоновой кислоты (напомним, что являясь медиаторами воспалительного процесса, эти вещества повышают чувствительность ноцицепторов и таким образом участвуют в механизме восприятия боли). Помимо этого, под влиянием метамизола натрия происходит нарушение проведения болевых экстра- и проприоцептивных импульсов, повышение порога возбудимости таламических центров болевой чувствительности, повышение теплоотдачи (Денисенко П.П. и соавт., 2004; Компендиум 2010 — лекарственные препараты, 2010).
Помимо этого, под влиянием метамизола натрия происходит нарушение проведения болевых экстра- и проприоцептивных импульсов, повышение порога возбудимости таламических центров болевой чувствительности, повышение теплоотдачи (Денисенко П.П. и соавт., 2004; Компендиум 2010 — лекарственные препараты, 2010).
Благодаря вышеуказанным свойствам метамизол натрий незаменим при сильной боли, обусловленной спазмом гладких мышц. Его высокая анальгезирующая активность подтверждена в ряде контролируемых исследований (Бутров А.В. и соавт., 2009), а по наблюдениям некоторых авторов, при применении в равных дозах анальгезирующий эффект препарата сравним и в отдельных случаях даже превосходит таковой некоторых опиоидных анальгетиков (Schmieder G. et al., 1993; Fendrich Z., 2000; Haen Е., 2007). Обзор литературы, проведенный F. Arellano, J.A. Sacristán (1990), свидетельствует о целесообразности парентерального введения метамизола натрия в качестве препарата первого выбора при колике в случаях необходимости применения ненаркотических анальгетиков. По наблюдениям Z. Fendrich (2000), побочные эффекты терапии метамизолом натрием выражены нечетко, а лекарственное взаимодействие — минимально, что делает возможным его применение для купирования болевого синдрома различного происхождения.
По наблюдениям Z. Fendrich (2000), побочные эффекты терапии метамизолом натрием выражены нечетко, а лекарственное взаимодействие — минимально, что делает возможным его применение для купирования болевого синдрома различного происхождения.
Второй активный компонент препарата Спазмалгон — питофенона гидрохлорид — обладает прямым миотропным (по отношению к гладким мышцам) спазмолитическим (папавериноподобным) действием. По механизму релаксирующего действия питофенона гидрохлорид является ингибитором фосфодиэстеразы (последняя, как отмечено выше, разрушает внутриклеточный цАМФ и цГМФ, участвующие в механизмах регуляции гомеостаза Са2+ в миоцитах). Это способствует накоплению в миоците цАМФ и цГМФ, что снижает концентрацию Са2+ и приводит к расслаблению гладких мышц. Выраженный и продолжительный антиспастический эффект питофенона гидрохлорида подтвержден в исследованиях in vitro и in vivo, проведенных S. Bal-Tembe и соавторами (1997).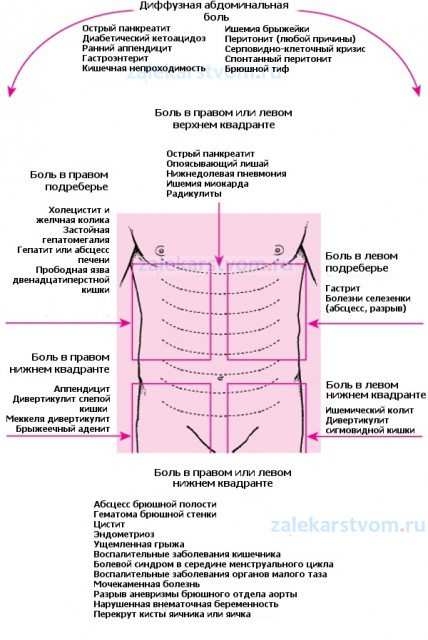
Фенпивериния бромид, оказывая М-холиноблокирующее действие, способствует дополнительному расслаблению гладких мышц ЖКТ.
Таким образом, выраженная спазмолитическая и анальгезирующая активность препарата Спазмалгон позволяют применять его с целью симптоматического лечения приступов желчной и кишечной колики, спастической дискинезии желчевыводящих путей и другой патологии, сопровождающейся абдоминальной болью спастического характера.
Форма выпуска препарата (раствор для внутримышечного введения в ампулах по 2 и 5 мл) удобна при необходимости быстрого купирования боли как в домашних условиях, так и в стационаре. При острых эпизодах боли препарат применяют однократно (при необходимости дозу повторяют через 6–8 ч) или короткими курсами — 2–3 дня. После достижения быстрого терапевтического эффекта можно продолжить лечение пероральными обезболивающими и спазмолитическими средствами.
Литература
- Бабак О.Я. (2006) Острая боль в животе: где хирург, где терапевт? Острые и неотложные состояния в практике врача, 2: 8–13.

- Баранская Е.К. (2005) Боль в животе: клинический подход к больному и алгоритм лечения. Место спазмолитической терапии в лечении абдоминальной боли. Гастроэнтерология, 14(109): 49–57.
- Баранская Е.К. (2009) Терапия абдоминальной боли. Справочник поликлинического врача, 1: 40–43.
- Белоусова Е.А. (2002) Спазмолитики в гастроэнтерологии: сравнительная характеристика и показания к применению. Фарматека, 9: 40–46.
- Бутров А.В., Кондрашенко Е.Н., Ибарра-Пенья Н.А. (2009) Современные НПВП в практике врача анестезиолога-реаниматолога. РМЖ (Русский медицинский журнал), 17(25): 1631–1635.
- Вейн А.М. (ред.) (2000) Вегетативные расстройства: клиника, лечение, диагностика. Медицинское информационное агентство, Москва, 752 с.
- Губергриц Н.Б. (2010) Желчнокаменная болезнь: от классики к современности. Гастроэнтерология, 1: 83–95.
- Денисенко П.
 П., Бурбелло А.Т., Шабров А.В. (2004) Современные лекарственные средства: клинико-фармакологический справочник практического врача. Нева, Санкт-Петербург, 896 с.
П., Бурбелло А.Т., Шабров А.В. (2004) Современные лекарственные средства: клинико-фармакологический справочник практического врача. Нева, Санкт-Петербург, 896 с. - Ивашкин В.Т. (ред.) (2003) Рациональная фармакотерапия заболеваний органов пищеварения: руководство для практикующих врачей. Литтерра, Москва, 1046 с.
- Ивашкин В.Т., Шульпекова Ю.О. (2002) Нервные механизмы болевой чувствительности. Российский журнал гастроэнтерологии, гепатологии, колопроктологии, 4(12): 16–20.
- Ильченко А.А. (2004) Билиарная патология и абдоминальная боль. Врач, 2: 51–53.
- Компендиум 2010 — лекарственные препараты (2010) В.Н. Коваленко, А.П. Викторов (ред.) МОРИОН, Киев, с. С-122.
- Лиманский Ю.П. (1986) Физиология боли. Здоров’я, Киев, 96 с.
- Мазуренко О. (2006) Если боль застала врасплох… Препарат выбирает посетитель аптеки. Еженедельник Аптека, 19(540) .

- Садовникова И.И. (2009) Абдоминальный болевой синдром: диагностика, лечение. РМЖ (Русский медицинский журнал), 2: 72–75.
- Хвисюк А.Н., Федоренко Н.А. (2007) Нейрофизиологические механизмы боли. Медицина неотложных состояний, 6(13): 7–11.
- Яковенко Э.П., Яковенко А.В., Агафонова Н.А. и др. (2009) Абдоминальные боли: механизмы формирования, рациональный подход к выбору терапии. РМЖ (Русский медицинский журнал), 11(2): 48–53.
- Arellano F., Sacristán J.A. (1990) Metamizole: reassessment of its therapeutic role. Eur. J. Clin. Pharmacol., 38(6): 617–619.
- Bal-Tembe S., Bhedi D.N., Mishra A.K. et al. (1997) HL 752: a potent and long-acting antispasmodic agent. Bioorg. Med. Chem., 5(7): 1381–1387.
- Fendrich Z. (2000) Metamizol — a new effective analgesic with a long history. Overview of its pharmacology and clinical use. Cas. Lek. Cesk., 139(14): 440–444.

- Haen E. (2007) Clinical pharmacology of analgesics. Orthopade, 36(1): 17–22.
- Schmieder G., Stankov G., Zerle G. et al. (1993) Observer-blind study with metamizole versus tramadol and butylscopolamine in acute biliary colic pain. Arzneimittelforschung, 43(11): 1216–1221.
Абдоминальная боль и патология кишечника. Вопросы диагностики, подходы к лечению
Владимир Трофимович Ивашкин, академик РАМН, доктор медицинских наук:
– Сообщение Марины Федоровны Осипенко, профессора из Новосибирска.
Марина Федоровна Осипенко, профессор:
– Добрый день, уважаемые коллеги, глубокоуважаемый Владимир Трофимович! Проблема, которую мне хотелось бы сегодня обсудить и коснуться, она касается абдоминальной боли и патологии кишечника, вопросов, связанных с диагностикой и подходами к лечению. Мне кажется, что вот то, что мы начали обсуждать не только нозологический подход к ведению пациентов, но и синдромальный, на самом деле очень важно, потому что особенно к докторам первичного звена – да и не только к докторам первичного звена, и к узким специалистам – пациенты обращаются не с готовым диагнозом, пациенты обращаются с симптомами, синдромами, и, безусловно, наша с вами задача заключается в том, чтобы верифицировать причину этих симптомов и синдромов, выстроить нозологический диагноз. Но с другой стороны, наша задача заключается и в том, чтобы обеспечить и определенное качество жизни нашим пациентам даже в момент обследования, и с другой стороны, конечно, оказать помощь по купированию симптомов и синдромов.
Но с другой стороны, наша задача заключается и в том, чтобы обеспечить и определенное качество жизни нашим пациентам даже в момент обследования, и с другой стороны, конечно, оказать помощь по купированию симптомов и синдромов.
Итак, уважаемые коллеги, мы с вами великолепно знаем, что хроническая боль – а в подавляющем большинстве случаев и чаще всего мы все-таки сталкиваемся именно с таковой болью – поражает 19-20% взрослого населения. То есть практически каждый пятый страдает различными проявлениями или различными причинами, скажем так, лежащими в основе возникновения боли, и, безусловно, абдоминальная боль относится к разряду очень серьезных симптомов, по поводу которых наши пациенты очень страдают. Безусловно, мы должны помнить очень, казалось бы, простые моменты, но они очень важны для того, чтобы мы с вами, помимо выявления самой абдоминальной боли, смогли выявить и причины ее возникновения. Мы великолепно с вами знаем еще со студенческой поры, что слизистая не имеет болевых рецепторов, соответственно, даже выраженные поражения слизистой часто не сопровождаются никакими болевыми ощущениями. С другой стороны, мы понимаем, что изменение давления в просвете полого органа, к которым вне всякого сомнения относится и весь кишечник, они именно приводят к активации ноцицептивных рецепторов и к появлению различных болевых ощущений, точно так же, как и париетальная брюшина, и брыжейка, и в конечном итоге это очень, еще раз подчеркиваю, важно, и мы с вами это понимаем, для того, чтобы верифицировать причину возникновения болевых ощущений.
С другой стороны, мы понимаем, что изменение давления в просвете полого органа, к которым вне всякого сомнения относится и весь кишечник, они именно приводят к активации ноцицептивных рецепторов и к появлению различных болевых ощущений, точно так же, как и париетальная брюшина, и брыжейка, и в конечном итоге это очень, еще раз подчеркиваю, важно, и мы с вами это понимаем, для того, чтобы верифицировать причину возникновения болевых ощущений.
Собственно, давно уже было понятно, что уровень и порог восприятия боли у всех очень разный, и сейчас большое количество исследований в мире посвящено именно генетике боли, и все больше и больше исследований касается и ферментов, принимающих участие в метаболизме катехоламинов и энкефалинов, и в особенности в строении метаболизма опиодных рецепторов, и гены трансферы афферентных нейронов, точно так же, как и гены, которые определяют транспорт ионов калия, кальция, натрия и так далее. Понятно совершенно, что во многом субъективное восприятие боли (а мы с вами великолепно понимаем, что боль – это субъективное проявление той или ной степени неблагополучия со стороны разных систем и органов), оно определяется именно целым рядом сложных генетических факторов, потому что один и тот же практически стимул, если его оценивать даже с каких-то строгих физических параметров, разные совершенно ощущения вызывает у пациента. И мы должны с вами, несмотря на, казалось бы, очень банальные вещи, но четко совершенно понимать, что для того, чтобы перейти от синдрома к собственно нозологической форме, мы должны достаточно хорошо верифицировать абдоминальную боль и понять возможный механизм ее возникновения.
И мы должны с вами, несмотря на, казалось бы, очень банальные вещи, но четко совершенно понимать, что для того, чтобы перейти от синдрома к собственно нозологической форме, мы должны достаточно хорошо верифицировать абдоминальную боль и понять возможный механизм ее возникновения.
Мы должны выяснить длительность боли, мы должны выяснить ее характер, мы должны выяснить ее локализацию, мы должны попытаться определить, генез ее функциональный или органический, мы должны попытаться определить механизм ее формирования, при этом принимая во внимание и учитывая, что по происхождению, несмотря на локализацию в области живота, это может быть не только патология собственно органов желудочно-кишечного тракта, но это могут быть и проявления со стороны других систем и органов. Поэтому чисто пропедевтические вещи были, есть и остаются очень важными для того, чтобы нам с вами выйти или перейти уже, собственно говоря, к диагностическому поиску. Это необходимый вариант нормального диагностического поиска. Безусловно, в большинстве случаев мы, гастроэнтерологи, да в общем и терапевты, в большинстве сталкиваются с подострой или хронической болью, то есть та, которая длится более двух суток, скажем так. Острая боль в большинстве случаев все-таки это удел хирургический, хотя любая боль, которая потом становится хронической, она, безусловно, когда-то начинается.
Безусловно, в большинстве случаев мы, гастроэнтерологи, да в общем и терапевты, в большинстве сталкиваются с подострой или хронической болью, то есть та, которая длится более двух суток, скажем так. Острая боль в большинстве случаев все-таки это удел хирургический, хотя любая боль, которая потом становится хронической, она, безусловно, когда-то начинается.
Безусловно, такие моменты, как колика, которая все-таки в большей степени связана именно с увеличением внутрипросветного давления, или боль воспалительного характера, более хорошо локализована, носящая постоянный характер, более острый по субъективности ощущений, или ишемического характера, с нарастающей интенсивностью, ноющая, постоянная, круглосуточная – все это тоже помогает нам с вами верифицировать диагноз точно так же, как и локализация боли. Если мы сейчас делаем акцент или я в своем сообщении делаю акцент на заболевания кишечника, которые проявляются абдоминальной болью, то места локализации боли, связанные с кишечником, мы тоже с вами великолепно знаем – это нижние отделы живота или правый верхний квадрант живот. То же самое важным моментом является и попытка определить ведущий механизм формирования абдоминальной боли, потому как мы великолепно знаем, что париетальная боль – это всегда вовлечение брюшинного покрова. Она четко локализована, она сопровождается разной степенью напряжения мышц, и вот пример, который Владимир Трофимович привел в самом начале нашего круглого стола, в очередной раз подчеркивает, что наличие у пациента париетальной боли не сопровождалось классическими проявлениями этого недуга, но при всем при том в конечном итоге эта ситуация таковой оказалась. Усиливается при изменении положения тела, кашле, и, конечно, при подозрении на то, что боль носит париетальный характер, вне всякого сомнения, консультация хирурга и участие хирурга в ведении пациентов должно быть всенепременно.
То же самое важным моментом является и попытка определить ведущий механизм формирования абдоминальной боли, потому как мы великолепно знаем, что париетальная боль – это всегда вовлечение брюшинного покрова. Она четко локализована, она сопровождается разной степенью напряжения мышц, и вот пример, который Владимир Трофимович привел в самом начале нашего круглого стола, в очередной раз подчеркивает, что наличие у пациента париетальной боли не сопровождалось классическими проявлениями этого недуга, но при всем при том в конечном итоге эта ситуация таковой оказалась. Усиливается при изменении положения тела, кашле, и, конечно, при подозрении на то, что боль носит париетальный характер, вне всякого сомнения, консультация хирурга и участие хирурга в ведении пациентов должно быть всенепременно.
Висцеральная боль – в основном мы сталкиваемся именно с ней – это именно изменение давления, растяжение, натяжение, может быть, нарушение кровообращения, это задействование ноцоцептивных факторов и так далее. В большинстве случаев мы сталкиваемся именно с этим генезом боли. Иррадиирующая, отраженная боль тоже доставляет нам много проблем, поскольку весьма нередко мы имеем с ней дело, и, конечно, возникая не в месте проекции органа, она доставляет нам много проблем. Ну, и, наконец, психогенная, которую, по существу, только методом исключения и с помощью совершенно разных, весьма нестрогих, скажем так, по своей сути тестов мы можем диагностировать. Конечно, париетальная боль – это всегда органическое заболевание, вне всякого сомнения. Что касается органических заболеваний, то на начальных этапах, вернее, даже не на начальных этапах, а при отсутствии осложнений они могут сопровождаться висцеральной болью. Как только присоединяется реакция со стороны брюшины, это, вне сомнения, париетальная боль.
В большинстве случаев мы сталкиваемся именно с этим генезом боли. Иррадиирующая, отраженная боль тоже доставляет нам много проблем, поскольку весьма нередко мы имеем с ней дело, и, конечно, возникая не в месте проекции органа, она доставляет нам много проблем. Ну, и, наконец, психогенная, которую, по существу, только методом исключения и с помощью совершенно разных, весьма нестрогих, скажем так, по своей сути тестов мы можем диагностировать. Конечно, париетальная боль – это всегда органическое заболевание, вне всякого сомнения. Что касается органических заболеваний, то на начальных этапах, вернее, даже не на начальных этапах, а при отсутствии осложнений они могут сопровождаться висцеральной болью. Как только присоединяется реакция со стороны брюшины, это, вне сомнения, париетальная боль.
Функциональные заболевания – это всегда висцеральная боль плюс психогенная, плюс могут быть компоненты иррадиирующей боли. Объем обследований у всех пациентов разный, и в этом, собственно говоря, большая задача, потому что если всех пациентов с абдоминальной болью обследовать углубленно с применением всего, что на сегодняшний день в мире есть, то, в общем, ни в одной самой развитой цивилизованной стране не хватит таковых возможностей. Поэтому наша с вами задача, как докторов, заключается прежде всего в том, чтобы наметить каждому пациенту, в каждой конкретной клинической ситуации свой разумный алгоритм действий и свой разумный перечень тех обследований, который поможет нам диагностировать патологию. Безусловно, даже такой метод – я говорю «даже», потому что был момент, когда очень много уповали на лапароскопию и считали, что это метод, который позволяет практически, ну, чуть ли не в 100 процентах случаев выйти на нозологическую форму – на самом деле, вне сомнения, себя в этом смысле оправдал весьма относительно, потому что вполне конкретный перечень нозологических форм или патологических ситуаций, он позволяет выявлять, и далеко не всегда проведение лапароскопии позволяет нам выходить, как я уже говорила, и как мы с вами великолепно знаем, на конкретную нозологическую форму.
Поэтому наша с вами задача, как докторов, заключается прежде всего в том, чтобы наметить каждому пациенту, в каждой конкретной клинической ситуации свой разумный алгоритм действий и свой разумный перечень тех обследований, который поможет нам диагностировать патологию. Безусловно, даже такой метод – я говорю «даже», потому что был момент, когда очень много уповали на лапароскопию и считали, что это метод, который позволяет практически, ну, чуть ли не в 100 процентах случаев выйти на нозологическую форму – на самом деле, вне сомнения, себя в этом смысле оправдал весьма относительно, потому что вполне конкретный перечень нозологических форм или патологических ситуаций, он позволяет выявлять, и далеко не всегда проведение лапароскопии позволяет нам выходить, как я уже говорила, и как мы с вами великолепно знаем, на конкретную нозологическую форму.
И вот обзор, в общем, десятилетней давности, но достаточно корректно, скажем так, проведенный, показал, что от 10 до 15% пациентов, которым была проведена лапароскопия, по существу, так и остались, условно скажем, без определенного диагноза, потому что лапароскопия не помогла диагностировать причину абдоминальной боли у этих пациентов. Конечно, на сегодняшний день, гастроэнтерология особенно – это все-таки область медицины, в которой объем обследования во многом определяется, есть ли у пациента симптомы тревоги или этих симптомов тревоги нет. И мы с вами, понимая, с одной стороны, казалось бы, банальность этих симптомов тревоги и, казалось бы, их очевидность, с другой стороны, должны совершенно четко понимать, что такие моменты, как ночной характер боли, как дебют заболевания после 50 лет, как наличие в семье онкологических или органических заболеваний, если мы сейчас говорим о заболеваниях кишечника, это воспалительное заболевание кишечника целиакия, это лихорадка и потеря массы тела, это изменения при непосредственном исследовании больного, изменения размера органов, это изменения лабораторных показателей – и рутинных, и результатов инструментальных методов исследования, они заставляют нас с вами, безусловно, более углубленно обследовать пациентов, потому что это сигналы и маркеры именно органической патологии. Если в целом мы будем говорить о заболеваниях кишечника, то, конечно, самый все-таки частой причиной хронической абдоминальной боли является синдром раздраженного кишечника.
Конечно, на сегодняшний день, гастроэнтерология особенно – это все-таки область медицины, в которой объем обследования во многом определяется, есть ли у пациента симптомы тревоги или этих симптомов тревоги нет. И мы с вами, понимая, с одной стороны, казалось бы, банальность этих симптомов тревоги и, казалось бы, их очевидность, с другой стороны, должны совершенно четко понимать, что такие моменты, как ночной характер боли, как дебют заболевания после 50 лет, как наличие в семье онкологических или органических заболеваний, если мы сейчас говорим о заболеваниях кишечника, это воспалительное заболевание кишечника целиакия, это лихорадка и потеря массы тела, это изменения при непосредственном исследовании больного, изменения размера органов, это изменения лабораторных показателей – и рутинных, и результатов инструментальных методов исследования, они заставляют нас с вами, безусловно, более углубленно обследовать пациентов, потому что это сигналы и маркеры именно органической патологии. Если в целом мы будем говорить о заболеваниях кишечника, то, конечно, самый все-таки частой причиной хронической абдоминальной боли является синдром раздраженного кишечника.
Мы все великолепно с вами знаем критерии, поскольку они уже практически не меняются с 2006 года, и мы понимаем, что ведущим здесь является именно рецидивирующая абдоминальная боль, которая ассоциирована либо с фактом дефекации, либо с изменением частоты, либо с изменением формы стула. И мы великолепно с вами понимаем, что для постановки синдрома раздраженного кишечника вот все те критерии, которые перечислены и которые рекомендованы нам как раз Римскими рекомендациями, все эти критерии должны очень четко соблюдаться. Тогда, действительно, при четком сборе анамнеза и соответствии этих симптомов вероятность синдрома раздраженного кишечника велика. Это висцеральная боль, причем хроническая, при полном отсутствии симптомов тревоги. Причем именно хроническая, то есть они возникли, эти болевые ощущения и эти нарушения, в течение полугода. При этом мы понимаем, что несмотря на то, что эта называется нозологическая форма синдромом, это, в общем, самостоятельная нозологическая форма, и вопросы, связанные с патогенезом ее возникновения, патофизиологией возникновения, многократно обсуждаются и очень активно изучаются.
При этом мы понимаем, что если мы четко соответствуем критериям, то вероятность синдрома раздраженного кишечника – это данные, имеющие отношение к предыдущим рекомендациям синдрома раздраженного кишечника, – соответствует 93%. При этом однако синдром раздраженного кишечника может маскироваться, скажем так, или сочетаться с некоторыми другими заболеваниями. Это и энтеропатии, это и воспалительные заболевания кишечника, это и паразитарные колиты, и лимфоцитарный/аллергический колит, и синдром избыточного бактериального роста, и дивертикулярная болезнь, и эндометриоз. Причем мы должны понимать, что здесь может быть несколько вариантов. С одной стороны, это могут быть похожие синдромы синдрома раздраженного кишечника и заболеваний кишечника, и второй очень важный момент – это то, что может существовать перекрест, то есть наличие и заболевания кишечника органической природы, и одновременно синдрома раздраженного кишечника. То есть тогда, когда мы сталкиваемся с симптомами, которые входят в критерии диагноза синдрома раздраженного кишечника, мы должны понимать, что за ними могут прятаться и симптомы другого заболевания или это может быть перекрест органической патологии и чисто функциональной патологии.
Если рассматривать подходы к лечению синдрома раздраженного кишечника, то гайдлайнов очень много. Одни из них, которые довольно широко цитируются и не самые последние, это Американского колледжа гастроэнтерологов. Спазмолитики занимают там существенное место, имеют достаточно неплохой, скажем так, уровень доказанности, причем преимущественно обсуждаются именно м-холинолитики, причем селективные м-холинолитики, когда говорят о терапии СРК, основанной на доказательствах. Но однако если мы с вами говорим о том, с чем мы прежде всего должны дифференцировать синдром раздраженного кишечника, то согласно рекомендациям Всемирной гастроэнтерологической организации больше всего похожа на СРК целиакия, паразитарные заболевания. Поэтому у пациентов с классическими СРК проявлениями, без симптомов тревоги мы должны исключить с вами и целиакию, мы должны с вами исключить и паразитарные заболевания. А дальше наиболее тревожными с точки зрения других органических заболеваний являются пациенты, у которых имеется персистирующая диарея. Вот если мы посмотрим с вами глютеновую энтеропатию, то на сегодняшний день в мире есть довольно четкие рекомендации по диагностике. Они зиждятся на определении, прежде всего, антител к трансглутаминазе, кроме того, на определении уровня ндомизиальных антител и особенности HLА-системы.
Вот если мы посмотрим с вами глютеновую энтеропатию, то на сегодняшний день в мире есть довольно четкие рекомендации по диагностике. Они зиждятся на определении, прежде всего, антител к трансглутаминазе, кроме того, на определении уровня ндомизиальных антител и особенности HLА-системы.
Но в любом случае, когда мы говорим об энтеропатии, это, безусловно, висцеральная боль, это стойкий диарейный синдром, это наличие той или иной степени выраженности мельабсорбции, хотя мельабсорбция может и отсутствовать, и внекишечные симптомы, которые свойственны глютеновой энтеропатии. Подходы к лечению в целом глютеновой энтеропатии достаточно понятны, хотя в ряде случаев при наличии абдоминального синдрома мы тоже всегда думаем, перекрест ли это с СРК или абдоминальный синдром каким-то образом ассоциирован собственно с течением энтеропатии, хотя в общем это не самый характерный для этой патологии симптом. Если говорить о воспалительных заболеваниях кишечника, то здесь, по сути, может быть тоже классические две ситуации, и в основном когда мы сталкиваемся с болезнью Крона вследствие обструкции или глубокого воспаления, поражающего слизистую, подслизистую, доходящую до мышечного слоя, здесь может быть реакция со стороны ноцицептивных рецепторов, поэтому может возникать боль, и второй вариант – это, конечно, перекрест, сосуществование вот этих двух нозологических единиц. Вот сосуществование двух нозологических единиц – исследования показали, что в популяции 30% пациентов с язвенным колитом страдают СРК-подобными синдромами, при болезни Крона эта ситуация чаще.
Вот сосуществование двух нозологических единиц – исследования показали, что в популяции 30% пациентов с язвенным колитом страдают СРК-подобными синдромами, при болезни Крона эта ситуация чаще.
И вот в одном из последних обзоров Дроссмана по поводу воспалительных заболеваний кишечника СРК-подобного синдрома как раз помимо того, что мы пытаемся купировать болевой синдром назначением специфической терапии для лечения воспалительных заболеваний кишечника, однако мы пользуемся и подходом другим для лечения боли, а именно – включение препаратов-антидепрессантов, спазмолитиков и препаратов, влияющих на моторику. Следующая нозологическая форма, которую мы включаем в круг дифференциальной диагностики, это синдром избыточного бактериального роста в тонкой кишке. Если мы посмотрим и вспомним в очередной раз симптомы, которые ассоциированы с данной патологией, мы видим там очень много похожих симптомов на синдром раздраженного кишечника. Это та же висцеральная боль, в большинстве случаев хроническая, и симптомы тревоги отнюдь не всегда у этих пациентов присутствуют. Во всяком случае о перекресте СРК с синдромом избыточного бактериального роста сейчас очень много говорят и пишут, и встречается он в большом проценте случаев, и важным моментом является то, что, конечно, здесь есть специфическое лечение, непосредственно направленное на этот избыточный бактериальный рост, но в целом ряде случаев мы должны с вами купировать и проявление СРК-подобного симптомокомплекса у этих пациентов.
Во всяком случае о перекресте СРК с синдромом избыточного бактериального роста сейчас очень много говорят и пишут, и встречается он в большом проценте случаев, и важным моментом является то, что, конечно, здесь есть специфическое лечение, непосредственно направленное на этот избыточный бактериальный рост, но в целом ряде случаев мы должны с вами купировать и проявление СРК-подобного симптомокомплекса у этих пациентов.
Следующая ситуация, которая отнюдь не редкая, это дивертикулярная болезнь, и при этом, безусловно, у ряда пациентов она может протекать бессимптомно, в ряде случаев мы можем сталкиваться с дивертикулитом или другими вариантами осложнений дивертикулярной болезни, и, наконец, существует термин «симптомная дивертикулярная болезнь» – это наличие хронической абдоминальной боли, нарушение пассажа по кишечнику, которая очень похожа на проявление синдрома раздраженного кишечника. Если говорить об особенностях абдоминальной боли при дивертикулите, то мы понимаем, что эта боль висцеральная, с присоединением париетального компонента, если речь идет о значительном истончении стенок этого дивертикула. Как правило, есть симптомы тревоги – это такие, как лихорадка, такие, как ускорение СОЭ, как повышенный уровень С-реактивного белка. Боль, как правило, локальная, усиливается при движении, что говорит о присоединении именно париетального компонента этой боли, и, конечно, возраст, вне всякого сомнения, является очень важным.
Как правило, есть симптомы тревоги – это такие, как лихорадка, такие, как ускорение СОЭ, как повышенный уровень С-реактивного белка. Боль, как правило, локальная, усиливается при движении, что говорит о присоединении именно париетального компонента этой боли, и, конечно, возраст, вне всякого сомнения, является очень важным.
Если говорить о симптомной дивертикулярной болезни, то вопрос дискутируется – то ли это сегментарный колит, то ли это просто сопутствующий синдром раздраженного кишечника. Идей высказывается очень много, но, действительно, она очень похожа на синдром раздраженного кишечника по своим проявлениям, кроме, конечно, возраста. Поскольку мы понимаем, что дивертикулярная болезнь – это удел лиц старших возрастных групп, здесь, конечно, возраст играет очень существенную роль для того, чтобы мы заподозрили именно эту патологию у наших пациентов. Если говорить о подходах к лечению, то при неосложненном остром дивертикулите купирование боли – это важный раздел, и он обсуждается в тех гайдлайнах, которые в отдельных странах есть. При этом надо понимать, что нестероидные противовоспалительные препараты ухудшают течение острого дивертикулита, поэтому на преимущественно селективные антихолинергические препараты был сделан акцент в лечении – он снижает давление в просвете кишки – и препараты 5-аминосалицилового ряда.
При этом надо понимать, что нестероидные противовоспалительные препараты ухудшают течение острого дивертикулита, поэтому на преимущественно селективные антихолинергические препараты был сделан акцент в лечении – он снижает давление в просвете кишки – и препараты 5-аминосалицилового ряда.
Что касается симптомной формы ведения дивертикулярной болезни, то ведение, по существу, никак не отличается от ведения пациентов с синдромом раздраженного кишечника. А дальше идет большой перечень различных других воспалительных, аллергических заболеваний со стороны кишечника, и тонкой, и толстой кишки. Никогда нельзя сбрасывать со счетов эту группу заболеваний, и мы неоднократно сталкивались с колитом, проводя дифференциальный диагноз воспалительных заболеваний кишечника, а там, например, оказывался иерсиниоз, и он тоже может иметь не подострое, а хроническое рецидивирующее течение, и, безусловно, ишемический колит, и, безусловно, ассоциированный с лекарствами, о котором мы нередко забываем, и микроскопический колит. Несмотря на то, что, в общем, я в своей жизни не так много поставила этих диагнозов, но однако полностью сбрасывать их со счетов, безусловно, нельзя. Я демонстрирую здесь некоторые моменты, не акцентируя внимание на частностях, о том, что для каждой из форм колита существуют свои диагностические особенности, и во многом они связаны и с особенностями, в том числе, и морфологических гистологических заключений. А вот то, что касается, например, некоторых форм микроскопического колита, то вот обзор десятилетней давности, который говорит о том, что отличить его от синдрома раздраженного кишечника не всегда бывает действительно легко.
Несмотря на то, что, в общем, я в своей жизни не так много поставила этих диагнозов, но однако полностью сбрасывать их со счетов, безусловно, нельзя. Я демонстрирую здесь некоторые моменты, не акцентируя внимание на частностях, о том, что для каждой из форм колита существуют свои диагностические особенности, и во многом они связаны и с особенностями, в том числе, и морфологических гистологических заключений. А вот то, что касается, например, некоторых форм микроскопического колита, то вот обзор десятилетней давности, который говорит о том, что отличить его от синдрома раздраженного кишечника не всегда бывает действительно легко.
Ну, и, наконец, появляются новые нозологические формы, как, например, кишечный синдром наркоманов. На сегодняшний день эта форма претендует на самостоятельную нозологическую форму, она возникает у людей, зависящих от наркотиков, и связано это с изменением порога болевой чувствительности, и, безусловно, мы прекрасно понимаем, что она если не доставляет, то в ближайшее время доставит нам очень много проблем с точки зрения и ведения этих пациентов, и постановки диагноза в том числе. Таким образом, в целом если говорить о подходах к лечению абдоминальных болей при заболеваниях кишечника, конечно, мы должны в тех вариантах, в которых можем, пытаться устранить причину. Хотя, увы, мы можем это далеко не всегда. Дальше мы, конечно, должны устранить абдоминальную боль. Она снижает качество жизни, она затрудняет обследование пациентов. Для этого существует целый ряд различных подходов, и в целом, если располагать их по ступеням, то это нестероидные противовоспалительные препараты, анальгетики, спазмолитики, дальше это более интенсивный, скажем так, более сложные препараты-опиоиды и хирургические вмешательства, это, безусловно, антидепрессанты, и вот говоря здесь о спазмолитической терапии, мы должны с вами понимать: с одной стороны, комбинированное назначение препаратов действительно рассматривается как один из способов купирования боли, но в этом отношении гиосцина бутилбромид имеет свои сильные стороны, поскольку обладает тропностью к энтеральной нервной системе, и кроме того, вот исследование, которое хорошо тем, что при абдоминальных болях эффект от парацетамола, препарата №1 в мире для купирования боли, именно для оказания симптоматической помощи, практически показал полностью похожие результаты, и поэтому мы рассматриваем этот препарат как препарат для купирования абдоминальной боли.
Таким образом, в целом если говорить о подходах к лечению абдоминальных болей при заболеваниях кишечника, конечно, мы должны в тех вариантах, в которых можем, пытаться устранить причину. Хотя, увы, мы можем это далеко не всегда. Дальше мы, конечно, должны устранить абдоминальную боль. Она снижает качество жизни, она затрудняет обследование пациентов. Для этого существует целый ряд различных подходов, и в целом, если располагать их по ступеням, то это нестероидные противовоспалительные препараты, анальгетики, спазмолитики, дальше это более интенсивный, скажем так, более сложные препараты-опиоиды и хирургические вмешательства, это, безусловно, антидепрессанты, и вот говоря здесь о спазмолитической терапии, мы должны с вами понимать: с одной стороны, комбинированное назначение препаратов действительно рассматривается как один из способов купирования боли, но в этом отношении гиосцина бутилбромид имеет свои сильные стороны, поскольку обладает тропностью к энтеральной нервной системе, и кроме того, вот исследование, которое хорошо тем, что при абдоминальных болях эффект от парацетамола, препарата №1 в мире для купирования боли, именно для оказания симптоматической помощи, практически показал полностью похожие результаты, и поэтому мы рассматриваем этот препарат как препарат для купирования абдоминальной боли.
Тем более, принимая во внимание, что частота побочных эффектов практически не превышает частоту побочных эффектов при приеме плацебо, и имея в виду, что боль любого происхождения облегчается или купируется при использовании этого препарата, плюс быстро, плюс небольшое количество побочных эффектов, и это все, конечно, мы должны принимать во внимание. Конечно, мы можем пользоваться антиконвульсантами, но нужно сказать, что большее количество исследований по этому поводу проведено именно при хронических панкреатитах. В ряде случаев мы можем прибегнуть к лапароскопическому лечению в тех ситуациях, когда мы подозреваем наличие спаек как причину боли, но мы понимаем, что это не спайки как таковые, а это либо реакция со стороны брыжейки, либо изменения моторики со стороны кишечника. Но если мы посмотрим те исследования, которые на сегодняшний день более или менее строгие имеются, то не более чем в 60-70% случаев мы имеем сколько-нибудь стойкий эффект от проведения этой манипуляции.
Таким образом, на сегодняшний день мы должны с вами четко совершенно понимать, и мы это знаем с вами, что абдоминальная боль – это один из важнейших симптомов патологии кишечника, безусловно, не единственный, но очень важный. Одной из его причин, если говорить о статистике, то самой частой, является синдром раздраженного кишечника, при этом это может быть либо самостоятельная нозологическая форма, либо за ним может скрываться органическое заболевание, либо он может одновременно сосуществовать с органической патологией. Механизмы возникновения боли разные, поэтому используют разные препараты, разные сочетания в купировании болевого синдрома, но мне кажется, мы должны четко понимать, что купирование боли в 21-м веке – это самостоятельная клиническая задача, и мы должны сделать все, чтобы наши пациенты, живя на белом свете, эту боль не должны испытывать, в том числе и страдая серьезными заболеваниями. Большой ряд препаратов используется, и различных других подходов, в том числе и хирургических, эндоскопических, и одним из хорошо изученной группы препаратов, который может купировать боли и в монотерапии, и в комплексной терапии, является группа спазмолитиков, и среди них, безусловно, важное место занимает гиосцина бутилбромид благодаря безопасности, достаточно хорошей изученности и благодаря тем исследованиям, которые показали безопасность его приема на протяжении длительных промежутков времени, до 3-х месяцев. Спасибо большое за внимание.
Спасибо большое за внимание.
Абдоминальная боль
00:00
Александр Сергеевич Трухманов, доктор медицинских наук, профессор:
— Разрешите перейти к следующему докладу и с удовольствием предоставить слово Александру Станиславовичу Воротынцеву, который сделает сообщение на глобальную тему: «Абдоминальная боль».
Пожалуйста.
Александр Станиславович Воротынцев, кандидат медицинских наук, доцент:
— Глубокоуважаемые коллеги!
Мне хочется представить проблему абдоминальной боли с точки зрения хирурга, с точки зрения терапевта. Осветить эту проблему, потому что проблема является очень актуальной.
Во-первых, количество больных с патологией пищеварительной системы прогрессивно увеличивается и занимает первое место среди других заболеваний, даже опережая темпы роста таких важных и опасных для здоровья как сердечно-сосудистые заболевания.
При анализе статистических исследований из разных регионов процент встречаемости таких заболеваний желудочно-кишечного тракта, пищеварительной системы составляет от 40% до 60%. По анализу заболеваемости по городу Москве в 2008-2010-м годах он составил 4000 на 100 тысяч населения, что говорит о большом количестве пациентов с данной патологией.
По анализу заболеваемости по городу Москве в 2008-2010-м годах он составил 4000 на 100 тысяч населения, что говорит о большом количестве пациентов с данной патологией.
Боль в животе – это наиболее яркий и частый симптом, с которым больной обычно обращается к врачу-терапевту, врачу «Скорой медицинской помощи», а впоследствии уже к хирургу. Этот симптом указывает часто на развитие острого заболевания органов брюшной полости, которое может быть опасным для жизни. Наиболее частая жалоба, с которой больной обращается и так далее.
Еще актуальностью проблемы является то, что абдоминальная боль сопровождает различные по природе и тяжести острые и хронические заболевания, хронические процессы, что может затруднять диагностику.
(Демонстрация слайда).
По определению боль – это особый вид чувствительности, который формируется под действием патогенного раздражителя. Она обычно характеризуется субъективно неприятным ощущением, физическим, душевным страданием, эмоциональным переживанием. А также существенными изменениями в организме вплоть до серьезных нарушений его жизнедеятельности.
А также существенными изменениями в организме вплоть до серьезных нарушений его жизнедеятельности.
02:33
(Демонстрация слайда).
Боль имеет положительное сигнальное и патогенетическое значение. В первую очередь, ощущение боли – это сигнал реальной или потенциальной опасности повреждения организма, конкретного органа. Он обеспечит мобилизацию организма для защиты от патогенного фактора, а также выработку какого-то охранительного режима организмом, чтобы уменьшить действие этого фактора.
Патогенное значение боли заключается в том, что боль является причиной или компонентом различных патогенетических механизмов, которые сопутствуют данному заболеванию. Боль может вызвать шок, потенцировать его развитие и таким образом еще более ухудшать состояние пациента. Значительно нарушать жизненно важные функции, приводить к таким общим реакциям как снижение/повышение артериального давления и нарушение функции сердечной деятельности.
Хочется остановиться на основных компонентах боли. Во-первых, это осознаваемое ощущение боли, которое позволяет определить локализацию, интенсивность, характер повреждения, а также формирование специфического неприятного психоэмоционального ощущения. Боль всегда воспринимается пациентом как неприятные ощущения и страдания.
Во-первых, это осознаваемое ощущение боли, которое позволяет определить локализацию, интенсивность, характер повреждения, а также формирование специфического неприятного психоэмоционального ощущения. Боль всегда воспринимается пациентом как неприятные ощущения и страдания.
Также активизируются центральные и периферические звенья автономной нервной системы, в основном симпатического отдела. Активизируется эндокринная система, особенно за счет гипоталамо-гипофизарно-надпочечникового комплекса. При этом возникает значительное изменение реакции метаболических, физиологических процессов, что также участвует в патогенетическом механизме.
Угнетение центральных и периферических звеньев иммунной системы также имеет существенное патогенетическое значение. При этом организм и данный орган становится менее устойчивым к различным воздействиям, в том числе и к инфекциям.
Активизируется также катаболические процессы в организме. Активизация поведения, направленного на устранение причины и последствий повреждения. В конечном итоге на основании распознания боли человек формирует свое отношение к повреждению и, как минимум, обращается за медицинской помощью.
В конечном итоге на основании распознания боли человек формирует свое отношение к повреждению и, как минимум, обращается за медицинской помощью.
04:58
(Демонстрация слайда).
Какие же существуют механизмы возникновения боли. Хочется выделить следующие механизмы.
Это спастическая боль или колика, которая возникает в результате спазма гладкой мускулатуры желудочно-кишечного тракта. Чаще всего такая боль характеризуется резкими спазмами сфинктеров, гладкой мускулатуры, характерных для полых органов, таких как желчный пузырь, желчные протоки. Сфинктеры – допустим, сфинктер Одди. А также тонкий и толстый кишечник.
Дистензионная боль возникает вследствие растяжения полых органов брюшной полости.
Часто возникает сочетание спастического и дистензионного механизма, когда возникает спазм сфинктера. Допустим, сфинктера Люткенса, находящегося в шейке в пузырном протока, или сфинктера Одди при гиперкинетическом типе дискинезии желчного пузыря и желчных протоков. В результате возникает растяжение вышенаходящихся участков желчевыделительной системы с формированием определенного болевого синдрома.
В результате возникает растяжение вышенаходящихся участков желчевыделительной системы с формированием определенного болевого синдрома.
Следующий вид боли – это боль вследствие структурных изменений и повреждений, которые в основном вызваны воспалением, некрозом и язвообразованием.
Наиболее тяжелой и серьезной является перитонеальная боль. Она обусловлена патологическим процессом в брюшине, в основном в париетальной брюшине, вследствие распространения воспалительного процесса при воспалении внутренних органов (желчного пузыря, червеобразного отростка, поджелудочной железы) на париетальную брюшину. А также при пенетрации, перфорации полого органа – перфоративная язва желудка, двенадцатиперстной кишки и развитие распространенного перитонита.
А также сосудистая, связанная в основном с ишемией органов брюшной полости вследствие тромбоза или эмболии магистральных артерий.
(Демонстрация слайда).
Для клинической практики наиболее целесообразно выделение таких видов боли как париетальная боль и висцеральная боль.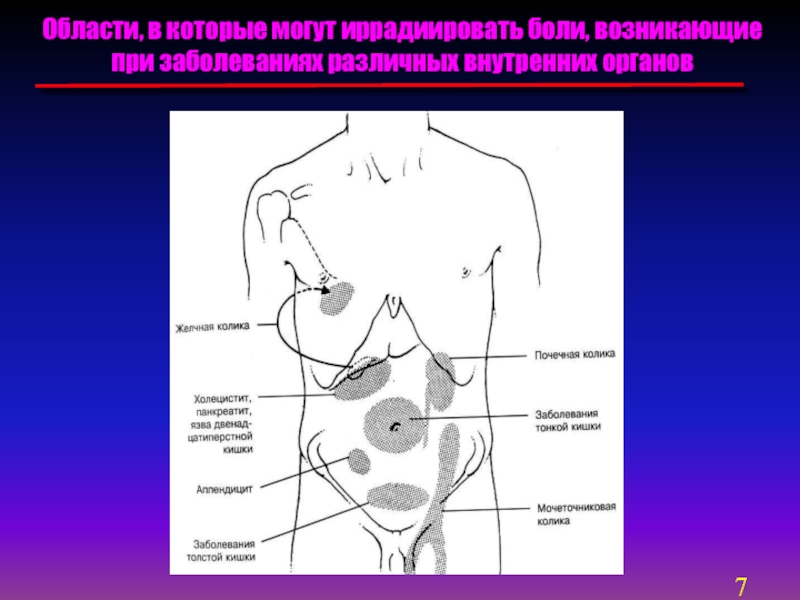 Париетальная боль в основном возникает при вовлечении в патологический процесс брюшинного покрова, брюшной стенки, которая иннервируется спинальными нервами.
Париетальная боль в основном возникает при вовлечении в патологический процесс брюшинного покрова, брюшной стенки, которая иннервируется спинальными нервами.
Боль обычно эта четко локализуется и может определяться строго в определенном квадранте живота. Она соответствует патологически измененному органу и связывается с этим органом. Также происходит усиление боли при изменении положения тела, при кашле.
При вовлечении в патологический процесс брюшинного покрова часто отмечается диффузное отсутствие дыхательных движений или ограничение передней брюшной стенки в дыхании. Пальпаторно определяется локальная или распространенная болезненность из защитного напряжения мышц передней брюшной стенки, а также симптома раздражения брюшины.
08:00
(Демонстрация слайда).
Висцеральная боль. Источником ее в основном являются полые органы желудочно-кишечного тракта. Висцеральные болевые волокна главным образом чувствительны к механическим стимулам, таким как выраженный спазм, натяжение, растяжение висцеральной брюшины.
Таким образом, спазм и нарушение моторики выступают, в основном, в качестве универсального патофизиологического механизма и мало отличаются при локализации органов, в которых возникают эти процессы.
Боль обычно бывает плохо локализованной, диффузной, ощущается преимущественно в области средней линии живота. По сравнению с париетальной болью, живот в акте дыхания обычно участвует. Пальпаторная болезненность в месте локализации умеренная и не сопровождается симптомами раздражения брюшины.
(Демонстрация слайда).
Какие же причины болей в животе существуют. Самая основная причина, конечно, это заболевания органов брюшной полости. Хочется выделить следующие заболевания, варианты:
1. острые хирургические заболевания, которые требуют неотложной операции или срочной или отсроченной операции. К таким больным необходимо относиться наиболее серьезно. Это основной контингент больных, которые поступают в хирургические стационары;
2. больные, требующие плановой операции. Допустим, желчнокаменная болезнь, калькулезный холецистит после купирования приступа желчной колики;
Допустим, желчнокаменная болезнь, калькулезный холецистит после купирования приступа желчной колики;
3. заболевания, не требующие операции. Это язвенная болезнь желудка, двенадцатиперстной кишки при обострении без наличия осложнений. А также гастрит и колиты, энтероколиты и так далее, и функциональные расстройства кишечника;
4. следующую группу составляют заболевания органов, расположенных вне брюшной полости,
5. системные заболевания.
09:58
(Демонстрация слайда).
На следующем слайде хочется представить основные причины экстраабдоминальных болей. Таким образом, видно, что такие опасные для жизни заболевания как инфаркт миокарда, пневмония, плеврит, перикардит могут вызывать иррадиацию болей в область живота, которая является основным, наиболее существенным симптомом. Об этом нужно помнить, чтобы не совершить диагностическую ошибку.
Основные клинические характеристики абдоминальной боли:
1. локализация;
2. иррадиация;
3. характер;
характер;
4. продолжительность;
5. интенсивность;
6. время возникновения;
7. симптомы, сопровождающие боль;
8. провоцирующие факторы.
Наиболее важным является локализация, по нашему мнению. Часто при анализе локализации боли удается поставить уже предварительный диагноз.
(Демонстрация слайда).
Для более точной локализации болей в животе передняя брюшная стенка делится на четыре квадранта живота. При этом обычно боли, которые вызываются воспалительными заболеваниями органов брюшной полости (а тем более при воспалении париетальной брюшины) четко локализуются в конкретном квадранте живота и связаны с теми органами, которые в этой области находятся. Заболевания, которые сопровождаются висцеральной болью, чаще всего имеют нечеткую локализацию в основном в средней части живота, в эпигастральной области, вокруг пупка и в гипогастральной области.
(Демонстрация слайда).
А теперь позвольте остановиться на конкретных локализациях болей, связанных с наиболее часто встречающимися заболеваниями органов брюшной полости.
Правый верхний квадрант. В основном боли в правом верхнем квадранте возникают при желчнокаменной болезни, желчной колике, остром холецистите. При обострении язвы желудка и двенадцатиперстной кишки. При перфоративной язве, при остром панкреатите.
12:03
(Демонстрация слайда).
Обычно больной жалуется на боли в эпигастральной области при таких заболеваниях как гастроэзофагеальная рефлюксная болезнь, обострение язвенной болезни (в том числе и при таком осложнении как перфорация язвы), острый панкреатит.
(Демонстрация слайда).
В левом верхнем квадранте живота обычно боль ассоциируется с заболеванием селезенки, с язвенной болезнью, с гастритом, с воспалением поджелудочной железы, с формированием кисты поджелудочной железы, при осложненном хроническом панкреатите.
Боль в околопупочной области обычно возникает при механичной острой кишечной непроходимости, при остром аппендиците в начальной стадии или при атипических формах, при остром нарушении мезентериального кровообращения, при функциональных расстройствах кишечника.
В правом нижнем квадранте наиболее часто боли возникают при остром аппендиците, при воспалении дивертикула Меккеля, при правосторонней почечной колике и при заболевании женских половых органов.
В левом нижнем квадранте в основном при дивертикулезе и раке сигмовидной кишки, при заболевании женских половых органов, при ущемлении паховой грыжи.
По характеру следует выделить постоянную и схваткообразную боль.
Постоянная боль усиливается, ослабевает, но никогда полностью не проходит. Она в основном характерна для острых воспалительных заболеваний органов брюшной полости: аппендицит, холецистит, панкреатит.
Схваткообразная боль обычно сопровождается приступами, которые могут многократно повторяться и быть одинаково независимы от локализации поражения. В основном характерны для желчной колики, кишечной непроходимости, почечной колики.
13:53
(Демонстрация слайда).
Такие субъективные характеристики боли как жгучая, тупая, ноющая часто не играют большого значения. Они имеют субъективную психоэмоциональную окраску и не могут точно охарактеризовать интенсивность боли и степень повреждения.
Они имеют субъективную психоэмоциональную окраску и не могут точно охарактеризовать интенсивность боли и степень повреждения.
А вот такие показатели как продолжительность боли в животе (от нескольких часов до нескольких суток) характерны для острой боли при острых воспалительных заболеваниях органов брюшной полости. Эпизодические кратковременные боли характерны для функциональных нарушений. А умеренные боли, которые продолжаются более трех месяцев, характерны для хронической боли при хронических заболеваниях.
(Демонстрация слайда).
Выделяют четыре степени интенсивности боли. Наиболее сильной является боль 4-й степени, которая относится к непереносимой. Возникает чаще всего при перфорации полого органа, при перитоните, остром расстройстве мезентериального кровообращения.
Но при этом следует серьезно относиться к болям не очень интенсивным. Часто они являются признаками начинающегося тяжелого хирургического заболевания, требующего неотложной хирургической операции.
(Демонстрация слайда).
Большое значение в диагностике имеет иррадиация боли или отраженная боль. Она играет большую роль в дифференциальной диагностике. Примером может служить иррадиация боли в правую половину шеи, в правое надплечье, в правую лопатку при желчной колике, при остром холецистите. А также иррадиация боли в спину может быть характеристикой острого панкреатита.
(Демонстрация слайда).
Боль является субъективным ощущением. Необходимо все-таки получить объективную информацию. Для этого проводится всестороннее физикальное обследование.
Часто внешний вид является показательным для определения интенсивности боли: допустим, страдающий внешний вид. Или определенная поза – неподвижное положение больного, допустим, при остром перитоните.
Но наиболее эффективным, рациональным и объективным методом физикального обследования является, конечно, пальпация. Она позволяет установить степень болезненности, локализацию и распространенность боли, а также напряжение мышц передней брюшной стенки и симптомы раздражения брюшины.
16:25
(Демонстрация слайда).
Боли в животе обычно вызываются совершенно различными по тяжести, по опасности для пациента, по природе заболеваниями. Эти боли могу быть идентичны по локализации, по интенсивности, по характеру, особенно в начальной стадии исследования.
Для того чтобы не пропустить тяжелые неотложные заболевания органов брюшной полости, требующие неотложной операции, необходимо проводить за короткое время в экстренном или срочном порядке весь арсенал инструментальных методов исследований, которые являются высокоинформативными. Они представлены:
1. обзорная рентгенография органов брюшной полости;
2. электрокардиограмма;
3. общий анализ крови;
4. эхография;
5. гастроскопия;
6. ректоколоноскопия.
Эти методы позволяют провести дифдиагностику и отдифферинцировать заболевания, требующие неотложной хирургической помощи от заболеваний, которые могут лечиться медикаментозно и амбулаторно.
Хочется дополнить, что, естественно, каждая боль нуждается в ее ликвидации, купировании.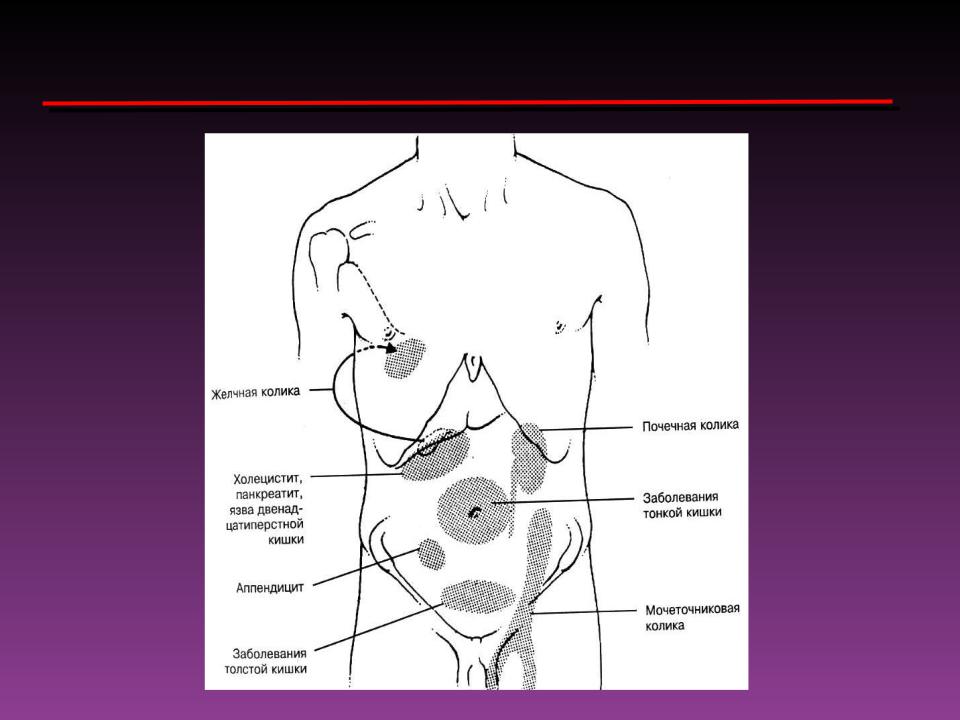 Но до исключения острых хирургических заболеваний нецелесообразно назначать препараты, такие как спазмолитики, обезболивающие.
Но до исключения острых хирургических заболеваний нецелесообразно назначать препараты, такие как спазмолитики, обезболивающие.
Они могут купировать боль, изменить ее характер и таким образом стереть клиническую картину и привести к постановке запоздалого диагноза. После исключения острого хирургического заболевания, естественно, назначаются препараты спазмолитического ряда, которые являются высокоэффективными для купирования боли.
Одним из таких препаратов является «Но-шпа». Высокоэффективный препарат для купирования спазмов и острых болей в животе. Он по своим характеристикам превышает другие препараты. Может использоваться как парентерально в хирургии, внутривенно и в таблетированной форме амбулаторно.
Имеет он широкое распространение в нашей стране. В течение более 50-ти лет отсутствуют различные серьезные побочные эффекты, а также цена/качество. Таким образом, этот препарат может широко применяться в амбулаторной и стационарной практике.
Благодарю за внимание.
Оксана Драпкина: Спасибо большое, Александр Станиславович.
Если Вас беспокоят описанные выше боли различного характера, обратитесь к специалисту и будьте готовы ответить на следующие вопросы:
Лучше всего, если Вы придете к врачу с результатами анализа на дисбактериоз и УЗИ органов брюшной полости.
Существуют и такие боли в животе, которые не связаны с заболеваниями кишечника или других внутренних органов. Человек может жаловаться на так называемые невротические боли, когда он чего-то боится («медвежья болезнь») или после психоэмоциональных стрессов, потрясений . В этом случае необходимо проконсультироваться у психотерапевта или невролога.
Часто абдоминальные боли сопровождается другими неприятными симптомами: Такие симптомы являются важными факторами, указывающими на нарушения функции кишечника, желудка, желчных путей или воспалительных процессов в поджелудочной железе. Озноб и лихорадка обычно сопровождают опасные кишечные инфекции или закупорку желчевыводящих протоков. |
Абдоминальная боль при функциональных заболеваниях пищевого канала
• органические изменения, выявленные при инструментальных методах исследования (нарушение морфологической структуры органов, обнаружение конкрементов различной локализации, дивертикулов, кист, объемных образований, язв и т.д.).
Мы исключили у пациента с абдоминальной болью острую хирургическую патологию, не обнаружили «симптомов тревоги», не выявили никаких отклонений от нормы при объективных и лабораторно-инструментальных методах обследования. Мы предполагаем у нашего пациента функциональный характер абдоминальной боли. Что принято называть функциональной болью? Согласно Римским критериям III функциональная боль — хроническая абдоминальная боль, которая беспокоит пациента не менее 3 месяцев, периодически ослабевая и усиливаясь, и не находит объяснения при самом тщательном обследовании больного. Функциональная боль в животе носит диффузный характер, может быть различной интенсивности, в зависимости от психоэмоционального фона пациента. Как правило, эта боль не имеет четкой локализации, связи с приемом пищи, положением тела. Очень часто сочетается с диспепсическими симптомами (отрыжкой воздухом, тошнотой, рвотой, вздутием живота), различными нарушениями стула, головной болью, повышенной потливостью, побледнением и похолоданием конечностей и др. Описывая свои болевые ощущения, пациенты тщательно детализируют боль, часто придают им драматическую окраску, сравнивая с различными эпитетами: «режет, как ножом», «печет огнем», «грызущая боль» и т.д.
Функциональная боль редко возникает ночью и будит пациентов, однако из-за боли пациенты часто не могут заснуть. Боль может возникнуть в любое время дня, чаще утром или днем, во время активности больного, нередко провоцируется эмоциональными факторами. Независимо от характера боли, особенностью болевого синдрома при функциональных заболеваниях является стихание его во время сна, отдыха, отпуска.
Функциональная боль в животе носит диффузный характер, может быть различной интенсивности, в зависимости от психоэмоционального фона пациента. Как правило, эта боль не имеет четкой локализации, связи с приемом пищи, положением тела. Очень часто сочетается с диспепсическими симптомами (отрыжкой воздухом, тошнотой, рвотой, вздутием живота), различными нарушениями стула, головной болью, повышенной потливостью, побледнением и похолоданием конечностей и др. Описывая свои болевые ощущения, пациенты тщательно детализируют боль, часто придают им драматическую окраску, сравнивая с различными эпитетами: «режет, как ножом», «печет огнем», «грызущая боль» и т.д.
Функциональная боль редко возникает ночью и будит пациентов, однако из-за боли пациенты часто не могут заснуть. Боль может возникнуть в любое время дня, чаще утром или днем, во время активности больного, нередко провоцируется эмоциональными факторами. Независимо от характера боли, особенностью болевого синдрома при функциональных заболеваниях является стихание его во время сна, отдыха, отпуска. В основе механизма функциональной абдоминальной боли лежит нарушение моторной функции пищевого канала [2]. Функциональная боль возникает при нарушении тонуса желудка или кишечника и воспринимается как тупая или спастическая. Боль возникает в ответ на ритмические или постоянные мышечные сокращения, спазмы полых органов пищеварения. Другой механизм возникновения боли связан с растяжением желудка и кишечника газом, содержимым, а также с изменением рецепторной висцеральной чувствительности пищевого канала.
С точки зрения патофизиологии функциональная боль может быть висцеральной или психогенной. Париетальная боль и рефлекторная (отраженная) боль не характерна для функциональных заболеваний.
Висцеральная боль при функциональных расстройствах может быть вызвана повышением давления в полости желудка и кишечника при растяжении или сокращении стенок полых органов. Основной причиной возникновения абдоминальной боли у больных с функциональными заболеваниями является висцеральная гиперчувствительность [3].
В основе механизма функциональной абдоминальной боли лежит нарушение моторной функции пищевого канала [2]. Функциональная боль возникает при нарушении тонуса желудка или кишечника и воспринимается как тупая или спастическая. Боль возникает в ответ на ритмические или постоянные мышечные сокращения, спазмы полых органов пищеварения. Другой механизм возникновения боли связан с растяжением желудка и кишечника газом, содержимым, а также с изменением рецепторной висцеральной чувствительности пищевого канала.
С точки зрения патофизиологии функциональная боль может быть висцеральной или психогенной. Париетальная боль и рефлекторная (отраженная) боль не характерна для функциональных заболеваний.
Висцеральная боль при функциональных расстройствах может быть вызвана повышением давления в полости желудка и кишечника при растяжении или сокращении стенок полых органов. Основной причиной возникновения абдоминальной боли у больных с функциональными заболеваниями является висцеральная гиперчувствительность [3]. В отличие от здоровых людей, больные с функциональными болезнями воспринимают обычные периферические раздражители, обусловленные физиологической перистальтикой кишечника, как болевые ощущения. У больных с функциональной болью повышена чувствительность рецепторов стенки желудка и кишечника к растяжению, в связи с чем боль и неприятные ощущения возникают при более низком пороге возбудимости, чем у здоровых людей.
Болезненные ощущения в животе возникают при растяжении мышечной оболочки, имеющей окончания симпатических нервных волокон. В формировании функциональной боли особая роль принадлежит нарушениям нейрогуморальной регуляции на оси мозг–пищевой канал. Как правило, висцеральная боль локализуется по средней линии живота или вблизи нее, так как связана с симметричным раздражением нервных окончаний.
В патогенезе висцеральной гиперчувствительности немаловажную роль играет нарушение баланса нейромедиаторов и регуляторных пептидов, таких как серотонин, холецистокинин, мотилин, эндогенные опиаты, эндорфины.
В отличие от здоровых людей, больные с функциональными болезнями воспринимают обычные периферические раздражители, обусловленные физиологической перистальтикой кишечника, как болевые ощущения. У больных с функциональной болью повышена чувствительность рецепторов стенки желудка и кишечника к растяжению, в связи с чем боль и неприятные ощущения возникают при более низком пороге возбудимости, чем у здоровых людей.
Болезненные ощущения в животе возникают при растяжении мышечной оболочки, имеющей окончания симпатических нервных волокон. В формировании функциональной боли особая роль принадлежит нарушениям нейрогуморальной регуляции на оси мозг–пищевой канал. Как правило, висцеральная боль локализуется по средней линии живота или вблизи нее, так как связана с симметричным раздражением нервных окончаний.
В патогенезе висцеральной гиперчувствительности немаловажную роль играет нарушение баланса нейромедиаторов и регуляторных пептидов, таких как серотонин, холецистокинин, мотилин, эндогенные опиаты, эндорфины. Данные медиаторы, наряду с центральной нервной системой, регулируют основные функции пищевого канала. Нарушение продукции тех или иных медиаторов снижает порог болевых ощущений и ведет к появлению боли. Висцеральная гиперчувствительность является первичным механизмом, формирующим возникновение и интенсивность болевого синдрома при функциональных расстройствах.
Часть авторов отождествляет функциональную абдоминальную боль с психогенной. В отличие от висцеральной боли, при психогенной боли не удается выявить патологический очаг, в том числе даже нарушение моторной функции, которым можно было бы объяснить возникновение абдоминальной боли. Боль в животе психогенной природы часто сопровождает функциональные заболевания органов пищеварения. В пользу психогенной природы абдоминальной боли свидетельствует четкая патофизиологическая связь функциональных заболеваний и нарушений психоэмоциональной сферы у данной категории пациентов. Клиническими особенностями психогенной боли является прекращение или уменьшение ее в условиях стабильного психоэмоционального фона, отсутствие во время сна, положительный эффект от применения психотропных препаратов.
Данные медиаторы, наряду с центральной нервной системой, регулируют основные функции пищевого канала. Нарушение продукции тех или иных медиаторов снижает порог болевых ощущений и ведет к появлению боли. Висцеральная гиперчувствительность является первичным механизмом, формирующим возникновение и интенсивность болевого синдрома при функциональных расстройствах.
Часть авторов отождествляет функциональную абдоминальную боль с психогенной. В отличие от висцеральной боли, при психогенной боли не удается выявить патологический очаг, в том числе даже нарушение моторной функции, которым можно было бы объяснить возникновение абдоминальной боли. Боль в животе психогенной природы часто сопровождает функциональные заболевания органов пищеварения. В пользу психогенной природы абдоминальной боли свидетельствует четкая патофизиологическая связь функциональных заболеваний и нарушений психоэмоциональной сферы у данной категории пациентов. Клиническими особенностями психогенной боли является прекращение или уменьшение ее в условиях стабильного психоэмоционального фона, отсутствие во время сна, положительный эффект от применения психотропных препаратов. Психогенная боль, как правило, тупая ноющая, крайне редко бывает острой, сопровождается большим количеством дополнительных психоэмоциональных и вегетативных симптомов.
С одной стороны, функциональная боль в животе не является «опасным» симптомом. Функциональные расстройства с синдромом хронической абдоминальной боли не прогрессируют, не приводят к развитию осложнений, фатальным последствиям или инвалидности больных, имеют благоприятный прогноз в отношении жизни пациента.
С другой стороны, длительная часто рецидивирующая боль, которая беспокоит пациента в течение многих лет, сама по себе является патологическим состоянием и изменяет привычный образ жизнедеятельности, требует постоянной медикаментозной коррекции и существенно ухудшает качество жизни пациентов [13].
Больные с функциональной болью в животе представляют собой акцентуированные личности. Редко бывают удовлетворены результатами обследования и констатацией факта отсутствия каких-либо органических заболеваний. Это заставляет больных снова и снова обращаться к врачам различных специальностей с целью поиска органического субстрата своего заболевания.
Психогенная боль, как правило, тупая ноющая, крайне редко бывает острой, сопровождается большим количеством дополнительных психоэмоциональных и вегетативных симптомов.
С одной стороны, функциональная боль в животе не является «опасным» симптомом. Функциональные расстройства с синдромом хронической абдоминальной боли не прогрессируют, не приводят к развитию осложнений, фатальным последствиям или инвалидности больных, имеют благоприятный прогноз в отношении жизни пациента.
С другой стороны, длительная часто рецидивирующая боль, которая беспокоит пациента в течение многих лет, сама по себе является патологическим состоянием и изменяет привычный образ жизнедеятельности, требует постоянной медикаментозной коррекции и существенно ухудшает качество жизни пациентов [13].
Больные с функциональной болью в животе представляют собой акцентуированные личности. Редко бывают удовлетворены результатами обследования и констатацией факта отсутствия каких-либо органических заболеваний. Это заставляет больных снова и снова обращаться к врачам различных специальностей с целью поиска органического субстрата своего заболевания. Больные с функциональной болью крайне настороженно относятся ко всем видам медицинского обследования, тем более к назначенным видам лечения. Часто неудовлетворенность лечением, отсутствие клинического эффекта от терапии приводят к депрессиям, раздражительности, что еще больше усугубляет течение заболевания. В поисках облегчения больные вновь ищут новые клиники и новых врачей, готовы принимать любые виды лечения, в том числе так называемые нетрадиционные [9]. Поэтому для успеха лечения очень важен хороший контакт и взаимопонимание между врачом и пациентом уже с первых дней наблюдения [7].
Абдоминальная боль функционального характера развивается у лиц среднего возраста и сопровождает большинство функциональных заболеваний пищеварительной системы, функциональную диспепсию, дисфункциональные нарушения сфинктера Одди и желчевыводящих путей, синдром раздраженного кишечника и др. Если боль в животе не ассоциируется ни с одним из перечисленных заболеваний, может быть установлен диагноз функциональная абдоминальная боль, функциональный абдоминальный болевой синдром, неопределенная функциональная абдоминальная боль.
Больные с функциональной болью крайне настороженно относятся ко всем видам медицинского обследования, тем более к назначенным видам лечения. Часто неудовлетворенность лечением, отсутствие клинического эффекта от терапии приводят к депрессиям, раздражительности, что еще больше усугубляет течение заболевания. В поисках облегчения больные вновь ищут новые клиники и новых врачей, готовы принимать любые виды лечения, в том числе так называемые нетрадиционные [9]. Поэтому для успеха лечения очень важен хороший контакт и взаимопонимание между врачом и пациентом уже с первых дней наблюдения [7].
Абдоминальная боль функционального характера развивается у лиц среднего возраста и сопровождает большинство функциональных заболеваний пищеварительной системы, функциональную диспепсию, дисфункциональные нарушения сфинктера Одди и желчевыводящих путей, синдром раздраженного кишечника и др. Если боль в животе не ассоциируется ни с одним из перечисленных заболеваний, может быть установлен диагноз функциональная абдоминальная боль, функциональный абдоминальный болевой синдром, неопределенная функциональная абдоминальная боль. Все функциональные болезни пищевого канала объединяют одинаковые особенности. Эти заболевания не сопровождаются морфологическим повреждением органов и тканей, не приводят к осложнениям со стороны пищевого канала и других органов. Динамика функциональных болезней, как правило, не имеет прогрессирующего течения, с увеличением тяжести последующих обострений, носит волнообразный рецидивирующий характер. Толчком для очередного обострения заболевания являются психоэмоциональные факторы, стрессы, физическое переутомление.
Клиническая картина функциональных заболеваний неспецифична, со множеством жалоб различного характера. При большой вариабельности клиники и нередко достаточно интенсивных субъективных симптомах, абдоминальная боль — основной симптом, вызывающий тревогу у пациента. Боль при различных функциональных заболеваниях является одним из «сигнальных симптомов», которые заставляет их обратиться за медицинской помощью.
Функциональная диспепсия — заболевание, при котором часто наблюдается функциональная абдоминальная боль.
Все функциональные болезни пищевого канала объединяют одинаковые особенности. Эти заболевания не сопровождаются морфологическим повреждением органов и тканей, не приводят к осложнениям со стороны пищевого канала и других органов. Динамика функциональных болезней, как правило, не имеет прогрессирующего течения, с увеличением тяжести последующих обострений, носит волнообразный рецидивирующий характер. Толчком для очередного обострения заболевания являются психоэмоциональные факторы, стрессы, физическое переутомление.
Клиническая картина функциональных заболеваний неспецифична, со множеством жалоб различного характера. При большой вариабельности клиники и нередко достаточно интенсивных субъективных симптомах, абдоминальная боль — основной симптом, вызывающий тревогу у пациента. Боль при различных функциональных заболеваниях является одним из «сигнальных симптомов», которые заставляет их обратиться за медицинской помощью.
Функциональная диспепсия — заболевание, при котором часто наблюдается функциональная абдоминальная боль. В соответствии с Римскими критериями III (2006) [5] под функциональной диспепсией понимают наличие симптомов, которые возникают в гастродуоденальной зоне в условиях отсутствия любых органических, системных или метаболических заболеваний, которые могли бы объяснить эти жалобы. Основные клинические симптомы при функциональной диспепсии: эпигастральная боль, жжение в эпигастрии, постпрандиальное переполнение, быстрое насыщение. Современная классификация функциональной диспепсии включает две формы заболевания: постпрандиальный дистресс-синдром, эпигастральный болевой синдром.
Одним из наиболее частых заболеваний среди функциональных расстройств является синдром раздраженного кишечника. Согласно Римским критериям III (2006) синдром раздраженного кишечника определяется как комплекс функциональных (не связанных с органическим поражением кишечника) расстройств продолжительностью свыше 3 месяцев, основными клиническими симптомами которого являются боль в животе, связанная с двумя или более из нижеследующих признаков: улучшение состояния после дефекации, начало связано с изменением частоты стула, начало связано с изменением формы стула.
В соответствии с Римскими критериями III (2006) [5] под функциональной диспепсией понимают наличие симптомов, которые возникают в гастродуоденальной зоне в условиях отсутствия любых органических, системных или метаболических заболеваний, которые могли бы объяснить эти жалобы. Основные клинические симптомы при функциональной диспепсии: эпигастральная боль, жжение в эпигастрии, постпрандиальное переполнение, быстрое насыщение. Современная классификация функциональной диспепсии включает две формы заболевания: постпрандиальный дистресс-синдром, эпигастральный болевой синдром.
Одним из наиболее частых заболеваний среди функциональных расстройств является синдром раздраженного кишечника. Согласно Римским критериям III (2006) синдром раздраженного кишечника определяется как комплекс функциональных (не связанных с органическим поражением кишечника) расстройств продолжительностью свыше 3 месяцев, основными клиническими симптомами которого являются боль в животе, связанная с двумя или более из нижеследующих признаков: улучшение состояния после дефекации, начало связано с изменением частоты стула, начало связано с изменением формы стула. Дополнительными симптомами могут служить патологическая частота стула (3 раза в день), патологическая форма стула, комковатый/твердый стул или жидкий/водянистый стул, натуживание при дефекации; императивный позыв или чувство неполного опорожнения, выделение слизи и вздутие.
Как видим, существуют четко определенные клинические симптомы для постановки диагноза «синдром раздраженного кишечника», оговоренные и утвержденные Римским консенсусом III. Однако большое количество жалоб и вариабельность клинической картины затрудняют диагностику и ограничивают точность постановки диагноза синдрома разраженного кишечника [6]. В зависимости от ведущего симптома выделяют 4 клинических варианта синдрома раздраженного кишечника: с преобладанием запора; с преобладанием диареи; смешанный вариант; неклассифицируемый вариант.
Боль в животе при синдроме раздраженного кишечника обусловлена нарушением моторной функции кишечника. Как правило, моторные расстройства носят гиперкинетический характер, вызывают спазм циркулярного слоя гладких мышц кишечной стенки и нарушают пассаж содержимого по кишечнику, что сопровождается болью.
Дополнительными симптомами могут служить патологическая частота стула (3 раза в день), патологическая форма стула, комковатый/твердый стул или жидкий/водянистый стул, натуживание при дефекации; императивный позыв или чувство неполного опорожнения, выделение слизи и вздутие.
Как видим, существуют четко определенные клинические симптомы для постановки диагноза «синдром раздраженного кишечника», оговоренные и утвержденные Римским консенсусом III. Однако большое количество жалоб и вариабельность клинической картины затрудняют диагностику и ограничивают точность постановки диагноза синдрома разраженного кишечника [6]. В зависимости от ведущего симптома выделяют 4 клинических варианта синдрома раздраженного кишечника: с преобладанием запора; с преобладанием диареи; смешанный вариант; неклассифицируемый вариант.
Боль в животе при синдроме раздраженного кишечника обусловлена нарушением моторной функции кишечника. Как правило, моторные расстройства носят гиперкинетический характер, вызывают спазм циркулярного слоя гладких мышц кишечной стенки и нарушают пассаж содержимого по кишечнику, что сопровождается болью. Нарушения моторики при разных функциональных расстройствах могут также протекать по типу гипотонии и атонии. В этих случаях боль обусловлена не спастическим компонентом, а растяжением стенок полого органа с повышением внутрипросветного давления, что также может сопровождаться нарушением кишечного транзита.
Кроме синдрома раздраженного кишечника, существенная роль среди причин хронической абдоминальной боли принадлежит билиарным дисфункциям.
Согласно современной классификации (Римские критерии III, 2006) выделяют дисфункцию желчного пузыря и дисфункцию сфинктера Одди. Диагностическими критериями для постановки диагноза служат повторяющиеся эпизоды умеренной или тяжелой боли, локализованной в эпигастрии или правом подреберье и продолжающиеся 20 минут и более, по крайней мере, в течение 3 месяцев. Боль определяется как умеренная — если она нарушает ежедневную деятельность пациента и как тяжелая — когда требуется срочная медицинская консультация или медикаментозное купирование боли. Кроме того, боль может сочетаться с одним и более из следующих признаков: тошнота, рвота, иррадиация боли в спину или правую лопатку, возникновение боли после приема пищи, возникновение боли в ночное время, нарушение функции желчного пузыря, отсутствие структурных нарушений, объясняющих данные симптомы.
Нарушения моторики при разных функциональных расстройствах могут также протекать по типу гипотонии и атонии. В этих случаях боль обусловлена не спастическим компонентом, а растяжением стенок полого органа с повышением внутрипросветного давления, что также может сопровождаться нарушением кишечного транзита.
Кроме синдрома раздраженного кишечника, существенная роль среди причин хронической абдоминальной боли принадлежит билиарным дисфункциям.
Согласно современной классификации (Римские критерии III, 2006) выделяют дисфункцию желчного пузыря и дисфункцию сфинктера Одди. Диагностическими критериями для постановки диагноза служат повторяющиеся эпизоды умеренной или тяжелой боли, локализованной в эпигастрии или правом подреберье и продолжающиеся 20 минут и более, по крайней мере, в течение 3 месяцев. Боль определяется как умеренная — если она нарушает ежедневную деятельность пациента и как тяжелая — когда требуется срочная медицинская консультация или медикаментозное купирование боли. Кроме того, боль может сочетаться с одним и более из следующих признаков: тошнота, рвота, иррадиация боли в спину или правую лопатку, возникновение боли после приема пищи, возникновение боли в ночное время, нарушение функции желчного пузыря, отсутствие структурных нарушений, объясняющих данные симптомы.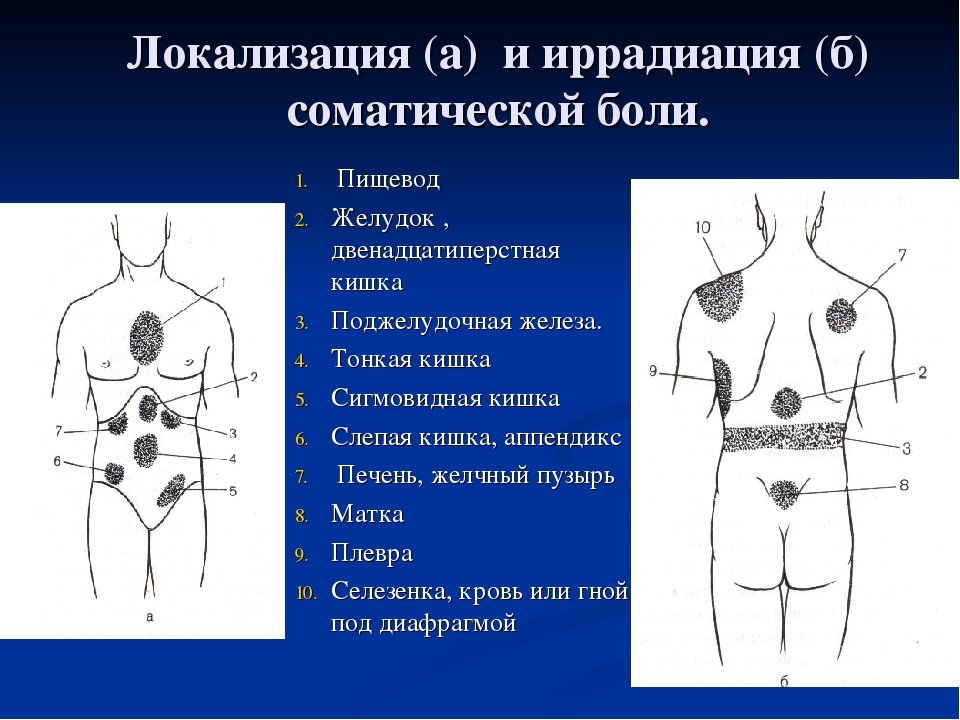 Очень важную роль в развитии функциональных расстройств и в возникновении хронической абдоминальной болезни играют психосоциальные факторы и социальная дизадаптация. Фиксация на состоянии здоровья сопровождается тщательным штудированием различных источников информации о своем заболевании. Больные часто подвергают себя различным неоправданным, в том числе инвазивным методам обследования, нередко — оперативным вмешательствам. Они склонны к нерациональному ограничению пищевого рациона, немедикаментозным методам лечения.
Как помочь больному с функциональной абдоминальной болью? Несмотря на раскрытие механизмов возникновения боли, появление новых мощных препаратов для купирования болевого синдрома различной этиологии, проблема лечения боли далека от своего решения.
Одной из основных причин низкой эффективности медикаментозной терапии функциональной боли является отсутствии у врачей четкого представления о патогенезе хронической функциональной боли, механизмах ее развития. Понимание сущности функциональной боли является залогом ее успешного лечения.
Очень важную роль в развитии функциональных расстройств и в возникновении хронической абдоминальной болезни играют психосоциальные факторы и социальная дизадаптация. Фиксация на состоянии здоровья сопровождается тщательным штудированием различных источников информации о своем заболевании. Больные часто подвергают себя различным неоправданным, в том числе инвазивным методам обследования, нередко — оперативным вмешательствам. Они склонны к нерациональному ограничению пищевого рациона, немедикаментозным методам лечения.
Как помочь больному с функциональной абдоминальной болью? Несмотря на раскрытие механизмов возникновения боли, появление новых мощных препаратов для купирования болевого синдрома различной этиологии, проблема лечения боли далека от своего решения.
Одной из основных причин низкой эффективности медикаментозной терапии функциональной боли является отсутствии у врачей четкого представления о патогенезе хронической функциональной боли, механизмах ее развития. Понимание сущности функциональной боли является залогом ее успешного лечения. Традиционно при болевом синдроме любого происхождения применяются обезболивающие препараты разных групп, в том числе наркотические и ненаркотические анальгетики, нестероидные противовоспалительные средства и др.
Оправдана ли такая тактика при лечении абдоминального болевого синдрома при функциональных болезнях пищевого канала? Применение препаратов данной группы у большинства больных способствует быстрому купированию боли, устранению основного патологического фактора, который беспокоит пациента, как правило — способствует улучшению общего самочувствия больного. Однако анальгетические препараты не оказывают воздействия на патогенетические механизмы развития боли при функциональных болезнях органов пищеварения, обезболивающее действие их быстро проходит, и симптомы возвращаются вновь. Пациентам с абдоминальной болью функционального характера требуется длительная, а нередко и пожизненная терапия. Частое и продолжительное применение препаратов данной группы ограничено большим количеством побочных эффектов и нецелесообразно с точки зрения патогенетических механизмов возникновения боли при функциональных заболеваниях.
Традиционно при болевом синдроме любого происхождения применяются обезболивающие препараты разных групп, в том числе наркотические и ненаркотические анальгетики, нестероидные противовоспалительные средства и др.
Оправдана ли такая тактика при лечении абдоминального болевого синдрома при функциональных болезнях пищевого канала? Применение препаратов данной группы у большинства больных способствует быстрому купированию боли, устранению основного патологического фактора, который беспокоит пациента, как правило — способствует улучшению общего самочувствия больного. Однако анальгетические препараты не оказывают воздействия на патогенетические механизмы развития боли при функциональных болезнях органов пищеварения, обезболивающее действие их быстро проходит, и симптомы возвращаются вновь. Пациентам с абдоминальной болью функционального характера требуется длительная, а нередко и пожизненная терапия. Частое и продолжительное применение препаратов данной группы ограничено большим количеством побочных эффектов и нецелесообразно с точки зрения патогенетических механизмов возникновения боли при функциональных заболеваниях. Медикаментозная коррекция функциональных расстройств должна быть комплексной, с учетом воздействия на все механизмы развития боли. Основным механизмом развития абдоминальной боли при функциональных расстройствах является спазм, а также растяжение желудочной или кишечной стенки. Исходя из патогенетических механизмов развития боли, при функциональных болезнях препаратами выбора должны являться спазмолитические средства различных групп.
Самыми первыми средствами в арсенале врача для купирования хронической абдоминальной боли были миотропные спазмолитики прямого действия.
Новым шагом в лечение функциональной боли стало использование препаратов, которые оказывают прямое селективное миотропное действие на гладкие мышцы пищевого канала. Препаратом данной группы является мебеверин (дуспаталин), благодаря свой селективности он не оказывает влияние на гладкие мышцы других органов, что позволяет его применять при сопутствующих заболеваниях [4]. Уникальный механизм действия позволяет блокировать спастические сокращения кишки, не вызывая ее атонии, при этом сохраняется нормальная перистальтика кишечника, не нарушается эвакуация кишечного содержимого, не развиваются побочные эффекты.
Медикаментозная коррекция функциональных расстройств должна быть комплексной, с учетом воздействия на все механизмы развития боли. Основным механизмом развития абдоминальной боли при функциональных расстройствах является спазм, а также растяжение желудочной или кишечной стенки. Исходя из патогенетических механизмов развития боли, при функциональных болезнях препаратами выбора должны являться спазмолитические средства различных групп.
Самыми первыми средствами в арсенале врача для купирования хронической абдоминальной боли были миотропные спазмолитики прямого действия.
Новым шагом в лечение функциональной боли стало использование препаратов, которые оказывают прямое селективное миотропное действие на гладкие мышцы пищевого канала. Препаратом данной группы является мебеверин (дуспаталин), благодаря свой селективности он не оказывает влияние на гладкие мышцы других органов, что позволяет его применять при сопутствующих заболеваниях [4]. Уникальный механизм действия позволяет блокировать спастические сокращения кишки, не вызывая ее атонии, при этом сохраняется нормальная перистальтика кишечника, не нарушается эвакуация кишечного содержимого, не развиваются побочные эффекты. Еще одним важным свойством мебеверина для лечения функциональной боли является воздействие на сфинктер Одди [1]. Устранение спазма сфинктера Одди способствует устранению абдоминальной боли, улучшает отток желчи, устраняет запоры, которые часто сопровождают функциональную кишечную боль.
Другой группой препаратов для купирования функциональной абдоминальной боли являются селективные блокаторы кальциевых каналов гладких мышц пищевого канала. Как хорошо известно, на сегодняшний день спазм гладких мышц пищеварительной системы развивается при поступлении в клетку ионов кальция. Блокада кальциевых каналов и ограничение проникновения ионов кальция в клетку способствует снятию гладкомышечного спазма и устранению боли. Представителем данной группы препаратов является пинавериум бромид. Дицетел эффективно и быстро купирует функциональную боль, обусловленную спазмами гладких мышц на любом уровне пищевого канала. Его преимуществом является отсутствие системных холинолитических эффектов и системного сосудорасширяющего действия, которое есть у блокаторов кальциевых каналов группы нифедипина.
Еще одним важным свойством мебеверина для лечения функциональной боли является воздействие на сфинктер Одди [1]. Устранение спазма сфинктера Одди способствует устранению абдоминальной боли, улучшает отток желчи, устраняет запоры, которые часто сопровождают функциональную кишечную боль.
Другой группой препаратов для купирования функциональной абдоминальной боли являются селективные блокаторы кальциевых каналов гладких мышц пищевого канала. Как хорошо известно, на сегодняшний день спазм гладких мышц пищеварительной системы развивается при поступлении в клетку ионов кальция. Блокада кальциевых каналов и ограничение проникновения ионов кальция в клетку способствует снятию гладкомышечного спазма и устранению боли. Представителем данной группы препаратов является пинавериум бромид. Дицетел эффективно и быстро купирует функциональную боль, обусловленную спазмами гладких мышц на любом уровне пищевого канала. Его преимуществом является отсутствие системных холинолитических эффектов и системного сосудорасширяющего действия, которое есть у блокаторов кальциевых каналов группы нифедипина. Другим представителем данной группы является отилония бромид (спазмомен), который блокирует кальциевые каналы, а также мускариновые и тахикининовые рецепторы благодаря низкому всасыванию, практически не оказывая системных побочных эффектов.
Для снижения сократительной активности гладких мышц пищевого канала, устранения спазма и восстановления нормального транзита могут применяться холинолитические препараты. Применение препаратов данной группы оправдано с точки зрения патофизиологии, поскольку сократительная активность гладких мышц непосредственно регулируется парасимпатической нервной системой. Широкое применение препаратов данной группы ограничено системными побочными эффектами [11].
С целью лечения функциональной абдоминальной боли, обусловленной повышенным растяжением стенки кишки, а также нарушением двигательной активности желудка и кишечника используют препараты, обладающие прокинетическим действием. В течение многих лет успешно применяются блокаторы дофаминовых рецепторов, метоклопрамид (церукал, реглан) и более активный домперидон (мотилиум).
Другим представителем данной группы является отилония бромид (спазмомен), который блокирует кальциевые каналы, а также мускариновые и тахикининовые рецепторы благодаря низкому всасыванию, практически не оказывая системных побочных эффектов.
Для снижения сократительной активности гладких мышц пищевого канала, устранения спазма и восстановления нормального транзита могут применяться холинолитические препараты. Применение препаратов данной группы оправдано с точки зрения патофизиологии, поскольку сократительная активность гладких мышц непосредственно регулируется парасимпатической нервной системой. Широкое применение препаратов данной группы ограничено системными побочными эффектами [11].
С целью лечения функциональной абдоминальной боли, обусловленной повышенным растяжением стенки кишки, а также нарушением двигательной активности желудка и кишечника используют препараты, обладающие прокинетическим действием. В течение многих лет успешно применяются блокаторы дофаминовых рецепторов, метоклопрамид (церукал, реглан) и более активный домперидон (мотилиум). Недостатком препаратов этой группы является отсутствие влияния на моторику дистальной части тонкой кишки и толстого кишечника. Итоприд (праймер) — антагонист D2-рецеторов, ингибитор ацетилхолина, благодаря двойному механизму действия эффективно устраняет функциональную абдоминальную боль, нормализует моторику желудка и кишечника. Мозаприд (мосид) — агонист серотониновых рецепторов 4-го типа (5-НТ4). Оказывает выраженное прокинетическое действие, вызывает удлинение интервала Q–T. Высокоэффективным лекарственным препаратом является полный агонист опиатных рецепторов — дебридат. Он оказывает влияние на двигательную активность гладких мышц на всех уровнях пищевого канала. Нормализация моторики органов пищеварения приводит к уменьшению функциональной боли.
Еще одним средством, которое регулирует моторику органов пищеварительной системы, является тримебутин (трибудат) — синтетический агонист периферических опиоидных рецепторов ?, ? и ?. Его механизм действия заключается в непосредственном влиянии на гладкие мышцы пищевого канала и регуляции нарушений моторики без влияния на центральную нервную систему.
Недостатком препаратов этой группы является отсутствие влияния на моторику дистальной части тонкой кишки и толстого кишечника. Итоприд (праймер) — антагонист D2-рецеторов, ингибитор ацетилхолина, благодаря двойному механизму действия эффективно устраняет функциональную абдоминальную боль, нормализует моторику желудка и кишечника. Мозаприд (мосид) — агонист серотониновых рецепторов 4-го типа (5-НТ4). Оказывает выраженное прокинетическое действие, вызывает удлинение интервала Q–T. Высокоэффективным лекарственным препаратом является полный агонист опиатных рецепторов — дебридат. Он оказывает влияние на двигательную активность гладких мышц на всех уровнях пищевого канала. Нормализация моторики органов пищеварения приводит к уменьшению функциональной боли.
Еще одним средством, которое регулирует моторику органов пищеварительной системы, является тримебутин (трибудат) — синтетический агонист периферических опиоидных рецепторов ?, ? и ?. Его механизм действия заключается в непосредственном влиянии на гладкие мышцы пищевого канала и регуляции нарушений моторики без влияния на центральную нервную систему.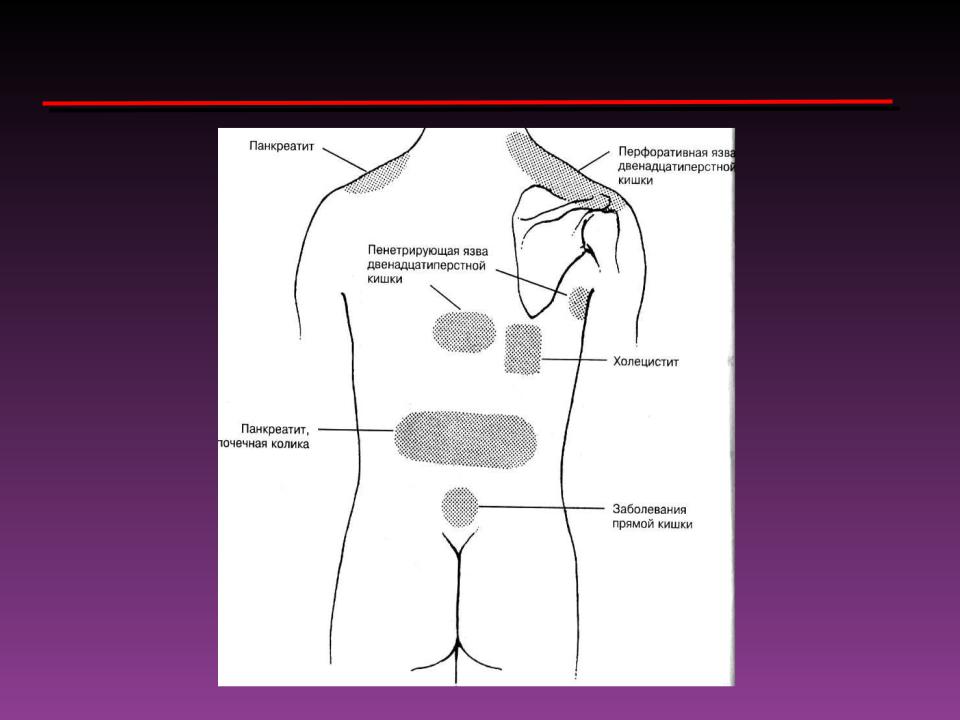 В отличие от других опиоидов, тримебутин не оказывает селективного воздействия ни на один из трех типов рецепторов, благодаря этому может как усиливать, так и угнетать перистальтику.
Снижению висцеральной чувствительности при лечении больных с функциональной болью в настоящее время уделяется большое внимание во всем мире. На сегодняшний день не существует лекарственных средств с доказанной эффективностью. Перспективные направления в создании препаратов, понижающих висцеральную гиперчувствительность, связывают с блокадой различных типов серотониновых рецепторов. Однако пока эти средства находятся на стадии клинических испытаний.
В настоящее время в распоряжении врача для уменьшения висцеральной гиперчувствительности есть только антидепрессанты [12]. Традиционно применяются трициклические антидепрессанты — амитриптилин, препараты нового поколения с механизмом обратного захвата серотонина (феварин, фрамекс и др.). Прием данной группы препаратов улучшает психоэмоциональное состояние больных, снимает напряжение, улучшает сон.
В отличие от других опиоидов, тримебутин не оказывает селективного воздействия ни на один из трех типов рецепторов, благодаря этому может как усиливать, так и угнетать перистальтику.
Снижению висцеральной чувствительности при лечении больных с функциональной болью в настоящее время уделяется большое внимание во всем мире. На сегодняшний день не существует лекарственных средств с доказанной эффективностью. Перспективные направления в создании препаратов, понижающих висцеральную гиперчувствительность, связывают с блокадой различных типов серотониновых рецепторов. Однако пока эти средства находятся на стадии клинических испытаний.
В настоящее время в распоряжении врача для уменьшения висцеральной гиперчувствительности есть только антидепрессанты [12]. Традиционно применяются трициклические антидепрессанты — амитриптилин, препараты нового поколения с механизмом обратного захвата серотонина (феварин, фрамекс и др.). Прием данной группы препаратов улучшает психоэмоциональное состояние больных, снимает напряжение, улучшает сон. Антидепрессанты, кроме непосредственного действия, рассматриваются как анальгезирующие средства. Обезболивающий эффект данной группы препаратов связан с изменением восприятия боли, т.е. можно считать, что они понижают болевую гиперчувствительность на центральном уровне. В более редких случаях можно использовать бензодиазепины, сульпирид (эглонил), который обладает также прокинетическим действием. У части пациентов психотропные препараты вызывают повышенную дневную сонливость, заторможенность, ограничивающую больных в их повседневной деятельности, мешают управлять транспортом, выполнять профессиональные обязанности, работу по дому [10]. Возникновение таких побочных эффектов может снижать приверженность к лечению и приводить к рецидиву функциональной боли [14].
Правильный выбор препаратов для комплексного лечения с учетом всех патогенетических механизмов развития боли при функциональных расстройствах способствует уменьшению или полному купированию боли, значительному улучшению состояния больного.
Антидепрессанты, кроме непосредственного действия, рассматриваются как анальгезирующие средства. Обезболивающий эффект данной группы препаратов связан с изменением восприятия боли, т.е. можно считать, что они понижают болевую гиперчувствительность на центральном уровне. В более редких случаях можно использовать бензодиазепины, сульпирид (эглонил), который обладает также прокинетическим действием. У части пациентов психотропные препараты вызывают повышенную дневную сонливость, заторможенность, ограничивающую больных в их повседневной деятельности, мешают управлять транспортом, выполнять профессиональные обязанности, работу по дому [10]. Возникновение таких побочных эффектов может снижать приверженность к лечению и приводить к рецидиву функциональной боли [14].
Правильный выбор препаратов для комплексного лечения с учетом всех патогенетических механизмов развития боли при функциональных расстройствах способствует уменьшению или полному купированию боли, значительному улучшению состояния больного.
Список литературы находится в редакции.
Абдоминальная боль у больных c мигренью
Мигрень (М) — одна из наиболее распространенных форм первичных цефалгий [1, 2], особенностью которой является значительный клинический полиморфизм [3]. Основу атаки М составляет тяжелая головная боль (ГБ), преимущественно пульсирующая, вовлекающая одну половину головы и значительно затрудняющая выполнение обычной физической нагрузки, ассоциированная с тошнотой и рвотой. При этом ряд больных испытывают желудочно-кишечные расстройства, такие как абдоминальные боли (АБ), симптомы пищеводной и кишечной дисфункции, порой затрудняющие подбор адекватных препаратов для купирования пароксизмов. Кроме того, в некоторых случаях при интенсивной АБ требуется проведение дополнительного обследования для исключения острой хирургической патологии [4]. Сочетание мигренозной ГБ и АБ известно давно. Это нашло отражение и в Международной классификации головной боли (МКГБ) 2013 г. в разделе 1. 6 «Эпизодические синдромы, которые могут сочетаться с мигренью» [5]. При этом исследования, касающиеся связи мигренозной ГБ и АБ малочисленны и затрагивают преимущественно пациентов детского возраста [6, 7].
6 «Эпизодические синдромы, которые могут сочетаться с мигренью» [5]. При этом исследования, касающиеся связи мигренозной ГБ и АБ малочисленны и затрагивают преимущественно пациентов детского возраста [6, 7].
Цель настоящей работы — изучение частоты встречаемости АБ у больных М и оценка влияния данного симптома на формирование фенотипа М.
Материал и методы
В исследование были включены 106 больных М, 17 (16%) мужчин и 89 (84%) женщин, в возрасте от 18 до 60 лет (средний —35,4 года). У 83 (78,3%) больных установлена М без ауры (МбА), у 11 (10,4%) — М с аурой, у 12 (11,3%) — М и с аурой, и без нее. Пациенты последних двух групп (21,7%) были объединены в одну — М с аурой (МА). Хроническая М (ХМ) диагностирована в 37,7% случаев. Диагноз менструальной М не был выставлен ни у одного пациента. Сравнительная клиническая характеристика выборки приведена в табл. 1.
Таблица 1. Клиническая характеристика больных с М Примечание. Здесь и в табл. 2 и 3: для характеристики выборки приведены медианы (5-й и 95-й процентили).
Здесь и в табл. 2 и 3: для характеристики выборки приведены медианы (5-й и 95-й процентили).
Диагноз М устанавливали согласно критериям бета-версии МКГБ 2013 г. [5].
Клинический опрос включал уточнение особенностей иктальной и внеиктальной фазы М. Исследовали наличие, длительность и интенсивность (по 10-балльной визуальной аналоговой шкале) АБ во время болевой, про- и постдромальной фаз М. Для оценки интенсивности АБ в межприступный период использовали 7-балльный опросник GSRS (Gastrointestinal Simptom Rating Scale) [8], признанный валидным для оценки выраженности желудочно-кишечных нарушений. Степень дезадаптации больных, обусловленную М, расчитывали при помощи шкалы MIDAS (Migraine Disability Assessment).
Всем больным было проведено комплексное обследование желудочно-кишечного тракта (ЖКТ), включающее проведение эзофагогастродуоденоскопии и ультразвукового исследования органов брюшной полости [9].
Исследование эмоционально-психологических характеристик пациентов проводили с помощью шкал Торонтской алекситимической, тревоги Бека (The Beck Anxiety Inventory) и депрессии Цунга (Zung W. A self-rating depression scale) [10].
A self-rating depression scale) [10].
Полученные результаты обрабатывали с использованием лицензионного пакета прикладных статистических программ Statistica for Windows, version 10. О достоверности различий показателей между группами судили по двусторонним критериям Фишера (РF), Манна—Уитни (РMW). Для изучения корреляционных связей использовали анализ Спирмена. Различия считали достоверными при р<0,05.
Результаты и обсуждение
Развитие АБ в болевой фазе М отмечали 11,3% пациентов, при этом частота этого симптома не зависела от вида М. Медиана интенсивности ассоциированной АБ составила 3 балла, с тенденцией к нарастанию среди больных с МбА и при хронизации заболевания. Медиана продолжительности АБ оказалась равной 24 ч, при этом максимальная длительность наблюдалась среди больных с МбА и ХМ и составила 96 ч (включая постдрому). В большинстве случаев развитие АБ наблюдалось при достижении мигренозной ГБ максимума (8,8% больных всей выборки и 75% среди пациентов, испытывающих ассоциированные АБ), развитие АБ до развития ГБ не зарегистрировано ни в одном случае. Наличие А.Б. оказалось также малохарактерным для постдромальной фазы (0,9%).
Наличие А.Б. оказалось также малохарактерным для постдромальной фазы (0,9%).
АБ между атаками М отметили 88,7% пациентов, с увеличением их частоты у больных с Х.М. Интенсивность межприступной АБ оказалась достоверно выше среди пациентов с МбА и нарастала среди больных с ХМ.
Для анализа влияния ассоциированной АБ на течение М мы разделили пациентов на две группы — с АБ и без таковой. Сравнительная характеристика их клинических особенностей приведена в табл. 2.
Таблица 2. Сравнительная характеристика клинических особенностей больных в зависимости от наличия АБ в болевой фазе М
Больные с М, страдающие ассоциированной АБ, оказались достоверно старше и отличались большей длительностью заболевания. В этой группе не встретился ни один случай развития самопроизвольной ремиссии заболевания. Наблюдалась тенденция к увеличению продолжительности болевой фазы приступов. Аллодиния развивалась среди больных, испытывающих при приступе АБ, в 1,5 раза чаще по сравнению с пациентами без таковой. Интересным фактом явилась высокая встречаемость определенных пищевых продуктов-провокаторов мигренозного приступа. У всех больных, испытывающих АБ в течение мигренозной атаки, этот симптом развивался и в периоде между приступами. Интенсивность межприступной АБ оказалась выше в группе больных, страдающих АБ в период болевой фазы М. При анализе частоты встречаемости заболеваний ЖКТ не было получено никаких статистически значимых различий между пациентами обеих групп. При этом показатель алекситимии среди больных М, испытывающих АБ во время мигренозной атаки, оказался достоверно выше. Выявлена связь между интенсивностью и продолжительностью АБ в фазу мигренозной атаки (k=0,59), интенсивностью ассоциированной АБ с тяжестью дезадаптации (k=0,59), а также интенсивностью АБ в болевую фазу и межприступный период (k=0,65).
Интересным фактом явилась высокая встречаемость определенных пищевых продуктов-провокаторов мигренозного приступа. У всех больных, испытывающих АБ в течение мигренозной атаки, этот симптом развивался и в периоде между приступами. Интенсивность межприступной АБ оказалась выше в группе больных, страдающих АБ в период болевой фазы М. При анализе частоты встречаемости заболеваний ЖКТ не было получено никаких статистически значимых различий между пациентами обеих групп. При этом показатель алекситимии среди больных М, испытывающих АБ во время мигренозной атаки, оказался достоверно выше. Выявлена связь между интенсивностью и продолжительностью АБ в фазу мигренозной атаки (k=0,59), интенсивностью ассоциированной АБ с тяжестью дезадаптации (k=0,59), а также интенсивностью АБ в болевую фазу и межприступный период (k=0,65).
Сравнительная характеристика клинических особенностей больных с М в зависимости от наличия АБ в межприступном периоде приведена в табл. 3.
Таблица 3. Сравнительная характеристика клинических особенностей больных в зависимости от наличия АБ между приступами М
Сравнительная характеристика клинических особенностей больных в зависимости от наличия АБ между приступами М
Пациенты с межприступной АБ были старше и характеризовались большей длительностью заболевания. Получены достоверно более высокие баллы дезадаптации среди больных этой группы. Аллодиния также чаще развивалась у пациентов, испытывающих АБ между атаками М. Частота функциональной диспепсии и синдрома раздраженного кишечника была достоверно выше в группе больных с межприступной АБ по сравнению с больными, не отмечавшими значимой АБ, при этом встречаемость таких заболеваний ЖКТ, как язвенная болезнь желудка и двенадцатиперстной кишки, желчнокаменная болезнь, хронический некалькулезный холецистит, хронический панкреатит, оказалась сопоставимой. Выявлена связь между уровнем интенсивности межприступной АБ и длительностью М (k=0,19), показателями алекситимии (k=0,24), тревоги (k=0,29), депрессии (k=0,25).
Особенностью пациентов нашей выборки являлась достаточно тяжелая степень социально-бытовой дезадаптации, и доля больных с ХМ оказалась высокой — 37,7%. При этом частота встречаемости АБ в болевой фазе М составила чуть более 11% и не зависела от вида М. АБ между атаками М отметили 88,7% больных, с нарастанием частоты встречаемости среди пациентов, страдающих ХМ.
При этом частота встречаемости АБ в болевой фазе М составила чуть более 11% и не зависела от вида М. АБ между атаками М отметили 88,7% больных, с нарастанием частоты встречаемости среди пациентов, страдающих ХМ.
При анализе частоты сопутствующей приступам цефалгии патологии пищеварительной системы не было получено статистически значимых различий между пациентами в зависимости от частоты и интенсивности А.Б. Присутствующая вне мигренозного приступа АБ укладывалась в диагностические критерии различных заболеваний ЖКТ. Результаты исследования позволяют предположить, что у больных с М наибольшее значение в развитии данного синдрома играют функциональные заболевания ЖКТ, такие как синдром раздраженного кишечника. Это хорошо согласуется с данными литературы [11] о коморбидности этих заболеваний. Этому предположению соответствует обнаруженная связь между интенсивностью и продолжительностью АБ в фазе мигренозной атаки, а также показателями интенсивности АБ в болевой фазе и межприступный период. Кроме того, выявленная связь между интенсивностью АБ и тяжестью социально-бытовой дезадаптации, а также частотой развития кожной аллодинии отражают, вероятно, общие патологические процессы прогрессирования заболевания.
Кроме того, выявленная связь между интенсивностью АБ и тяжестью социально-бытовой дезадаптации, а также частотой развития кожной аллодинии отражают, вероятно, общие патологические процессы прогрессирования заболевания.
Согласно современным представлениям о патогенетических механизмах формирования АБ, выделяют двунаправленные взаимодействия между пищеварительной системой и структурами ЦНС посредством энтеральной нервной системы [12, 13]. С одной стороны, это пролонгированная кишечная сенситизация, развивающаяся при стимуляции сенсорных окончаний вагальной и висцеральной афферентных систем различными интралюминальными факторами, в частности кишечной микробиотой и диетой, опосредованная, в том числе активацией серотонинергической системы. В связи с этим интересным является выявленная нами высокая встречаемость определенных пищевых продуктов-провокаторов приступа М среди больных, испытывающих АБ в период атаки М по сравнению с пациентами без ассоциированной АБ. С другой стороны, повышенная восприимчивость к болевым стимулам, лежащая в основе патогенеза М, феномен гипервозбудимости головного мозга, в частности стволовых структур, могут создать условия для формирования АБ, в том числе в период между атаками М, отражая прогрессирование заболевания с развитием процесса центральной сенситизации [14].
Выявленная связь между уровнем интенсивности АБ и показателями алекситимии, тревоги, депрессии подтверждает биопсихосоциальную модель формирования боли, объединяющую функциональные взаимодействия стволовых структур, в частности околоводопроводного серого вещества, медуллярного вагального комплекса, тригеминального ядра с корой передней поясной извилины, миндалиной, гипоталамусом и медиальной префронтальной корой. Эта интегрированная система модулирует моторные вегетативные, нейроэндокринные и психосоциальные аспекты боли [13, 15].
Таким образом, у больных с М АБ является достаточно распространенным симптомом. Такая боль может развиваться как с самой ГБ, так и в период между ее приступами. Результаты исследования позволяют предположить, что у больных с М наибольшее значение в развитии данного синдрома играют функциональные заболевания ЖКТ, такие как синдром раздраженного кишечника. Обращает на себя внимание также ассоциация развития АБ с аллодинией. В этом случае речь может идти об их сходной природе, в частности сенситизации нейронов соответствующих областей мозга, но это требует дальнейшего изучения.
Данное исследование обосновывает необходимость мультидисциплинарного подхода к ведению больных с М. Включение в команду специалистов различного профиля, в том числе врачей-гастроэнтерологов, позволит улучшить качество оказания медицинской помощи.
Авторы заявляют об отсутствии конфликта интересов.
Болевой синдром В ГАСТРОЭНТЕРОЛОГИИ — АЛГОРИТМ ТЕРАПИИ – тема научной статьи по клинической медицине читайте бесплатно текст научно-исследовательской работы в электронной библиотеке КиберЛенинка
Болевой синдром
В ГАСТРОЭНТЕРОЛОГИИ — АЛГОРИТМ ТЕРАПИИ
О современных взглядах на синдром боли в животе, об алгоритмах диагностического поиска и терапевтических мероприятий, о выборе адекватного способа быстрого купирования спастической боли в животе рассказывает зав. курсом гастроэнтерологии ПДО Омской государственной медицинской академии, гл. гастроэнтеролог ДЗ Омска, д.м.н., профессор Мария Анатольевна ЛИВЗАН.
гастроэнтеролог ДЗ Омска, д.м.н., профессор Мария Анатольевна ЛИВЗАН.
т— Мария Анатольевна, что такое«болевой синдром»в гастроэнтерологии? Как часто он встречается в клинической практике?
— Известно, что в практике специалиста-гастроэнтеролога абдоминальная боль — самый частый симптом. Боль — это спонтанное субъективное ощущение (один из видов чувствительности), возникающее вследствие поступления в центральную нервную систему патологических импульсов с периферии без единого универсального раздражителя. Абдоминальная боль является ведущим симптомом, свидетельствующим о наличии органической патологии и/или функциональных расстройств органов пищеварения. Тем не менее абдоминальный болевой синдром не следует относить к сугубо «гастроэнтерологическим», так как врачи других специальностей ежедневно сталкиваются с жалобами пациентов на боль в животе, ассоциированную с заболеваниями сердечно-сосудистой, мочеполовой, нервной, дыхательной систем, а также поражением опорно-двигательного аппарата.
т— Какие патогенетические механизмы лежат в основе абдоминального болевого синдрома?
— В формировании болевого абдоминального синдрома участвуют два типа рецепторов: висцеральные ноцицепторы и окончания чувствительных нервных волокон, раздражение которых вызывает формирование, соответственно, ноцицептивной или нейропатической боли. Висцеральные ноцицепто-ры, в свою очередь, включают три типа болевых рецепторов: высокопороговые механорецепторы, которые реагируют только на выраженный стимул, в частности мышечный спазм, ноцицепторы «интенсивности», возбуждающиеся в ответ на слабые стимулы, и немые ноцицепторы, которые активизируются при
наличии повреждений тканей. Болевые рецепторы полых органов брюшной полости (пищевод, желудок, кишечник, желчный пузырь, желчные и панкреатические протоки) локализуются в мышечной и серозной оболочке их стенок. Аналогичные рецепторы имеются в капсуле паренхиматозных органов, таких как печень, почки, селезенка, и их растяжение сопровождается болью. Брыжейка и париетальная брюшина также обладают чувствительностью к болевым стимулам, тогда как висцеральная брюшина и большой сальник ее лишены.
По механизму развития висцеральные боли условно могут быть разделены на спастические, обусловленные спазмом гладкой мускулатуры желудочно-кишечного тракта, дистензионные, связанные с гипо-моторной дискинезией гладкой мускулатуры и растяжением полого органа, перитонеальные, в основе которых лежит натяжение капсулы или висцерального листка брюшины, и сосудистые. Соматическая боль обусловлена наличием патологических процессов в париетальной брюшине и тканях, имеющих окончания чувствительных спинно-мозговых нервов, и ее возникновение связано с патологическими процессами, сопровождающимися повреждением брюшной стенки и/или брюшины. Иррадиирующая боль локализуется в различных областях, удаленных от патологического очага. Она возникает в тех случаях, когда импульс висцеральной боли чрезмерно интенсивен (например, прохождение камня) или при анатомическом повреждении органа (например, ущемление кишки). Иррадиирующая боль передается на участки поверхности тела, которые имеют общую корешковую иннервацию с пораженным органом брюшной области.
Психогенная боль возникает при отсутствии висцеральных или соматических причин или послед-
ние играют роль пускового или предрасполагающего фактора.
Удобной в клинической практике является определение боли в зависимости от ее длительности и течения: острая «хирургическая» («острый живот»), острая «нехирургическая», хроническая органическая, хроническая функциональная. Не менее важной, особенно для определения прогноза, представляется классификация боли по ведущему патологическому процессу: воспалительная, сосудистая, ишемическая, обструктивная, ретенционная, дистензионная, онкологическая, неврологическая, травматическая, двигательная — гиперкинетическая, гипокинетическая, атоническая (паретическая). Также выделяют формы боли в зависимости от места ее происхождения: пищеводная боль, язвенная боль, билиарная колика, панкреатическая боль, кишечная колика, почечная колика, гинекологическая боль, прокталгия, брюшная жаба.
—Каким должен быть алгоритм диагностического поиска у пациента со спастической болью в животе?
— Боль занимает главенствующие позиции в клинической картине множества заболеваний, поэтому выяснение ее причин практически всегда задает основное направление диагностическому процессу. Безусловно, необходимо помнить «золотое» правило клинициста: прежде всего применить основные клинические методы исследования — расспрос, осмотр, перкуссию, аускультацию, пальпацию, а лишь затем определить спектр дополнительных исследований — лабораторных и инструментальных.
—Мария Анатольевна, если «золотое правило» соблюдено и диагностический поиск привел к четкому определению спастической природы болевого синдрома, какова должна быть последовательность терапевтических мероприятий?
— Президент РГА, академик РАМН, профессор В.Т.Ивашкин в 2002 г., во время проведения первой сессии Национальной школы, впервые в России выдвинул идею о создании ступенчатого алгоритма рационального обезболивания в гастроэнтерологии. Основным принципом такого подхода служит выбор необходимого препарата и ступенчатый переход от более простых, эффективных и безопасных препаратов, которые могли бы применяться больными в качестве самолечения, к более мощным средствам и комбинированному лечению, в зависимости от интенсивности боли и основного патогенетического механизма ее развития.
Универсальным патофизиологическим эквивалентом хронической боли в животе служит спазм гладких мышц стенки желудочно-кишечного тракта, пищевода, желчных и панкреатических протоков.
Это объясняет особенности выбора препаратов первой ступени для обезболивания. Именно спазмолитические препараты прочно удерживают лидирующие позиции при лечении боли слабой и средней интенсивности.
На второй ступени, при длительных и усиливающихся болях в животе, ведущим механизмом, поддерживающим ощущение боли, становится нарушение ее восприятия (процесса ноцицепции), что объясняет неэффективность монотерапии спазмолитиками и заставляет больного обратиться за помощью к врачу. Возникает необходимость присоединить к лечению блокаторы серотониновых рецепторов, нестероидные противовоспалительные препараты, ненаркотические анальгетики и психотропные средства. На третьей ступени оказываются пациенты с чрезвычайно интенсивными, устойчивыми к лечению онкологическими болями в животе, панкреатической болью, болевой формой СРК тяжелого течения, хроническим ишемическим колитом. У таких больных наблюдается тяжелая дезадаптация ноцицептивных структур центральной нервной системы, выраженная психопатологическая симптоматика, и в их лечении на первый план выступает применение психотропных средств, ненаркотических анальгетиков и даже наркотиков.
т— Какие препараты преимущественно используются для купирования спастической боли? Чем они отличаются друг от друга, как их правильно применять?
— Учитывая, что наиболее частым патофизиологическим механизмом в развитии абдоминальной боли является спазм гладких мышц органов брюшной полости, для ее купирования используются релаксанты гладкой мускулатуры, которые включают две основные группы препаратов: миотропные и нейротропные спазмолитики. Спазмолитики не только купируют боль, но также способствуют восстановлению пассажа содержимого и улучшению кровоснабжения стенки органа. Следует особо отметить, что назначение спазмолитиков не сопровождается непосредственным вмешательством в механизмы болевой чувствительности и не затрудняет диагностику острой хирургической патологии.
Миотропные спазмолитики уменьшают мышечный тонус путем прямого воздействия на гладкомы-шечные клетки, к ним относятся блокаторы ионных каналов, ингибиторы фосфодиэстеразы IV типа и нитраты. Представителем блокаторов натриевых каналов является мебеверин, он снижает проницаемость мембраны гладкомышечной клетки для внеклеточного и, как следствие, подавляет вхождение ионов кальция в клетку через «медленные» кальциевые каналы. Мебеверин может вызвать следующие побочные реакции: головокружение, головную боль, сни-
жение концентрации внимания, диарею, запор, кожную сыпь. Препарат противопоказан при порфирии и беременности и имеет ограничения к применению в случае управления машинами и механизмами.
Хочется также остановиться на ингибиторах фос-фодиэстеразы дротаверине и папаверине, которые нигде в мире практически не применяются, но и, к сожалению, слишком популярны в нашей стране. Относясь к неселективным спазмолитикам, они обладают целым рядом побочных эффектов (чувство жара, головокружение, аритмии, гипотензия, потливость, а прием папаверина чреват атриовентрикулярной блокадой, желудочковой экстрасистолией, артериальной гипотензией, запорами, сонливостью, нарушением функции печени, эозинофилией и нарушением аккомодации). Прием этих средств противопоказан при глаукоме, ограничен при аденоме простаты, выраженном атеросклерозе.
Нейротропные спазмолитики (антихолинергиче-ские препараты или М-холиноблокаторы) блокируют процесс передачи нервных импульсов в вегетативных ганглиях и нервных окончаниях, стимулирующих гладкомышечные клетки. Сочетание с некоторым антисекреторным действием определяет основную сферу применения — заболевания желудка, желче-выводящих путей и поджелудочной железы, кишечника.
Препараты, применяемые на начальной ступени терапевтического алгоритма, должны удовлетворять определенным критериям, оправдывающим их включение в список средств первой необходимости. К числу этих критериев относятся: высокая спазмолитическая активность, высокая скорость наступления спазмолитического действия, длительный спазмолитический эффект, высокая безопасность, большой международный опыт применения, доступность для населения (соотношение цена-качество), возможность применения для самолечения (безрецептурные средства), наличие форм для перорального применения. В максимальной степени этим требованиям соответствует нейротропный спазмолитик Бускопан (гиосцина бутилбромид).
—В каких случаях следует применять Буско-
пан, в чем его преимущество перед другими спазмолитиками? Расскажите, пожалуйста, о Вашем опыте использования Бускопана.
— Бускопан относится к числу высокоселективных холиноблокаторов, избирательно подавляющих высвобождение ацетилхолина в области периферических окончаний мускариновых рецепторов 2 и 3 типов*, которые локализуются преимущественно в стенке желудочно-кишечного тракта, желчного пузы-
» Guido N. Tytgat, 2007«Hyoscine Butylbromide. A review of its use in the treatment of abdominal cramping and pain».
ря и билиарных протоках, органах мочеполовой системы. Одновременно Бускопан оказывает ганглиоб-локирующее действие, подавляя высвобождение аце-тилхолина в спинальных ганглиях, и потому является одним из наиболее мощных спазмолитиков, доказавших свою эффективность по результатам метаана-лиза многочисленных мультицентровых контролируемых исследований. В 2006 г. завершилось плацебо- и парацетамол-контролируемое исследование эффективности и переносимости гиосцина бутилб-ромида при лечении рецидивирующих спастических болей в животе. Оно проводилось на базе 163 клинических центров под руководством таких известных гастроэнтерологов, как С.Мюллер-Лисснер и Г.Н.Тит-гат и включало1935 пациентов. Исследованием была полностью доказана высокая эффективность и безопасность гиосцина при рецидивирующих абдоминальных болях. Для Бускопана характерны быстрое наступление спазмолитического действия (через 20—30 мин после приема внутрь и через 8—10 мин после ректального применения) и длительное сохранение эффекта (на протяжении до 6 ч). Существенным преимуществом Бускопана является его низкая биодоступность — лишь небольшое количество препарата попадает в системный кровоток. Препарат преимущественно концентрируется в спазмирован-ных участках гладких мышц органов-мишеней. С низкой биодоступностью связана минимальная выраженность системных эффектов препарата. По этому показателю Бускопан выгодно отличается от дро-таверина, биодоступность которого составляет 25— 91%, что обеспечивает выраженное системное действие. Препарат выпускается в таблетках, покрытых оболочкой, и суппозиториях ректальных по 10 мг; отпускается без рецепта врача. Рекомендуемые дозы Бускопана 1—2 таблетки или 1—2 свечи 3—5 раз в день.
Мы располагаем собственным опытом эффективной и безопасной терапии Бускопаном пациентов с синдромом раздраженного кишечника, а также функциональных расстройств сфинктера Одди. Бускопан применялся нами как для кратковременного симптоматического лечения боли в животе, так и для курсовой терапии заболеваний, в патогенезе которых ведущую роль играет спазм, и во всех случаях продемонстрировал свою высокую эффективность и безопасность.
Таким образом, Бускопан является наиболее мощным, эффективным, быстро купирующим боль современным спазмолитиком, который отвечает всем требованиям, предъявляемым к лекарственным средствам первой необходимости, и может быть рекомендован для широкого применения как препарат первого выбора в лечении спастической абдоминальной боли.
Почему болит живот? 17 возможных причин боли в животе
Что такое боль в животе?
Боль в животе — это дискомфорт или другие неприятные ощущения, которые вы испытываете в области живота. Практически у каждого в то или иное время будет болеть живот.
Большинство причин боли в животе не являются поводом для беспокойства, и ваш врач может легко диагностировать и лечить проблему. Однако иногда это может быть признаком серьезного заболевания, требующего медицинской помощи.
Типы боли в животе
Существует несколько типов боли в животе, в зависимости от того, как быстро начинается ваша боль и как долго она длится:
- Острая боль начинается в течение нескольких часов или дней и может сопровождаться другими симптомы.
- Хроническая боль длится дольше — от недель до месяцев и более — и может приходить и уходить.
- Прогрессирующая боль со временем усиливается и часто сопровождается другими симптомами.
Причины боли в животе
Боль в животе может иметь множество причин, если у вас легкая боль или серьезные спазмы. Например, у вас может быть несварение желудка, запор, желудочный вирус или, если вы женщина, менструальные спазмы.
Продолжение
Другие возможные причины включают:
Вы также можете получить боль в животе, если у вас непереносимость лактозы, язвы или воспалительные заболевания органов малого таза.Другие причины включают:
- Грыжа
- Камни в желчном пузыре
- Камни в почках
- Эндометриоз
- Гастроэзофагеальная рефлюксная болезнь (ГЭРБ)
- Аппендицит
- Дивертикулит
- Аневризма брюшной аорты
- или закупорка основной артерии кишечника непроходимость
- Рак желудка, поджелудочной железы, печени, желчного протока, желчного пузыря или иммунных клеток
- Рак яичника или кисты
- Панкреатит (воспаление поджелудочной железы)
- Холецистит (воспаление желчного пузыря)
- Низкий приток крови к ваш кишечник вызван закупоркой кровеносного сосуда
- Внематочная беременность (когда оплодотворенные яйца растут вне матки, например, в фаллопиевой трубе)
Когда звонить врачу по поводу боли в животе
Если боль в животе серьезная не уходит или продолжает возвращаться, поговорите со своим врачом.Немедленно позвоните в службу 911, если у вас болит живот из-за недавней травмы, или если у вас болит грудь.
Вам также следует как можно скорее обратиться к врачу, если у вас есть симптомы наряду с болью, например:
- Лихорадка
- Не можете удерживать пищу более 2 дней
- Признаки обезвоживания , в том числе частое мочеиспускание, моча темного цвета и сильная жажда
- Невозможно опорожнить кишечник, особенно при рвоте
- Боль при мочеиспускании или частом мочеиспускании
Продолжение
Также позвоните своему врачу, если:
- Ваш живот нежный на ощупь
- Боль длится более нескольких часов
У вас могут быть другие симптомы, которые могут быть признаком проблемы внутри вашего тела, требующей немедленного лечения насколько возможно.Немедленно обратитесь за медицинской помощью, если у вас боли в животе, а также у вас:
- Рвота с кровью
- Обратите внимание на кровавый или черный дегтеобразный стул
- Проблемы с дыханием
- Постоянная рвота
- Отек в животе
- Желтая кожа
- Беременны
- У вас необъяснимая потеря веса
Диагностика боли в животе
Поскольку существует множество возможных причин, ваш врач проведет тщательный медицинский осмотр.Они также зададут вам несколько вопросов о ваших симптомах и захотят узнать, какой у вас тип боли. Например, сильная колющая боль или тупая боль?
Некоторые другие вопросы, которые может задать вам врач:
- Болит ли весь живот или только в одной конкретной области?
- Когда болит? Всегда? Чаще утром или ночью?
- Если боль приходит и уходит, как долго она длится каждый раз?
- Больно после еды или употребления алкоголя?
- Боли во время менструации?
- Как давно у вас болит?
- Боль иногда переходит в нижнюю часть спины, плечо, пах или ягодицы?
- Принимаете ли вы какие-либо лекарства или травяные добавки?
- Вы беременны?
- Ослабляет ли боль какая-либо деятельность, например, еда или лежание на боку?
- Усиливает ли боль действие или положение?
- Вы недавно были ранены?
После того, как ваш осмотр закончится и ваш врач закончит задавать вам вопросы, вам могут потребоваться анализы, которые помогут определить причину вашей боли.Эти тесты могут включать:
Лечение боли в животе и домашние средства
Лечение боли в животе зависит от ее причины и может включать:
- Лекарства для уменьшения воспаления, предотвращения кислотного рефлюкса или лечения язв или инфекций
- Хирургическое вмешательство для лечить проблему с органом
Безрецептурные обезболивающие, такие как аспирин и ибупрофен, могут вызвать раздражение желудка и усугубить боль. Не принимайте их, пока врач не установит причину боли в животе и не порекомендует их использование.
Некоторые изменения в диете и образе жизни могут помочь при болях в животе, вызванных газами и несварением. Вот несколько вещей, которые вы можете попробовать:
- Ешьте меньшие порции при более частом приеме пищи
- Ешьте медленно
- Хорошо пережевывайте пищу
- Пейте напитки комнатной температуры
- Избегайте продуктов, вызывающих газы или расстройство желудка
- Управляйте своим стрессом
- Ограничьте употребление алкоголя и кофеина
- Сядьте сразу после еды
- Регулярно двигайтесь и совершайте небольшую прогулку после еды
Пищеварительный газ и метеоризм: общие причины и лечение
Газы — это нормальный результат еды ты ешь.Когда ваша пищеварительная система делает свое дело, она производит газ.
Обычно газы выводятся через рот (отрыжка) или через задний проход (метеоризм). Люди газируют около 20 раз в день. Это обычное явление, но оно может быть болезненным и неприятным.
Вы производите газ двумя способами: когда вы глотаете воздух и когда бактерии в толстом кишечнике помогают переваривать пищу.
Непереваренная пища перемещается из тонкой кишки в толстую. Попав туда, бактерии начинают работать, производя водород, углекислый газ и метан, которые затем покидают ваше тело.
Не у всех будет газ от одной и той же пищи.
Вы также глотаете воздух, когда едите и пьете. Это помогает производить газ. Обычно вы выпускаете проглоченный воздух, отрыгивая его. Все, что не выделяется при отрыжке, попадает в тонкий или толстый кишечник, где выделяется в виде метеоризма.
Какие продукты чаще всего вызывают газ?
Вы, скорее всего, получите газы, если будете есть углеводы, которые содержатся в таких продуктах, как:
- Фасоль
- Овощи (особенно брокколи, капуста и лук)
- Фрукты
- Молочные продукты
- Цельнозерновые продукты
- Безалкогольные напитки
- Морсы
Каковы симптомы газа?
Помимо отрыжки и метеоризма, вы можете почувствовать вздутие живота.У вас также может быть боль в животе или боках. Эту боль можно принять за что-то еще, например, за сердечный приступ или аппендицит.
Может ли газ быть признаком медицинской проблемы?
Хроническая отрыжка может быть признаком проблем с верхними отделами пищеварительного тракта, например язвы или гастроэзофагеальной рефлюксной болезни. Вы можете услышать это под названием ГЭРБ.
Многие факторы вызывают вздутие живота, в том числе:
- Синдром раздраженного кишечника (СРК)
- Рак толстой кишки
- Болезнь Крона
- Грыжа
- Запор
- Непереносимость лактозы
- Целиакия
Как возникают газовые заболевания Поставлен диагноз?
Поскольку диета является основной причиной газообразования, ваш врач захочет узнать о продуктах, которые вы едите, и о ваших симптомах.Они могут попросить вас вести записи о том, что вы едите и пьете, чтобы помочь им определить продукты, которые вызывают у вас проблемы. Они также могут попросить вас отслеживать, как часто вы выделяете газ.
Продолжение
Возможно, вам придется прекратить есть определенные продукты. Например, если считается, что причиной является непереносимость лактозы, вам, вероятно, придется сократить потребление молочных продуктов.
Продолжение
Если вздутие живота является проблемой, ваш врач может осмотреть вас, чтобы исключить разные вещи.
Если у вас хроническая отрыжка, врач будет искать признаки того, что вы глотаете много воздуха.Если они думают, что это так, они будут искать причину. Им могут сделать рентгеновский снимок пищевода, желудка и верхнего отдела тонкой кишки — они могут называть это желудочно-кишечным трактом — чтобы исключить заболевание.
Какие методы очистки газа?
Проблемы с газом можно решить, изменив диету и научившись глотать меньше воздуха. Также могут помочь рецептурные и безрецептурные лекарства.
Изменение диеты означает отказ от продуктов, вызывающих газы. К сожалению, это также может привести к тому, что у вас будет меньше питательной пищи.Попросите врача помочь вам составить здоровую диету, не вызывающую большого количества газов.
Лекарства, отпускаемые без рецепта, включают:
- Антациды — особенно те, которые содержат симетикон
- Пробиотики — используются для уничтожения вредных бактерий и добавления полезных бактерий в пищеварительный тракт
- Лактазные продукты, такие как Lactaid и Dairy Ease — может помочь людям с непереносимостью лактозы.
- Beano — содержит фермент, который помогает переваривать сахар в бобах и многих других овощах.
Ваш врач может прописать лекарства, которые помогают перемещать пищу через вашу пищеварительную систему.Лекарства, которые делают это, также могут быстрее пропускать газ.
Что я могу сделать, чтобы глотать меньше воздуха и уменьшить количество газов?
Чтобы глотать меньше воздуха, попробуйте:
- Отрезать жевательную резинку или леденцы
- Ешьте медленнее
- Убедитесь, что протезы, которые вы носите, подходят правильно
- Не пить через соломинку
Боль в животе: причины, типы и Профилактика
Боль в животе — это боль, возникающая между грудной и тазовой областями.Боль в животе может быть спастической, ноющей, тупой, прерывистой или острой. Это также называется болью в животе.
Воспаление или заболевания органов брюшной полости могут вызывать боль в животе. Основные органы, расположенные в брюшной полости, включают:
- кишечник (тонкий и толстый)
- почки
- аппендикс (часть толстого кишечника)
- селезенка
- желудок
- желчный пузырь
- печень
- поджелудочная железа
вирусная , бактериальные или паразитарные инфекции, поражающие желудок и кишечник, также могут вызывать сильную боль в животе.
Боль в животе может быть вызвана многими причинами. Однако основными причинами являются инфекция, аномальный рост, воспаление, непроходимость (закупорка) и кишечные расстройства.
Инфекции в горле, кишечнике и крови могут вызвать попадание бактерий в пищеварительный тракт, что приводит к боли в животе. Эти инфекции также могут вызывать изменения в пищеварении, такие как диарея или запор.
Спазмы, связанные с менструацией, также являются потенциальным источником боли в нижней части живота, но чаще известно, что они вызывают боль в области таза.
К другим частым причинам боли в животе относятся:
Заболевания, поражающие пищеварительную систему, также могут вызывать хроническую боль в животе. Наиболее частыми являются:
Причины сильной боли в животе включают:
Боль в животе может быть описана как локализованная, спазматическая или коликообразная.
Локализованная боль ограничена одной областью живота. Этот тип боли часто вызван проблемами в том или ином органе. Наиболее частой причиной локализованной боли является язва желудка (открытые язвы на внутренней оболочке желудка).
Спастическая боль может быть связана с диареей, запором, вздутием живота или метеоризмом. У женщин это может быть связано с менструацией, выкидышем или репродуктивными осложнениями. Эта боль приходит и уходит и может пройти сама по себе без лечения.
Коликообразная боль — симптом более тяжелых состояний, например камней в желчном пузыре или почках. Эта боль возникает внезапно и может ощущаться как сильный мышечный спазм.
Местоположение боли в брюшной полости может указывать на ее причину.
Боль, распространенная по всему животу (не в одной конкретной области), может указывать на:
Боль, сосредоточенная в нижней части живота, может указывать на:
У женщин боль в репродуктивных органах нижней части живота может быть вызвана:
Боль в верхней части живота может быть вызвана:
Боль в центре живота может быть от:
- аппендицита
- гастроэнтерита
- травмы
- уремии (скопление продуктов жизнедеятельности в крови)
нижней левой части живота Причиной боли может быть:
- Болезнь Крона
- рак
- инфекция почек
- кисты яичника
- аппендицит
Боль в верхнем левом углу живота иногда вызывается:
Причины боли внизу живота справа включают:
- аппендицит
- грыжа (когда орган выступает через слабое место в мышцах живота)
- инф. ection
- рак
- грипп
Боль в правом верхнем углу живота может быть от:
- гепатита
- травмы
- пневмонии
- аппендицита
Легкая боль в животе может пройти без лечения.Однако в некоторых случаях боль в животе может потребовать обращения к врачу.
Позвоните 911, если боль в животе сильная и связана с травмой (в результате несчастного случая или травмы), давлением или болью в груди.
Вам следует немедленно обратиться за медицинской помощью, если боль настолько сильна, что вы не можете сидеть на месте или вам нужно свернуться в клубок, чтобы устроиться поудобнее, или если у вас есть одно из следующего:
Запишитесь на прием к врачу, если вы испытываете любой из следующих симптомов:
- боль в животе, которая длится дольше 24 часов
- длительный запор
- рвота
- ощущение жжения при мочеиспускании
- лихорадка
- потеря аппетита
- необъяснимая потеря веса
Позвоните своему врачу, если вы беременны или кормите грудью и испытываете боль в животе.
Если у вас еще нет гастроэнтеролога, инструмент Healthline FindCare может помочь вам найти врача в вашем районе.
Причину боли в животе можно диагностировать с помощью серии тестов. Перед назначением анализов ваш врач проведет медицинский осмотр. Это включает в себя легкое нажатие на различные области живота, чтобы проверить его на нежность и опухоль.
Эта информация в сочетании с серьезностью боли и ее локализацией в брюшной полости поможет вашему врачу определить, какие анализы заказать.
Визуализирующие тесты, такие как МРТ, ультразвук и рентгеновские лучи, используются для детального просмотра органов, тканей и других структур в брюшной полости. Эти тесты могут помочь диагностировать опухоли, переломы, разрывы и воспаления.
Другие тесты включают:
- колоноскопия (чтобы заглянуть внутрь толстой кишки и кишечника)
- эндоскопия (для обнаружения воспаления и аномалий в пищеводе и желудке)
- верхних отделов желудочно-кишечного тракта (специальный рентгеновский тест, в котором используется контрастный краситель для проверьте наличие новообразований, язв, воспалений, закупорок и других аномалий в желудке)
Образцы крови, мочи и стула также могут быть собраны для поиска доказательств бактериальных, вирусных и паразитарных инфекций.
Не все формы боли в животе можно предотвратить. Однако вы можете минимизировать риск развития боли в животе, выполнив следующие действия:
- Соблюдайте здоровую диету.
- Пейте воду часто.
- Регулярно выполняйте упражнения.
- Ешьте меньшими порциями.
Если у вас кишечное расстройство, например болезнь Крона, соблюдайте диету, которую назначил вам врач, чтобы уменьшить дискомфорт. Если у вас ГЭРБ, не ешьте за 2 часа до сна.
Слишком раннее положение лежа после еды может вызвать изжогу и боли в животе.Постарайтесь подождать не менее 2 часов после еды, прежде чем лечь.
Боль в животе: причины, типы и профилактика
Боль в животе — это боль, возникающая между грудной и тазовой областями. Боль в животе может быть спастической, ноющей, тупой, прерывистой или острой. Это также называется болью в животе.
Воспаление или заболевания органов брюшной полости могут вызывать боль в животе. Основные органы, расположенные в брюшной полости, включают:
- кишечник (тонкий и толстый)
- почки
- аппендикс (часть толстого кишечника)
- селезенка
- желудок
- желчный пузырь
- печень
- поджелудочная железа
вирусная , бактериальные или паразитарные инфекции, поражающие желудок и кишечник, также могут вызывать сильную боль в животе.
Боль в животе может быть вызвана многими причинами. Однако основными причинами являются инфекция, аномальный рост, воспаление, непроходимость (закупорка) и кишечные расстройства.
Инфекции в горле, кишечнике и крови могут вызвать попадание бактерий в пищеварительный тракт, что приводит к боли в животе. Эти инфекции также могут вызывать изменения в пищеварении, такие как диарея или запор.
Спазмы, связанные с менструацией, также являются потенциальным источником боли в нижней части живота, но чаще известно, что они вызывают боль в области таза.
К другим частым причинам боли в животе относятся:
Заболевания, поражающие пищеварительную систему, также могут вызывать хроническую боль в животе. Наиболее частыми являются:
Причины сильной боли в животе включают:
Боль в животе может быть описана как локализованная, спазматическая или коликообразная.
Локализованная боль ограничена одной областью живота. Этот тип боли часто вызван проблемами в том или ином органе. Наиболее частой причиной локализованной боли является язва желудка (открытые язвы на внутренней оболочке желудка).
Спастическая боль может быть связана с диареей, запором, вздутием живота или метеоризмом. У женщин это может быть связано с менструацией, выкидышем или репродуктивными осложнениями. Эта боль приходит и уходит и может пройти сама по себе без лечения.
Коликообразная боль — симптом более тяжелых состояний, например камней в желчном пузыре или почках. Эта боль возникает внезапно и может ощущаться как сильный мышечный спазм.
Местоположение боли в брюшной полости может указывать на ее причину.
Боль, распространенная по всему животу (не в одной конкретной области), может указывать на:
Боль, сосредоточенная в нижней части живота, может указывать на:
У женщин боль в репродуктивных органах нижней части живота может быть вызвана:
Боль в верхней части живота может быть вызвана:
Боль в центре живота может быть от:
- аппендицита
- гастроэнтерита
- травмы
- уремии (скопление продуктов жизнедеятельности в крови)
нижней левой части живота Причиной боли может быть:
- Болезнь Крона
- рак
- инфекция почек
- кисты яичника
- аппендицит
Боль в верхнем левом углу живота иногда вызывается:
Причины боли внизу живота справа включают:
- аппендицит
- грыжа (когда орган выступает через слабое место в мышцах живота)
- инф. ection
- рак
- грипп
Боль в правом верхнем углу живота может быть от:
- гепатита
- травмы
- пневмонии
- аппендицита
Легкая боль в животе может пройти без лечения.Однако в некоторых случаях боль в животе может потребовать обращения к врачу.
Позвоните 911, если боль в животе сильная и связана с травмой (в результате несчастного случая или травмы), давлением или болью в груди.
Вам следует немедленно обратиться за медицинской помощью, если боль настолько сильна, что вы не можете сидеть на месте или вам нужно свернуться в клубок, чтобы устроиться поудобнее, или если у вас есть одно из следующего:
Запишитесь на прием к врачу, если вы испытываете любой из следующих симптомов:
- боль в животе, которая длится дольше 24 часов
- длительный запор
- рвота
- ощущение жжения при мочеиспускании
- лихорадка
- потеря аппетита
- необъяснимая потеря веса
Позвоните своему врачу, если вы беременны или кормите грудью и испытываете боль в животе.
Если у вас еще нет гастроэнтеролога, инструмент Healthline FindCare может помочь вам найти врача в вашем районе.
Причину боли в животе можно диагностировать с помощью серии тестов. Перед назначением анализов ваш врач проведет медицинский осмотр. Это включает в себя легкое нажатие на различные области живота, чтобы проверить его на нежность и опухоль.
Эта информация в сочетании с серьезностью боли и ее локализацией в брюшной полости поможет вашему врачу определить, какие анализы заказать.
Визуализирующие тесты, такие как МРТ, ультразвук и рентгеновские лучи, используются для детального просмотра органов, тканей и других структур в брюшной полости. Эти тесты могут помочь диагностировать опухоли, переломы, разрывы и воспаления.
Другие тесты включают:
- колоноскопия (чтобы заглянуть внутрь толстой кишки и кишечника)
- эндоскопия (для обнаружения воспаления и аномалий в пищеводе и желудке)
- верхних отделов желудочно-кишечного тракта (специальный рентгеновский тест, в котором используется контрастный краситель для проверьте наличие новообразований, язв, воспалений, закупорок и других аномалий в желудке)
Образцы крови, мочи и стула также могут быть собраны для поиска доказательств бактериальных, вирусных и паразитарных инфекций.
Не все формы боли в животе можно предотвратить. Однако вы можете минимизировать риск развития боли в животе, выполнив следующие действия:
- Соблюдайте здоровую диету.
- Пейте воду часто.
- Регулярно выполняйте упражнения.
- Ешьте меньшими порциями.
Если у вас кишечное расстройство, например болезнь Крона, соблюдайте диету, которую назначил вам врач, чтобы уменьшить дискомфорт. Если у вас ГЭРБ, не ешьте за 2 часа до сна.
Слишком раннее положение лежа после еды может вызвать изжогу и боли в животе.Постарайтесь подождать не менее 2 часов после еды, прежде чем лечь.
Боль в животе: причины, типы и профилактика
Боль в животе — это боль, возникающая между грудной и тазовой областями. Боль в животе может быть спастической, ноющей, тупой, прерывистой или острой. Это также называется болью в животе.
Воспаление или заболевания органов брюшной полости могут вызывать боль в животе. Основные органы, расположенные в брюшной полости, включают:
- кишечник (тонкий и толстый)
- почки
- аппендикс (часть толстого кишечника)
- селезенка
- желудок
- желчный пузырь
- печень
- поджелудочная железа
вирусная , бактериальные или паразитарные инфекции, поражающие желудок и кишечник, также могут вызывать сильную боль в животе.
Боль в животе может быть вызвана многими причинами. Однако основными причинами являются инфекция, аномальный рост, воспаление, непроходимость (закупорка) и кишечные расстройства.
Инфекции в горле, кишечнике и крови могут вызвать попадание бактерий в пищеварительный тракт, что приводит к боли в животе. Эти инфекции также могут вызывать изменения в пищеварении, такие как диарея или запор.
Спазмы, связанные с менструацией, также являются потенциальным источником боли в нижней части живота, но чаще известно, что они вызывают боль в области таза.
К другим частым причинам боли в животе относятся:
Заболевания, поражающие пищеварительную систему, также могут вызывать хроническую боль в животе. Наиболее частыми являются:
Причины сильной боли в животе включают:
Боль в животе может быть описана как локализованная, спазматическая или коликообразная.
Локализованная боль ограничена одной областью живота. Этот тип боли часто вызван проблемами в том или ином органе. Наиболее частой причиной локализованной боли является язва желудка (открытые язвы на внутренней оболочке желудка).
Спастическая боль может быть связана с диареей, запором, вздутием живота или метеоризмом. У женщин это может быть связано с менструацией, выкидышем или репродуктивными осложнениями. Эта боль приходит и уходит и может пройти сама по себе без лечения.
Коликообразная боль — симптом более тяжелых состояний, например камней в желчном пузыре или почках. Эта боль возникает внезапно и может ощущаться как сильный мышечный спазм.
Местоположение боли в брюшной полости может указывать на ее причину.
Боль, распространенная по всему животу (не в одной конкретной области), может указывать на:
Боль, сосредоточенная в нижней части живота, может указывать на:
У женщин боль в репродуктивных органах нижней части живота может быть вызвана:
Боль в верхней части живота может быть вызвана:
Боль в центре живота может быть от:
- аппендицита
- гастроэнтерита
- травмы
- уремии (скопление продуктов жизнедеятельности в крови)
нижней левой части живота Причиной боли может быть:
- Болезнь Крона
- рак
- инфекция почек
- кисты яичника
- аппендицит
Боль в верхнем левом углу живота иногда вызывается:
Причины боли внизу живота справа включают:
- аппендицит
- грыжа (когда орган выступает через слабое место в мышцах живота)
- инф. ection
- рак
- грипп
Боль в правом верхнем углу живота может быть от:
- гепатита
- травмы
- пневмонии
- аппендицита
Легкая боль в животе может пройти без лечения.Однако в некоторых случаях боль в животе может потребовать обращения к врачу.
Позвоните 911, если боль в животе сильная и связана с травмой (в результате несчастного случая или травмы), давлением или болью в груди.
Вам следует немедленно обратиться за медицинской помощью, если боль настолько сильна, что вы не можете сидеть на месте или вам нужно свернуться в клубок, чтобы устроиться поудобнее, или если у вас есть одно из следующего:
Запишитесь на прием к врачу, если вы испытываете любой из следующих симптомов:
- боль в животе, которая длится дольше 24 часов
- длительный запор
- рвота
- ощущение жжения при мочеиспускании
- лихорадка
- потеря аппетита
- необъяснимая потеря веса
Позвоните своему врачу, если вы беременны или кормите грудью и испытываете боль в животе.
Если у вас еще нет гастроэнтеролога, инструмент Healthline FindCare может помочь вам найти врача в вашем районе.
Причину боли в животе можно диагностировать с помощью серии тестов. Перед назначением анализов ваш врач проведет медицинский осмотр. Это включает в себя легкое нажатие на различные области живота, чтобы проверить его на нежность и опухоль.
Эта информация в сочетании с серьезностью боли и ее локализацией в брюшной полости поможет вашему врачу определить, какие анализы заказать.
Визуализирующие тесты, такие как МРТ, ультразвук и рентгеновские лучи, используются для детального просмотра органов, тканей и других структур в брюшной полости. Эти тесты могут помочь диагностировать опухоли, переломы, разрывы и воспаления.
Другие тесты включают:
- колоноскопия (чтобы заглянуть внутрь толстой кишки и кишечника)
- эндоскопия (для обнаружения воспаления и аномалий в пищеводе и желудке)
- верхних отделов желудочно-кишечного тракта (специальный рентгеновский тест, в котором используется контрастный краситель для проверьте наличие новообразований, язв, воспалений, закупорок и других аномалий в желудке)
Образцы крови, мочи и стула также могут быть собраны для поиска доказательств бактериальных, вирусных и паразитарных инфекций.
Не все формы боли в животе можно предотвратить. Однако вы можете минимизировать риск развития боли в животе, выполнив следующие действия:
- Соблюдайте здоровую диету.
- Пейте воду часто.
- Регулярно выполняйте упражнения.
- Ешьте меньшими порциями.
Если у вас кишечное расстройство, например болезнь Крона, соблюдайте диету, которую назначил вам врач, чтобы уменьшить дискомфорт. Если у вас ГЭРБ, не ешьте за 2 часа до сна.
Слишком раннее положение лежа после еды может вызвать изжогу и боли в животе.Постарайтесь подождать не менее 2 часов после еды, прежде чем лечь.
Боль в животе: причины, типы и профилактика
Боль в животе — это боль, возникающая между грудной и тазовой областями. Боль в животе может быть спастической, ноющей, тупой, прерывистой или острой. Это также называется болью в животе.
Воспаление или заболевания органов брюшной полости могут вызывать боль в животе. Основные органы, расположенные в брюшной полости, включают:
- кишечник (тонкий и толстый)
- почки
- аппендикс (часть толстого кишечника)
- селезенка
- желудок
- желчный пузырь
- печень
- поджелудочная железа
вирусная , бактериальные или паразитарные инфекции, поражающие желудок и кишечник, также могут вызывать сильную боль в животе.
Боль в животе может быть вызвана многими причинами. Однако основными причинами являются инфекция, аномальный рост, воспаление, непроходимость (закупорка) и кишечные расстройства.
Инфекции в горле, кишечнике и крови могут вызвать попадание бактерий в пищеварительный тракт, что приводит к боли в животе. Эти инфекции также могут вызывать изменения в пищеварении, такие как диарея или запор.
Спазмы, связанные с менструацией, также являются потенциальным источником боли в нижней части живота, но чаще известно, что они вызывают боль в области таза.
К другим частым причинам боли в животе относятся:
Заболевания, поражающие пищеварительную систему, также могут вызывать хроническую боль в животе. Наиболее частыми являются:
Причины сильной боли в животе включают:
Боль в животе может быть описана как локализованная, спазматическая или коликообразная.
Локализованная боль ограничена одной областью живота. Этот тип боли часто вызван проблемами в том или ином органе. Наиболее частой причиной локализованной боли является язва желудка (открытые язвы на внутренней оболочке желудка).
Спастическая боль может быть связана с диареей, запором, вздутием живота или метеоризмом. У женщин это может быть связано с менструацией, выкидышем или репродуктивными осложнениями. Эта боль приходит и уходит и может пройти сама по себе без лечения.
Коликообразная боль — симптом более тяжелых состояний, например камней в желчном пузыре или почках. Эта боль возникает внезапно и может ощущаться как сильный мышечный спазм.
Местоположение боли в брюшной полости может указывать на ее причину.
Боль, распространенная по всему животу (не в одной конкретной области), может указывать на:
Боль, сосредоточенная в нижней части живота, может указывать на:
У женщин боль в репродуктивных органах нижней части живота может быть вызвана:
Боль в верхней части живота может быть вызвана:
Боль в центре живота может быть от:
- аппендицита
- гастроэнтерита
- травмы
- уремии (скопление продуктов жизнедеятельности в крови)
нижней левой части живота Причиной боли может быть:
- Болезнь Крона
- рак
- инфекция почек
- кисты яичника
- аппендицит
Боль в верхнем левом углу живота иногда вызывается:
Причины боли внизу живота справа включают:
- аппендицит
- грыжа (когда орган выступает через слабое место в мышцах живота)
- инф. ection
- рак
- грипп
Боль в правом верхнем углу живота может быть от:
- гепатита
- травмы
- пневмонии
- аппендицита
Легкая боль в животе может пройти без лечения.Однако в некоторых случаях боль в животе может потребовать обращения к врачу.
Позвоните 911, если боль в животе сильная и связана с травмой (в результате несчастного случая или травмы), давлением или болью в груди.
Вам следует немедленно обратиться за медицинской помощью, если боль настолько сильна, что вы не можете сидеть на месте или вам нужно свернуться в клубок, чтобы устроиться поудобнее, или если у вас есть одно из следующего:
Запишитесь на прием к врачу, если вы испытываете любой из следующих симптомов:
- боль в животе, которая длится дольше 24 часов
- длительный запор
- рвота
- ощущение жжения при мочеиспускании
- лихорадка
- потеря аппетита
- необъяснимая потеря веса
Позвоните своему врачу, если вы беременны или кормите грудью и испытываете боль в животе.
Если у вас еще нет гастроэнтеролога, инструмент Healthline FindCare может помочь вам найти врача в вашем районе.
Причину боли в животе можно диагностировать с помощью серии тестов. Перед назначением анализов ваш врач проведет медицинский осмотр. Это включает в себя легкое нажатие на различные области живота, чтобы проверить его на нежность и опухоль.
Эта информация в сочетании с серьезностью боли и ее локализацией в брюшной полости поможет вашему врачу определить, какие анализы заказать.
Визуализирующие тесты, такие как МРТ, ультразвук и рентгеновские лучи, используются для детального просмотра органов, тканей и других структур в брюшной полости. Эти тесты могут помочь диагностировать опухоли, переломы, разрывы и воспаления.
Другие тесты включают:
- колоноскопия (чтобы заглянуть внутрь толстой кишки и кишечника)
- эндоскопия (для обнаружения воспаления и аномалий в пищеводе и желудке)
- верхних отделов желудочно-кишечного тракта (специальный рентгеновский тест, в котором используется контрастный краситель для проверьте наличие новообразований, язв, воспалений, закупорок и других аномалий в желудке)
Образцы крови, мочи и стула также могут быть собраны для поиска доказательств бактериальных, вирусных и паразитарных инфекций.
Не все формы боли в животе можно предотвратить. Однако вы можете минимизировать риск развития боли в животе, выполнив следующие действия:
- Соблюдайте здоровую диету.
- Пейте воду часто.
- Регулярно выполняйте упражнения.
- Ешьте меньшими порциями.
Если у вас кишечное расстройство, например болезнь Крона, соблюдайте диету, которую назначил вам врач, чтобы уменьшить дискомфорт. Если у вас ГЭРБ, не ешьте за 2 часа до сна.
Слишком раннее положение лежа после еды может вызвать изжогу и боли в животе.Постарайтесь подождать не менее 2 часов после еды, прежде чем лечь.
Боль в животе у взрослых — Better Health Channel
Боль в животе — это боль, которая ощущается в любом месте от ребер до таза. Это также известно как боль в животе или животе. В брюшной полости находится множество органов, включая желудок, печень, поджелудочную железу, тонкий и толстый кишечник, а также репродуктивные органы. В брюшной полости также есть крупные кровеносные сосуды.К серьезным причинам боли в животе относятся аппендицит и проблемы с беременностью.Однако в большинстве случаев боли в животе безвредны и проходят без хирургического вмешательства.
Большинству людей нужно только облегчение симптомов. Иногда боль в животе может прекратиться, и причина никогда не будет известна, или может быть, что причина становится более очевидной со временем.
Когда обращаться к врачу по поводу боли в животе
Обратитесь к врачу или в отделение неотложной помощи ближайшей больницы, если у вас есть:- сильная боль
- Боль, продолжающаяся несколько часов
- Боль и / или вагинальное кровотечение, если вы беременны
- Боль в мошонке у мужчин
- боль и рвота или одышка
- боль и рвота кровью
- кровь в дефекации или моче
- Боль, которая распространяется на грудь, шею или плечо
- Лихорадка и пот
- становятся бледными и липкими
- не может мочиться
- Невозможность опорожнения кишечника или отхождения газов
- любые другие проблемы.
Симптомы боли в животе у взрослых
Тип боли может сильно различаться. Когда возникает боль в животе, она может:- быть острым, тупым, колющим, похожим на судороги, скрученным или соответствовать многим другим характеристикам
- быть кратким, приходить и уходить волнами, а может быть постоянным
- вызывает рвоту (рвоту)
- заставляет вас оставаться на месте или заставляет вас так беспокоиться, что вы ходите вокруг, пытаясь найти «правильную позицию».
- варьируются от незначительной проблемы до проблемы, требующей срочной операции.
Причины боли в животе у взрослых
Есть много причин, по которым у вас могут быть боли в животе. Людей часто беспокоят аппендицит, камни в желчном пузыре, язвы, инфекции и проблемы с беременностью. Врачи также беспокоятся об этих, а также многих других состояниях. Боль в животе может исходить не от живота. Некоторые неожиданные причины включают сердечные приступы и пневмонию, состояния в области таза или паха, некоторые кожные высыпания, такие как опоясывающий лишай, и проблемы с мышцами желудка, такие как растяжение.Боль может возникать вместе с проблемами мочеиспускания, дефекации или менструальными проблемами. При таком большом количестве органов и структур в брюшной полости врачу может быть сложно точно определить причину вашей проблемы. Врач задаст вам несколько вопросов, а затем внимательно вас осмотрит. Врач не может проводить дальнейшие анализы. Причина вашей боли может быть совершенно несерьезной. Другой сценарий может заключаться в том, что врач не может найти причину, но боль проходит в течение нескольких часов или дней.Все, что может сделать врач, — это убедиться, что боль не требует хирургического вмешательства или госпитализации.
Диагностика боли в животе у взрослых
Если необходимы обследования и тесты, они могут включать:- Ректальное исследование для проверки на скрытую кровь или другие проблемы
- Если вы мужчина, врач может проверить ваш пенис и мошонку
- Если вы женщина, врач может провести осмотр органов малого таза, чтобы проверить наличие проблем в вашей матке (матке), фаллопиевых трубах и яичниках, а также провести тест на беременность.
- Анализ крови для выявления инфекции (которая вызывает повышенное количество лейкоцитов) или кровотечения (что вызывает снижение количества крови или гемоглобина)
- Другие анализы крови могут определять ферменты в печени, поджелудочной железе и сердце, чтобы определить, какой орган может быть вовлечен
- Анализ мочи на наличие инфекции в моче или крови (при наличии камня в почках)
- ЭКГ (электрическое изображение сердца) для исключения сердечного приступа
- другие исследования, включая рентген, ультразвук или компьютерную томографию
- Иногда вас могут направить к другому врачу, чтобы он помог найти причину проблемы. Эндоскопия
- — это исследование, при котором гибкая трубка со светом и видеокамерой на конце используется для исследования некоторых внутренних органов без хирургического вмешательства. В зависимости от того, какой орган просматривается, используются разные названия.
Лечение боли в животе у взрослых
Ваше лечение зависит от того, что вызывает у вас боль, но может включать:- Обезболивающее — боль может не исчезнуть полностью с помощью обезболивающих, но она должна облегчиться.
- Жидкости — вам могут вводить жидкости в вену для коррекции потери жидкости и отдыха кишечника.
- Лекарства — например, вам могут дать что-то, чтобы остановить рвоту.
- Голодание — врач может попросить вас ничего не есть и не пить, пока не станет известна причина вашей боли.
Заботьтесь о себе дома
Большинство болей в животе проходит без специального лечения. Руководствуйтесь вашим доктором, но вы можете сделать несколько вещей, чтобы облегчить боль, в том числе:- Поместите на живот бутылку с горячей водой или нагретый мешок с пшеницей.
- Примите теплую ванну. Будьте осторожны, чтобы не обжечься.
- Пейте много прозрачных жидкостей, например воды.
- Уменьшите потребление кофе, чая и алкоголя, так как они могут усилить боль.
- Когда вам снова разрешат есть, начните с прозрачных жидкостей, а затем переходите к более мягким продуктам, таким как крекеры, рис, бананы или тосты. Ваш врач может посоветовать вам избегать определенных продуктов.
- Больше отдыхайте.
- Попробуйте антациды, отпускаемые без рецепта, чтобы уменьшить некоторые виды боли.
- Примите легкие обезболивающие, например парацетамол. Проверьте правильность дозы на упаковке. Избегайте приема аспирина или противовоспалительных препаратов, если только врач не посоветовал их принимать. Эти препараты могут усиливать некоторые виды боли в животе.
Куда обратиться за помощью
Контент-партнер
Эта страница была подготовлена после консультаций и одобрена: Лучший канал здоровья — (нужен новый cp)
Последнее обновление: Март 2012 г.
Контент на этом веб-сайте предоставляется только в информационных целях.Информация о терапии, услуге, продукте или лечении никоим образом не поддерживает и не поддерживает такую терапию, услугу, продукт или лечение и не предназначена для замены рекомендаций вашего врача или другого зарегистрированного медицинского работника. Информация и материалы, содержащиеся на этом веб-сайте, не предназначены для использования в качестве исчерпывающего руководства по всем аспектам терапии, продукта или лечения, описанных на веб-сайте. Всем пользователям настоятельно рекомендуется всегда обращаться за советом к зарегистрированному специалисту в области здравоохранения для постановки диагноза и ответов на свои медицинские вопросы, а также для выяснения того, подходит ли конкретная терапия, услуга, продукт или лечение, описанные на веб-сайте, в их обстоятельствах.Штат Виктория и Департамент здравоохранения и социальных служб не несут ответственности за использование любыми пользователями материалов, содержащихся на этом веб-сайте.


 П., Бурбелло А.Т., Шабров А.В. (2004) Современные лекарственные средства: клинико-фармакологический справочник практического врача. Нева, Санкт-Петербург, 896 с.
П., Бурбелло А.Т., Шабров А.В. (2004) Современные лекарственные средства: клинико-фармакологический справочник практического врача. Нева, Санкт-Петербург, 896 с.

 В этой ситуации нельзя давать обезболивающие лекарства до осмотра врача.
В этой ситуации нельзя давать обезболивающие лекарства до осмотра врача. д.).
д.).  Изменение цвета мочи и кала также является признаком блокады желчных путей. При этом моча, как правило, приобретает темный цвет, а кал светлеет. Интенсивная судорожная боль, сопровождаемая черным или кровянистым стулом, указывает на наличие внутреннего кровотечения и требует немедленной госпитализации.
Изменение цвета мочи и кала также является признаком блокады желчных путей. При этом моча, как правило, приобретает темный цвет, а кал светлеет. Интенсивная судорожная боль, сопровождаемая черным или кровянистым стулом, указывает на наличие внутреннего кровотечения и требует немедленной госпитализации.