УЗИ на 33 неделе беременности: фото, норма
В период с 32 по 34 неделю всем будущим мамам предстоит третье скрининговое УЗИ, определяющее состояние плода. По результатам этого исследования можно будет не только узнать, как себя ощущает ребенок и соответствует ли его состояние норме, но и предположить, каким способом будет проводиться родоразрешение. УЗИ на этом сроке очень важно, так что пройти его надо обязательно.
Беременность 33 недель на УЗИ
Бипариетальный размер головы ребенка 84 мм, лобно-затылочный размер 107 мм, окружность головки 311 мм, окружность живота 296 мм, бедро 63 мм, голень 58 мм, плечо 58 мм, предплечье 50 мм, кости носа 11,4 мм. Плацента имеет толщину 33 мм (нормальные значения могут колебаться от 26 до 42,7 мм), степень ее зрелости – 1. Индекс околоплодных вод составляет 70-279 мм, в среднем 143 мм.
С помощью доплер-приставки специалист также оценивает качество кровотока в сосудах пуповины, структуру плаценты, строение стенок матки и др.
Вредно ли УЗИ на таком сроке?
Даже если у Вас есть проблемы с беременностью, Вы можете быть уверены, что процедура УЗИ не принесет Вам никаких дополнительных неприятностей и не вызовет ухудшений в Вашем состоянии. Напротив, она будет очень полезна, так как даст врачам точную информацию о том, что происходит с Вашим малышом.
Как выглядит малыш
Ребенок практически полностью сформирован, его вес составляет примерно 1800 г, рост 42-43 см. В принципе, в это время Вы уже можете не так сильно бояться преждевременных родов, как раньше, потому что и семимесячных малышей сейчас успешно выхаживают. Тем не менее, не забывайте о предосторожностях и продолжайте себя беречь, потому что легкие малыша пока незрелые, и в идеале ему все же стоит задержаться в матке до подходящего срока.
В 33 недели, плюс-минус еще несколько недель, Ваш ребенок может довольно часто икать, что Вы определите по ритмичным вздрагиваниям живота. Многие врачи связывают это с гипоксией, то есть, кислородным голоданием плода, но на поздних сроках икоту можно считать вариантом нормы. Просто дыхательный центр малыша «тренируется», и он делает первые дыхательные движения. Не волнуйтесь, он не захлебнется водами, и ничего страшного с ним не случится. И вообще, в легкие воды никак не попадут, они пока что закрыты, и расправятся только с первым вдохом, который Ваш ребенок сделает сразу после рождения.
Малышу уже становится маловато места для движений, поэтому иногда его толчки могут восприниматься Вами слегка болезненно. Но это не должно быть постоянным явлением; если ребенок много двигается и при этом причиняет Вам боль, обязательно в срочном порядке обратитесь к врачу, подобное не является нормой.
Возможные патологии на УЗИ в 33 недели
Исследование позволяет установить практически любые нарушения со стороны ребенка, матки и плаценты, например: задержка внутриутробного развития плода, многоводие, маловодие, старение или кисты плаценты, пороки сердца у малыша, обвитие пуповиной, миомы матки и др.
С результатами обследования Вам стоит обязательно вернуться к гинекологу, у которого Вы наблюдаетесь. Он «переведет» и объяснит Вам все, что написано в заключении, и предложит лечение, если оно будет необходимо.
Как чувствует себя будущая мама
Большой живот – вот что может причинять Вам наибольший дискомфорт в этот период. Вы становитесь медлительнее, Вам неудобно лежать в удобных позах, тело быстро затекает при сохранении одного положения. Даже нормально завязать шнурки или застегнуть сапоги становится проблемой. Но все это не беда, главное, чтобы с Вашим здоровьем и ребенком было все в порядке. И пусть Вас не ужасает, что в «таком» состоянии Вам ходить еще почти 2 месяца: пройдет время, и Вы с нежностью будете вспоминать о том, как у Вас на животе не сходилась молния от куртки, или как Вы не могли нормально поднять упавшую перчатку.
Ваши действия на 33 неделе беременности
Продолжайте правильно питаться, достаточно спать и регулярно ходить на прогулки. Старайтесь избегать стрессовых ситуаций. Если у Вас есть признаки анемии, не забывайте принимать препараты железа. А вот прием витаминов, которые Вы исправно пьете с начала беременности, можно уже приостановить, оставив лишь йод в дозе 200 мкг в день. Если малыш «обещает быть» крупным, это тем более актуально. Есть ряд исследований, говорящих о том, что дополнительный прием витаминов на последних неделях беременности способствует увеличению пропорций тела ребенка.
Не воспринимайте данное замечание буквально – это не значит, что теперь, чтобы легко родить, Вы вообще должны не кормить ребенка и сесть на жесткую диету. Питание обязательно должно быть полноценным, просто, если хотите, теперь Вы можете обойтись и без специальных витаминов. Если же Вы не желаете от них отказываться, что очень даже оправдано в холодное время года при дефиците свежих овощей и фруктов, это тоже Ваше право.
В женской консультации Вас могут направить на КТГ – кардиотокографию. Это специальное, безвредное исследование, которое определяет взаимную зависимость между двигательной активностью малыша и его сердцебиением. Оценив результаты, можно сделать вывод, насколько хорошо чувствует себя ребенок, есть ли у него гипоксия, и т.д. Даже женщинам, у которых нет особенных проблем, в последние недели КТГ назначают каждые 10 дней. Советуем Вам исправно посещать эти процедуры, чтобы вместе с доктором следить за состоянием малыша.
Времени до родов еще довольно много, но можете уже начать присматривать роддом, в котором Ваша кроха появится на свет. К сроку 36 недель желательно будет уже определиться и подобрать себе врача.
PS: Читайте также 3Д УЗИ при беременности (3D УЗИ), 4Д Узи при беременности (4D УЗИ)
Похожие статьи
расшифровка, норма размеров плода по таблице
Ультразвуковое обследование, проводимое на 32 неделе беременности, относится к разряду обязательных скринигов. Оно позволяет определить патологии в развитии плода, плаценты. Особенно важна расшифровка УЗИ 32 недели беременности, которая позволяет удостовериться в нормальном росте малыша.
Для чего нужно исследование
УЗИ в 32 недели беременности проводится для следующих целей:
- Выявления соматического отклонения плода.
- Определения плацентарной недостаточности.
- Выявления предлежания ребеночка, которое на данном сроке довольно часто бывает окончательным.
Расшифровка результатов
Кроме того, на данном сроке можно оценить пропорции, размеры ребенка, которые также являются показателем нормального его развития. Прежде всего в ходе диагностики производится оценка размера рук, ног, головы, груди, живота. Многие будущие родители задаются вопросом, каковы нормы УЗИ на 32 неделе беременности. Здоровый малыш должен иметь следующие параметры:
- длина плеча от 52 до 62 мм;
- длина предплечья от 45 до 55 мм;
- длина бедра от 55 до 65 мм;
- длина голени от 50 до 60 мм;
- бипариетальный размер головки от 75 до 90 мм;
- лобно-затылочный размер головки от 95 до 110 мм;
- обхват головы от 280 до 330 мм;
- обхват живота от 255 до 315 мм.
Перечисленные показатели относятся к разряду относительных, так как важнейшая роль в размерах плода отдана генетическим особенностям, которые на данном сроке уже ярко проявляются. Однако, если в ходе процедуры обнаружились параметры ребенка, которые сильно отличаются от норм, то имеется риск развития гипертрофии, являющейся показателем нарушения зрелости плаценты.
Сердцебиение ребенка на 32 неделе должно быть в пределах 140–160 ударов в минуту. Измененное число сердцебиений говорит о патологии плода, возможности возникновения преждевременных родов.
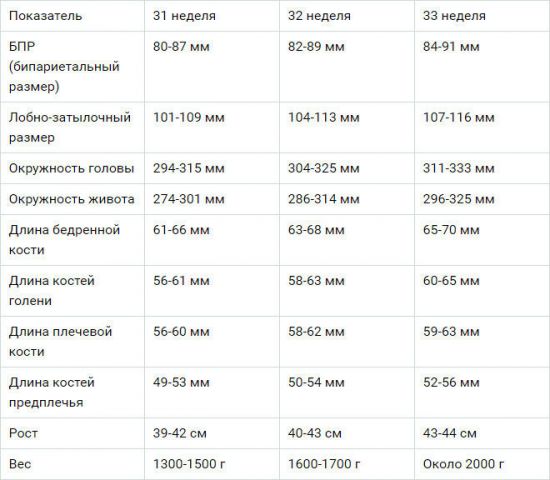
Таблица размеров плода в зависимости от срока беременности
Вес ребеночка
На 32 неделе ребеночек уже не находится на стадии эмбриона, он имеет довольно внушительный вес. Масса плода на данном сроке достигает 2000 г. Тем не менее, если женщина худенькая, то норма веса может быть от 1600 до 1700 г. У больших женщин ребеночек может достигать до 2100 г. В этот период уже играет большую роль наследственная предрасположенность. Кроме того, у мамочек, которые в ходе беременности переболели инфекционными заболеваниями, масса тела малыша может быть меньше средних показателей.
Это не относится к патологическому явлению. Встречаются случаи низкой массы тела плода у женщин, имеющих сбои гормонального фона. Если женщина вынашивает двойню или тройню, то параметры массы тела детей будут существенно отличаться. Это напрямую зависит от того, сколько деток вынашивает беременная. Бывают случаи, когда вес младенцев серьезно разнится. Это связано с тем, что один плод развивается интенсивнее другого. В норме вес двойни обычно на 32 неделе колеблется от 1650 до 1700 г.
Исследование женщины
Помимо диагностирования плода, УЗИ на 32 неделе беременности позволяет оценить состояние репродуктивных органов женщины. Нормальная толщина плаценты должна варьироваться от 25 до 42 мм. Причем плацента не должна прилегать к зеву матки, должна от него отходить на 7 см. Это говорит о 1 степени развития плаценты. На ультразвуковом исследовании данная степень зрелости определяется неглубокими углублениями, появлением немногочисленных эхогенных очагов.
Если по УЗИ определяется 2 степень, то это является признаком преждевременного старения плаценты. Данное состояние влечет за собой:
- поздний токсикоз;
- инфекции;
- сахарный диабет.
В этом случае следует начинать скорое лечение беременных, которое может улучшить ситуацию и не допустить развитие серьезных патологий плода. Толщина плаценты должна быть не больше 45 мм. Если в ходе ультразвуковой диагностики определились большие параметры, то это является признаком внутриутробного инфицирования, размеры меньше средних говорят о преждевременном старении плаценты.
Большое значение в ходе процедуры уделяется вычислению объема околоплодных вод. Во время вычислений врач условно делит живот женщины на 4 части по вертикали и горизонтали. Далее производится суммирование всех четырех показателей. Нормой является количество околоплодных вод от 20 до 80 мм. Выход за эти границы является маловодием или многоводием соответственно и требует медицинского вмешательства.
Во время оценки пуповины определяется количество сосудов, наличие петлей, узлов, обвития вокруг шеи плода. Врач осматривает матку, определяет имеется ли повышенный тонус, который часто приводит к преждевременным родам. Если у женщины диагностируются миоматические узлы, то анализируется кровоток. На данном сроке должна быть полностью закрыта шейка матки, иначе возникает риск преждевременных родов.
Трехмерное сканирование позволяет увидеть действия плода в момент диагностирования
УЗИ с Допплером
Имеются случаи, когда на 32 неделе одновременно с УЗИ проводится допплеровское исследование. Оно позволяет оценить состояние артерий, функционирование сердечной деятельности ребеночка, сосудов матки, пуповины. Показанием к допплеровскому обследованию служит:
- состояние женщины. К данной категории относится наличие у беременной артериальной гипертонии, почечных заболеваний, сахарного диабета, позднего токсикоза, резус-конфликта;
- состояние системы женщины-ребенок. В эту ситуацию входит маловодие, преждевременное старение плаценты, нарушенный кровоток по артериям пуповины;
- состояние плода включает нарушенный сердечный ритм, диагностируемый порок сердца, гипоксию.
Кроме того, УЗИ, оснащенное Допплером, проводится при многоплодной беременности, так как несколько плодов могут привести к неравномерному распространению кровотока. Также данной диагностике подлежат женщины, у которых ранее были выкидыши, замершие беременности. Диагностирование с Допплером можно проводить не единожды. Это особенно важно для контроля за качеством назначенного лечения.
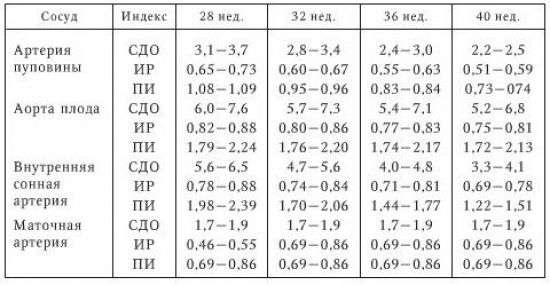
Норма доплеровского исследования в зависимости от срока беременной
Диагностируемые патологии
Третий скрининг может диагностировать наличие следующих патологий:
- фетоплацентарную недостаточность, которая возникает в том случае, когда плацентарная зрелость не соответствует сроку;
- обвитие пуповиной. Данное состояние не несет угрозы плоду в том случае, если не вызывает нарушение кровотока;
- несоответствие размеров малыша, тазовое предлежание;
- предрасположенность к преждевременным родам, которая проявляется в укороченной шейки матки;
- измененный объем околоплодных вод, который может проявляться как многоводием, так и маловодием;
- при наличии рубца – выявить его несостоятельность;
- кислородное голодание плода.
Ультразвук, проведенный на 32 неделе, позволяет оценить состояние ребеночка и женщины. Данная диагностика важна, поскольку дает возможность улучшить состояние малыша.
вес ребенка – норма и расшифровка, показатели, размеры плода – таблица
Проведение ультразвукового исследования в третьем триместре беременности проводится по определенным медицинским показаниям. Обычно такое исследование назначается беременной, у плода которой имеются определенные патологии развития.
Цель проведения
Выполнение исследования в этом периоде беременности довольно часто совпадает со временем третьего скрининга. Обычно это обследование выполняется на 30-32 неделе внутриутробного развития плода.
Нужно отметить, что проведение УЗИ на данном сроке беременности может быть показано не всем женщинам.
С помощью ультразвукового обследования врачи могут определить основные показатели развития плода. Этот метод позволяет провести полноценную комплексную фетометрию. Это исследование включает довольно много различных параметров.
32 акушерская неделя – это срок, когда организм малыша уже практически полностью сформирован. Такая физиологическая особенность позволяет определять уже довольно много различных показателей.
Довольно часто врачи назначают прохождение УЗИ для определения окончательной тактики родовспоможения. Мамочкам, у которых на этом сроке выявлено тазовое предлежание плода, может потребоваться также повторное проведение ультразвукового исследования за пару недель до родов.
УЗИ на 31-32 неделе беременности также может назначаться при многоплодной беременности. Особенно часто эта ситуация встречается в том случае, если у одного из плодов выявлены дефекты внутриутробного развития. В сложных клинических случаях врачи могут прибегнуть к назначению ультразвукового исследования экспертного уровня.Безусловно, во время проводимого ультразвукового обследования можно провести и определение пола будущего малыша. Обычно это проводится в тех случаях, когда беременная женщина пропустила предшествующий скрининг. В большинстве случаев пол будущего ребенка определяется в середине второго триместра.
УЗИ на этом этапе беременности может проводиться разными способами. Для определения патологий кровотока используется допплерография. С помощью этого метода специалисты, выполняющие диагностику, могут определить различные патологии питающих плод плацентарных и маточных кровеносных сосудов.
Также допплерография успешно применяется для выявления формирующихся сердечных пороков у плода.
Следует отметить, что будущим мамочкам, у которых во время проведения УЗИ на этом сроке беременности врачи обнаружили какие-либо отклонения от нормы, не следует сразу же начинать паниковать.
Одно заключение ультразвукового теста еще совсем не является диагнозом. Трактовку результата обязательно проводит акушер-гинеколог, наблюдающий беременную женщину во всем периоде беременности.
Основные исследуемые параметры
Третий триместр – завершающий этап внутриутробного развития малыша. Для оценки патологий в этот период беременности врачи разработали целый ряд различных клинических показателей.Для комплексного заключения обязательно требуется сопоставление всех полученных результатов.
Фетометрия – базовое исследование, которое активно проводится в этот период. Этот метод позволяет оценить основные показатели анатомии плода. Для этого во время проведения исследования врач УЗИ оценивает несколько параметров. К таким показателям относятся бипариетальный размер и окружность головки плода, а также окружность живота.
Обязательно определяются
Во время исследования, которое проводится на этом сроке беременности, обязательно оценивается также и окружность живота. Врачи установили, что этот показатель часто связан с окружностью головы. Если животик малыша слишком большой в диаметре, то это может быть проявлением весьма опасной патологии – асцита. Она характеризуется накоплением избыточного количества жидкости в брюшной полости у ребенка.
На этом сроке беременности можно определить и предполагаемый вес малыша. Опытный специалист УЗИ определит, сколько весит плод с точностью до десятков граммов. Слишком крупный плод – это, как правило, показание к проведению кесарева сечения, особенно в случае слишком узкого таза у матери. Недостаточный вес обычно встречается у одного или обоих малышей при многоплодной беременности.
Оценка работы всех жизненно важных систем организма плода – очень важный шаг в проведении ультразвукового исследования. В это время доктор уже отлично определяет сердцебиение плода. Превышение или снижение данного показателя ниже нормальных значений свидетельствует о формировании патологий в работе сердечно-сосудистой системы. Особенно опасны такие проявления в случае наличия у матери заболеваний сердца в анамнезе.
Выявление сердечных пороков необходимо. Современные методики позволяют выявлять такие дефекты достаточно эффективно. Патологии развития сердечных клапанов и появление на них патологических потоков крови (регургитации) могут стать показанием для проведения хирургической коррекции сразу же после рождения ребенка.
С помощью УЗИ на этом сроке беременности можно выявить также и различные аномалии развития почек и мочевыводящих путей у плода. Квалифицированные специалисты могут также определить и формирующиеся патологии лоханки и мочевого пузыря. Наряду с исследованием мочевыводящей системы, доктор обязательно оценивает работу желудочно-кишечного тракта и дыхательной системы у плода.
Исследование позвоночника у малыша проводится только при подозрении на наличие генетических или хромосомных заболеваний. Для этого врач УЗИ исследует линейное сечение позвоночника. Изучаются также и остистые отростки. Если во время исследования специалист УЗИ выявил какие-либо существенные дефекты и у него возникли подозрения о наличии признаков хромосомных болезней, то он направит будущую мамочку на консультацию к генетику.
Плацента, или «детское место» – это очень важный орган при беременности. Через него малыш получает все необходимые питательные вещества, а также кислород. Это происходит благодаря единой с матерью системы маточно-плацентарного кровотока.
Оценка толщины плаценты, а также тонуса и строения ее кровеносных сосудов обязательно проводится при исследовании в этот период беременности.
Во время любого ультразвукового обследования врач обязательно оценивает и основные параметры внутренних половых органов будущей мамы. Это необходимо для своевременного выявления патологий, которые могут привести к нарушению течения беременности и трудностям во время родов.
Для этого исследуется внутренняя поверхность матки, а также определяются размеры ее придатков и яичников. Во время УЗИ можно выявить новообразования и кисты. Если эти патологии у беременной женщины были выявлены еще до наступления беременности, то в такой ситуации обязательно оценивается динамика их роста. При неблагоприятном течении миомы или кисты может потребоваться тщательный подбор необходимой тактики родовспоможения.
Нормы исследуемых параметров
Нормальным врачи считают головное предлежание. Слишком активные малыши могут несколько раз менять свое положение в утробе матери. Обычно к концу третьего триместра предлежание уже становится постоянным. В некоторых ситуациях врачи могут назначить и повторное проведение УЗИ через 2-3 недели.
Расположение плаценты на задней стенке является наиболее оптимальным. Также врачи определяют, насколько высоко располагается этот орган от внутреннего зева матки. Если плацента прикрепляется к нему слишком низко, то это может быть следствием ее приращения или привести к различным патологиям.
Во время проведения исследования также обязательно оценивается шейка матки. В норме этот показатель должен быть более 30 мм. Укорочение шейки матки является крайне неблагоприятным симптомом истмико-цервикальной недостаточности. В этом случае требуется дополнительное наложение швов с целью устранения этой патологии.
Очень важно во время проведения такого исследования оценить и тонус матки. Гипертонус может привести к преждевременным родам. Также это состояние способствует формированию плацентарной недостаточности.
Индекс амниотической жидкости – очень важный показатель, который также оценивается в этот период беременности. Слишком большое ее накопление является проявлением многоводия. В норме этот показатель составляет 140-269 мм. Существенное снижение данного показателя свидетельствует о проявлении маловодия.
Размеры плода
Для удобства оценки внутриутробного развития плода на этом сроке беременности врачи пользуются специальной таблицей, в которой представлены все нормальные значения основных исследуемых показателей:
Расшифровка результатов
Будущим мамочкам следует помнить о том, что трактовку полученных значений исследования проводит акушер-гинеколог, а не специалист УЗИ. Одно заключение ультразвукового теста еще не является диагнозом. Для подтверждения или исключения патологии у плода требуется также сопоставление УЗИ-заключения с биохимическими анализами, которые были проведены в разные периоды беременности.
Тахикардия – неблагоприятный симптом, который может свидетельствовать о гипоксии плода. К развитию данного состояния может привести обвитие шеи малыша пуповиной. Также учащенное сердцебиение встречается при некоторых сердечных пороках.
Брадикардия, выявленная на этом сроке у плода, может быть следствием отставания в внутриутробном развитии. Проявляется этот симптом также и при наличии некоторых сердечно-сосудистых аномалий. Снижение сердцебиения у плода ниже 130 ударов в минуту требует обязательной тщательной диагностики на предмет выявления различных пороков клапанного аппарата сердца.
На данном этапе беременности зрелость плаценты обычно первой степени. На более ранних стадиях она бывает нулевой. С течением беременности зрелость плаценты повышается. Если плацента не «зреет» к родам, то это является уже патологическим состоянием.
Исследование толщины плаценты также обязательно проводится. Меньшая толщина этого органа встречается при возможном развитии плацентарной недостаточности. Слишком толстая плацента может свидетельствовать о развитии отека или ее воспалении. К развитию таких патологических изменений приводят различные вирусные и бактериальные инфекции.
УЗИ на 34 неделе беременности: для чего проводится исследование
В рамках перинатальной диагностики беременная пациентка проходит 3 обязательных ультразвуковых скрининговых исследования. УЗИ на 34 неделе беременности в основном проводится с целью выбора оптимальной тактики родоразрешения. Миграция плаценты завершена, размеры ребенка не дают возможности существенно изменить принятое им положение. Дополнительно проводится оценка показателей фетометрии и кровообращения в сосудах пуповины.
Что происходит с малышом на этом сроке
Ребенок на 34 неделе стремительно увеличивается в размерах, набирает вес. Для роста костей ребенку необходим кальций. При отсутствии поступления элемента с пищей или витаминными комплексами субстанция вымывается из организма матери. Активность плода не совпадает с материнской – происходит подготовка к самостоятельному существованию.
Все органы и системы сформированы, младенец готовится к появлению на свет. При преждевременно начавшихся родах легкие ребенка обеспечат полноценный вдох. Недоразвитой остается подкожная клетчатка, поэтому терморегуляция новорожденного на 34 неделе будет нарушена. Для такого срока вес ребенка в норме составляет 2 кг.

Что чувствует мама
Размеры плода и матки достаточно велики. Пациентки на 34 неделе испытывают тяжесть, повышенную утомляемость, боли в пояснице, затруднение полного вдоха, отечность конечностей. Из-за сдавления мочеточников и мочевого пузыря отмечается учащение мочеиспускания.
Организм женщины готовится к предстоящим родам. Многие женщины начинают испытывать ложные схватки. Подобное явление обусловлено гормональной перестройкой. В отличие от истинных схваток «тренировочные» нерегулярные, непродолжительные. Отмечается появление молозива в молочных железах.
Прибавка массы тела в 34 недели беременности составляет 10-12 кг. В дальнейшем необходимо ограничивать потребление тяжелой, высококалорийной пищи. Переизбыток продуктов в рационе приводит к стремительному увеличению веса ребенка, что грозит утяжелением течения родов, возникновением разрывов.
Для чего делать УЗИ и что оно покажет
Третье плановое исследование выполняется:
- для выяснения позиции, положения, предлежащей части плода;
- для подтверждения особенностей прикрепления и степени зрелости плаценты;
- для фетометрии – измерения всех основных размеров плода по УЗИ, сравнение результатов с таблицами – она позволяет спрогнозировать течение естественных родов;
- для подробного изучения строения сердца, мозга, внутренних органов ребенка;
- для проведения доплерографии сосудов пуповины, установления особенностей кровоснабжения в системе мать-плацента-плод;
- для подсчета количества околоплодных вод;
- для описания шейки матки – длина, степень зрелости, открытие зева.
По полученным результатам УЗИ врач прогнозирует возможность проведения родов через естественные пути, изучает возможные риски.
Подготовка к исследованию, особенности, достоверность и безопасность процедуры
Для проведения УЗИ плода на 34 неделе особой подготовки не требуется. Количество амниотической жидкости позволяет проводить манипуляцию без дополнительного наполнения мочевого пузыря. Положение для процедуры – лежа на спине или на боку.

Аппарат не оказывает негативного влияния на организм матери и ребенка. При этом эхография считается оптимальным средством оценки состояния плода. Доплерография дополнительно позволяет оценить кровоток в сосудах пуповины.
Результаты ультразвукового исследования
В 34 недели беременности показатели УЗИ несильно отличаются от предыдущих:
- определяется в основном головное предлежание;
- нормальное прикрепление детского места по задней стенке;
- плацента находится более чем на 6 см выше внутреннего зева;
- степень зрелости оболочек – 1-2;
- нормальное количество амниотической жидкости;
- цервикальный канал закрыт;
- длина шейки матки – более 3 см;
- нарушения маточно-плацентарного кровотока отсутствуют.
Нормы размещения плода
В гинекологии различают продольное, поперечное и косое положение малыша. На ранних сроках беременности допускается любое возможное расположение зародыша. В конце вынашивания нормальным считается только продольный тип. Предлежать ко входу в малый таз может головка, ягодицы.
Расположение головой вперед наиболее благоприятно для родов через естественные пути. Тазовое предлежание не является показанием к кесареву сечению, рассматривается как вариант нормы. При некрупном плоде, особенно у повторнородящих мам дети появляются на свет без операции. В подобном варианте главное – правильно оценить размеры ребенка, что допустимо при помощи ультразвукового сканирования.
Нормы веса и роста ребенка
Ультразвуковое исследование в 34 недели включает обязательное установление размеров плода и определение соответствия полученных параметров со среднестатистическими для данного срока. Масса тела младенца на данном сроке в норме колеблется от 1850 до 2250 г. Длина тела составляет 35-44 см.
Нормы плаценты и состояния околоплодных вод
До 33 недели детское место имеет 1 степень зрелости. Подобная характеристика – специфический УЗИ-показатель. Степень зрелости плаценты 2 начинает появляться с 34 недель. Поэтому на этом сроке допустимо переходное значение. Градация созревания соотносится со старением плацентарных оболочек. Данное явление происходит всегда. Однако преждевременная зрелость свидетельствует о присутствии нарушений, которые нуждаются в коррекции и часто заканчиваются кесаревым сечением.

Околоплодная жидкость больше подвержена изменениям: будущий ребенок периодически заглатывает и выделяет воду. Нормы УЗИ допускают колебания 80-280 мл. На 34 неделе оптимален показатель 140-150 мл.
Фетометрия плода – не только косточки
Фетометрия представляет собой измерение основных ростовых параметров плода при помощи ультразвукового сканирования и сравнение их с нормативами. Для удобства в качестве эталона выбраны окружности тела и черепа, длина трубчатых костей. В 34 недели беременности УЗИ оценивает следующие размеры:
- Бипариетальный – 8-9,3 см.
- Лобнозатылочный – 10-12 см.
- Обхват головы – 32 см.
- Окружность живота – 27,5-33,5 см.
- Окружность грудной клетки.
- Длина бедра – 6-7 см.
- Дина плеча – 5,4-6,2 см.
- Рост и вес.
Важным моментом выступает изучение строения головного мозга и печени. Размеры рожек боковых желудочков колеблются в пределах 0,7-1,1см, большая цистерна мозга – от 0,5 до 1 см, вертикальный срез печени – 2,2-3,7 см. Дополнительно проводят осмотр сердца, легких, ЖКТ, мочеполовой системы.
| Размеры и окружности, мм | 33 неделя | 34 неделя | 35 неделя |
| бипариетальный | 78-90 | 80-93 | 81-94 |
| лобнозатылочный | 98-114 | 100-118 | 104-120 |
| окружность живота | 269-320 | 278-334 | 285-345 |
| бедренная кость | 59-67 | 60-70 | 64-73 |
| окружность головы | 290-330 | 295-340 | 304-349 |
| плечевая кость | 53-63 | 55-65 | 58-67 |
| предплечье | 46-53 | 48-55 | 50-57 |
| голень | 52-63 | 54-64 | 56-66 |
Представленные размеры плода по УЗИ и таблица средних показателей в соответствии с неделями гестации сравниваются. На основании полученных данных определяется пропорциональность развития будущего младенца.
О чем может говорить отклонение показателей от нормы
Описывая УЗИ на 34 неделе беременности и показатели, отличные от нормы, определяют тактику ведения родов. Если у женщины нет жалоб, незначительные отклонения размера плода не имеют существенного значения, кроме тазового предлежания. Табличные данные не учитывают индивидуальных особенностей и типа конституции.
Срок гестации рассчитывается на основании менструального цикла пациентки. Отставание или опережение параметров ребенка в пределах 2 недель не считают отклонением, особенно если подобная тенденция прослеживается в течение всей беременности. Более тяжелые и внезапные изменения одного из показателей требуют детального изучения и скорее будут выступать признаком патологии.
Расшифровка УЗИ позволяет выявить следующие отклонения:
- неправильное положение плода;
- обвитие петлями пуповины;
- аномалии прикрепления детского места;
- задержку внутриутробного развития;
- фетоплацентарную недостаточность;
- аномалии строения внутренних органов;
- много-, маловодие;
- гидро-, микроцефалию;
- заподозрить преждевременные роды, внутриутробное инфицирование.
УЗИ – вспомогательный безопасный метод наблюдения и оценки состояния матери и плода. Высокая информативность, неинвазивность способа позволяет проводить исследование не только в качестве скрининга, но и с диагностической целью.
Рекомендация ВОЗ по раннему УЗИ при беременности
Рекомендация
Одно ультразвуковое сканирование до 24 недель гестации (раннее ультразвуковое исследование) рекомендуется беременным женщинам для оценки гестационного возраста, улучшения выявления аномалий плода и многоплодной беременности, уменьшения индукции родов при переношенной беременности и улучшения состояния женщины во время беременности.
(рекомендуется)
История публикаций
Дата первой публикации: декабря 2016 г.
Обновлено: Обновление не планируется
Дата оценки: Декабрь 2016
Примечания
- Преимущества раннего ультразвукового сканирования не улучшаются и не могут быть воспроизведены с поздним ультразвуковым сканированием, когда не было раннего ультразвукового сканирования.Таким образом, УЗИ после 24 недель беременности (позднее УЗИ) не рекомендуется беременным женщинам, перенесшим раннее УЗИ. Тем не менее, заинтересованным сторонам следует рассмотреть возможность предложения позднего ультразвукового исследования беременным женщинам, у которых не было раннего ультразвукового исследования, с целью определения количества плодов, предлежания и расположения плаценты.
- GDG отметила, что влияние внедрения дородового ультразвукового исследования на показатели здоровья населения и системы здравоохранения в сельских районах с ограниченными ресурсами не доказано.Тем не менее, внедрение ультразвука для выявления осложнений беременности и подтверждения жизнеспособности плода для женщины и ее семьи в этих условиях могло бы достоверно увеличить использование услуг ДРП и снизить заболеваемость и смертность, если оно сопровождается соответствующей оценкой гестационного возраста, диагностикой, направлением и лечением.
- Текущее многострановое исследование должно предоставить дополнительные данные о воздействии на здоровье, использовании медицинских услуг и информацию, связанную с реализацией ультразвукового исследования в сельских районах с ограниченными ресурсами (1).
- GDG подтвердила, что использование ультразвука на ранних сроках беременности не снижает перинатальную смертность. GDG делает акцент на других преимуществах ультразвука (упомянутых в пунктах выше) и повышенной точности оценки гестационного возраста, что может помочь в лечении в случае подозрения на преждевременные роды и снизить индукцию родов при послеродовой беременности.
- GDG признает, что реализация и расширение этой рекомендации в условиях ограниченных ресурсов будет связано с множеством проблем, которые могут включать политические (бюджетирование сборов и тарифов), логистику (обслуживание оборудования, поставки, техническая поддержка), инфраструктурные (обеспечение надежный источник питания и безопасное хранилище) и ресурсы.
- GDG отметила, что дородовое ультразвуковое исследование является вмешательством, задача которого потенциально может быть передана от обученных сонографистов и врачей к обученным медсестрам, акушеркам и медицинским работникам при условии обеспечения постоянного обучения, удержания персонала, мероприятий по повышению качества и надзора.
- Заинтересованные стороны могли бы компенсировать / снизить стоимость дородового ультразвукового исследования, если ультразвуковое оборудование также используется для других показаний (например, в неотложной акушерской помощи) или другими медицинскими отделениями.
- Выполнение и влияние этой рекомендации на результаты в отношении здоровья, использование медицинских учреждений и справедливость должны контролироваться на уровне службы здравоохранения, региональном и национальном уровнях на основе четко определенных критериев и показателей, связанных с согласованными на местном уровне целевыми показателями.
- Два члена GDG (Лиза Ногучи и Шарлотта Уоррен) указали, что они предпочли бы рекомендовать это вмешательство в определенных контекстах с возможностью проведения тщательного мониторинга и оценки для обеспечения базового стандарта реализации (включая адекватный потенциал для диагностики и лечения осложнений) и отслеживать возможные неблагоприятные воздействия на выполнение других важных мероприятий по охране здоровья матерей и новорожденных.
- Дополнительную информацию см. В Руководстве ВОЗ по ультразвуковой диагностике (2), доступном по адресу:
- http: //www.who.int/medical_devices/publications/manual_ultrasound_pack1 -…
Фон
Диагностическое ультразвуковое исследование используется в различных конкретных обстоятельствах во время беременности, например, когда есть опасения по поводу роста плода и после клинических осложнений. Однако, поскольку неблагоприятные исходы могут возникать и при беременностях без явных факторов риска, были сделаны предположения, что дородовое ультразвуковое исследование при всех беременностях окажется полезным, поскольку позволит раньше обнаруживать проблемы, которые могут быть не очевидны (3), например многоплодные беременности, ЗВУР. , врожденные аномалии, неправильное предлежание и предлежание плаценты — а также путем точной оценки гестационного возраста, что приводит к своевременному и надлежащему лечению осложнений беременности.
Методы
Рекомендации ДРП предназначены для информирования при разработке соответствующей политики здравоохранения и клинических протоколов. Эти рекомендации были разработаны в соответствии с методами, описанными в руководстве ВОЗ по разработке руководств (4). Таким образом, процесс включал: определение приоритетных вопросов и результатов, поиск доказательств, оценку и обобщение доказательств, формулировку рекомендаций и планирование внедрения, распространения, оценки воздействия и обновления руководства.
Качество научных доказательств, лежащих в основе рекомендаций, оценивалось с использованием шкалы «Оценка, разработка и оценка рекомендаций»
.Каким должен быть оптимальный интервал между двумя ультразвуковыми исследованиями?
Справочная информация . Индекс амниотической жидкости (AFI) является одним из основных и решающих компонентов биофизического профиля плода и сам по себе может прогнозировать исход беременности. Очень низкие значения связаны с задержкой внутриутробного развития и почечными аномалиями плода, тогда как высокие значения могут указывать на аномалии ЖКТ плода, сахарный диабет у матери и т. Д. Однако, прежде чем принимать решение о стандартах отсечения аномальных значений для местного населения, следует определить, что составляет нормальный диапазон для конкретного срока беременности и идеальный интервал тестирования. Цели . Установить референсные стандарты для AFI для местного населения после 34 недель беременности и определить оптимальный интервал сканирования для оценки AFI в третьем триместре у антенатальных женщин с низким риском. Материалы и методы . Проспективная оценка AFI была проведена у 50 здоровых беременных женщин в возрасте от 34 до 40 недель с недельными интервалами. Динамика объема околоплодных вод изучалась с увеличением гестационного возраста. В исследование были включены только одноплодные беременности низкого риска с точно установленным гестационным возрастом, которые были доступны для всех еженедельных сканирований от 34 до 40 недель.Женщины с гестационным или явным сахарным диабетом, гипертоническими нарушениями беременности, преждевременным разрывом плодных оболочек и врожденными аномалиями у плода, а также женщины, родившие до 40 полных недель, были исключены из исследования. Для измерения AFI полость матки была условно разделена на четыре квадранта вертикальной и горизонтальной линиями, проходящими через пупок. Трансабдоминальный зонд с линейной решеткой использовался для измерения самого большого вертикального кармана (в см) в перпендикулярной плоскости к коже живота в каждом квадранте.Индекс амниотической жидкости был получен путем сложения этих четырех измерений. Статистический анализ был выполнен с использованием программного обеспечения SPSS (версия 16, Чикаго, Иллинойс). Кривые процентилей (5-й, 50-й и 95-й центили) были построены для сравнения с другими исследованиями. Коэффициент Коэна использовался для изучения величины изменений в разные промежутки времени. Результаты . Начиная с 34 недель до 40 недель было доступно 50 ультразвуковых измерений на каждом сроке беременности. Среднее (стандартное отклонение) значений AFI (в см) составило 34 Вт: 14.59 (1,79), 35 Вт: 14,25 (1,57), 36 Вт: 13,17 (1,56), 37 Вт: 12,48 (1,52), 38 Вт: 12,2 (1,7) и 39 Вт: 11,37 (1,71). Отсечка 5-го процентиля составила 8,7 см на 40 неделе. По мере приближения срока гестации наблюдалось постепенное снижение значений AFI. Значительное снижение AFI отмечалось каждые две недели. Кривая AFI, полученная в результате исследования, значительно различалась по сравнению с уже опубликованными данными как из Индии, так и за рубежом. Заключение . Установлен нормативный диапазон значений AFI в конце третьего триместра.Заметные изменения произошли в значениях AFI по мере того, как срок беременности продлился на две недели. Следовательно, после 34 недель беременности рекомендуется наблюдать за дородовыми женщинами с низким уровнем риска каждые две недели. Кривые процентилей AFI, полученные в результате настоящего исследования, могут быть использованы для обнаружения аномалий околоплодных вод у нашей популяции.
1. Введение
Конечной целью программы дородового наблюдения является улучшение перинатального исхода и снижение внутриутробной гибели плода, помимо предотвращения материнской заболеваемости и смертности [1, 2].Плод, находящийся в состоянии дистресса, должен быть идентифицирован как можно раньше, чтобы своевременные роды не только спасли плод, но и предотвратили долгосрочные неврологические нарушения, такие как повреждение центральной нервной системы плода [3]. Хотя говорят, что такое событие чаще встречается при беременностях с высоким риском, плоды, принадлежащие матерям с низким риском, не обладают полным иммунитетом [4]. Существуют определенные рекомендации по частоте дородового тестирования беременных женщин с высоким риском, но что составляет идеальную программу скрининга беременных с низким риском, все еще неизвестно [5].
Оценка околоплодных вод с помощью ультразвука является одним из важных инструментов оценки здоровья плода во всех категориях риска, особенно после периода жизнеспособности [6]. Хотя существует несколько способов [7] оценки количества околоплодных вод, начиная от клинической пальпации до измерения одного самого глубокого вертикального кармана [8], индекса околоплодных вод (AFI) с помощью четырехквадрантной техники, как описано Phelan et al. [9] в 1987 году, и среди них AFI является популярным и надежным методом количественного определения околоплодных вод до сих пор.AFI является одним из важнейших компонентов биофизического профиля плода (ДПП), и его значения хорошо коррелируют с адекватностью перфузии почек плода. Обычно он достигает пика на сроке от 32 до 34 недель беременности, после чего происходит постепенное уменьшение амниотической жидкости из-за увеличения концентрирующей способности почек плода [10]. Однако резкое сокращение его количества может указывать на лежащую в основе плацентарную недостаточность, которая имеет определенные последствия для растущего плода. Значения от 8 до 25 считаются нормальными, 5–8 — низкими — нормальными и менее 5 — олигоамнионами [11].При значениях менее 5 выше частота перинатальной заболеваемости и смертности, и во многих случаях немедленные роды являются единственным выходом [12, 13]. Следовательно, очень важно сканировать пациента, чтобы периодически замечать такую тенденцию во время дородовых посещений. AFI — пятый параметр в традиционном пятиточечном биофизическом профиле и второй параметр в быстром двухточечном модифицированном BPP (второй параметр — NST) [14]. Хотя не существует определенного указанного протокола для выявления скомпрометированного плода, многие считают, что всем женщинам из группы риска следует предлагать нестрессовый тест и оценку AFI каждые две недели [15].Но что представляет собой идеальную частоту мониторинга AFI при беременности низкого риска, пока неизвестно. Частое наблюдение увеличивает затраты и увеличивает беспокойство матери, а оптимизация ультразвуковых исследований — это необходимость дня.
Настоящее исследование представляет собой попытку изучить степень уменьшения AFI в третьем триместре и интервал сканирования для выявления значительного изменения, тем самым сформулировав рекомендации по дородовым ультразвуковым исследованиям у женщин с низким уровнем риска.
2. Цели и задачи
Целью настоящего исследования является (1) изучение характера изменения AFI на еженедельной основе с 34 недель до родов; (2) определение референтных диапазонов AFI от 34 до 40 недель. гестации; (3) найти временной интервал, к которому наблюдается значительное снижение AFI, что поможет акушеру спланировать идеальный протокол дородового ультразвукового исследования в третьем триместре.
3. Материалы и методы
Это проспективное обсервационное исследование, проведенное на кафедре акушерства и гинекологии Медицинского колледжа Кастурба, Манипал, с января 2012 года по декабрь 2012 года. До исследования было получено одобрение институционального этического комитета. Критериями включения были одноплодная беременность с низким риском, срок беременности 34 недели, достоверный последний менструальный цикл и даты, коррелированные и подтвержденные сравнением с CRL в первом триместре (длина крестца коронки).Как только начальные критерии были выполнены, те, у кого впоследствии были диагностированы отклонения объема ликвора из-за таких состояний, как гипертензивные расстройства, гестационный диабет и плацентарная недостаточность, были исключены из исследования, чтобы получить нормативные данные. В исследование были включены только те пациенты, которые родили через 40 недель, поскольку нам нужны были продольные данные до срока. Последними объектами исследования были 50 беременных женщин с низким уровнем риска, которым проводились серийные сканирования с недельным интервалом, начиная с 34 недель до срока.
Субъекты принадлежали к местному населению, состоящему в основном из общин Тулува, Биллава, Бунт, Корага, Кулала, Девадига, Конкани, Брахманов Шивалли, Мусульман Байри и Католической общины. Женщины были среднего телосложения, средний рост был от 152 до 156 см, а вес до беременности был от 45 до 50 кг.
Ультразвуковое исследование проводилось после указания пациентке опорожнить мочевой пузырь. Обследования проводились выпуклой 3.Зонд 5 МГц (ультразвуковое оборудование Philips HD11XE). Пациенту было предложено лечь на спину. Матку произвольно поделили на четыре квадранта, используя черную линию в качестве вертикальной линии и поперечной линии, проходящей через пупок, как описано Phelan et al. [9]. Датчик помещали в каждый из этих квадрантов в сагиттальной плоскости, перпендикулярной животу пациента, и рассчитывали максимальную глубину околоплодных вод в сантиметрах без учета петель пуповины и мелких частей плода. Были приняты меры предосторожности, чтобы избежать чрезмерного давления на датчик, поскольку это может изменить измерения AFI.Значения всех четырех квадрантов были добавлены, чтобы получить окончательный индекс амниотической жидкости (AFI).
3.1. Оценка размера выборки
Khadilkar et al. [16] из отделения акушерства и гинекологии Медицинского колледжа Гранта, Мумбаи, провели проспективное перекрестное исследование на здоровых беременных с низким уровнем риска, чтобы получить гестационный референсный диапазон для AFI среди индийских женщин. Они отметили, что среднее и стандартное отклонение AFI (см) на 34 неделе беременности составило 14,2 и 2.4 соответственно. Мы предположили, что разница в 1,5 см в средних значениях AFI будет значительно отличаться от нормальных значений и, соответственно, расчетный размер выборки, чтобы показать желаемый уровень мощности 90% и уровень значимости 0,05, используя формулу где (критическое значение, которое отделяет центральные 95% распределения от 5% в хвостах), (критическое значение, которое отделяет нижние 10% распределения от верхних 90%), = стандартное отклонение и = разница двух средних.
Соответственно, было подсчитано, что необходимо 27 пациентов, и мы решили набрать 50 пациентов, чтобы получить удовлетворительные результаты.
4. Статистические методы
Данные анализировали с использованием SPSS версии 16 для окон (SPSS Inc., Чикаго, Иллинойс, США). Описательный анализ был проведен для получения среднего значения, стандартного отклонения и процентилей для AFI от 34 до 40 недель. Microsoft Excel 2010 использовался для построения значений процентилей (5, 50 и 95) для разных сроков беременности.Для поиска наилучшего соответствия использовался полиномиальный регрессионный анализ 3-го порядка. Снижение значения AFI рассчитывалось с недельным интервалом, а величина изменения анализировалась с помощью оценки размера эффекта (коэффициент Коэна) [17].
Формула Коэна имеет следующий вид: где и — средние, и — стандартные отклонения двух групп.
5. Результаты
Из 50 пациентов в возрасте от 22 до 28 лет, отобранных для исследования, более половины (32 пациента, 64%) были первородящими, а 18 (36%) — многоплодными.Ни у одного из них не было антенатальных осложнений. Все они были доставлены в срок от 39+ до 40 недель. 16 (32%) пациенткам потребовалось кесарево сечение по акушерским показаниям, таким как неудачная индукция, цефалопропорция и дистресс плода во время родов. Средний (стандартное отклонение) вес новорожденных при рождении (измеренный в кг) составлял 2,83 (0,34), с оценкой APGAR на 1-й минуте (среднее и стандартное отклонение) 8,48 (1,09) и APGAR на 5-й минуте было 8,72 (1,01). Как упоминалось в методологии, мы исключили тех, кто родил раньше срока, поскольку нам требовалась AFI на сроке от 34 до 40 недель для целей анализа.
В таблице 1 описаны описательные данные для AFI. Значения AFI различались на протяжении всей беременности, и по мере наступления беременности они постепенно снижались. 5-й, 50-й и 95-й процентили варьировались от 11,7, 14,6 и 17,3 соответственно на 34 неделе до 8,7, 10,8 и 13,7, соответственно, на 40 неделе. Интересно отметить, что все значения находились в диапазоне от 8 до 25 см (что является принятым и установленным нормальным диапазоном для значений AFI во всем мире). Максимальное значение AFI у любого отдельного пациента было 17.6 см и минимум 8,5 см в нашей серии дородовых беременных из группы низкого риска. Если минимальный (5-й центиль) и максимум (95-й центиль) рассматривать как нормальный диапазон, было отмечено, что соответствующие значения также были разными в разном гестационном возрасте; чем больше срок беременности, тем меньше значения. Эти изменения графически представлены на рисунке 1.
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Мы использовали разницу средних значений от одной недели до следующей недели, чтобы оценить тенденцию к уменьшению амниотической жидкости с 34 до 40 недель беременности (Таблица 2). Темной заштрихованной областью отмечены ячейки, в которых вычисления не требуются, поскольку они относятся к той же неделе или к предыдущим неделям. Можно видеть, что многие ячейки имеют значения меньше 1, но все же разница может быть вычислена статистически значимой, если были применены обычные статистические тесты, такие как парный тест, и, следовательно, мы использовали тест Коэна, который очень хорошо определяет величину изменения.
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Сравнение не выполнено. | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
В таблице 3 приведены значения Коэна для недельного сравнения, и можно увидеть, что в ближайшую неделю не было больших изменений, но изменения стали значительными, когда интервал между двумя сканированиями составлял более 2 недель или более в большинстве случаев. сравнения. Следовательно, из этой таблицы есть веские доказательства того, что объем ликвора значительно уменьшается в течение 14 дней у дородовых женщин с низким риском.
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 0,2–0,49 малый эффект, 0,5–0,8 средний эффект и> 0,8 большой эффект. # Сравнение не выполнено. | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Наши результаты показали, что начиная с 34 недель и далее наблюдается постепенное снижение AFI. Используя полиномиальный регрессионный анализ, мы установили эталонные стандарты для диапазонов AFI от 34 до 40 недель (рисунок 2). Далее регрессионный анализ показал, что существует хорошая степень корреляции между GA (гестационным возрастом) и AFI (
.УЗИ на ранних сроках беременности
Содержание этой страницы
Двурогая матка с плодным мешком
Беременность в одном роге матки с двумя рогами (рогом)
На приведенных выше ультразвуковых изображениях показана двустворчатая матка с плодным мешком в правом роге (1). На пустом левом роге (2) показаны типичные децидуальные изменения беременности. Третье изображение (справа) — это сагиттальный разрез по каждому рогу.
Изображения любезно предоставлены Dr.Рави Кадасне, ОАЭ.
Роговая беременность
Сонография матки показывает плодный мешок в возрасте 6 недель 4 дня в правом роге матки. Трехмерное изображение матки еще раз подтверждает выводы. Эти ультразвуковые изображения диагностика роговой беременности (разновидность внематочной беременности). Ультразвуковые изображения любезно предоставлены доктором Лата Натраджан, Бангалор, Индия.
Артикул:
1) http: // www.thefetus.net/page.php?id=4 (бесплатная статья)
2) http://www.jultrasoundmed.org/cgi/reprint/25/6/791.pdf (бесплатная статья)
Другой пример роговой или интерстициальной беременности
Сонография роговой беременности
Эти ультразвуковые и цветные доплеровские изображения показывают плодный мешок 15 мм. в правом роге матки (интерстициальная область маточной трубы). Пациентка перенесла ЭКО с эмбрионом. передача 1.5 месяцев назад. На изображениях трансвагинального цветного / энергетического допплера (ниже) показано кольцо сосудов вокруг мешочка с желточным мешком (изображение внизу справа) внутри плодного мешка. Нет эмбриона визуализируется на этом этапе. Обратите внимание на пустую полость эндометрия, которая показывает децидуальные изменения. Эту беременность необходимо прервать с помощью срочного хирургического вмешательства.
Ссылка: http://www.medscape.com/viewarticle/557082_4
Загрузите мою электронную книгу для Amazon Kindle (загрузите бесплатную программу чтения Kindle для i Phone или Android)
Наборы для УЗИ в ассортименте — Джо Энтони, MD
Сонография разорванной внематочной (трубной) беременности с кровоизлиянием в таз
Сонография таза, сделанная этой пациентке с тазовой болью и болезненностью, показала: 1) увеличенную (объемную) матку с сильно утолщенным эндометрием (децидуальный слепок) почти 15 мм.В матка показывает отсутствие плодного мешка. Псевдосак не видно. 2) Трансвагинальное сканирование таза показывает большое скопление геморрагической жидкости в тупике 3) Правое придаточное образование, предположительно в правой фаллопиевой трубе также видна. Также присутствует геморрагическая киста левого яичника.
Эти ультразвуковые изображения предполагают беременность в правой трубке с гематосальпинксом с разрывом правой трубы. Фаллопиевых труб.
Ультразвуковые изображения любезно предоставлены Dr.Гунджан Пури, Сурат, Индия. Используемый ультразвуковой аппарат был Toshiba Xario.
Гетеротопическая беременность
Трансвагинальное сканирование изображений
Трансабдоминальное сканирование
Пациентка обратилась с признаками беременности на ранних сроках с болью в области таза слева и болезненностью. Сонография таза показывает внутриутробную беременность с 6-недельным эмбрионом. в полости матки. Также имеется сосуществующая масса левого придатка и структура, напоминающая желточный мешок, размером 3 мм.и возможный эмбрион в мешочке (размером 6 недель). Правый и левый яичники отдельно идентифицируется на трансвагинальном УЗИ. Эти ультразвуковые изображения предполагают гетеротопную беременность (внутриутробный эмбрион и плодный мешок в левой придаточной области). Ультразвуковые изображения любезно предоставлены Доктор Гунджан Пури, Сурат, Индия. Здесь он использовал ультразвуковую систему Toshiba Xario.
Ссылка: http://www.thefetus.net/page.php?id=3
К началу
Гетеротопная беременность — случай-2
На этих трансвагинальных ультразвуковых изображениях в режиме B и цветном допплеровском режиме показан классический случай гетеротопической беременности с ранним жизнеспособным эмбрионом во внутриутробном плодном мешочке и другим живым эмбрионом. в фаллопиевой трубе (внематочная беременность), что подтверждает диагноз.Эти ультразвуковые изображения, сделанные доктором Аджаем Гаргом, вне всяких сомнений, доказывают, что мешок, видимый вне матки, является живым внематочным беременность с визуализацией сердечной деятельности, то есть это гетеротопическая беременность. Он использовал GE-Voluson E 8 для получения этих ультразвуковых изображений гетеротопической беременности.
К началу
Правая внематочная беременность
Трансабдоминальные ультразвуковые изображения матки
У этой пациентки было кровотечение из влагалища после положительного результата теста на беременность.Ультразвуковые изображения показывают мешковидную структуру в полости матки. Однако форма «плодного мешка» похожа на структура «имеет эллиптическую форму с формой капли слезы, предполагающей нечто более зловещее, чем внешний вид анэмбриональной беременности. Этот вид типичен для псевдосак внематочной беременности. Трансвагинальные ультразвуковые изображения этого случая показаны ниже:
Трансвагинальные ультразвуковые изображения матки и придатков
На снимках видна кистозная масса (15 мм.) в правой придаточной области, которая слабо сосудистая (это необычно, поскольку типичный огненный признак эктопии не видел). По всей вероятности, это внематочная беременность (беременность по правым трубам), которая еще не разорвалась (в тупике мало или совсем нет жидкости или крови). Псевдосак внематочной беременности наблюдаемый в полости матки, отличается от типичного гестационного мешка тем, что он не показывает яркую эхогенную децидуальную реакцию нормальной внутриутробной беременности или даже анэмбриональной беременность.Пациентке была сделана операция по поводу внематочной беременности справа.
Другой важный факт: PSV (пиковая систолическая скорость) артерии при внематочной беременности обычно составляет> 35 см / мешок и RI> 0,7 в эктопическом мешке.
В кисте желтого тела PSV составляет ок. = 28 см / с
Ссылка: Доплеровские значения при внематочной беременности
К началу
Пациент обратился с жалобой на аменорею в течение 5 недель и боль в области таза. В анамнезе она также перенесла кесарево сечение (LSCS).Ультразвуковые изображения матки показывают мешковидную структуру в нижней части. сегмент матки в пределах миометрия передней стенки матки. Цветные допплеровские изображения матки показывают усиление кровотока (гиперемия) вокруг мешочка. Лабораторные исследования также подтвердили ее беременность. Эти изображения предполагают беременность со рубцом LSCS (беременность с рубцом после кесарева сечения). Беременность со шрамом встречается крайне редко (менее 1% всех беременностей) и считается результатом канализации. от рубца LSCS в полость эндометрия.Вероятность серьезного кровотечения при такой внематочной беременности очень высока из-за возможности разрыва миометриальной ткани вокруг мешочка. Эти ультразвуковые изображения беременности с рубцом LSCS любезно предоставлены доктором Нирмали Дутта, доктором медицины, Абу-Даби, ОАЭ.
Артикул:
http://radiographics.rsna.org/content/28/6/1661.full.pdf+html (отличная бесплатная статья и изображения)
http://radiology.rsna.org/content/245/2/385.full.pdf+html (бесплатные статьи и изображения)
Шрам LSCS Беременность — Случай 2
Беременный мешок с эмбрионом в рубце после кесарева сечения
К началу
Гестационный мешок в нижнем сегменте миометрия
К началу
Беременный мешок после кесарева сечения шрам
К началу
УЗИ рубца беременности
Это еще один случай рубцовой беременности после кесарева сечения.В нижнем сегменте виден плодный мешок с зародышем и желточный мешок. Расположение мешка в миометрии нижнего сегмент и видна рубцовая ткань, простирающаяся до полости эндометрия, являются четкими индикаторами того, что это действительно рубцовая беременность. Шейная беременность — это точный дифференциальный диагноз; Однако, при шейной беременности мешок будет лежать внутри эндометрия и находится ниже в шейке матки. Рубец LSCS (нижний сегмент кесарева сечения) также визуализируется в этих трансвагинальных УЗИ, исключающие шейную беременность.Рубцовая беременность — это разновидность внематочной беременности. Ультразвуковые изображения любезно предоставлены доктором Нирмали Дутта, MD, ОАЭ.
К началу
Анэмбриональная беременность
УЗИ на ранних сроках беременности в этом случае показывает объемную (увеличенную) беременную матку с размером гестационного мешка 13 мм. (5 недель, 1 день). На изображениях видно отсутствие эмбриона. Эти ультразвуковые изображения предполагают анэмбриональную беременность (обычно известную как замершая беременность или пораженная яйцеклетка).Желательно повторить сонографию (через 1 неделю — 10 дней), чтобы в таких случаях исключить задержку развития. эмбриона. Другие дифференциальные диагнозы включают: неизбежный аборт, неполный аборт и т. Д. Одна из других причин неэмбриональной беременности включает раннюю гибель эмбриона, оставляющую пустой мешок.
Ссылка: http://emedicine.medscape.com/article/266228-diagnosis
Гибель эмбриона
На этих ультразвуковых изображениях показан внутриутробный плодный мешок с субхорионической гематомой (см. Изображение трансвагинального сканирования в нижнем ряду) с аномально большим желточным мешком (7 мм.размер). Эта беременность гестационного возраста 10 недель (до даты последней менструации). Однако размер слабо развитого эмбриона составляет 6 мм. размером (6 недель 2 дня) и не показывает сердечной деятельности, что было подтверждено методом энергетического допплера. Эти результаты ультразвукового исследования указывают на гибель эмбриона. (Примечание: согласно текущим критериям, эмбрион размером более 5 мм, не показывающий сердечной активности при трансвагинальной сонографии, считается нежизнеспособным / в случае гибели эмбриона).
Ссылка: http: // emedicine.medscape.com/article/403208-imaging (бесплатные изображения и статьи)
Субхорионическая гематома
Больная в 1 триместре жаловалась на боли внизу живота. Сонография беременной матки показывает анэхогенный сбор (кровь -> см. Стрелки) в верхней части беременности. мешок между децидуальной тканью и хорионом. Также есть данные об отделении краев ранней плаценты (отслойке). В этом случае эмбрион проявлял сердечную деятельность.Эти УЗИ служат диагностикой субхорионической гематомы. В этом случае рекомендуется провести повторную сонографию через 1 неделю и внимательно следить за гематомой.
Аномалии желточного мешка
Большой желточный мешок
На этом ультразвуковом изображении беременности в начале 1 триместра виден большой желточный мешок в плодном мешочке в полости матки. И аномально большие, и маленькие желточные мешки связаны с плохим прогноз и обычно заканчиваются гибелью эмбриона.В этом случае эмбрион не визуализировался. Диаметр желточного мешка более 5,6 мм. срок до 10 недель гестации указывает на плохой прогноз. В этом случае размер желточного мешка 10,6 мм. (Это сонографическое изображение любезно предоставлено доктором Дурре Сабихом, Пакистан).
Артикул:
http://www.jultrasoundmed.org/cgi/reprint/19/9/655.pdf (статья и изображения бесплатно)
http://radiology.rsna.org/content/183/1/115.short (бесплатная статья)
Знак двойного децидуального мешка
МАТКА — САГИТТАЛЬНЫЙ РАЗДЕЛ
К началу
Жидкость в полости эндометрия — вокруг мешочка
К началу
Обозначенный рисунок, показывающий различные детали
На этих ультразвуковых изображениях показан сагиттальный разрез матки на 4-недельной 6-дневной беременности.Признак двойного децидуального мешка явно присутствует, что свидетельствует о нормальной ранней внутриутробной беременности. Этот признак помогает отличить нормальную внутриутробную беременность на ранних стадиях от псевдопеременной внематочной беременности. Двойной децидуальный знак состоит из decidua parietalis, окружающего decidua capsularis с плодным мешком, заключенным в Decidua capsularis. Decidua capsularis отделена от decidua parietalis небольшим количеством жидкости внутри эндометрия. полость. Decidua parietalis выстилает полость матки, а decidua capsularis покрывает плодный мешок.Decidua capsularis и decidua parietalis соединяются или прикрепляются к базальной децидуальной оболочке. (FL = жидкость в полости эндометрия; SAC = мешок беременности). Знак двойного децидуального мешка назван так из-за сонографического вида двух концентрических колец вокруг плодного мешка; это нормально находка на ранних сроках беременности.
Артикул:
Статья о двойном децидуальном мешке (радиопедия)
УЗИ плода признак двойного децидуального мешка
К началу
3D УЗИ — ранняя гибель плода
У этого плода в возрасте 8 недель на трехмерном ультразвуковом изображении видны некоторые особенности, характерные для гибели плода (гибели плода).Обратите внимание на чрезмерно изогнутую природу тела плода, которая является ненормальной. В Кроме того, зачатки конечностей плода вяло опускаются на тело плода вместо нормального расширения наружу от тела. Эти данные на приведенных выше трехмерных ультразвуковых изображениях (любезно предоставлены доктором Маянком) Chowdhury, MD, Индия) диагностируют гибель плода.
Шейная внематочная беременность
У этой пациентки была 9-недельная аменорея, и ультразвуковое исследование подтвердило внутриутробную беременность.Однако плодный мешок 9 недель находится в эндоцервикальный канал, чуть ниже внутреннего зева. Приведенные выше ультразвуковые изображения также показывают, что плод жив, с помощью цветного ультразвукового допплера, показывающего сердечную активность. Таким образом, это необычная беременность — живая шейная внематочная беременность. Наличие сердечной деятельности плода является диагностическим признаком шейной внематочной беременности, как видно на этих ультразвуковых изображениях. Основной дифференциальный диагноз — это в процессе прерывания беременности, и в этом случае у плода не будет сердечной активности из-за его гибели.На этих изображениях также видна маточная артерия с плодным мешком ниже уровня матки. артерия. Эти изображения шейной эктопической беременности любезно предоставлены доктором Дурр-э-Сабих, FRCP.
Абдоминальная внематочная беременность
Эта женщина прошла ультразвуковое исследование на ранних сроках беременности, которое показало отсутствие внутриутробной беременности, но показало образование левого придатка (внематочная беременность в левой трубке). Однако, пациент отказался от хирургического лечения и получил токолитики.Пациент пожелал узнать второе мнение через несколько недель. На втором ультразвуковом обследовании ребенок 16 недель. плод визуализирован вне полости матки в левом полушарии. Следующие пункты помогли поставить диагноз: внематочная беременность левого таза, брюшная полость:
1. В возрасте 16 недель живой плод с задней плацентой был замечен вне полости матки. Не было никаких доказательств наличия ткани миометрия между беременным мешком и плодом и мочевым пузырем. мочевой пузырь.
2. Наличие в анамнезе образования левого придатка, которое, по всей вероятности, было трубной внематочной беременностью; который впоследствии разорвался, что привело к внематочной беременности слева. Эти выводы были подтверждено на операции.
Наличие живого и относительно крупного плода за пределами полости матки почти наверняка является признаком абдоминальной внематочной беременности. Эти ультразвуковые изображения брюшной полости внематочная беременность любезно предоставлена доктором.Даршна Пандья, доктор медицины. абдоминальная внематочная беременность обычно может возникнуть после разрыва маточных труб с последующей имплантацией в таз вдоль сальник, магистральные сосуды или другие структуры таза, включая кишечник. Опасность таких осложнений, как сильное кровотечение, делает абдоминальную внематочную беременность неотложной хирургической помощью.
Литература: УЗИ брюшной эктопической беременности
Живая внематочная беременность
Этот шестинедельный эмбрион виден в левой фаллопиевой трубе и показывает сердечную активность или пульсацию — внематочная беременность живой маточной трубой, сравнительно редкое явление.В этом случае у пациента не было симптомов. чтобы предположить внематочную беременность, отсутствие боли, болезненности или аномального кровотечения п / о. После ультразвукового исследования при вагинальном обследовании выявлена болезненность в левом своде. На УЗИ матка показал отсутствие плодного яйца — одна из возможностей — полный аборт. Однако в тупике присутствовало минимум жидкости — предупреждающий признак трубной внематочной беременности. На трансвагинальном Ультразвуковое сканирование левого придатка показало сосудистое кольцевидное поражение рядом с левым яичником и содержало живой эмбрион с сердечной активностью — явный признак живой внематочной беременности.Этот пациент перенесла операцию и диагноз подтвердился.
live-ectopic-12weeks-case-2
Этот 12-недельный плод, обнаруженный в левом придаточном отделе, по-видимому, является живой внематочной беременностью через маточные трубы или яичники. 2D B-режим и 3D / 4D ультразвуковые изображения любезно предоставлены доктором Харшей Джунджей Сегал, MD, DGO, Индия.Этот плод проявлял сердечную деятельность и движения плода.
низкая имплантация-гестационный мешок
У этой пациентки плодный мешок расположен в нижнем сегменте матки чуть выше шейки матки.Это говорит о низкой имплантации плодного мешка. Желток присутствует в мешочке.
Прогноз для таких случаев плохой из-за угрозы неминуемого аборта.
Необходимо наблюдение, чтобы оценить прогресс в этом деле.
Литература: низкая имплантация мешка
.
