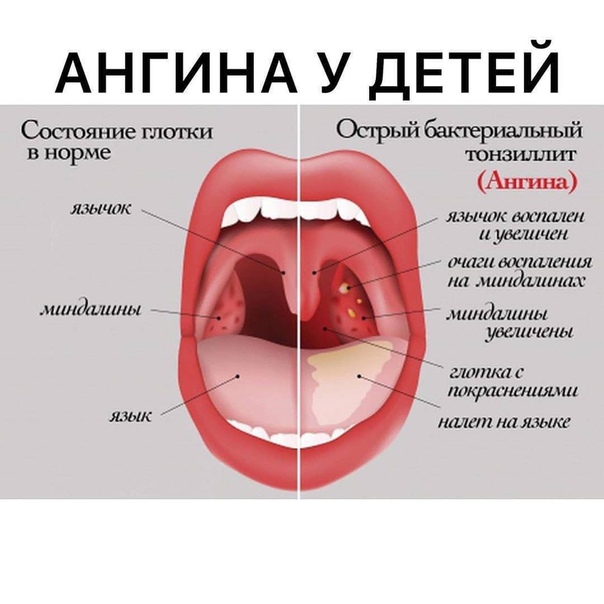
возможные причины, возможные заболевания, варианты лечения
В том случае, если появились красные точки на горле, — это свидетельствует о том, что развивается сильный воспалительный процесс в ротоглотке. Высыпание может появиться как на небе, так и на задней стенке глотки. При появлении неприятного симптома следует обратиться за помощью к квалифицированному специалисту, поскольку только врач может выяснить причину развития болезни и определить его характер. Самолечение может навредить и спровоцировать развитие серьезных осложнений.
Основные причины появления высыпаний
Внутри глотка защищена мерцательным эпителием. Ткань снабжена ресничками, которые постоянно двигаются и проталкивают еду в пищевод. Достаточно часто высыпания в горле возникают по причине поражения мерцательного эпителия бактериальными или грибковыми инфекциями. Как показывает медицинская практика, чаще всего бактерии являются главной причиной появления красных точек на горле. Некоторые родители, обнаружив у своего малыша красные пятна в горле, начинают паниковать. Но следует знать, что такое проявление не всегда свидетельствует о том, что развивается серьезная болезнь, которая угрожает жизни. Существует несколько причин, которые могут спровоцировать появление красных точек, а именно:
- аллергическая реакция на пищу;
- острая респираторная болезнь;
- нарушения в работе защитной функции организма.
В том случае если пятна покрыли мягкое небо и заднюю стенку глотки — это свидетельствует о том, что развивается инфекционное заболевание. Достаточно часто такой признак появляется у детей по причине механического повреждения ткани. Со временем мерцательный эпителий восстанавливается, а рубцы рассасываются.
Распространенные болезни
Вредоносные микроорганизмы, попав в организм, начинают активно размножаться и выделять продукты жизнедеятельности, которые могут разрушить ткань. Когда они попадают в глотку, то закрепляются на тканях мерцательного эпителия — практически разрушая его.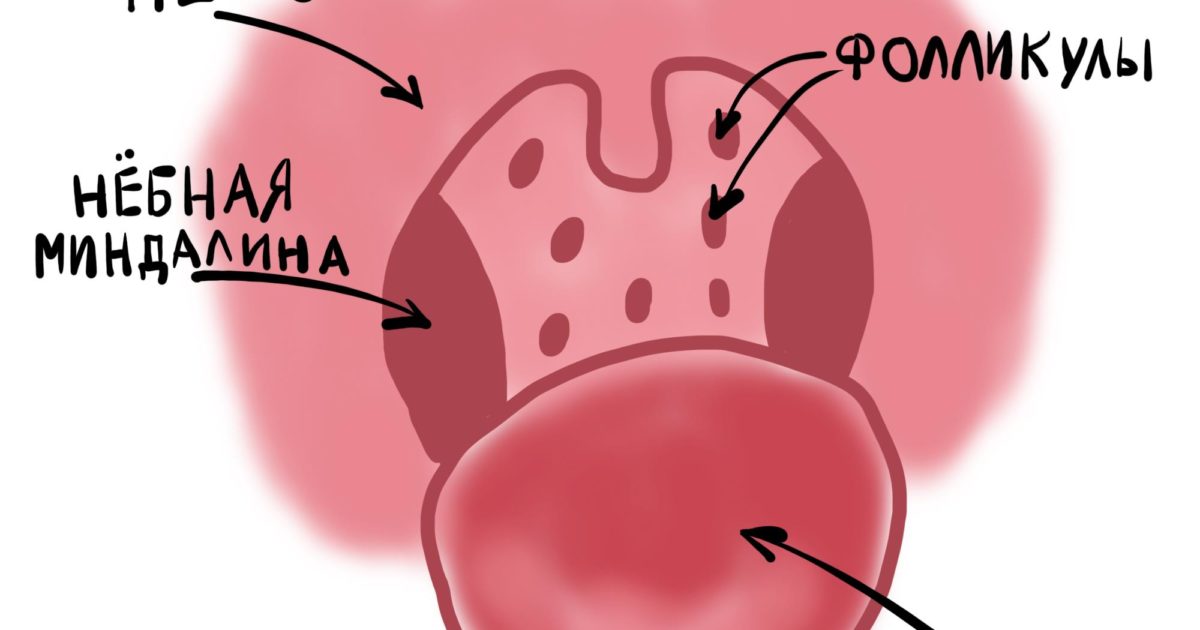 По этой причине могут образоваться небольшие кровоизлияния, которые напоминают красные точки на горле.
По этой причине могут образоваться небольшие кровоизлияния, которые напоминают красные точки на горле.
Существуют и распространенные вирусные болезни, которые часто встречаются как у детей, так и у взрослых. В частых случаях они и становятся причинами возникновения высыпания в горле. Так, при развитии герпетической ангины, вирусной пузырчатки, аллергии, герпетического фарингита, появляются пятна в гортани. Следует знать, что только квалифицированный специалист, после тщательного обследования больного способен поставить точный диагноз. На основе полученных результатов диагностики врач назначит эффективную терапию, которая поможет избавиться от заболевания. Самолечение может навредить и спровоцировать развитие серьезных осложнений со здоровьем.
Как определить наличие герпетической ангины
Герпетическая ангина — это инфекционная болезнь, которая возникает по причине внедрения в организм вируса Коксаки. Уже на начальном этапе развития болезни у пациента возникает сильный дискомфорт и появляются нарушения во время глотания пищи по причине развития сильного воспалительного процесса.
Везикулы в горле — это отличительная черта заболевания. Красноватые пятна могут преобразоваться в язвы. Среди основных признаков герпетической ангины выделяют:
- болит горло, красные точки во рту;
- значительное повышение температуры тела;
- болезненность в горле и чувство першения;
- дискомфорт во время глотания пищи;
- насморк;
- сильная слабость.
В процессе развития болезни увеличивается размер высыпаний в диаметре.
Как определить наличие вирусной пузырчатки
Вирусная пузырчатка — это инфекционная болезнь. Красные точки в горле у ребенка и взрослых при этом заболевании появляются по причине действия вируса Коксаки и энтеровирусов. В процессе развития недуга формируются пузыри, которые заполнены жидким веществом. Болезнь прогрессирует плавно. В самом начале пациент ощущает незначительную слабость, после чего у него повышается температура тела.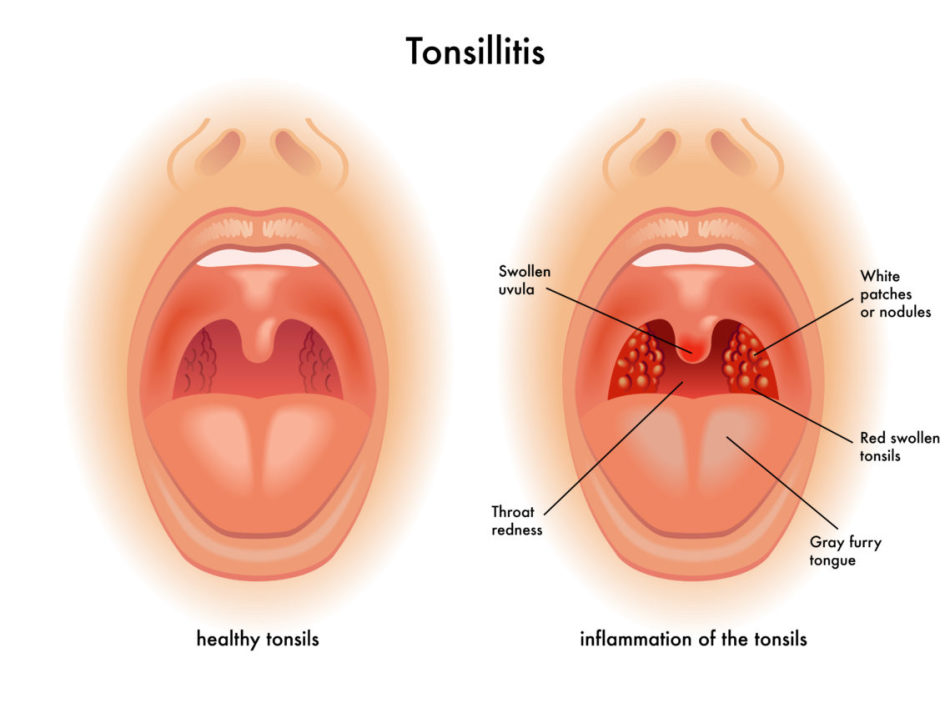
Появление красной сыпи — это один из главных признаков заболевания. Вирусная пузырчатка — это тяжелое заболевание, которое не угрожает жизни ребенка. Если правильно и своевременно осуществить лечение, то можно в кратчайшие сроки избавиться от признаков недуга.
Симптомы аллергической реакции
Достаточно часто красные пятна в горле возникают по причине развития аллергической реакции. Чаще всего появляются красные точки в горле у ребенка, температура, при этом, не повышена. Аллергия возникает у детей до 7 лет, по причине недостаточно сформированного иммунитета. При появлении такой реакции отсутствует боль, чувство першения и зуда в горле. У пациента также отсутствует слабость и недомогание. Красные пятна в горле — это единственный признак, который указывает на неполадку в работе организма. Чаще всего провоцируют появление красных точек в горле следующие факторы:
- зубные пасты;
- апельсины и лимоны;
- продукты, которые содержат какаохимические вещества.
В процессе развития аллергической реакции редко возникает неприятное ощущение, но все же имеется необходимость ограничить ребенка от воздействия аллергена, иначе может возникнуть гипоксия. С помощью «Кларитина», «Супрастина», «Зиртека» можно снять проявление аллергии.
Герпетический фарингит
В процессе развития герпетического фарингита возникает сильное воспаление в горле по причине внедрения в организм вируса простого герпеса. При возникновении патологии формируются болезненные везикулы в горле, которые распространяются по задней стенке глотки. Если не осуществить своевременное и комплексное лечение, то могут возникнуть серьезные осложнения со здоровьем. По причине появления простудного заболевания часто развивается герпетический фарингит. Среди основных признаков заболевания выделяют:
- красное горло с белыми точками;
- жар;
- признаки интоксикации;
- болезненные ощущения во время глотания пищи;
- сильный воспалительный процесс в горле, который сопровождается чувством зуда и жжения.

Чаще всего недуг встречается у малышей по причине недостаточно сформированной защитной функции организма. Если вовремя не осуществить терапию, то везикулы начнут сливаться друг с другом, образуя крупные пузырьки. При таких условиях возникают сильные боли и дискомфорт.
Терапия осуществляется с помощью противовирусных препаратов. Для этого используют мазь, гель, раствор или аэрозоль, которые способствует заживлению ран.
Редкие болезни
Иногда красные пятна в горле появляются по причине развития редкого заболевания. При таких условиях важно обратиться за помощью к квалифицированному специалисту.
Так, в процессе развития инфекционного мононуклеоза могут появится красные пятна в горле. Уже на начальном этапе развития недуга возникают симптомы, которые доставляют сильный дискомфорт пациенту, а именно:
- повышается температура,
- горло красное в красных точках;
- поражаются лимфоузлы, печень и селезенка.
А при возникновении саркомы Капоши в горле образовываются злокачественные новообразования. Такая болезнь чаще встречается у тех людей, у которых присутствуют серьезные проблемы в работе защитной функции организма и у носителей вируса герпеса — 8 типа.
Петехии на небе
Это патологическая болезнь, при которой возникают высыпания в горле. По причине точечного кровоизлияния появляются сосудистые доброкачественные новообразования.
При появлении красных точек в горле у взрослых и детей важно немедленно обратиться за помощью к специалисту. Не рекомендовано применять народные средства терапии, поскольку самолечение часто провоцирует развитие серьезных проблем со здоровьем и усугубляет проблему.
Процесс лечения
Только врач может назначить лекарственные препараты, которые эффективно смогут устранить проблему. Чтобы в кратчайшие сроки избавиться от недуга, важно пройти полное обследование. Терапевт или педиатр назначат подходящий метод терапии.
В первую очередь специалист оценивает характер сыпи и место их локализации. Больной должен получить консультацию инфекциониста, онколога и отоларинголога. В частых случаях красные высыпания появляются по причине вирусного заболевания, которое необходимо лечить с помощью противовирусного и иммуностимулирующего лекарства.
Больной должен получить консультацию инфекциониста, онколога и отоларинголога. В частых случаях красные высыпания появляются по причине вирусного заболевания, которое необходимо лечить с помощью противовирусного и иммуностимулирующего лекарства.
Эффективные препараты
Лечение красного горла с белыми точками у ребенка осуществляется с помощью «Ацикловира», «Валацикловира», «Альфарона», «Циклоферона».
Благодаря полосканию с помощью «Гексорала» и «Орасепта» можно избавиться от болезненных ощущений и уменьшить количество новообразований в горле. Следует отметить, что такие препараты чаще всего назначают детям, поскольку названные лекарственные средства безопасные и не вредят общему состоянию здоровья малышей.
Длительность курса лечения определяет специалист в зависимости от тяжести заболевания. Многие лекарства имеют противопоказания, поэтому не стоит рисковать своим здоровьем.
На заметку пациенту
При появлении красной сыпи в горле важно обратиться за помощью к специалисту, поскольку такое явление не является нормальной физиологической особенностью организма. В частых случаях красное горло и белые точки на миндалинах свидетельствуют о том, что развивается инфекционное заболевание.
Чтобы не допустить развития серьезных осложнений, необходимо пройти тщательный медицинский осмотр у квалифицированных специалистов. Как показывает медицинская практика, при своевременном лечении можно избавиться от болезни в течение недели. Чтобы не допустить развития заболевания, важно своевременно лечить другие патологические состояния, выполнять меры по укреплению иммунитета, регулярно посещать врача. Чтобы укрепить иммунитет, врачи советуют:
- правильно и сбалансировано питаться;
- принимать витаминные комплексы;
- вести активный образ жизни;
- избегать переутомлений и стрессов;
- больше гулять на свежем воздухе;
- заниматься физкультурой.
В домашних условиях не возможно выявить ту болезнь, которая спровоцировала появление красных пятен на горле. Только после тщательной медицинской диагностики врач способен поставить диагноз и назначить эффективную терапию. Длительность курса лечения и дозировку определяет строго врач, в зависимости от тяжести заболевания и физиологических особенностей организма больного. Народные рецепты следует применять исключительно по рекомендациям специалиста.
Только после тщательной медицинской диагностики врач способен поставить диагноз и назначить эффективную терапию. Длительность курса лечения и дозировку определяет строго врач, в зависимости от тяжести заболевания и физиологических особенностей организма больного. Народные рецепты следует применять исключительно по рекомендациям специалиста.
Педіатр Плюс :: Для батьків :: Воспаленное горло (sore throat)
Воспаленное («красное») горло – это распространенное состояние в детском возрасте, возникающее вследствие бактериальной или вирусной инфекции.
В этой статье приведены наиболее распространенные причины воспалительных процессов в горле и их лечение у детей.
Причины воспалительных процессов.
Наиболее вероятные причины воспалительных процессов у детей зависят от возраста ребенка, сезона и географической зоны. Самый частый диагноз при боли в горле у детей — ФАРИНГИТ (воспаление задней стенки глотки). Тонзиллитом называют воспалительный процесс на миндалинах горла. Самой распространенной причиной фарингитов являются вирусы, менее распространенной является бактериальная инфекция. Бактерии и вирусы передаются от человека к человеку через контакт рук. Руки становятся зараженными (загрязненными вирусами или бактериями), когда больной человек касается своего носа, рта, а потом контактирует со здоровым человеком непосредственно (контакт рука-рука) или опосредованно (контакт рука-предмет, например: дверная ручка, телефон, игрушка)
Сложно определить причину фарингита, основываясь только на симптомах. В большинстве случаев необходимы осмотр, опрос и лабораторная диагностика (об этом ниже).
Вирусы. Множество вирусов могут быть причиной воспаления и боли в горле. Самые распространенные — это вирусы, вызывающие заболевания верхних дыхательных путей, одним из симптомов которых является фарингит. К числу других вирусов, вызывающих фарингит, можно отнести вирус гриппа, энтеровирус, аденовирус и вирус Эпштейн-Барр (возбудитель мононуклеоза).
Симптомы. Симптомы, связанные с вирусной инфекцией, могут включать насморк и заложенность носа, раздражение или покраснение глаз, кашель, хрипоту, болезненность нёба, кожную сыпь или диарею. Кроме того, у детей с вирусной инфекцией может повышаться температура, и они могут быть вялыми и капризными. Высокая лихорадка не обязательно является признаком бактериальной инфекции и критерием тяжелого состояния.
Стрептококк группы А. Стрептококк группы А (GAS) – это название бактерии, вызывающей стрептококковую ангину (тонзиллит). Другие бактерии также могут быть возбудителями ангины (тонзиллита), но GAS – наиболее распространенный и отличается возможными осложнениями. Зимой более чем у 30% детей причинами фарингитов является GAS. Стрептококковая ангина чаще возникает в течение зимнего периода и ранней весны, наиболее распространена среди школьников и их младших братьев и сестер. Исторически ЛОР — врачи и многие педиатры, когда употребляют термин АНГИНА, подразумевают тонзиллит стрептококковой природы.
Симптомы.У детей старше 3-х лет симптомы стрептококковой ангины развиваются очень быстро и включают лихорадку (температура тела ≥ 38ºC), головную боль, боль в животе, тошноту и рвоту. К другим симптомам можно отнести увеличение шейных лимфоузлов (отечность миндалин), белые гнойные налеты на миндалинах и покраснение на задней стенке и на дужках зева (по сторонам горла), маленькие красные пятна на нёбе, отек язычка (на рисунке).
Стрептококковый тонзиллит (ангина) встречается очень редко в возрасте до 2-3 лет. Тем не менее GAS-инфекция все же встречается в раннем возрасте и может привести к затяжному насморку с застоем слизи, субфебрилитету и болезненности желез (лимфоузлов). Для детей до года характерно беспокойство, снижение аппетита и субфебрилитет.
Другие причины. К другим распространенным причинам фарингитов, не связанных с инфекцией, относят дыхание сухим воздухом через рот (особенно в зимний период) и аллергию (аллергические риниты).
Диагностика фарингитов.
В большинстве случаев причиной фарингитов являются вирусы, поэтому лечения не требуют. Тем не менее важно распознать и своевременно начать лечение детей со стрептококковой ангиной, чтобы предотвратить распространение инфекции и не допустить потенциально опасных осложнений, связанных со стрептококком группы А (GAS), например, ревматизм, нефрит, миокардит.
Родителям зачастую трудно отличить вирусный фарингит от стрептококковой ангины (GAS). Именно поэтому родители должны обратиться за медицинской помощью для решения вопроса о дальнейшем обследовании, особенно, если один и более из перечисленных ниже пунктов присутствует:
- Повышение температуры тела более 38,3ºC
- Боль в горле
- Затрудненное глотание
- Сезон: поздняя осень, зима или ранняя весна
- Отсутствие кашля
- Возраст ребенка от 5 до 15 лет
- Осипший голос
- Ригидность затылочных мышц или затрудненное открывание рта
- У родителей есть вопросы или беспокойство, связанные с симптомами ребенка
Лабораторная диагностика
Если врач предположил у ребенка наличие стрептококковой ангины, необходимо провести дополнительные исследования для подтверждения диагноза. Если у ребенка нет признаков или симптомов стрептококковой ангины, то исследования, как правило, не нужны.
Существует два метода диагностики стрептококковой ангины: экспресс-тест и бак. посев. Оба метода подразумевают взятие мазка из зева.
Результаты экспресс-теста могут быть готовы в течение нескольких минут. Результат бакпосева может быть получен не ранее 48-72 часов. Выбор исследования зависит от ситуации (индивидуально для каждого ребенка) и от того, насколько быстро должны быть получены результаты.
При отрицательном результате экспресс-теста, отсутствие GAS необходимо обязательно подтвердить с помощью бакпосева.
При подозрении на стрептококковую или любую другую бактериальную природу воспалительного процесса необходимо сделать клинический анализ крови для выявления ЛЕЙКОЦИТОЗА, НЕЙТРОФИЛЕЗА СО «СДВИГОМ ВЛЕВО». Врач должен оценить анализ и определить тактику лечения.
Лечение фарингитов.
Лечение фарингита зависит от его причины. Стрептококковая ангина требует назначение антибиотика, в то время как лечение вирусного фарингита включает покой, обезболивание и другие способы симптоматической терапии.
Стрептококковая ангина лечится с помощью антибиотика из группы пенициллинов или антибиотика сходного с пенициллином (например, амоксициллин). Детям с аллергией на пенициллин назначаются другие антибиотики. Антибиотики обычно назначаются в жидкой или таблетированной форме в 2-3 приема в сутки. Также возможно назначение инъекционных форм (рекомендовано в случаях, если ребенок не может или не желает употреблять пероральные формы).
Через 24 часа после назначения антибиотика ребенок считается не заразным и может посещать школу. Состояние ребенка улучшается в течение одного-двух дней. Тем не менее, важно пройти полный курс лечения (обычно 10 дней). Если состояние ребенка не улучшается или даже ухудшается в течение трех дней, ребенок должен быть повторно осмотрен врачом или госпитализирован.
Лечение боли в горле может проводиться с помощью безрецептурных обезболивающих препаратов (см. раздел «обезболивающие» ниже).
К тому же, родители не должны допустить обезвоживания, которое может развиться вследствие нежелания ребенка есть или пить ввиду боли в горле (см. раздел «предупреждение обезвоживания» ниже).
Вирусный фарингит длится, как правило, четыре-пять дней. В течение этого времени препараты, направленные на уменьшение боли, могут быть полезны, однако, не способствуют прямому излечению от вируса.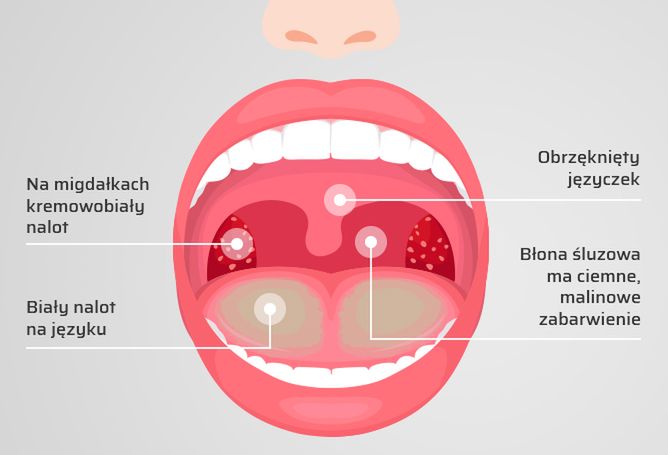 Антибиотики не влияют на течение вирусного фарингита и не рекомендованы.
Антибиотики не влияют на течение вирусного фарингита и не рекомендованы.
Ребенку разрешено посещать школу через 24-48 часов после нормализации температуры тела при условии нормального самочувствия.
Обезболивающие.
Мягкие обезболивающие — парацетамол или ибупрофен. Эти препараты назначаются в зависимости от веса ребенка, а не от возраста.
Аспирин не рекомендован детям до 18 лет в связи с риском возникновения синдрома Рея.
Профилактика обезвоживания.
Некоторые дети неохотно едят и пьют из-за боли в горле. Употребление меньшего количества жидкости приводит к обезвоживанию. Для снижения риска обезвоживания родители могут предложить ребенку теплое или холодное питье.
Симптомами легкого обезвоживания являются умеренная сухость во рту, повышенная жажда, мочеиспускание один раз в 6 часов. Признаки среднетяжелого и тяжелого обезвоживания включают снижение мочеиспускания (реже чем один раз в 6 часов), небольшое количество слез при плаче, сухость во рту, запавшие глаза.
Ребенок со среднетяжелым или тяжелым обезвоживанием должен быть осмотрен врачом в кратчайшие сроки для определения дальнейшей тактики лечения, вероятна госпитализация.
Полоскания.
Полоскания соленой водой – старый проверенный способ уменьшения боли в горле. До сих пор не установлена его эффективность, но вреда он не принесет. Предлагается ¼-½ чайной ложки соли на чашку теплой воды (около 250 мл). После полоскания жидкость сплевывают (не глотают). Дети младше 6-8 лет могут полоскать горло неправильно.
Спреи.
Спреи, содержащие местные обезболивающие (анестетики), могут быть использованы для лечения фарингита. Тем не менее, их эффективность не превышает эффективность леденцов для рассасывания. К тому же, наиболее часто используемый анестетик бензокаин может вызывать аллергические реакции. Многие врачи за рубежом не рекомендуют спреи для лечения фарингитов у детей.
Многие врачи за рубежом не рекомендуют спреи для лечения фарингитов у детей.
Пастилки.
Существует множество пастилок, устраняющих боль в горле и сухость. Тем не менее, не ясно насколько эффективнее использование пастилок перед леденцами. Мы не рекомендуем пастилки для использования у детей младше 3-4 лет, которые могут ими подавиться. Рассасывание леденцов может принести некоторое облегчение детям старше 3-4 лет, у которых нет риска подавиться ими.
Другие методы лечения. К ним относятся питье маленькими глотками теплых жидкостей (например, чай с медом или лимоном, куриный бульон), холодных жидкостей или еда холодных или замороженных десертов (например, мороженое или замороженный лед). Эти методы лечения безопасны для детей. Дети до 1 года не должны употреблять мед в связи с риском заражения ботулизмом.
Альтернативное лечение. Магазины здоровой пищи, биодобавок и различные интернет-источники предлагают альтернативные лекарства для лечения боли в горле. Мы не рекомендуем эти методы лечения в связи с риском отравления пестицидами/гербицидами, несоответствующей маркировкой и информацией о дозировке, а также недостаточной информации об их безопасности и эффективности.
Профилактика фарингитов, тонзиллитов, ангин.
Мытье рук является неотъемлемым и наиболее эффективным способом предупреждения распространения инфекции. Руки должны быть вымыты водой и твердым мылом в течение 15-30 секунд. Особое внимание при обработке должно быть уделено ногтям, области между пальцами, запястьям. Руки необходимо тщательно промыть и высушить одноразовым полотенцем.
Спиртовые растворы для дезинфекции являются хорошей альтернативой при отсутствии доступа к воде. Растворы должны быть нанесены на всю поверхность рук, пальцев и запястий до полного высыхания. Спиртовые средства обработки рук доступны в жидкой форме или в виде салфеток в компактных упаковках, которые легко помещаются в кармане или сумке. Когда имеется возможность воспользоваться раковиной, грязные руки следует вымыть с мылом.
Когда имеется возможность воспользоваться раковиной, грязные руки следует вымыть с мылом.
Руки должны быть вымыты после кашля, высмаркивания носа или чихания. Когда невозможно избежать контакта с болеющим человеком, распространение инфекции можно предотвратить, избегая контакт рук с глазами, носом и ртом.
К тому же, во время кашля или чихания должны быть использованы бумажные носовые платки, которые сразу же необходимо утилизировать. Чихание или кашель в рукав одежды также является способом предотвращения распространения инфекции и предупреждения загрязнения рук.
Когда следует обратиться за помощью.
Родители ребенка с болью в горле и по крайней мере с одним из перечисленных ниже пунктов должны немедленно связаться с доктором:
- затрудненное глотание или дыхание
- избыточное слюнотечение у новорожденных или детей раннего возраста
- повышение температуры тела более 38,3ºC
- отечность шеи
- отказ от питья или еды
- осиплость голоса
- затрудненное открывание рта
- ригидность затылочных мышц
Очень часто родители задают вопрос о необходимости удаления миндалин. Вот рекомендации Американской академии педиатрии и академии ЛОР заболеваний, актуальные и в Украине:
Американская академия отоларингологии выделила критерии Paradise к проведению тонзиллэктомии (удаление миндалин) у детей. И вот они:- не менее 7 эпизодов тонзиллита в течение года
- не менее 5 эпизодов тонзиллита ежегодно в течение 2 лет
- не менее 3 эпизодов тонзиллита ежегодно в течение 3 лет
Клинические проявления:
- температура тела выше 38.3С
- шейная аденопатия (увеличение лимфоузлов)
- экссудат на миндалинах («белые налеты», «гнойнички»)
- выделение В-гемолитического стрептококка группы А в мазках (БГСА) из зева (то есть не все эпизоды воспалённого горла считаются, а только те, которые вызваны БГСА) ЭТО ГЛАВНОЕ!!!
- Лечение — антибактериальная терапия
http://www. aafp.org/dam/AAFP/documents/patient_care/clinical_recommendations/aaohns-tonsillectomy-in-children.pdf
aafp.org/dam/AAFP/documents/patient_care/clinical_recommendations/aaohns-tonsillectomy-in-children.pdf
Также Американская академия семейных терапевтов к этому списку показаний добавляет :
- дети, страдающие частыми тонзиллитами и имеющие аллергию или непереносимость антибиотиков (множественные)
- дети, страдающие частыми тонзиллитами и синдромом PFAPA (периодической лихорадки, афтозного стоматита, фарингита и аденита)
- дети, страдающие частыми тонзиллитами и имеющие в анамнезе перитонзиллярный абсцесс
- синдром апноэ во сне
- у взрослых — два парантонзиллярных абсцесса в анамнезе
http://www.aafp.org/
У больных тяжелыми формами тонзиллитов после проведения тонзиллэктомии в ходе рандомизированного исследования было отмечено снижение частоты и тяжести инфекций на протяжении последующих 2 лет, что нельзя также сказать при среднетяжёлых тонзиллитах.
Источник uptodate.com
Гипертрофический фарингит: описание болезни, причины, симптомы, стоимость лечения в Москве
Гипертрофический фарингит – это одна из разновидностей хронической формы болезни. Он начинает проявляться обычно через 6-8 месяцев после того, как было диагностировано воспаление в острой форме, которое правильно не лечили. Затрагиваются гипертрофической формой патологии не только задняя стенка глотки, а и ее боковые части.
При патологии слизистая оболочка глотки не только становится толще, но и повышается ее плотность. Эти изменения являются патологическими, и в результате их она начинает функционировать не правильно и воспаляется. Также при этом заболевании отмечается появление лимфоидных гранул, которые выглядят как зерна розового цвета.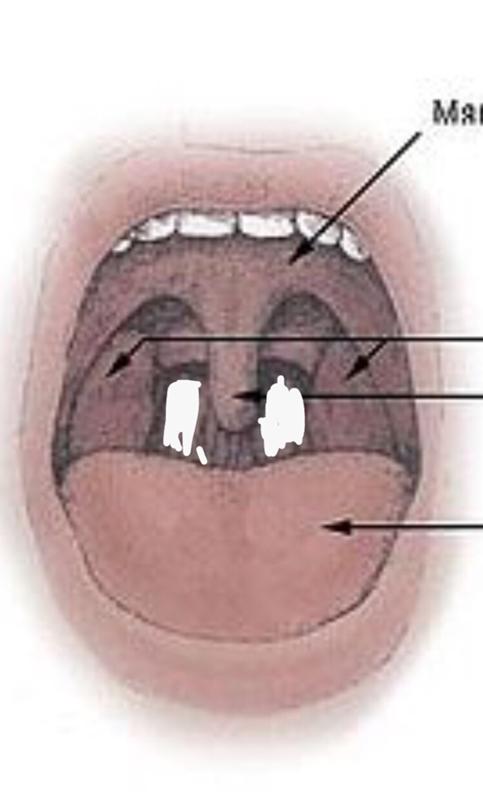 Болезнь может появляться у лиц любого возраста, но чаще затрагивает взрослых, так как они не редко не проводят правильного лечения острой формы болезни и переносят ее на ногах. Постепенно нарушение состояния слизистой глотки может переходить и на язычок. Гипертрофический фарингит симптомы имеет нарастающие по мере прогрессирования поражения слизистой.
Болезнь может появляться у лиц любого возраста, но чаще затрагивает взрослых, так как они не редко не проводят правильного лечения острой формы болезни и переносят ее на ногах. Постепенно нарушение состояния слизистой глотки может переходить и на язычок. Гипертрофический фарингит симптомы имеет нарастающие по мере прогрессирования поражения слизистой.
Причины
Заболевание развивается на фоне того, что негативные факторы вызывают чрезмерную активность иммунной системы, из-за чего она начинает провоцировать развитие ряда новообразований на слизистой, связанных с выявлением даже незначительных патогенов. В результате этого развивается воспаление и происходят изменения тканей. Основные факторы, вызывающие гипертрофический фарингит, кроме его запущенной острой формы, следующие:
-
проживание в районах с неблагоприятной экологической обстановкой;
-
работа на вредном производстве с нарушением правил безопасности;
-
длительное регулярное пребывание в помещении, в котором воздух очень сухой и теплый;
-
курение – негативное влияние на слизистую оболочку и на организм в целом оказывает не только активное, но и пассивное курение;
-
злоупотребление спиртными напитками – даже не крепкие, они раздражают и повреждают ткани глотки, делая их более восприимчивыми к фарингиту;
-
болезни сердечно-сосудистой системы, при которых нарушается кровообращение в тканях слизистой глотки, а также те, что приводят к застойным явлениям в дыхательной системе;
-
серьезные нарушения в обмене веществ, особенно на фоне патологий эндокринной системы;
-
регулярное возникновение аллергии;
-
нарушения в строении глотки;
-
постоянная значительная нехватка витаминов.

Также стать причиной для появления болезни могут хронические патологии носоглотки, такие как тонзиллит, синуситы и ринит. Болезнетворные бактерии будут обильно проникать в слизистую и находиться в ней в спящем состоянии до момента появления неблагоприятных для иммунитета факторов. При них развивается обострение заболевания.
Виды
Данная форма болезни может иметь два вида. В зависимости от того какой из них диагностирован, определяется и точная методика лечения. Гранулезный гипертрофический фарингит затрагивает только заднюю стенку глотки. При нем не так ощущается отечность тканей в начале болезни, из-за чего не все больные своевременно обращаются за врачебной помощью.
Боковой гипертрофический фарингит проявляется более острой болью и затруднениями при дыхании. Игнорировать его долго крайне сложно, из-за чего лечение чаще всего начинается вовремя. Диагноз ставится после осмотра глотки больного.
Прогноз
При своевременном, полноценном и систематическом лечении болезни прогноз для больного благоприятный. При этом удается остановить патологические изменения в тканях слизистой. После качественной терапии обострения заболевания отмечаются крайне редко.
Если лечение начато с опозданием, когда поражение горла уже достаточно серьезное, то прогноз для больного относительно положительный, так как долгой ремиссии обеспечить не получится, но в то же время риск развития осложнений будет устранен.
Что нельзя делать
В период лечения есть определенные ограничения, нарушая которые, больной рискует в значительной степени утяжелить свое состояние. Врач не сможет гарантировать пациенту положительный результат терапии, если будут допускаться следующие действия:
-
курение в период лечения;
-
использование спиртовых препаратов для полоскания горла;
-
употребление острой пищи;
-
пребывание в запыленном помещении;
-
нарушение врачебных предписаний относительно лечения.

Если нарушений в процессе терапии нет, то удается остановить болезнь в начале ее развития без использования хирургических способов терапии. Лечение гипертрофического фарингита у взрослых и детей одинаково.
Диагностика
Только внешнего осмотра глотки оказывается недостаточно для выявления не только самого заболевания, но и причин его появления, а также состояния организма. Из-за этого врач, определив на глаз фарингит при первичном осмотре, обязательно назначает пациенту дальнейшие анализы, которые помогают получить полную картину состояния здоровья и подобрать максимально действенное лечение.
1. Мазок из глотки с последующим посевом на питательную среду. Он необходим для определения состава патогеной микрофлоры и ее чувствительности к тем или иным антибиотикам.
2. Биохимический анализ крови. Для него необходима венозная кровь. Исследование выявляет наличие антител к тем или иным возбудителям воспаления, гормональные показатели и присутствие или отсутствие злокачественных клеток.
3. Клинический анализ крови. Используется кровь из пальца. Показывает процент соотношения основных ее составляющих. Отклонение тех или иных в большую или меньшую сторону дает возможность обнаружить ряд патологий.
4. Общий анализ мочи. Исследование материала позволяет точно оценить тяжесть воспаления в организме, а также – нет ли на его фоне нарушений в работе почек.
5. Биопсия тканей слизистой глотки. Назначается не всегда. Процедура необходима в том случае, если есть подозрение на развитие ракового процесса. При исследовании взятого образца тканей определяется наличие или отсутствие злокачественных (раковых) клеток в слизистой.
При необходимости также могут быть назначены электрокардиограмма и рентген области носовых пазух. Эти процедуры требуются достаточно редко. Обычно они проводятся, если начинают развиваться осложнения болезни. У маленьких детей может понадобиться также и рентген легких, так как достаточно часто у них на фоне воспаления гортани в достаточно быстрый срок появляется пневмония или бронхопневмония.
У маленьких детей может понадобиться также и рентген легких, так как достаточно часто у них на фоне воспаления гортани в достаточно быстрый срок появляется пневмония или бронхопневмония.
Профилактика
Для предупреждения болезни необходимо соблюдение ряда профилактических мер. Они достаточно просты и могут с высокой эффективностью предупредить появление патологии. Основными из них врачами считаются следующие меры:
-
обеспечение правильной влажности воздуха в помещении, в котором человек находится большую часть времени;
-
своевременное лечение воспалений носоглотки;
-
лечение кариозных зубов и воспаленных десен;
-
регулярная влажная уборка в квартире.
Для полной защиты от появления гипертрофического фарингита недостаточно только профилактики. Важно также поддержание правильного образа жизни, который будет положительно сказываться на состоянии всего организма.
Откуда берутся красные точки на миндалинах и как их лечить
Существует множество болезней, сопровождающихся появлением точек во рту. Они могут быть разного размера, формы, цвета и места появления. Чтобы помочь ребенку в случае появления заболевания, необходимо иметь представление как выглядит горло в нормальном состоянии.
- Язык чистый или с небольшим налетом.
- Нет повреждений, точек, покраснений.
- Небо чистое, розоватое.
- Гортань розовая, без отека.
- Спинка гортани чуть краснее, так как там содержится много кровеносных сосудов.
- Во рту не должно быть налетов, язв, точек любых цветов.
- Горло не болит.
Заболевания, сопровождающиеся появлением красных точек на гландах
При осмотре зева у ребенка часто обнаруживаются на гландах красные прожилки. Они присутствуют и в варианте нормы, и при патологии.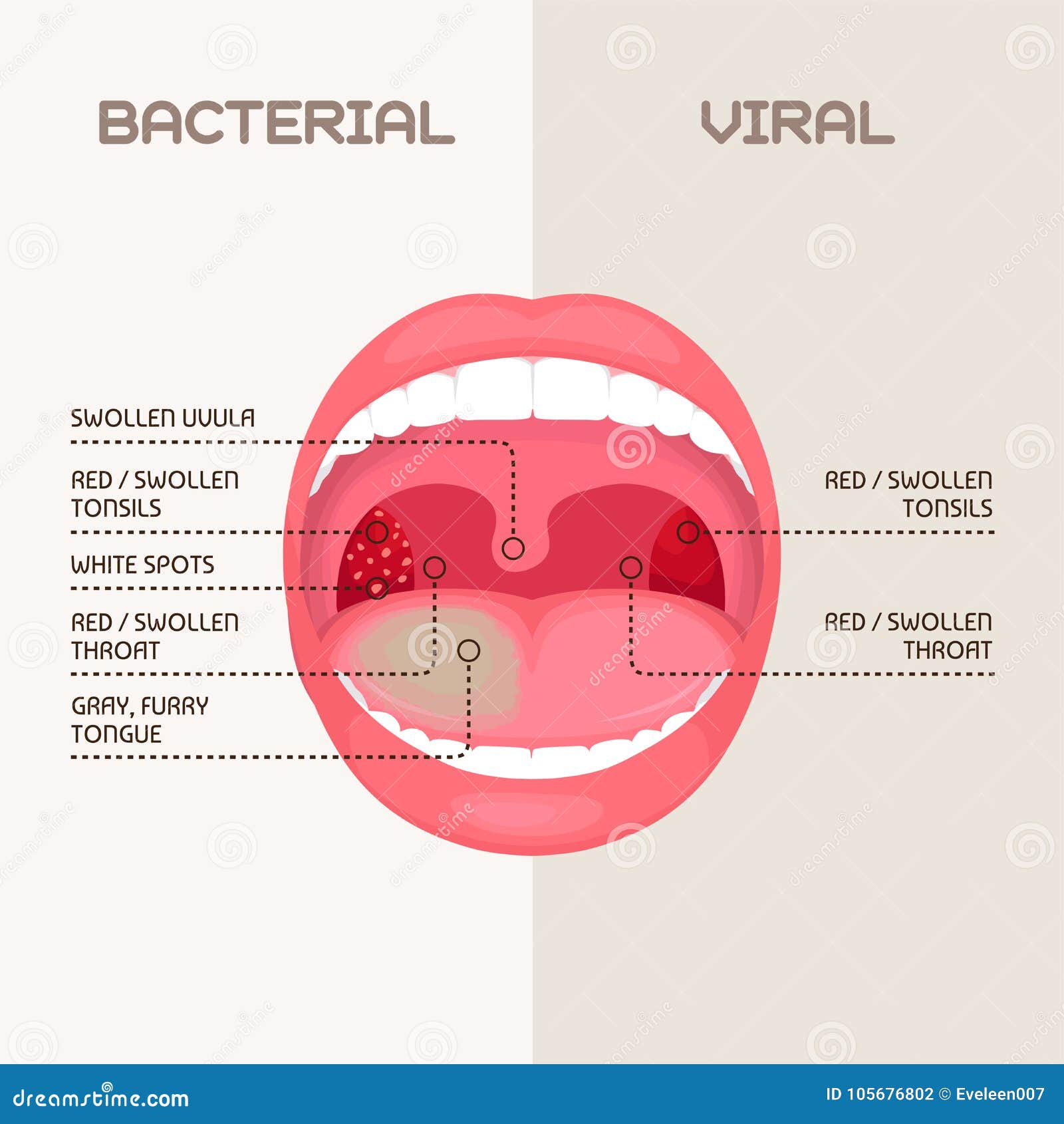
Если есть красные прожилки на миндалинах у ребенка, но он полон сил, у него нет жалоб, он активен и нормально кушает, значит бить тревогу рано. Такое состояние – вариант нормальной физиологии и анатомического строения. При этом размер миндалин не изменен, фолликулы на них хорошо выражены. Они чуть красноваты, так как у детей толщина слизистой оболочки меньше, чем у взрослых, поэтому капилляры просвечиваются.
При патологическом варианте состояние миндалин меняется по-разному. Причем болезнь охватывает соседние слизистые оболочки.
Вирусные инфекции
- Тонзиллит. Острая форма проявляется критической гипертермией. Боль в горле сопровождается чувством рези, сухости. Покраснение локализуется на глотке, зеве и горле. Гланды увеличены, образуются красные прожилки и пробки, состоящие из гноя. Общее состояние больного проявляется вялостью и полным отсутствием аппетита. Хроническая форма характеризуется небольшим покраснением, увеличением и появлением алых точек на миндалинах. Проводится осмотр горла, делается общий анализ и биохимия крови. Препараты прописываются с учетом протекания болезни. Если терапия не помогает, делают посев на определение возбудителя и чувствительности к лекарственным средствам.
- Герпесная ангина. Проявляется высокой температурой, покраснением в зеве, образуются красные точки на миндалинах. Также сопровождается появлением сыпи на гландах и глотке. При правильном лечении проходит на седьмые сутки. Обычно врач назначает Ацикловир и симптоматическое лечение.
- Эритема. Бывает различной этиологии: инфекция, ожоги, повреждения, аллергия. Сопровождается образованием красных пятнышек и сыпи при локализации в зеве. Это вызвано расширением капилляров. Высыпания на горле приводят к гипертермии и неприятным ощущениям при глотании.
Инфекции бактериального характера
Все они характеризуются появлением на миндалинах красных прожилок.
- Корь. Передается с вирусом от заболевшего человека. Отекшее и красное горло, а также миндалины.

- Коклюш. В данное время частота появления снижена. Точки появляются из-за сильного кашля, который повреждает ткани. При запущенной болезни образуются кровоизлияния.
- Паротит. После активизации вируса, железы, находящиеся в области ушей, гипертрофируются. Точки появляются в связи с близкой локализацией капилляров к слизистой.
- Дифтерия. Капилляры гипертрофированы, наполненность их кровью увеличивается. Образуются серые пленки. При их снятии слизистая кровоточит.
- Скарлатина. Выраженная гиперемия по всему зеву. Красные миндалины у ребенка гипертрофированы, сосуды в них расширены и увеличены. Язык малинового цвета.
Вышеперечисленные заболевания опасны для здоровья и жизни ребенка. Поэтому при появлении общих признаков недомогания и интоксикации вместе с красными точками на гландах и зеве, немедленно следует обращаться к врачу.
Образованию абсцесса может подвергаться миндалина с одной стороны, горло становится красным. Внутри абсцесса формируется гной. В процессе его роста ткани растягиваются, на миндалинах красные сосуды более заметны, из них происходят небольшие кровоизлияния. Симптомы: боль в области образования, слабость, высокая температура. Необходимо устранять абсцесс, так как он может прорываться, что приводит к заражению органов и сепсису. Далее прописываются антибиотики, лечение симптомов и снятие боли.
Как лечить высыпания в горле
В домашних условиях
Такое лечение проводится для того, чтобы снять симптомы, так как иногда из-за боли невозможно есть и спать.
- Необходимо проследить, чтобы у ребенка соблюдался постельный режим. Чрезмерные нагрузки приводят к быстрому утомлению и возможности появления осложнений.
- Больной должен пить как можно больше воды, даже если это делать трудно и больно. Возможны варианты соков, компотов или чая.
- Показана местная терапия в виде сосудосуживающих и антибактериальных капель, так как у детей эти виды заболеваний сопровождаются ринитом.
 Лекарственное средство попадает в очаг инфекции, что помогает снять воспаление.
Лекарственное средство попадает в очаг инфекции, что помогает снять воспаление. - Прикладывание теплого шарфа к горлу.
- Полоскание горла растворами и настойками из лекарственных средств и трав (сода, ромашка, хлорофиллипт, фурацилин). Они помогают при боли и воспалении, а также уничтожают бактерии. Применять их необходимо системно 4-5 раз в день в течение недели.
- Сбивать температуру выше 38 градусов. Для детей безопаснее сиропы (Нурофен). Если это не помогает, применяют в комплексе Ибупрофен с Супрастином, так как этот прием помогает снимать спазм сосудов, который мешает проходу лекарственного средства в кровь и ткани.
Иногда этого достаточно (при легкой форме заболевания). Но чаще всего требуется поход к врачу, часто даже вызов скорой помощи.
Препараты и меры лечения, прописываемые врачом
- Антибактериальные препараты.
- Противовирусные препараты.
- Противогрибковые препараты.
- Иммуностимуляторы. Их врач назначает при заболеваниях как вирусной, так и бактериальной этиологии, в случае, если иммунитет не справляется.
- Средства для снятия боли с горла: спреи (Панавир, Мирамистин), таблетки для рассасывания (Шалфей). Они обладают противовоспалительным, болеутоляющим и антибактериальным действием.
- Процедуры, производимые ЛОР-врачом. Например, промывание или прижигание миндалин.
- Оперативное вмешательство показано при гипертрофии миндалин, без температуры ребенка, третьей или четвертой степени. В таком случае наблюдаются множественные красные точки на аденоидах, но уже после удаления гипертрофированной ткани.
Профилактика
Профилактические меры в данном случае направлены на предупреждение заболеваний. От многих из них существуют вакцины, которые способны предупредить болезнь ребенка. Но вирусы и инфекции способны мутировать и переходить в новые формы, поэтому стопроцентной защиты нет. Особенно это касается детей, посещающих детский сад.
Часто врачи рекомендуют метод закаливания, посещение бассейна. Это благоприятно повлияет на иммунитет. Обязательно нужно соблюдать правила личной гигиены. Ребенок должен высыпаться и иметь правильный режим. Немаловажно и сбалансированное питание, которое включает нужное количество полезных веществ.
Это благоприятно повлияет на иммунитет. Обязательно нужно соблюдать правила личной гигиены. Ребенок должен высыпаться и иметь правильный режим. Немаловажно и сбалансированное питание, которое включает нужное количество полезных веществ.
Из лекарственных средств показаны витамины и препараты, повышающие иммунитет. Вторые должен выписывать только врач.
В случае развития аденоидов, необходимо полностью соблюдать указания специалиста в их лечении. Самое главное – не допустить их гипертрофии до максимальных размеров.
Нераспознанная болезнь в Камбодже – обновленная информация
9 июля 2012 г. — В ходе непрерывного расследования нераспознанной болезни Министерство здравоохранения Королевства Камбоджа завершает обзор всех предполагаемых случаев заболевания у госпитализированных пациентов. В результате этого заключительного обзора было добавлено еще два случая заболевания за период с апреля по 5 июля 2012 года. Таким образом, общее число пораженных детей стало 59. Из них 52 ребенка скончались.
Возраст детей варьируется от 3 месяцев до 11 лет, причем большинство детей младше трех лет. Общее соотношение между мальчиками к девочками составляет 1,3 : 1.
У большинства пациентов лабораторные образцы не были взяты в связи с их смертью, наступившей до того, как могли быть взяты соответствующие образцы.
На основе последних лабораторных результатов значительная доля протестированных образцов позитивна на энтеровирус 71 (EV-71), вызывающий болезнь рук, ног и рта (БРНР). Известно, что вирус EV-71 может вызывать тяжелые осложнения у некоторых пациентов.
Кроме того, в некоторых образцах был выявлен ряд других патогенов, включая денге и streptococcus suis. Образцы оказались негативными на H5N1 и другие вирусы гриппа, ТОРС и Нипах.
Образцы оказались негативными на H5N1 и другие вирусы гриппа, ТОРС и Нипах.
Проводятся дальнейшие расследования для сопоставления клинической, лабораторной и эпидемиологической информации, которые, по всей вероятности, будут завершены через несколько дней.
ВОЗ и партнеры, включая Институт Пастера Камбоджи и Центры США по борьбе с болезнями и профилактике болезней, оказывают содействие Министерству здравоохранения в связи с этим событием. Правительство также повышает общественную осведомленность в отношении необходимости соблюдения надлежащей гигиены, включая частое мытье рук.
Некоторые факты о болезни рук, ног и рта
Болезнь рук, ног и рта (БРНР) является распространенной инфекционной болезнью среди новорожденных и детей. Симптомы, наблюдаемые в большинстве случаев, включают лихорадку, болезненные изъязвления во рту и сыпь с волдырями на руках, ногах и ягодицах.
Самым распространенным возбудителем БРНР является коксаки-вирус А16, который обычно вызывает легкую самоизлечивающуюся болезнь с немногочисленными осложнениями. Возбудителями БРНР являются также энтеровирусы, в том числе энтеровирус 71 (EV71), который вызывает тяжелые осложнения в определенных группах и может приводить к смерти.
БРНР, в основном, болеют дети в возрасте до 10 лет. С момента инфицирования до появления симптомов обычно проходит 3-7 дней.
Болезнь обычно начинается с повышения температуры, потери аппетита, недомогания и часто боли в горле. Через 1-2 дня после повышения температуры во рту развиваются болезненные изъязвления.
Сначала появляются маленькие красные пятна, которые начинают нарывать и затем часто изъязвляются. Обычно они появляются на языке, деснах и внутренней стороне щек. Сыпь, не вызывающая зуд, появляется через 1-2 дня в виде плоских или бугристых красных пятен, некоторые из которых нарывают. Сыпь обычно появляется на ладонях и подошвах стопы и может также появляться на ягодицах и/или гениталиях. У человека с БРНР симптомы могут не появляться или же у него может появляться только сыпь или только язвы во рту. В небольшом числе случаев у детей может развиваться кратковременное лихорадочное заболевание со смешанными неврологическими и респираторными симптомами, которое быстро заканчивается смертельным исходом.
У человека с БРНР симптомы могут не появляться или же у него может появляться только сыпь или только язвы во рту. В небольшом числе случаев у детей может развиваться кратковременное лихорадочное заболевание со смешанными неврологическими и респираторными симптомами, которое быстро заканчивается смертельным исходом.
Вирус БРНР заразен, и инфекция распространяется от человека человеку при прямом контакте с выделениями из носа или горла, слюной, жидкостью из нарывов или фекалиями инфицированных людей. Инфицированные люди наиболее заразны на протяжении первой недели заболевания, но период возможной передачи инфекции может длиться несколько недель. БРНР не передается от домашних или других животных. БРНР не следует путать с болезнью животных, называемых болезнью ног и рта.
В настоящее время специального лечения БРНР нет. Пациентам необходимо пить много воды или других жидкостей. Им может требоваться лечение симптомов.
Провайдерам медицинской помощи рекомендуется лечить пациентов в соответствии с их симптомами и воздерживаться от применения стероидов.
болезнь мстительная — Российская газета
Грипп средней тяжести Домой немедленно. Теплый плед и градусник под мышку. Температура, вот увидите, сразу рванет к отметкам 39-40. В зеркало глянете — не обрадуетесь: глаза, как у кролика, лицо пылает. Что? Не до зеркала? Кровь из носа пошла? Классический грипп средней тяжести. Надо обязательно врача. Плюс ко всему денька четыре в собственном поту поплаваете — жар спадет. И все потихоньку начнет входить в норму. Правда, неделю еще температура поскачет, но уже вокруг отметки 37. Пару недель после этого будете быстро уставать. Но потом — уж точно все!
Тяжелый грипп Говорите, болеть недосуг? Думаете, гриппу это интересно? Неинтересно. Он еще и обидчив. Он обижается, когда его принимают за какое-то там ОРЗ. И мстит. Как? Добавьте ко всем «радостям» сегодняшнего вашего утра ломоту и боль во всем теле, учащенное сердцебиение и нехватку воздуха. Может быть и хуже: бессонница, рвота, судороги, галлюцинации. А ведь еще есть отек и мозга. Или легких.
Может быть и хуже: бессонница, рвота, судороги, галлюцинации. А ведь еще есть отек и мозга. Или легких.
Учтите: грипп все делает быстро. Так что перед вами сценарий тяжелого течения с летальным исходом. Не верите? Грипп это может! Но куда чаще он все-таки оставляет вас жить.
Не забудьте: когда грипп идет тяжело, под ударом все важнейшие органы и системы человека. И последствия гриппа могут ощущаться всю оставшуюся жизнь.
Легкий грипп А вот если бы вы к зиме подготовили свой организм заранее или хотя бы нырнули под плед при первых же признаках простуды — отделались бы легким испугом. Грипп ведь может идти и мягко, почти бессимптомно. Хотя, конечно, именно по этой причине можно заметить его слишком поздно.
Парагрипп Компромиссный вариант. Тоже начинается и течет мягко. Температура редко поднимается выше 38 градусов. И держится не более одного-двух дней. Но многие болеют и без температуры. Однако и тех, и других донимают боль в горле и «лающий» кашель. Голос становится хриплым, иногда пропадает совсем.
Аденовирусная инфекция Начинается, как и грипп, остро. Температура 38-39. Держаться может неделю, а то и две. Сильный насморк и ощутимая боль в горле тоже появляются в первые часы болезни. Если поинтересоваться, что же это там так болит, можно увидеть большие красные миндалины. На третий-четвертый день может появиться резь в глазах. Еще через пару дней в уголках глаз (под веками), а также в горле, на миндалинах, можно будет заметить белые или сероватые пленочки. Температура тела в это время может колебаться в районе отметки 37. Лимфоузлы увеличены и болезненны по всему телу. Не исключены боль в животе и расстройство стула. У людей сильно ослабленных могут развиться осложнения. Одно из серьезнейших — пневмония.
Доктор знает, что вам делать
О том, что предпринять во-первых, во-вторых, в-третьих, мы попросили рассказать участкового терапевта Шатковской центральной районной больницы Нижегородской области Елену Смольную.
— Если признаков осложненного течения болезни нет, нужно в первую очередь помочь организму освободиться от токсинов.
Самый доступный, естественный способ — обильное питье: чай, морс (клюквенный или брусничный). Хороши для этого травы. Полоскать горло и промывать нос можно настоями ромашки и календулы. Если температура не слишком высока, эти же настои или аналогичные аптечные настойки можно использовать для ингаляций.
Не менее важно поддержать защитные силы самого организма. Хороши шиповник, черная смородина.
Сегодня широко применяются иммуностимулирующие средства, в частности интерфероны. Для подавления активности вируса существуют специальные противовирусные препараты. Чем раньше вы начали их принимать, тем легче течение болезни и тем меньше риск осложнений.
Все это, конечно, не исключает приема при необходимости обычных симптоматических средств вроде парацетамола, микстур от кашля, капель от насморка.
Тем, кто при простуде в первую очередь вспоминает про аспирин, хочу напомнить: для детей он очень опасен. А вот тех, кто чуть ли не панацеей привык считать антибиотики, разочарую: антибиотики против вирусов не работают. Антибиотики мы назначаем, когда видим, что к гриппу присоединяется бактериальная инфекция.
Запомните, безопасных лекарств не бывает. Средство, оказавшееся спасительным для одного, другого, может ввергнуть в череду бед.
Как самому отличить грипп от простуды?
- Начало болезни
ОРВИ (В ПРОСТОРЕЧИИ — ПРОСТУДА) — чаще плавное
ГРИПП — всегда острое
- Температура тела
ОРВИ — выше 38 С поднимается редко
ГРИПП — 39 С и выше достигает за 2-3 часа, держится 3-4 дня
- Интоксикация организма
ОРВИ — слабая, общее состояние удовлетворительное
ГРИПП — озноб, пот, сильная головная боль (в висках и в области глаз), боязнь света, головокружение, ломота. Все это проявляется резко и нарастает стремительно.
Все это проявляется резко и нарастает стремительно.
- Кашель, дискомфорт в области груди
ОРВИ — сухой, отрывистый, умеренно выраженный, появляется сразу
ГРИПП — мучительный, с болью, появляется на 2-е сутки
- Насморк и заложенность носа
ОРВИ — часто основной симптом
ГРИПП — появляются не сразу, выражены не так ярко
- Горло: покраснение и боль
ОРВИ — один из основных симптомов
ГРИПП — в первые дни болезни проявляется не всегда
- Покраснение глаз
ОРВИ — если присоединяется бактериальная инфекция
ГРИПП — частый симптом
Лечиться не надо: отдыхай и пей водичку…
есть мнение
Люди, убежденные в том, что природа лечит сама, что лекарства — лишние, считают, что простуда и грипп — не болезнь, а… изобретенный природой акт самоисцеления. Так организм избавляется от последствий неправильной жизни. В чем эта неправильность?
Избыток в пище крахмалов и сладостей. Недостаток свежих, натуральных продуктов. Табак, алкоголь. Малоподвижный образ жизни. Неумение отдыхать — не существует ни одной болезни без предварительной усталости.
Отсюда и их рекомендации. Надо пару-тройку деньков отлежаться в тепле и комфорте. Еды — минимум. Водичка — комнатной температуры, пить буквально по глоточку, но часто. При лихорадке — теплые обертывания. Лекарства — только во вред, потому что они сбивают «точность настройки» иммунной системы. А она у нас по мнению этих людей, оказывается, «заточена» во время «простуды» заодно со всевозможными рино-, аденовирусами и вирусами гриппа уничтожать и раковые клетки. Но на вопрос, каким образом люди, ведущие здоровый образ жизни, не пьющие и не курящие, умеющие отдыхать, все же простужаются — ответа нет.
Откуда берутся вирусы-мутанты?
гости из будущего
Собственных систем жизнеобеспечения природа для вирусов не предусмотрела. Зато дала «оружие» для захвата чужих жизненных ресурсов. Можно сказать, это оружие будущего — генетическое (программирующее). Впрочем, вирус и сам весь «генетический» — весь из кусочков молекул, предназначенных для переноса генетической информации. Один из таких кусочков вирус и внедряет в ядро клетки-жертвы.
Зато дала «оружие» для захвата чужих жизненных ресурсов. Можно сказать, это оружие будущего — генетическое (программирующее). Впрочем, вирус и сам весь «генетический» — весь из кусочков молекул, предназначенных для переноса генетической информации. Один из таких кусочков вирус и внедряет в ядро клетки-жертвы.
На этом борьба, собственно, и кончается. Перепрограммированная клетка теперь главной своей задачей видит… производство вирусных белков. Процесс идет стремительно: потомство одной лишь попавшей в организм вирусной частицы через сутки составляет уже 1023 «особей». Отсюда и рекордно короткий инкубационный период инфекции — один-два дня.
Подсчитано, что каждый из нас подвергается «вирусной атаке» не менее двух раз в год. А всего в течение жизни вирусы проникают в организм человека не менее 200 раз. Но далеко не все эти проникновения заканчиваются болезнями. Раз выстояв при встрече с возбудителем, мы обретаем навык борьбы с ним надолго. А память о некоторых встречах еще и передаем потомкам. Но у вирусов на сей счет предусмотрен свой «ход конем». Они видоизменяются. Иногда настолько, что наша иммунная система на вторжение отвечает не сразу. Так возникают эпидемии.
Сейчас много говорят о вирусе-мутанте. Был птичий — стал человечий. Преодолел видовой барьер. Ученые полагают, далеко не первым. Полагают, печально памятную «испанку» 1918-1919 годов вызвал именно подобный мутант.
«Испанка» прошлась по планете, оставив сотни тысяч жертв. Менее разрушительными, но не менее серьезными были пандемии 1957-го («азиатский грипп») и 1968 годов («гонконгский грипп»). Совсем недавно, в 1997-м и 2003-м, тоже в Гонконге, наблюдались ограниченные вспышки нового подтипа гриппа. Сегодня уже доказано: люди заражались им от птиц. Вспышки прошлого года факт мутации вируса птичьего гриппа подтвердили.
Кашель и насморк атакуют человечество
статистика
Ежегодно на Земле отмечается от 3 до 5 миллионов случаев тяжелого течения гриппа. 250-500 тысяч из них заканчиваются смертью. В промышленно развитых странах эту статистику пополняют в основном люди пожилые, малообеспеченные, не имеющие возможности обратиться к врачу. В этом году инфекция на планете отмечается лишь вспышками. Наша страна — не исключение. Об эпидемии можно говорить разве что в Челябинске — эпидемический порог там превышен более чем на четверть. В Москве сейчас чуть более 50 тысяч «простуженных». Среди них с диагнозом «грипп» — менее одного процента.
250-500 тысяч из них заканчиваются смертью. В промышленно развитых странах эту статистику пополняют в основном люди пожилые, малообеспеченные, не имеющие возможности обратиться к врачу. В этом году инфекция на планете отмечается лишь вспышками. Наша страна — не исключение. Об эпидемии можно говорить разве что в Челябинске — эпидемический порог там превышен более чем на четверть. В Москве сейчас чуть более 50 тысяч «простуженных». Среди них с диагнозом «грипп» — менее одного процента.
Дискомфорт в горле может быть первым сигналом серьезного недуга. На прямой линии в «ГП» задавали вопросы оториноларингологу и онкологу
Эта неделя в Беларуси проходит под знаком пристального внимания к своему здоровью.
Популярныеновости
И дело здесь не только в том, что вот-вот наступит традиционный осенне-простудный период. Во всем мире ежегодно проводится неделя ранней диагностики рака головы и шеи. На протяжении нескольких дней жители Принеманья как раз в рамках такой акции могли бесплатно записаться на прием к специалистам областного центра. А во время прямой линии в редакции «Гродзенскай праўды» о том, как распознать недуг в зародыше, рассказали доцент кафедры оториноларингологии и глазных болезней, кандидат медицинских наук, ГрГМУ Иван АЛЕЩИК и заведующий онкодиспансерным отделением Гродненской университетской клиники Лариса САВКО.– Что может стать поводом для беспокойства, и какое обследование необходимо при первом подозрении на злокачественное заболевание?
– Во многом успешность лечения того или иного заболевания определяет своевременность обращения пациента за помощью. Когда речь идет о злокачественных новообразованиях головы и шеи, тревожные симптомы могут не доставлять человеку больших неудобств. Но это вовсе не означает, что консультацию специалиста можно все время откладывать на потом.
Например, если больше месяца у человека присутствует стойкий дискомфорт, боль или ощущение инородного тела в полости рта и глотки, обязательной должна стать консультация оториноларинголога. Когда имеют место незаживающие язвы либо белые пятна в ротовой полости, болезненность языка необходимо записаться на прием к хирургу-стоматологу.
Когда имеют место незаживающие язвы либо белые пятна в ротовой полости, болезненность языка необходимо записаться на прием к хирургу-стоматологу.
Среди симптомов, которые не должны оставаться без внимания также односторонняя боль в горле и непреходящие на протяжении длительного времени затруднения при глотании, постоянная или нарастающая осиплость голоса, заложенность носа с одной стороны или кровянистые выделения из носа.
Какое обследование необходимо провести при первых симптомах и подозрениях, решает врач. Но пациент должен помнить, что системная продолжительность дискомфорта – это безоговорочный аргумент для записи на прием к врачу.
– Насколько распространена эта проблемы и кто наиболее подвержен риску?
– Об актуальности этой проблемы можно судить даже по активности граждан, которые каждый год записываются к специалистам на прием в так называемые «тематические дни». В этом году, например в первую неделю объявления «акции» таких было уже больше тридцати человек, а год назад принимали всех желающих еще неделю после подобных «дней здоровья».
Если приводить цифры, только в прошлом году в области выявлено более 190 случаев злокачественных новообразований полости рта и глотки и уже 110 случаев в этом году. Чаще всего с этой проблемой сталкиваются мужчины. И этому есть простое объяснение. Согласно общемировой статистике 85 процентов случаев рака головы и шеи имеют связь с разными способами приема табака, а львиная доля курильщиков в нашем регионе как раз мужчины.
Например, среди всех случаев рака полости рта и глотки, зафиксированных за последние два года, около девяноста (!) процентов выявлены у курильщиков минимум с десятилетним стажем. В целом риск развития рака головы и шеи у этой категории граждан в 15 раз выше, чем у некурящих.
– Живу в райцентре. Если дискомфорт в горле доставляет неудобства больше месяца, могу ли сразу записаться на прием к специалисту в Гродно или для этого необходимо направление врача по месту жительства?
– С 2016 года на базе нескольких отделений Гродненской университетской клиники проходят курсы повышения квалификации врачи из райцентров Гроднещины. Оториноларингологи и стоматологи со всей области регулярно повышают свои знания в вопросах диагностики и лечения онкозаболеваний полости рта, глотки, гортани, носа и уха. Такие наглядные уроки по вопросам онкопатологии в Гродно получили около 60 врачей.
Оториноларингологи и стоматологи со всей области регулярно повышают свои знания в вопросах диагностики и лечения онкозаболеваний полости рта, глотки, гортани, носа и уха. Такие наглядные уроки по вопросам онкопатологии в Гродно получили около 60 врачей.
Нет необходимости спешить за первичной консультацией сразу в областной центр. Удобнее и правильнее для начала проконсультироваться с оториноларингологом по месту жительства, а уже он в свою очередь примет решение, как поступить дальше.
– Может ли насморк вызывать приступы мигрени и стоит ли в таких случаях проходить дополнительное, например, ультразвуковое обследование?
– Решение о необходимости подобного обследования принимает врач. Затянувшийся насморк, который нередко провоцирует развитие острого синусита, действительно может стать причиной головных болей. В таких случаях боль появляется в области носовых пазух и лба, а при мигрени болит вся голова. Спровоцированные синуситом головные боли не пройдут без необходимого лечения, мигрень же проходит сама через 3-5 дней. В любом случае необходимо обратиться к врачу и не заниматься самолечением.
– У моей матери киста и два узла в щитовидной железе. Анализы показали, что все гормоны в норме. Необходимо ли начинать какое-то специализированное лечение?
– В таком случае, конечно, необходимо регулярно наблюдаться у эндокринолога и делать УЗИ щитовидной железы. Если постоянное наблюдение покажет, что узлы растут, показана тонкоигольная биопсия под УЗИ-контролем. В Гродно такое обследование сегодня проводят в эндокринологическом диспансере. Негативная динамика в состоянии узлов щитовидно железы – еще и повод для обязательной консультации онколога-хирурга. В онкодиспансерном отделении университетской клиники подобные консультации по предварительной записи проводятся по вторникам.
Во время прямой линии в редакции «Гродзенскай праўды» полезных советов давалось немало.
 Но все же главный из них – не полагаться на пресловутое «авось» и прийти на личный прием к врачу-специалисту, обследоваться и, если надо, лечиться основательно.
Но все же главный из них – не полагаться на пресловутое «авось» и прийти на личный прием к врачу-специалисту, обследоваться и, если надо, лечиться основательно.Когда кашель с кровью — это неотложная проблема?
Кашель с кровью, также известный как кровохарканье, может быть очень пугающим. Поначалу это также может сбивать с толку. Действительно ли кровь идет из ваших легких или это может быть кровотечение из носа, пищевода или желудка? Хотя кровохарканье является наиболее специфическим симптомом рака легких, чаще оно возникает по доброкачественной причине.
Давайте посмотрим на возможные причины, что можно сделать для диагностики основной проблемы и возможные варианты лечения.Мы также обсудим, когда откашливание крови может быть неотложной ситуацией, но откашливание даже небольшого количества крови может быть опасным.
При откашливании трети стакана крови смертность составляет около 30%. Если вы откашлялись от чайной ложки крови, не ждите, чтобы записаться на прием. Звоните по телефону 911 Сейчас.
Симптомы
Кровохарканье может возникать при кровотечении в горле, трахее или в больших или малых дыхательных путях легких (бронхи или бронхиолы).Многие люди описывают свои симптомы как срыгивание слизи с прожилками крови. При кашле кровь часто смешивается с мокротой и может иметь пузырьковый вид.
Важно различать кашель с кровью и кровью, которая поступает через рот из других частей тела. «Псевдогемоптизм» — это термин, который описывает срыгивание крови, которая не идет из легких или бронхов. «Гематемезис» — это термин, относящийся к крови, которая поступает из пищевода и желудка (извергающая кровь).Взаимодействие с другими людьми
Причины
Иллюстрация Нуши Ашджаи, Verywell Если вы кашляете с кровью, это не обязательно означает, что у вас рак легких. Есть много состояний, которые могут вызывать этот симптом, и только одно из них — рак легких. Но поскольку прогноз рака легких тем лучше, чем раньше он диагностирован, важно как можно скорее проконсультироваться с врачом.
Кровохарканье — это симптом только только у 7% людей, у которых диагностирован рак легких, и он считается симптомом, наиболее специфичным для диагноза.
Наиболее частые причины кашля с кровью — раздражение дыхательных путей от кашля или инфекции. Некоторые возможные причины мокроты с прожилками крови включают:
- Воспаление и раздражение дыхательных путей от повторного кашля
- Бронхит
- Бронхоэктаз
- Рак легких: Примерно 20% людей с раком легких в какой-то момент в ходе болезни испытывают кашель с кровью, а рак грудной клетки (включая рак легких) является причиной примерно 25% случаев кровохарканья.
- Пневмония
- Отек легких
- Сгустки крови в легких (тромбоэмболия легочной артерии): при тромбоэмболии легочной артерии люди часто испытывают боль, покраснение или припухлость в икрах из-за тромбоза глубоких вен.
- Туберкулез: это наиболее частая причина кровохарканья во всем мире, но менее распространенная в Соединенных Штатах.
- Вдыхание инородного тела
- Нарушения свертывания крови: они могут быть унаследованы или вызваны приемом лекарств или добавок, которые увеличивают время, необходимое для свертывания крови.
У детей
Кашель с кровью у детей, как правило, имеет разные причины, чем тот же симптом у взрослых. Наиболее частые причины — инфекции, такие как пневмония, бронхит и туберкулез.
Примерно в трети случаев причину невозможно определить, и симптом исчезает, не обнаружив причины (что-то, называемое «идиопатическим». Основное заболевание сердца является второй наиболее частой причиной кровохарканья у детей.
Когда идти в больницу
Кашель с кровью может быстро стать неотложной ситуацией.Откашливание более чем одной чайной ложки крови считается неотложной медицинской помощью. При кашле 100 кубических сантиметров (кубических сантиметров) крови — всего 1/3 стакана — называется массивное кровохарканье, и уровень смертности (смертности) превышает 50 процентов.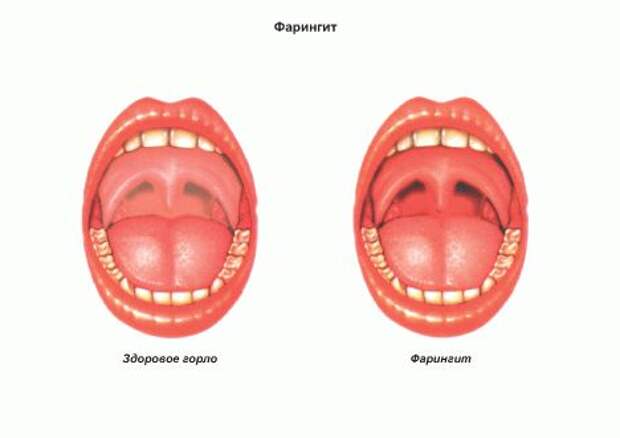 Не пытайтесь водить машину самостоятельно или попросите кого-нибудь водить машину. вас в больницу — звоните 911.
Не пытайтесь водить машину самостоятельно или попросите кого-нибудь водить машину. вас в больницу — звоните 911.
Вам также следует немедленно позвонить в службу экстренной помощи, если вы испытываете боль в груди, одышку или головокружение, даже если вы откашляете лишь следы крови. Проблема в том, что кашель с кровью может быстро вызвать обструкцию дыхательных путей и аспирацию крови в легкие.
Диагностика
Если вы кашляете кровью — даже очень небольшое количество всего один раз или даже если вы не уверены, что действительно кашляли кровью — важно записаться на прием к врачу.
Если возможно, принесите на прием к врачу образец того, что вы кашляли. Обертывание образца полиэтиленовой пленкой или вощеной бумагой может лучше сохранить образец, чем обертывание тканью.
Осмотр
Ваш врач задаст вам несколько вопросов в дополнение к тщательному физическому обследованию.Некоторые из них включают:
- Как давно это происходит?
- Когда это началось?
- Это произошло во время еды?
- Сколько крови вы откашлялись?
- Была ли кровь смешана со слизью?
- Какие еще симптомы у вас возникли? Например, постоянный кашель, симптомы аллергии, одышка, охриплость голоса, хрипы, необъяснимая потеря веса или утомляемость.
- Были ли у вас эпизоды удушья?
- Вы курили или курили когда-нибудь?
- Какие лекарства вы принимаете (включая любые травяные добавки или лекарства, отпускаемые без рецепта)?
- Какие еще у вас заболевания?
- Были ли у кого-нибудь в вашей семье бронхит, нарушение свертываемости крови, проблемы с легкими или рак легких?
В зависимости от количества крови, которую вы кашляете, ваш врач сначала захочет убедиться, что ваши дыхательные пути в порядке, чтобы предотвратить аспирацию (вдыхание содержимого, которое находится у вас во рту) и контролировать любое активное кровотечение.
Тесты
Затем ваш врач порекомендует тесты, чтобы определить причину.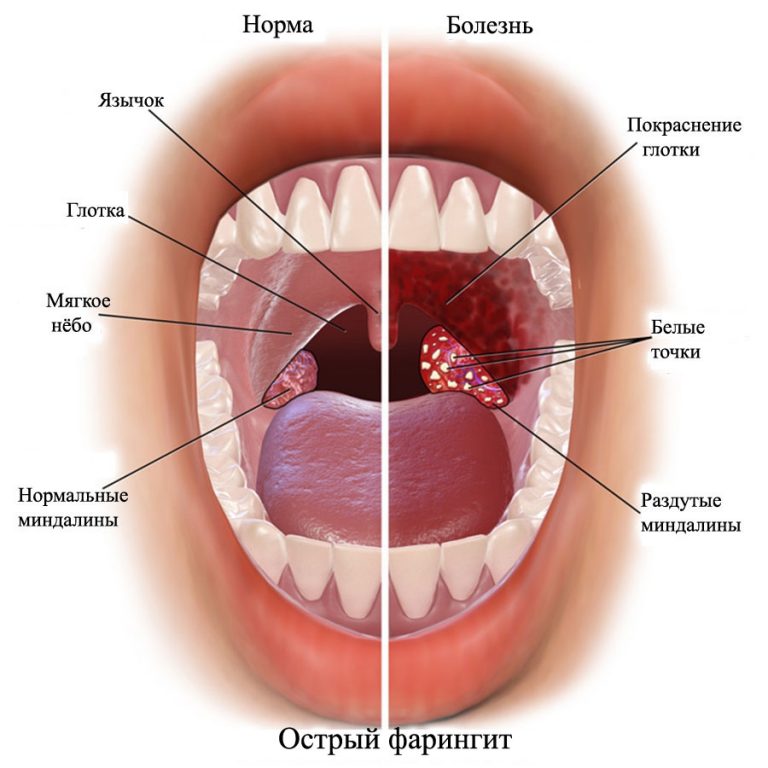 Возможные тесты могут включать:
Возможные тесты могут включать:
- Лабораторные анализы для проверки показателей крови и поиска любой причины кровотечения
- Рентген грудной клетки для выявления любых признаков опухоли
- Компьютерная томография грудной клетки
- Бронхоскопия для проверки наличия инородных тел или выявления опухоли в дыхательных путях (при бронхоскопии гибкая трубка вводится через рот в бронхи)
Если у вас активно кровотечение, компьютерная томография обычно является предпочтительным методом визуализации для оценки кровотечения.Лечение будет зависеть от причины ваших симптомов, а также от количества крови, которую вы откашляете. Помните, что если вы кашляете с кровью только один раз, и даже если это небольшое количество, крайне важно как можно скорее обратиться к врачу.
Важно быть защитником самого себя и продолжать задавать вопросы, если ответ не найден. Рак легких часто упускают из виду при регулярном рентгене грудной клетки, и необходимо дальнейшее обследование, в том числе компьютерная томография грудной клетки. Если вы не получаете ответов, подумайте о том, чтобы получить второе мнение.
Если ваш врач подозревает, что у вас может быть рак легких, вы можете узнать больше о том, как диагностируется рак легких, чего вы можете ожидать, и ваших возможных факторах риска рака легких (это выходит далеко за рамки курения и от 10% до 15% легких. рак диагностируется у никогда не курильщиков).
Не упускайте шанс, что у вас может быть рак легких, пока диагноз не будет исключен. Рак легких встречается у некурящих. Это происходит у молодых людей. И у женщин это почти так же часто, как и у мужчин.
К сожалению, среднее время между появлением симптомов и постановкой диагноза рака легких составляет 12 месяцев — время, в течение которого лечение часто может повлиять на исход болезни.
Лечение
Важным шагом в борьбе с кровохарканьем является поиск и лечение основной причины, но иногда симптом необходимо лечить напрямую (и немедленно), даже если причина не совсем ясна.
Первый шаг в лечении кровохарканья — убедиться, что дыхательные пути защищены.Может потребоваться интубация (введение эндотрахеальной трубки), особенно при массивном кровотечении. Когда кровотечение легкое, лечение может быть направлено на устранение первопричины. В противном случае можно рассмотреть следующие варианты.
Опции для бронхоскопии
Есть несколько методов, которые можно использовать во время бронхоскопии для остановки кровотечения, но они наиболее эффективны, когда кровотечение легкое или умеренное. Некоторые варианты включают:
- Эндобронхиальные вставки: с помощью эндоскопии можно ввести ряд веществ, чтобы попытаться остановить кровотечение местно.Некоторые из них включают замороженный физиологический раствор, фибриноген и окисленную регенеративную целлюлозу.
- Коагуляция с применением аргоноплазменной коагуляции или фотокоагуляции
- Электрокоагуляция (эндобронхиальная)
- Эндоброхиальная установка стента (особенно при раке легкого)
Эмболизация бронхиальной артерии
При очень значительном кровотечении (массивное кровохарканье) бронхоскопические процедуры гораздо менее эффективны. В настоящее время эмболизация бронхиальной артерии рекомендуется в качестве первой линии при массивном кровохарканье и может быть довольно эффективной (хотя вероятность успеха выше, если причиной является другой диагноз, а не рак).
В этой процедуре катетер вводится в артерию в верхней части бедра (бедренную артерию) и продвигается до легочной артерии. Затем для эмболизации артерии (образования сгустка) могут использоваться различные вещества, такие как желатиновая губка, частицы ПВХ или металлическая спираль.
Хирургия
Хирургическое вмешательство требуется реже, чем в прошлом, при кровохарканье, но все еще часто используется в таких ситуациях, как массивное кровохарканье из-за травмы. Хирургическое вмешательство может быть выполнено минимально инвазивным способом (торакоскопический доступ с использованием видео) или открытым способом.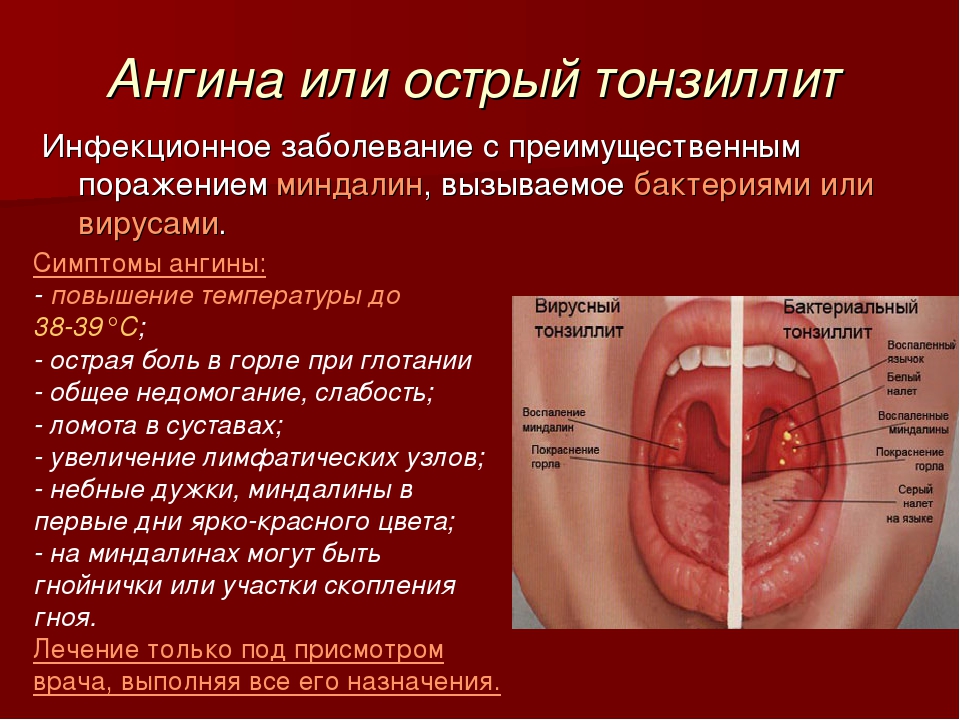 Чаще всего выполняется резекция клина легочной ткани в области кровотечения (субдолевая резекция).
Чаще всего выполняется резекция клина легочной ткани в области кровотечения (субдолевая резекция).
Большинство кровотечений в дыхательных путях происходит из бронхиальных артерий, и эмболизация бронхиальной артерии (по сути, введение сгустка в артерию) часто является эффективным лечением.
Слово от Verywell
Кашель с кровью может быть пугающим симптомом, и причины могут быть от легких, например, раздражение дыхательных путей от кашля, до таких серьезных, как рак легких или сгусток крови в легких.Даже небольшое кровотечение в легкие может быть опасным из-за риска аспирации (и удушья). Откашливание только чайной ложки крови считается неотложной медицинской помощью.
Хотя пугает, даже при активном кровотечении многое можно сделать. Эмболизация бронхиальной артерии часто бывает очень эффективной в ситуации, которая в противном случае могла бы быть опасной для жизни.
Хотя кашель с кровью является первым симптомом только 7% случаев рака легких, важно исключить такую возможность у взрослых независимо от факторов риска.Как и в случае с другими видами рака, чем раньше будет диагностирован рак легких, тем больше шансов на излечение.
Слеза Мэллори-Вайса | Сидарс-Синай
Не то, что вы ищете?Что такое слеза Мэллори-Вайса?
Пищевод — это трубка, по которой пища проходит из горла в желудок. Он играет жизненно важную роль в пищеварении. Иногда сильный кашель или рвота могут разорвать ткань нижнего отдела пищевода, и из него может начаться кровотечение.Это состояние называется слезой Мэллори-Вейсса.
Что вызывает слезу Мэллори-Вайса?
А
Слеза Мэллори-Вейсса чаще всего возникает в результате сильного кашля или рвоты. Реже
Причины — грыжа пищеводного отверстия диафрагмы или роды, которые могут увеличить давление в брюшной полости.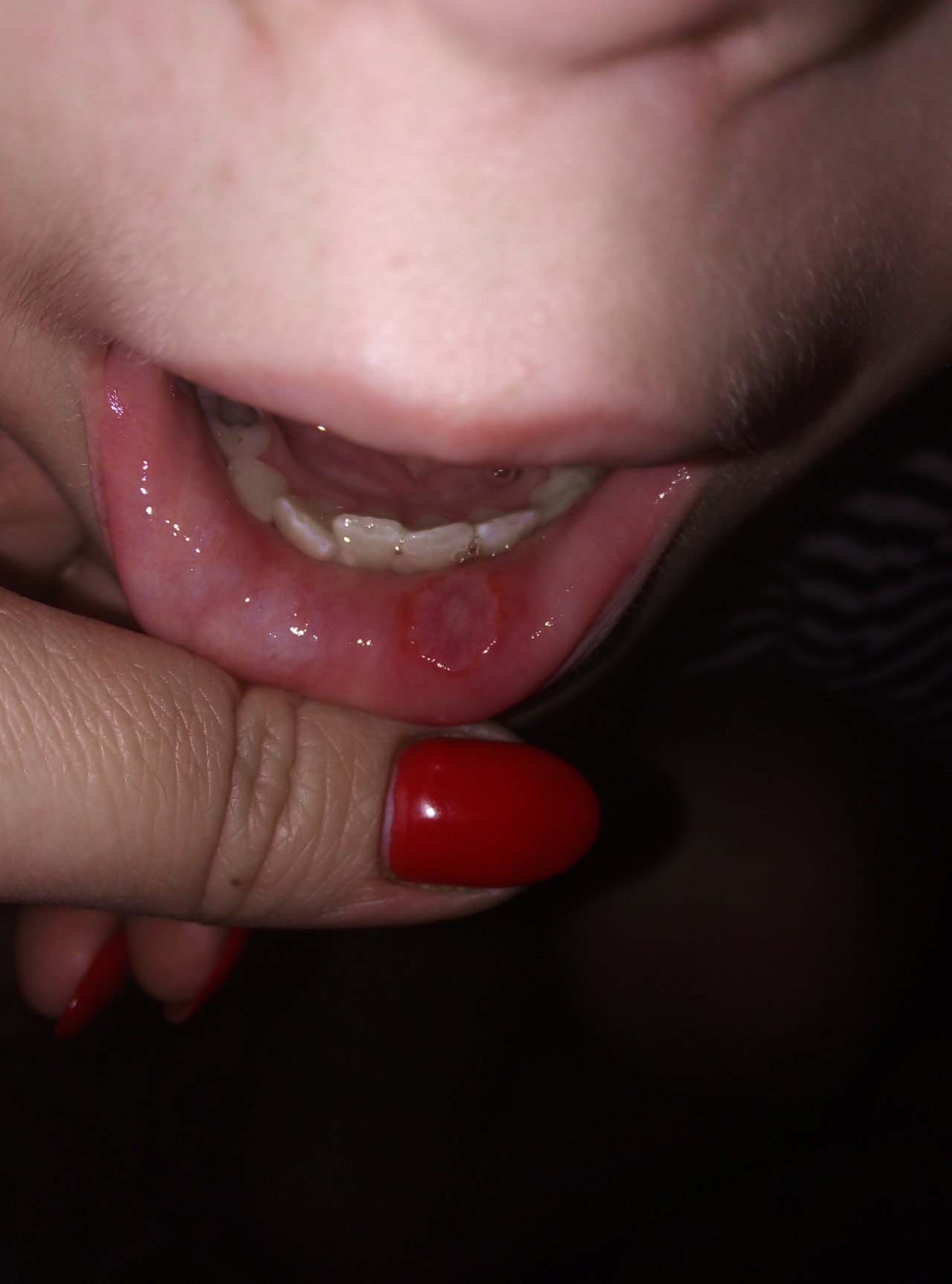 Употребление алкоголя может повысить вероятность рвоты и слезы.
Употребление алкоголя может повысить вероятность рвоты и слезы.
Каковы симптомы слезы Мэллори-Вейсса?
Это может быть трудно сказать, что у вас есть слеза Мэллори-Вейсса и что у вас внутри идет кровь.Но у вас могут быть некоторые из этих симптомов:
- Рвота ярко-красного цвета или похожая на кофейную гущу
- Табуреты черные или смолистые
- Табуреты с кровью в них
- Слабость, головокружение, дурнота
- Одышка
- Диарея
- Бледность
- Боль в животе или груди, иногда переходящая в спину
Как диагностируется слеза Мэллори-Вейсса?
Если у вас есть симптомы слезы Мэллори-Вайса, ваш лечащий врач может проверить ваш стул для крови.Ваш лечащий врач также может провести эндоскопию. Для этого теста гибкий трубка вводится через рот и опускается в пищевод. Камера в конце трубка позволяет врачу увидеть разрыв внутри пищевода.
Как лечится слеза Мэллори-Вайса?
А
Слеза Мэллори-Вайса в большинстве случаев останавливает кровотечение и начинает заживать сама по себе.
Иногда вам потребуется лечение.Если необходимо лечение, можно использовать эндоскоп для
сделать вам инъекцию или термическую обработку, чтобы остановить кровотечение, или вставьте зажим,
закрывает слезу и останавливает кровотечение. Часто ваш лечащий врач также
прописать лекарства, чтобы снизить кислотность желудка и помочь в заживлении. Если ты в крови
разжижающее лекарство, проконсультируйтесь со своим врачом о том, когда вам следует прекратить
перезапустите разбавитель крови.
Какие возможные осложнения слеза Мэллори-Вайса?
В В редких случаях слеза Мэллори-Вейса приводит к сильному внутреннему кровотечению.Вы получаете быстрый пульс, падение артериального давления, нарушение мочеиспускания и шок. Если кровотечение легкое остается без лечения, это может привести к анемии с утомляемостью и одышкой.
Можно ли предотвратить разрыв Мэллори-Вайса?
Вы мало что можете сделать, чтобы предотвратить разрыв Мэллори-Вайсса. Держаться подальше от ситуации, которые вызывают сильную рвоту, например, употребление слишком большого количества алкоголя или кашель, например, курение, может помочь снизить риск.
Когда мне следует позвонить своему врачу?
Кровь в рвоте или стуле — серьезный симптом, требующий неотложной медицинской помощи. Если вы заметили какие-либо симптомы слезы Мэллори-Вейсса, позвоните своему врачу. сразу.
Ключевые моменты о Мэллори-Вайсе слеза
- Слеза Мэллори-Вейсса — это разрыв ткани нижней части пищевода.
- Чаще всего это вызвано сильным кашлем или рвотой.
- Слезу Мэллори-Вейсса можно диагностировать и лечить во время эндоскопической процедуры.
- Если разрыв не лечить, это может привести к анемии, усталости, одышке и даже к шоку.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от посещения вашего врача провайдер:
- Знайте причину вашего визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.

- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить что вам говорит ваш провайдер.
- При посещении запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции в свой провайдер дает вам.
- Узнайте, почему прописано новое лекарство или лечение и как это сделать. Вам поможет.Также знайте, каковы побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и каковы результаты может означать.
- Знайте, чего ожидать, если вы не примете лекарство или тест или процедура.
- Если у вас назначена повторная встреча, запишите дату, время, и цель этого визита.
- Узнайте, как можно связаться с вашим поставщиком услуг, если у вас возникнут вопросы.
Слеза Мэллори-Вайса | Johns Hopkins Medicine
Что такое слеза Мэллори-Вайса?
Пищевод — это трубка, по которой пища переносится из горла в желудок. Он играет жизненно важную роль в пищеварении. Иногда сильный кашель или рвота могут разорвать ткань нижнего отдела пищевода, и из него может начаться кровотечение.Это состояние называется слезой Мэллори-Вейсса.
Что вызывает слезу Мэллори-Вайса?
Слеза Мэллори-Вейсса чаще всего возникает в результате сильного кашля или рвоты. Менее распространенными причинами являются грыжа пищеводного отверстия диафрагмы или роды, которые могут повышать давление в брюшной полости.
Каковы симптомы слезы Мэллори-Вейсса?
Трудно сказать, что у вас есть слеза Мэллори-Вейсса и что у вас внутри идет кровь. Но у вас могут быть некоторые из этих признаков и симптомов:
Но у вас могут быть некоторые из этих признаков и симптомов:
- Рвота, ярко-красная или похожая на кофейную гущу
- Стул черный или смолистый
- Стул с кровью
- Слабость, головокружение, дурнота
- Одышка дыхания
- Диарея
- Бледность
- Боль в животе или груди
Как диагностируется слеза Мэллори-Вейсса?
Если у вас есть симптомы слезы Мэллори-Вейсса, ваш лечащий врач может проверить ваш стул на кровь.Ваш врач также может провести эндоскопию. Для этого теста ваш врач вводит гибкую трубку через рот в пищевод. Камера на конце трубки позволяет врачу увидеть разрыв внутри пищевода.
Как лечится слеза Мэллори-Вейсса?
Слеза Мэллори-Вайса в большинстве случаев останавливает кровотечение и начинает заживать сама по себе. Иногда вам потребуется лечение. Эндоскоп может быть использован для инъекции или тепловой обработки, чтобы остановить кровотечение, или для вставки зажима, который закрывает разрыв и останавливает кровотечение.
Каковы осложнения слезы Мэллори-Вайса?
В редких случаях разрыв Мэллори-Вейсса приводит к сильному внутреннему кровотечению. У вас учащенный пульс, падение артериального давления, проблемы с выделением мочи и шок. Если кровотечение не лечить, оно может привести к анемии с утомляемостью и одышкой.
Можно ли предотвратить разрыв Мэллори-Вайса?
Вы мало что можете сделать, чтобы предотвратить разрыв Мэллори-Вайса. Избегание ситуаций, вызывающих сильную рвоту (например, желудочный грипп) или кашель (например, курение), может помочь снизить риск.
Когда мне следует позвонить своему врачу?
Кровь в рвоте или стуле — серьезный симптом, требующий неотложной медицинской помощи. Если вы заметили какие-либо симптомы слезы Мэллори-Вейсса, немедленно обратитесь к врачу.
Ключевые моменты
- Слеза Мэллори-Вейсса — это разрыв ткани нижней части пищевода.
- Чаще всего это вызвано сильным кашлем или рвотой.

- Слезы Мэллори-Вейсса можно диагностировать и лечить во время эндоскопической процедуры.
- Если разрыв не лечить, это может привести к анемии, утомляемости, одышке и даже к шоку.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от посещения вашего поставщика медицинских услуг:
- Перед визитом запишите вопросы, на которые вы хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что вам говорит поставщик.
- Во время посещения запишите названия новых лекарств, методов лечения или тестов, а также все новые инструкции, которые дает вам поставщик.
- Если у вас назначена повторная встреча, запишите дату, время и цель этого визита.
- Узнайте, как можно связаться со своим провайдером, если у вас возникнут вопросы.
Что нужно знать о гипертонии
По данным Американской кардиологической ассоциации, более 100 миллионов американцев страдают гипертонией, также известной как высокое кровяное давление. Гипертония повышает риск различных сердечно-сосудистых заболеваний, включая болезни сердца, инсульт, а иногда и смерть.Высокое кровяное давление возникает, когда сила кровотока, протекающего по кровеносным сосудам, постоянно высока. Это способствует укреплению артерий, потому что сердце постоянно усерднее работает, перекачивая кровь по телу.
По словам врача семейной остеопатической медицины TPMG Мэтью Д. Фенласона, DO, «Гипертония является наиболее распространенным заболеванием, которое лечат врачи первичной медико-санитарной помощи, и на нее приходится наибольшее количество рецептов для хронических больных».
Рекомендации по артериальному давлению (Американская кардиологическая ассоциация)
- Нормальное артериальное давление: ниже 120 / <80 мм рт. Ст. (Миллиметры ртутного столба)
- Повышенное артериальное давление: 120-129 / <80 мм рт.
 Ст.
Ст. - Гипертония 1 стадии: 130-139 / 80-89
- Гипертония 2 стадии: <140/90
- Гипертонические позывы:> 180 /> 120
- Неотложная гипертоническая болезнь:> 180 /> 120 с органной недостаточностью (почки, сердце и т. Д.))
Показание артериального давления состоит из двух цифр: верхнее число называется систолическим, а нижнее — диастолическим. Важно отметить, что оба числа не обязательно должны увеличиваться, чтобы считаться высоким кровяным давлением, только одно из них. Систолическое артериальное давление — это максимальное давление, наблюдаемое при сокращении сердца. Диастолическое давление — это давление между ударами сердца. Как указано выше, оба числа важны, так как увеличение систолического на 20 мм или диастолического на 10 мм выше нормы удваивает риск сердечного приступа или инсульта.
Когда мы думаем о высоком кровяном давлении, мы можем сравнить его с силой давления в шланге. Наша кровь течет по артериям, как по шлангу, и имеет наибольшее давление в нашем сердце, а самое низкое — в более мелких ветвях наших артерий. Свойства наших артерий важны для поддержания кровотока по всему телу. Сужение артерий увеличивает давление из-за сужения и может привести к инсульту или сердечному приступу.
Симптомы / причины гипертонии
Почти треть людей не знают, что у них высокое кровяное давление, потому что это состояние часто протекает бессимптомно.Некоторые люди могут испытывать головные боли, одышку, стук в ушах или помутнения в глазах. Не существует какой-то одной конкретной идеологии, которая способствует высокому кровяному давлению, но несколько факторов риска могут играть важную роль в развитии этого состояния. Это включает в себя высокое потребление натрия, пожилой возраст, заболевания надпочечников и щитовидной железы, обструктивное апноэ во сне, потребление алкоголя, ожирение, стресс и генетическую предрасположенность. Если у обоих родителей высокое кровяное давление, вероятность развития этого заболевания у вас в два раза выше.
Виды гипертонии
- Первичная гипертензия — это высокое кровяное давление, не имеющее какой-либо идентифицируемой вторичной причины. Часто развивается постепенно у взрослых.
- Вторичная гипертензия — это высокое кровяное давление, вызванное другим заболеванием. Различные состояния или лекарства могут привести к вторичной гипертензии, включая обструктивное апноэ во сне, проблемы с почками, проблемы с щитовидной железой, противозастойные средства или женщины, принимающие противозачаточные средства.
Осложнения
Чрезмерное давление на стенки артерий, вызванное высоким кровяным давлением, может повлиять на другие органы вашего тела. Если не лечить, осложнения включают сердечный приступ, ишемический (недостаток кислорода в головном мозге) или геморрагический (кровотечение в мозг) инсульт или почечную недостаточность.
Лечение гипертонии
Изменение образа жизни может иметь большое значение в лечении гипертонии. Несколько изменений в образе жизни для улучшения вашего состояния включают снижение веса, правильное питание, регулярные физические упражнения, отказ от курения и ограничение потребления алкоголя.Кроме того, доктор Фенласон рекомендует пациентам назначать ежегодные медосмотры. Чем быстрее будет диагностировано заболевание, тем выше шанс предотвратить обострение болезни.
«Я всегда был твердым сторонником пропаганды хорошего самочувствия и профилактики, как сказал Бен Франклин:« Унция профилактики стоит фунта лечения ». Простые изменения в образе жизни могут существенно повлиять на состояние пациента», — сказал доктор , Фенласон.
Внимательно следите за изменениями в своем здоровье.Если вам никогда не ставили диагноз высокое кровяное давление и ваши уровни выше нормы, обратитесь к врачу для оценки.
Нарушение равновесия | Ухо, нос и горло
Обзор
Нарушение равновесия затрагивает 4 из 10 человек в какой-то момент жизни. Они часто вызваны проблемами внутреннего уха, состоянием здоровья или приемом лекарств.
Они часто вызваны проблемами внутреннего уха, состоянием здоровья или приемом лекарств.
Нарушение равновесия может вызвать головокружение, головокружение, спутанность сознания или тошноту. Нечеткое зрение — тоже симптом.Если вы стоите или сидите, вам может казаться, что вы двигаетесь, плывете или вращаетесь. Если вы идете пешком, у вас может возникнуть ощущение, что вы опрокидываетесь.
Существует несколько типов нарушений равновесия, включая головокружение, болезнь Мейнера, перилимфальный свищ (PF) и синдром Маль де Дебаркема (MdDS).
Причины нарушения равновесия
Нарушения равновесия довольно распространены и могут быть вызваны другими основными заболеваниями, определенными лекарствами или состоянием внутреннего уха или мозга.
Факторы риска нарушения равновесия
Вы можете подвергнуться риску развития нарушения равновесия, если у вас есть:
- Травма головы
- Инфекция уха
- Состояние здоровья, влияющее на вашу скелетную систему или зрение, например артрит или дисбаланс глазных мышц
- Низкое артериальное давление (гипотония)
Прием некоторых лекарств также может подвергнуть вас повышенному риску нарушения равновесия. Поговорите со специалистом по уху, носу и горлу (ЛОР) для получения дополнительной информации.
Симптомы нарушения равновесия
Признаки и симптомы нарушения равновесия могут включать:
- Расплывчатое зрение
- Путаница
- Падение
- Чувство падения
- Чувство головокружения или кружения
- Легкомысленность
- Проблемы с ходьбой
Диагностика нарушения равновесия
Ваш ЛОР-специалист может использовать один или несколько из следующих инструментов для диагностики нарушения равновесия:
- Физический осмотр.Ваш ЛОР-врач проведет полный медицинский осмотр и задаст вам вопросы об истории вашего здоровья в целом и о вашем расстройстве равновесия в частности.

- Проверка слуха. Ваш ЛОР-врач может назначить проверку слуха, которая поможет определить, является ли проблема с ухом причиной вашего нарушения равновесия.
- Анализы крови. Анализ крови может проверить или исключить другие состояния, которые могут вызывать нарушение равновесия.
- Этот тест анализирует движения ваших глаз и мышцы, контролирующие глаза.
- Этот тест выполняется, когда вы стоите на специальной движущейся платформе, и проверяет, насколько хорошо вы можете сохранять равновесие во время серии движений.
Лечение нарушения равновесия
Ваш ЛОР-специалист может использовать одно или несколько из следующих методов лечения, чтобы помочь справиться с нарушением равновесия:
- Амбулаторные модификации — Чтобы не упасть, старайтесь не ходить в темноте. При необходимости используйте трость или ходунки.Когда вы выходите на улицу, надевайте удобную обувь на низком каблуке или обувь для ходьбы. Удалите из дома ненужные препятствия, например коврики.
- Маневр Эпли — Если у вас головокружение, ваш ЛОР-специалист может порекомендовать вам пройти маневр Эпли, чтобы удалить препятствие из слухового прохода, которое вызывает проблемы с равновесием.
- Изменения образа жизни — Если у вас болезнь Меньера, ваш ЛОР-специалист может порекомендовать изменения в диете, чтобы облегчить симптомы.Если вы курите, вам следует бросить курить.
- Ваш ЛОР-специалист может назначить лекарства от головокружения или против тошноты, чтобы помочь контролировать ваши симптомы. В качестве альтернативы ваш ЛОР-специалист может назначить антибиотик, называемый гентамицин, чтобы облегчить чувство головокружения.
- Если другие, более консервативные подходы неэффективны при лечении проблемы с равновесием, ваш ЛОР-врач может порекомендовать хирургическую процедуру.
- Вестибулярная реабилитация — Ваш ЛОР-специалист может порекомендовать вам посещать регулярные занятия для работы с вестибулярным реабилитологом, который имеет специальную подготовку в области нарушений равновесия и может помочь вам узнать, как справиться с этим.

Когда обращаться за помощью
Если вы испытываете какие-либо из этих симптомов, начните с того, что сообщите о своих проблемах и симптомах своему основному лечащему врачу. После этого ваш врач может посоветовать обратиться к ЛОР-врачу для более специализированного лечения.
Рак горла — Диагностика и лечение
Диагноз
Для диагностики рака горла врач может порекомендовать:
Используя прицел, чтобы получше рассмотреть ваше горло. Ваш врач может использовать специальный осциллограф с подсветкой (эндоскоп), чтобы внимательно осмотреть ваше горло во время процедуры, называемой эндоскопией. Камера на конце эндоскопа передает изображения на видеоэкран, который ваш врач следит за признаками аномалий в вашем горле.
В голосовой ящик можно вставить другой вид эндоскопа (ларингоскоп). Он использует увеличительную линзу, чтобы помочь вашему врачу исследовать ваши голосовые связки. Эта процедура называется ларингоскопией.
Удаление образца ткани для исследования. Если во время эндоскопии или ларингоскопии обнаружены отклонения, ваш врач может пропустить хирургические инструменты через эндоскоп для взятия образца ткани (биопсия). Образец отправляется в лабораторию для тестирования.
В лаборатории специально обученные врачи (патологи) будут искать признаки рака. Образец ткани также может быть протестирован на HPV , поскольку присутствие этого вируса влияет на варианты лечения определенных типов рака горла.
- Визуальные тесты. Визуализирующие обследования, включая компьютерную томографию (КТ), магнитно-резонансную томографию (МРТ) и позитронно-эмиссионную томографию (ПЭТ), могут помочь вашему врачу определить степень вашего рака за пределами поверхности вашего горла или голосового аппарата.
Стадия
После постановки диагноза рака горла следующим шагом является определение степени (стадии) рака. Знание стадии помогает определить варианты лечения.
Знание стадии помогает определить варианты лечения.
Стадия рака горла обозначается римскими цифрами от I до IV.Каждый подтип рака горла имеет свои критерии для каждой стадии. Как правило, рак горла I стадии указывает на меньшую опухоль, ограниченную одной областью горла. Более поздние стадии указывают на более позднюю стадию рака, причем стадия IV является наиболее продвинутой.
Дополнительная информация
Показать дополнительную связанную информациюЛечение
Варианты лечения зависят от многих факторов, таких как местоположение и стадия рака горла, тип вовлеченных клеток, наличие в них признаков инфекции HPV , ваше общее состояние здоровья и ваши личные предпочтения.Обсудите преимущества и риски каждого из ваших вариантов со своим врачом. Вместе вы сможете определить, какое лечение будет наиболее подходящим для вас.
Лучевая терапия
Лучевая терапия использует пучки высокой энергии от таких источников, как рентгеновские лучи и протоны, для доставки излучения к раковым клеткам, вызывая их гибель.
Лучевая терапия может исходить от большого аппарата вне вашего тела (внешнее лучевое излучение), или лучевая терапия может исходить от небольших радиоактивных семян и проводов, которые можно поместить внутри вашего тела, рядом с вашим раком (брахитерапия).
При небольшом раке горла или раке горла, который не распространился на лимфатические узлы, лучевая терапия может быть единственным необходимым лечением. На более поздних стадиях рака горла лучевая терапия может сочетаться с химиотерапией или хирургическим вмешательством. При очень запущенных формах рака горла лучевая терапия может использоваться для уменьшения признаков и симптомов и повышения комфорта.
Хирургия
Типы хирургических процедур, которые вы можете выбрать для лечения рака горла, зависят от локализации и стадии рака. Возможные варианты:
Возможные варианты:
- Операция по поводу небольшого рака горла или рака горла, который не распространился на лимфатические узлы. Рак горла, ограниченный поверхностью горла или голосовыми связками, можно лечить хирургическим путем с помощью эндоскопии. Ваш врач может вставить полый эндоскоп в ваше горло или голосовой аппарат, а затем пропустить через прицел специальные хирургические инструменты или лазер. Используя эти инструменты, ваш врач может соскрести, вырезать или, в случае лазера, испарить очень поверхностные раковые образования.
Операция по удалению всего или части голосового аппарата (ларингэктомия). При опухолях меньшего размера врач может удалить ту часть голосового аппарата, которая поражена раком, оставив как можно большую часть голосового аппарата. Ваш врач может сохранить вашу способность говорить и нормально дышать.
При более крупных опухолях может потребоваться удаление всего голосового аппарата. Затем трахею прикрепляют к отверстию (стоме) в горле, чтобы вы могли дышать (трахеотомия).Если вся гортань удалена полностью, у вас есть несколько вариантов восстановления речи. Вы можете работать с логопедом, чтобы научиться говорить без голосового аппарата.
Операция по удалению части глотки (фарингэктомия). Более мелкие раковые опухоли горла могут потребовать удаления только небольших частей горла во время операции. Удаленные части могут быть восстановлены, чтобы вы могли нормально глотать пищу.
Операция по удалению большей части горла обычно включает также удаление голосового аппарата.Ваш врач может реконструировать ваше горло, чтобы вы могли глотать пищу.
- Операция по удалению злокачественных лимфатических узлов (рассечение шеи). Если рак горла распространился глубоко в вашу шею, ваш врач может порекомендовать операцию по удалению некоторых или всех лимфатических узлов, чтобы проверить, содержат ли они раковые клетки.

Операция сопряжена с риском кровотечения и инфицирования. Другие возможные осложнения, такие как трудности с речью или глотанием, будут зависеть от конкретной процедуры, которую вы проходите.
Химиотерапия
В химиотерапии используются лекарства для уничтожения раковых клеток.
Химиотерапия часто используется вместе с лучевой терапией при лечении рака горла. Некоторые химиотерапевтические препараты делают раковые клетки более чувствительными к лучевой терапии. Но сочетание химиотерапии и лучевой терапии увеличивает побочные эффекты обоих методов лечения.
Обсудите со своим врачом побочные эффекты, которые вы, вероятно, испытаете, и предложат ли комбинированное лечение преимущества, перевешивающие эти эффекты.
Таргетная лекарственная терапия
Таргетные лекарства лечат рак горла, используя определенные дефекты в раковых клетках, которые способствуют их росту.
Например, лекарство цетуксимаб (Эрбитукс) является одним из средств таргетной терапии, одобренным для лечения рака горла в определенных ситуациях. Цетуксимаб останавливает действие белка, который содержится во многих типах здоровых клеток, но более распространен в некоторых типах раковых клеток горла.
Доступны и другие препараты таргетного действия, и их количество изучается в клинических испытаниях.Таргетные препараты можно использовать отдельно или в сочетании с химиотерапией или лучевой терапией.
Иммунотерапия
Иммунотерапия использует вашу иммунную систему для борьбы с раком. Иммунная система вашего организма, борющаяся с болезнями, может не атаковать ваш рак, потому что раковые клетки производят белки, которые помогают им скрыться от клеток иммунной системы. Иммунотерапия вмешивается в этот процесс.
Лечение иммунотерапией обычно предназначено для людей с запущенным раком горла, которые не поддаются стандартному лечению.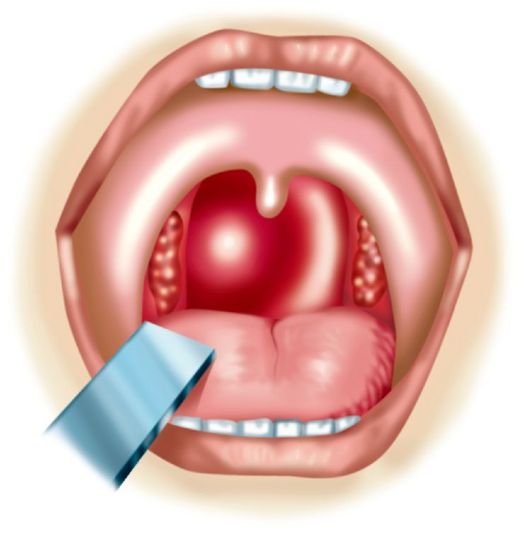
Реабилитация после лечения
Лечение рака горла часто вызывает осложнения, которые могут потребовать работы со специалистами для восстановления способности глотать, есть твердую пищу и говорить. Во время и после лечения рака горла ваш врач может попросить вас обратиться за помощью по телефону
- Уход за хирургическим отверстием в горле (стомой) при трахеотомии
- Проблемы с питанием
- Проблемы с глотанием
- Скованность и боль в шее
- Проблемы с речью
Ваш врач может обсудить с вами возможные побочные эффекты и осложнения вашего лечения.
Поддерживающая (паллиативная) помощь
Паллиативная помощь — это специализированная медицинская помощь, направленная на облегчение боли и других симптомов серьезного заболевания. Специалисты по паллиативной помощи работают с вами, вашей семьей и другими врачами, чтобы обеспечить дополнительный уровень поддержки, дополняющий ваш текущий уход. Паллиативная помощь может применяться при прохождении других агрессивных методов лечения, таких как хирургическое вмешательство, химиотерапия или лучевая терапия.
Когда паллиативная помощь используется вместе со всеми другими подходящими видами лечения, больные раком могут чувствовать себя лучше и жить дольше.
Паллиативная помощь предоставляется командой врачей, медсестер и других специально обученных специалистов. Команды паллиативной помощи стремятся улучшить качество жизни больных раком и их семей. Эта форма ухода предлагается наряду с лечебными или другими видами лечения, которые вы можете получать.
Дополнительная информация
Показать дополнительную информациюКлинические испытания
Изучите исследования клиники Mayo Clinic, в которых тестируются новые методы лечения, вмешательства и тесты как средства предотвращения, обнаружения, лечения или контроля этого состояния.
Образ жизни и домашние средства
Бросить курить
Рак горла тесно связан с курением. Не все больные раком горла курят. Но если вы курите, сейчас самое время бросить курить, потому что:
- Курение снижает эффективность лечения
- Курение затрудняет восстановление организма после операции
- Курение увеличивает риск заболеть новым раком в будущем
Бросить курить может быть очень сложно.И это намного сложнее, когда вы пытаетесь справиться со стрессовой ситуацией, например, с диагнозом рака. Ваш врач может обсудить все ваши варианты, включая лекарства, никотиновые заменители и консультации.
Бросьте пить алкоголь
Алкоголь, особенно в сочетании с курением или жеванием табака, значительно увеличивает риск рака горла. Если вы употребляете алкоголь, остановитесь сейчас. Это может помочь снизить риск повторного рака.Отказ от алкоголя также может помочь вам лучше переносить лечение рака горла.
Альтернативная медицина
Никакие альтернативные методы лечения рака горла не доказали свою эффективность. Однако некоторые дополнительные и альтернативные методы лечения могут помочь вам справиться с диагнозом и с побочными эффектами лечения рака горла. Поговорите со своим врачом о возможных вариантах.
Альтернативные методы лечения, которые могут оказаться полезными, включают:
- Иглоукалывание
- Лечебный массаж
- Медитация
- Техники релаксации
Помощь и поддержка
Диагноз рака может быть тяжелым.Рак горла поражает ту часть вашего тела, которая имеет жизненно важное значение для повседневной деятельности, например, дыхание, прием пищи и разговор. Помимо беспокойства о том, как это может повлиять на эти основные виды деятельности, вы также можете беспокоиться о своем лечении и шансах на выживание.
Хотя вам может казаться, что ваша жизнь — ваше выживание — не в ваших руках, вы можете предпринять шаги, чтобы почувствовать себя лучше и справиться с диагнозом рака горла. Чтобы справиться, попробуйте:
- Узнайте достаточно о раке горла, чтобы принимать решения о лечении. Напишите список вопросов, которые следует задать врачу на следующем приеме. Спросите своего врача о дополнительных источниках информации о вашем раке. Более подробная информация о вашем конкретном состоянии может помочь вам чувствовать себя более комфортно при принятии решения о лечении.
- Найдите кого-нибудь, с кем можно поговорить. Ищите источники поддержки, которые помогут вам справиться с эмоциями, которые вы испытываете. У вас может быть близкий друг или член семьи, который умеет хорошо слушать. Другой вариант — члены духовенства и советники.Подумайте о том, чтобы присоединиться к группе поддержки для людей, больных раком. Обратитесь в местное отделение Американского онкологического общества (ACS) или в службу поддержки людей с раком полости рта, головы и шеи. Сеть Cancer Survivors Network ACS предлагает интерактивные доски объявлений и чаты, которые вы можете использовать для связи с другими людьми, страдающими раком горла.
- Позаботьтесь о себе во время лечения рака. Сделайте своим приоритетом поддержание здоровья во время лечения. Избегайте лишнего стресса. Высыпайтесь каждую ночь, чтобы просыпаться отдохнувшим.Совершите прогулку или найдите время для упражнений, когда захотите. Найдите время для отдыха, например, послушайте музыку или почитайте книгу.
Сходите на все контрольные встречи. Ваш врач назначит контрольные осмотры каждые несколько месяцев в течение первых двух лет после лечения, а затем реже. Эти обследования позволяют вашему врачу следить за вашим выздоровлением и проверять наличие рецидива рака.
Последующие осмотры могут заставить вас нервничать, поскольку они могут напоминать вам о вашем первоначальном диагнозе и лечении.Вы можете опасаться, что ваш рак вернулся. Ожидайте некоторого беспокойства во время каждого следующего визита. Планируйте заранее, находя расслабляющие занятия, которые помогут отвлечься от страхов.
Подготовка к приему
Запишитесь на прием к семейному врачу, если у вас есть какие-либо признаки или симптомы, которые вас беспокоят. Если ваш врач подозревает, что у вас может быть рак или другое заболевание, поражающее ваше горло, вас могут направить к специалисту по уху, носу и горлу (ЛОР).
Поскольку встречи могут быть краткими и часто требуется обсудить много информации, хорошо подготовиться. Вот некоторая информация, которая поможет вам подготовиться и чего ожидать от врача.
Что вы можете сделать
- Помните о любых предварительных ограничениях. Во время записи на прием не забудьте спросить, есть ли что-нибудь, что вам нужно сделать заранее, например, ограничить свой рацион.
- Запишите все симптомы, которые вы испытываете, включая те, которые могут показаться не связанными с причиной, по которой вы записались на прием.
- Запишите ключевую личную информацию, включая любые серьезные стрессы или недавние изменения в жизни.
- Составьте список всех лекарств, витаминов или добавок, которые вы принимаете.
- Возьмите с собой члена семьи или друга. Иногда бывает трудно запомнить всю информацию, предоставленную во время встречи. Кто-то из ваших сопровождающих может вспомнить что-то, что вы пропустили или забыли.
- Запишите вопросы, чтобы задать своему врачу.
Ваше время с врачом ограничено, поэтому подготовка списка вопросов поможет вам максимально эффективно проводить время вместе. Перечислите свои вопросы от наиболее важных до наименее важных на случай, если время истечет. Вот несколько основных вопросов, которые следует задать врачу при раке горла:
- Что, вероятно, вызывает мои симптомы или состояние?
- Есть ли другие возможные причины моих симптомов или состояния?
- Какие тесты мне нужны?
- Как лучше всего действовать?
- Какие альтернативы предлагаемому вами подходу?
- У меня другие проблемы со здоровьем.Как мне лучше всего управлять ими вместе?
- Есть ли какие-то ограничения, которым я должен следовать?
- Стоит ли обратиться к специалисту? Сколько это будет стоить и покроет ли моя страховка?
- Есть ли альтернатива лекарству, которое вы мне прописываете?
- Есть ли брошюры или другие печатные материалы, которые я могу взять с собой? Какие сайты вы рекомендуете?
- От чего будет зависеть, стоит ли мне планировать повторный визит?
Помимо вопросов, которые вы подготовили задать своему врачу, не стесняйтесь задавать другие вопросы, которые приходят вам в голову.
Чего ожидать от врача
Ваш врач, скорее всего, задаст вам ряд вопросов. Если вы будете готовы ответить на них, то позже у вас будет время, чтобы затронуть вопросы, которые вы хотите затронуть. Ваш врач может спросить:
- Когда у вас впервые появились симптомы?
- Ваши симптомы были постоянными или случайными?
- Насколько серьезны ваши симптомы?
- Что может улучшить ваши симптомы?
- Что может ухудшить ваши симптомы?
Что вы можете сделать в настоящее время
Если вы курите табак, прекратите.Избегайте действий, которые ухудшают ваши симптомы. Если у вас болит горло, избегайте продуктов и напитков, которые вызывают дополнительное раздражение. Если у вас проблемы с приемом пищи из-за боли в горле, подумайте о напитках с пищевыми добавками. Они могут меньше раздражать горло, но при этом содержат необходимые калории и питательные вещества.
14 января 2021 г.
Кровотечение — Ассоциация гуманного убоя
Чтобы предотвратить риск выздоровления, у животных необходимо как можно скорее удалить кровь после оглушения, в идеале, пока они все еще находятся в тонической (ригидной) фазе.Кровотечение заключается в перерезке сонных артерий и яремных вен или кровеносных сосудов, из которых они возникают. Затем животное умирает от потери крови. Важно, чтобы все основные кровеносные сосуды были разорваны. Если перерезана только одна сонная артерия, животному может потребоваться более минуты, чтобы умереть.
Методы бойни
Крупный рогатый скот, олени и лошади
Кровотечение следует проводить через разрез, сделанный острым ножом в яремной борозде у основания шеи, при этом нож направляют ко входу в грудную клетку, чтобы перерезать все основные кровеносные сосуды, отходящие от сердца (Рисунок 23) .В целях соблюдения гигиены следует использовать два ножа: первый для вскрытия кожи, а второй — для рассечения кровеносных сосудов. Эту процедуру часто называют «прилипанием».
Рисунок 23: Кровотечение крупного рогатого скота |
Овцы и козы
Кровотечение может производиться таким же образом, как и для крупного рогатого скота (Рисунок 24-1), или путем надреза, сделанного близко к голове с помощью лезвия длиной не менее 120 мм для перерезания обеих сонных артерий и обеих яремных вен, т.е.е. разрез в горле (рис. 24-2). В ЕС трахея и пищевод животных, предназначенных для потребления человеком, должны оставаться неповрежденными во время кровотечения, за исключением случаев убоя в соответствии с религиозным обычаем. Поэтому необходимо сделать разрез у входа в грудную клетку (Рисунок 24-1).
Рисунок 24: Кровоточащая овца |
Свиньи
Нож длиной не менее 120 мм следует вставить по средней линии шеи в углубление перед грудиной и приподнять кожу острием ножа легким нажатием и подъемным движением.После проникновения рукоятку ножа следует опустить так, чтобы лезвие было почти вертикально, и подтолкнуть вверх, чтобы перерезать все основные кровеносные сосуды, выходящие из сердца (Рисунок 25).
Рисунок 25: Кровоточащие свиньи |
Полевые и экстренные методы умерщвления
В полевых условиях или в чрезвычайной ситуации наиболее практичным методом кровотечения является глубокий поперечный разрез горла животного под углом челюсти.Сделайте глубокий разрез, рассекая кровеносные сосуды, трахею и пищевод, пока лезвие ножа не коснется позвоночника (примечание: животные, которым была сделана кровь с помощью этого метода, не будут разрешены для употребления в пищу людьми в ЕС). Должны быть две мощные струи крови из сонных артерий и поток из яремных вен (рис. 26). Сердце может продолжать перекачивать кровь до тех пор, пока тушка не будет обескровлена. Для эффективного выполнения этой задачи оператору необходим острый нож с лезвием не менее 120 мм.
Рисунок 26: Поперечное сечение шеи |
Интервалы между оглушением и прилипанием
Интервал от оглушения до прилипания — это время от применения оборудования для оглушения до начала кровотечения.Максимальный интервал от оглушения до срабатывания 15 секунд рекомендуется для всех видов в поле. На бойне все свиньи, овцы и козы также должны застрять в течение 15 секунд. Однако на большинстве загонов для крупного рогатого скота, где туша должна быть поднята в зону кровотечения, допустимы максимальные интервалы от оглушения до палки, составляющие 60 секунд для пробивного невыпадающего болта и 30 секунд для непробивающего невыпадающего болта. Очень важно, чтобы оборудование содержалось в хорошем состоянии и чтобы оглушение проводилось точно с использованием правильного патрона, чтобы гарантировать эффективное и необратимое оглушение животных.



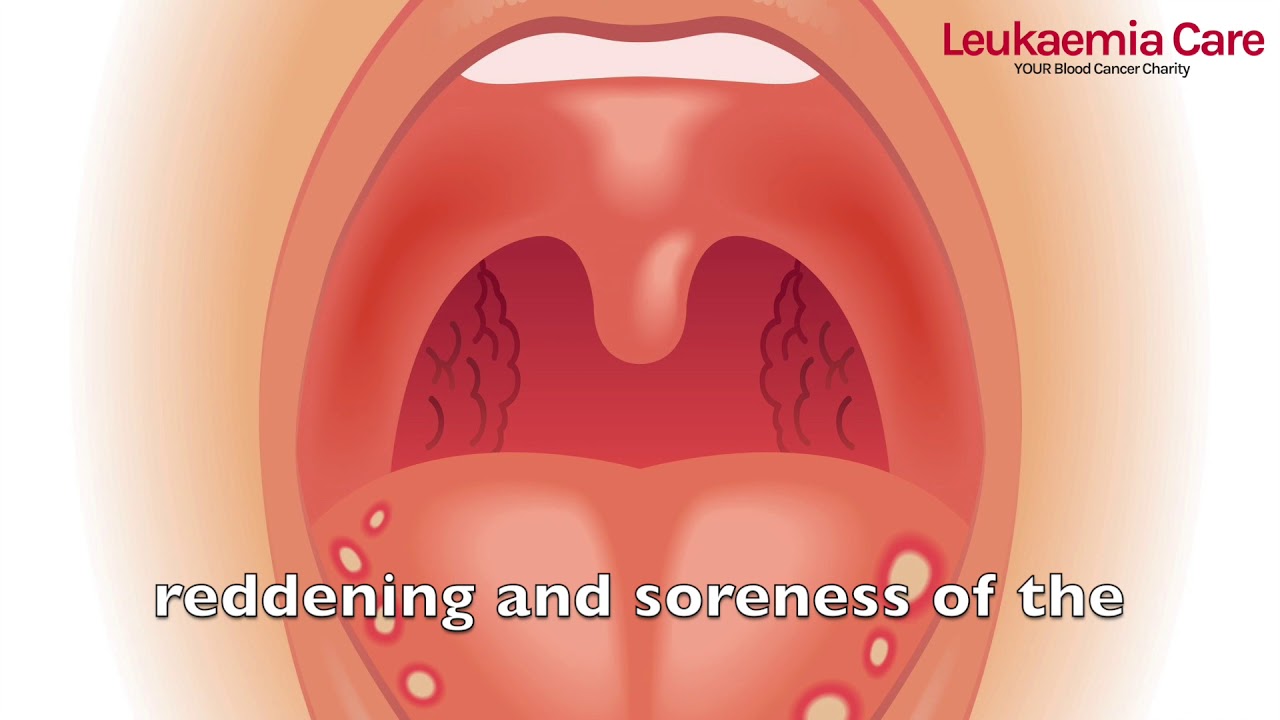
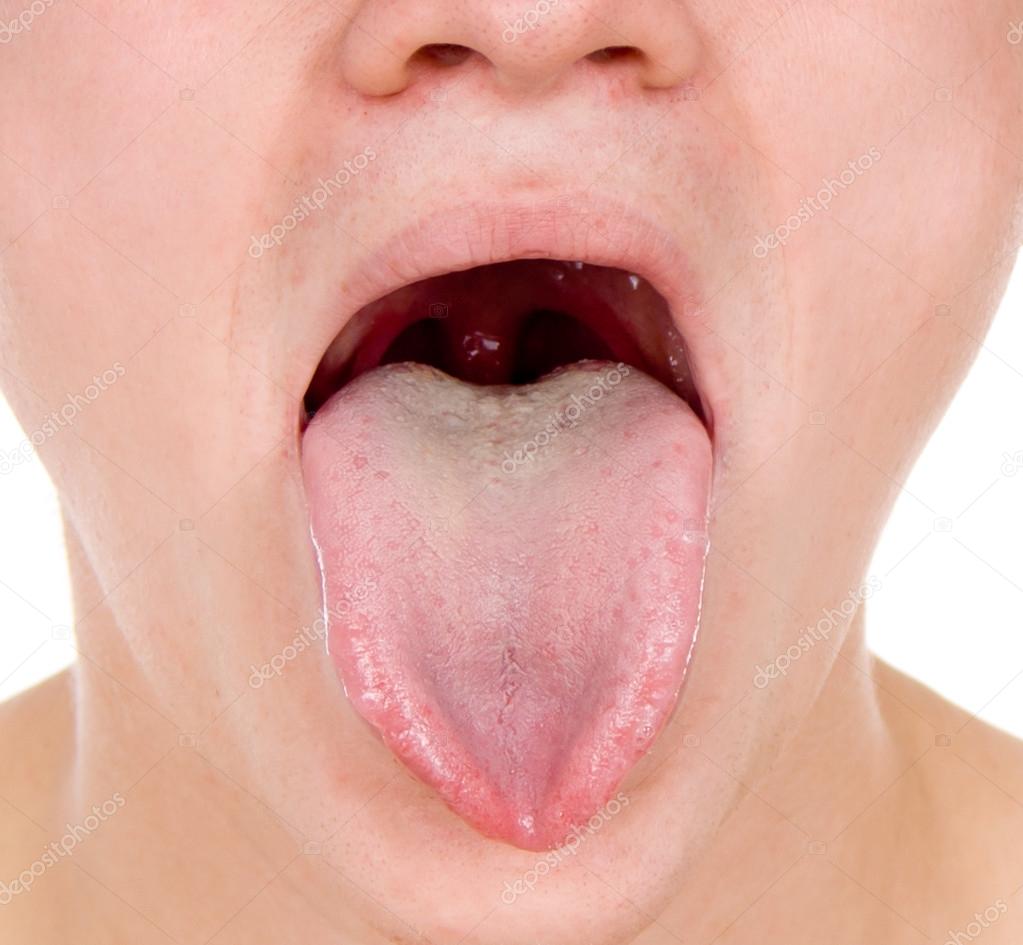
 Лекарственное средство попадает в очаг инфекции, что помогает снять воспаление.
Лекарственное средство попадает в очаг инфекции, что помогает снять воспаление.
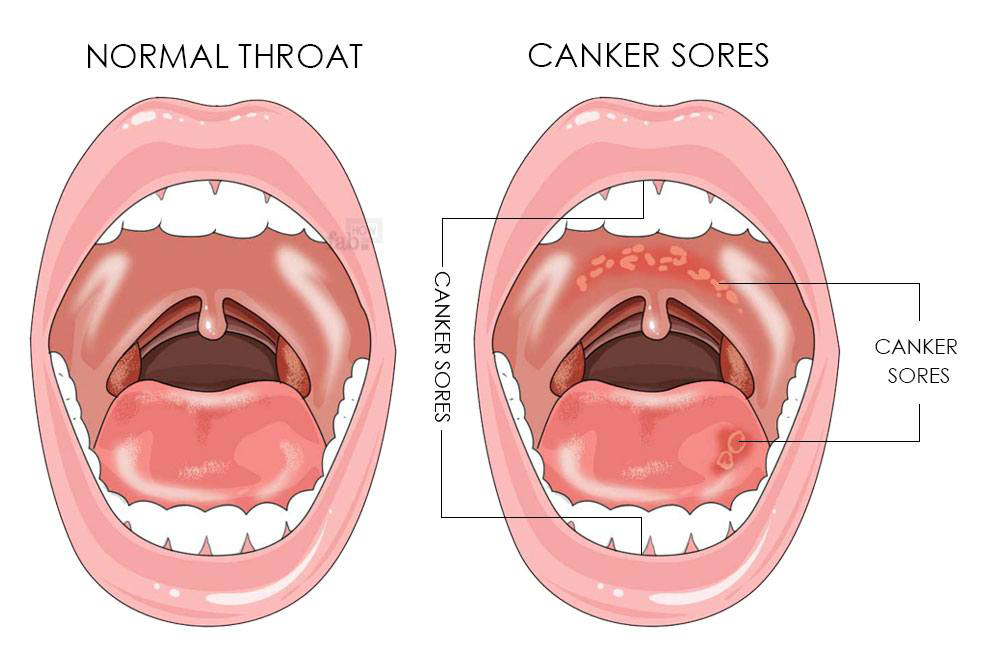
 Ст.
Ст.